摘要
2019年12月,新型冠状病毒肺炎(COVID-19)在湖北武汉暴发,并迅速蔓延至全国各地。因COVID-19所致肺损伤和修复过程与间质性肺疾病(ILD)发病、进展有诸多相似之处,COVID-19与部分新发ILD、其他原因导致的ILD加重鉴别困难。临床医生需要综合分析流行病史、发病特点、临床表现、影像特征、血清学和病原学检测结果做出准确判断。鉴于此,本文将针对大家关注的有关COVID-19与ILD的诊断鉴别相关问题进行探讨,并且对ILD合并COVID-19患者的综合管理提出相应参考建议。
新型冠状病毒肺炎(COVID-19),自2019年12月于湖北省武汉市暴发流行,蔓延至全国各省、自治区、直辖市,截至2020年3月14日,已有超过8万例感染新型冠状病毒(新冠病毒),累计死亡超过3 000例[1]。作为一个新型病毒引发的疾病,虽然目前对COVID-19的致病机制认识仍较有限,但COVID-19与严重急性呼吸综合征(SARS)、流感等其他病毒感染造成的肺炎在临床、影像及病理表现等方面有较多相似点[2],目前认为COVID-19的病理生理机制本质上是一种急性肺损伤[3],损伤导致炎症并可能遗留纤维化改变[4,5]。炎症及纤维化同样也是间质性肺疾病(interstitial lung disease, ILD)的主要病理生理特征。虽然ILD是指一组非感染非肿瘤性疾病,但是已有研究结果显示病毒感染是ILD发生或急性加重的病因及危险因素之一[6]。COVID-19好发于中老年、合并一定基础病患者[7],由于ILD患者本身存在不同程度的低氧血症,合并COVID-19可能更易发展为重型,推测预后更差。随着COVID-19疫情的蔓延,流行病学史变得越来越不明确,临床表现不典型(如无发热,但影像有磨玻璃或实变等异常改变)的病例越来越多,这使得临床诊断更加困难。而且,COVID-19和ILD处理是完全不一样的,在COVID-19流行期间,甚至在以后临床工作中,早期识别COVID-19与ILD非常重要,本文将针对大家关注的有关COVID-19与ILD的诊断鉴别及处理等问题进行探讨并提出相应建议供参考。
一、如何鉴别COVID-19与新发ILD
COVID-19的胸部CT表现为多发斑片磨玻璃样改变或伴实变,小叶间隔增厚等,与一些间质性肺炎的影像具有相似性,鉴别诊断步骤如下(表1)。
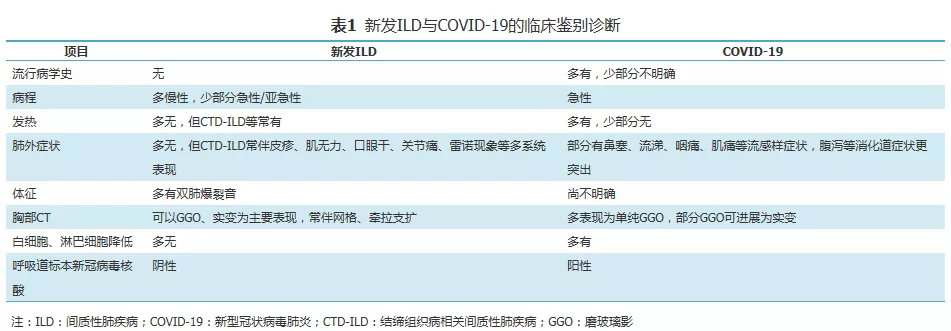
1流行病学史
参考《新型冠状病毒肺炎诊疗方案(试行第七版)》,如患者有相关流行病学史,首先需对COVID-19进行筛查[8]。随着疫情的演变,流行病学史可能变得不再突出,需要认真细致询问。
2临床表现
通过症状鉴别COVID-19与新发ILD时,首先需关注起病时间的差异,COVID-19为急性病程,症状潜伏期1~14 d,多为3~7 d[8]。ILD多为慢性病程,但特发性间质性肺炎(idiopathic interstitial pneumonia,IIP)中的隐源性机化性肺炎(cryptogenic organizing pneumonia,COP)和急性间质性肺炎(acute interstitial pneumonia,AIP)、部分结缔组织病相关ILD(connective tissue disease associated ILD,CTD-ILD)如特发性炎性肌病累及肺脏(idiopathic inflammatory myositis associated ILD,IIM-ILD)等可表现为亚急性或急性起病[9,10]。其次,COVID-19临床症状突出表现为发热、乏力和咳嗽,部分患者合并鼻塞、流涕、咽痛肌痛和腹泻等症状,但是具有不典型表现(如无发热等)越来越多,约10%全程无发热[11]。ILD患者多以进行性干咳及呼吸困难为主要临床症状,少见发热等[1],但COP和AIP患者也易出现发热[2,12],还有一些CTD-ILD常有发热伴肺外表现,如皮肤、黏膜、关节及肾脏损害等多系统表现。
3胸部CT检查
ILD的基本影像学表现包括磨玻璃影(ground glass opacity,GGO)、实变影、弥漫分布结节、小叶间隔增厚、网格、蜂窝、牵拉性支气管扩张、囊腔形成等,不同类型的ILD影像学表现异质性较大,多数ILD影像学表现包含一定分布特点。COVID-19的主要影像学表现为GGO及实变影[13],因此鉴别主要集中于以GGO及实变影为主要表现的ILD。急性嗜酸粒细胞性肺炎(acute eosinophilic pneumonia,AEP)、非特异性间质性肺炎(nonspecific interstitial pneumonia,NSIP)及脱屑性间质性肺炎(desquamative interstitial pneumonia,DIP)以GGO为主要表现,相较COVID-19早期的GGO表现,其合并网格影更多(图1,图2)。NSIP以下肺分布为著,DIP以胸膜下分布为著。COP及慢性嗜酸性粒细胞性肺炎(chronic eosinophilic pneumonia, CEP)以实变影为主要表现,COVID-19表现的实变影多为GGO进展而来,病变周围仍遗留较多GGO表现,即「晕征」(图3,图4),与COP及CEP表现的实变有一定区别,且部分COP及CEP病变存在「游走性」特点[14],亦可与COVID-19相鉴别。对于单次CT检查结果鉴别有困难的表现,需要结合临床表现、实验室检查,必要时需要复查CT动态观察。
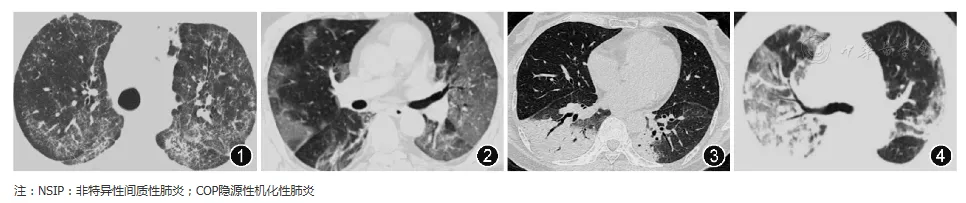
【图1~4】部分新发ILD与COVID-19影像鉴别。
图1为NSIP(男,62岁,进行性呼吸困难伴干咳半年);图2为COVID-19(男性,50岁,发热、干咳、乏力4 d),两者影像均可表现为GGO,与COVID-19相比,NSIP合并更多细网格影;图3为COP(女性,53岁,间断咳嗽1个月,发热2周),图4为COVID-19(男性,65岁,发热、呼吸困难12 d),两者影像可表现为大片实变影,COVID-19较COP实变周围混合更多GGO
4实验室检查
COVID-19发病早期血常规中白细胞总数正常或降低、淋巴细胞计数减少较为突出[14],多数ILD患者血常规无此表现。血清生化检验中,约1/3的COVID-19患者存在转氨酶的升高[6],而转氨酶在ILD患者中升高不常见。类风湿因子、抗核抗体(antinuclear antibodies,ANA)、肌炎抗体谱(myositis-specific antibodies,MSA)等风湿免疫病血清学检验在ILD的分类中发挥重要作用,这些检验同样有助于鉴别COVID-19及ILD,尤其CTD-ILD。COVID-19患者呼吸道分泌物、血液、粪便等新冠病毒核酸检测阳性。
二、ILD患者病情加重,如何鉴别诊断
如果ILD患者出现咳嗽、呼吸困难加重,伴有发热,通常需要从以下几方面进行分析,具体鉴别流程可参考图5。
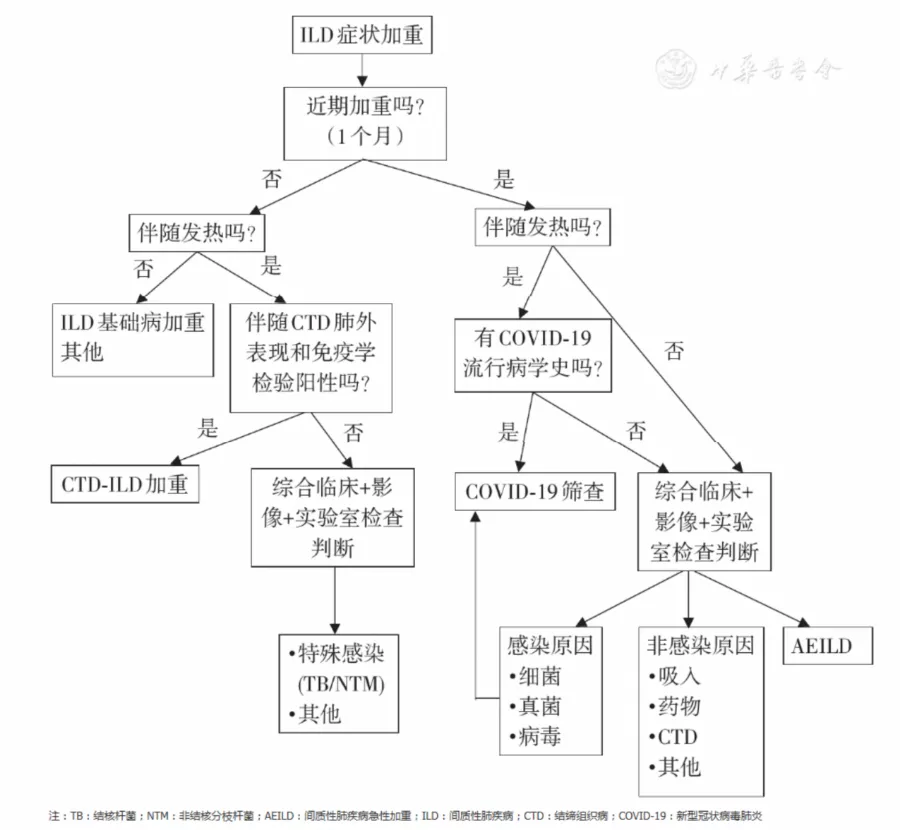
【图5】ILD患者病情加重鉴别诊断流程
1ILD合并COVID-19
多数ILD患者有咳嗽、呼吸困难等基础呼吸道症状,这些症状的加重在与COVID-19的鉴别中缺乏特异性。如患者有明确流行病学史,并出现发热、乏力、肌痛等全身症状,鼻塞、流涕、咽痛等上感症状,呕吐、腹泻等消化道症状,且外周血白细胞、淋巴细胞降低,转氨酶升高[7,15],更倾向于合并COVID-19,建议按COVID-19疑似患者,隔离筛查新冠病毒核酸。
2ILD合并其他感染
1、ILD患者合并病毒感染:
ILD患者合并病毒感染亦不少见,病毒感染以急性病程为主,除了干咳、进行性加重的呼吸困难以外,高热、肌痛、乏力等全身症状表现更为突出,部分患者可合并消化道症状。病毒可破坏从支气管、细支气管到肺泡的各级肺组织[16],感染的阶段不同、累及的部位不同,再加上与基础ILD重叠,都会导致ILD合并病毒性肺炎影像表现异质性增大,需要结合临床综合分析。免疫抑制状态的ILD患者,双肺出现弥漫GGO时,需要考虑巨细胞病毒肺炎(图6,图7)。白细胞、淋巴细胞正常或降低,合并转氨酶、肌酶升高,以叶段分布的实变影,需要考虑腺病毒肺炎。流感季发病,双肺弥漫GGO或实变影,且进展迅速,需要考虑流感病毒肺炎。另外,由于多种病毒易在ILD患者肺内定植[6],也需要警惕病毒混合感染的情况存在,条件许可下,尽早为患者留取下呼吸道标本进行核酸检测是鉴别病毒种类的金标准。
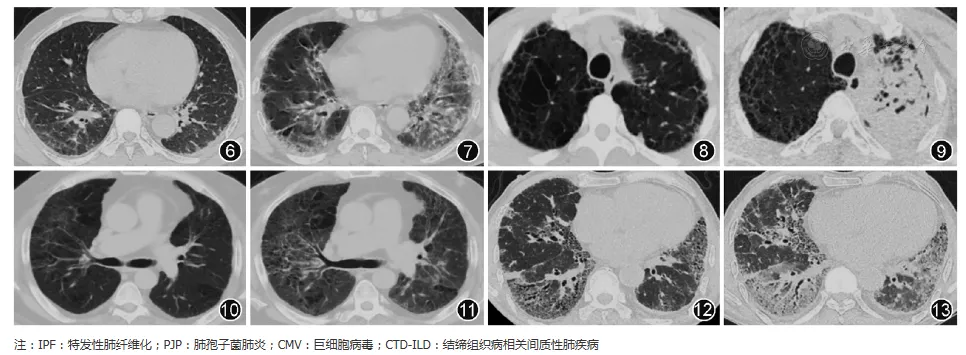
【图6~13】不同原因导致ILD患者病情加重的影像表现。
图6为CTD-ILD双下肺小叶间隔增厚;图7为CTD-ILD免疫抑制剂治疗期间合并CMV感染,表现为双下肺新发GGO(男性,62岁,CTD-ILD病史1年,呼吸困难、发热5 d);图8为IPF合并肺气肿,图9为IPF合并细菌感染左上肺出现实变影(男性,65岁,IPF病史3年,咳嗽咳痰发热2周);图10为CTD-ILD双肺胸膜下细网格影和肺气肿;图11为CTD-ILD免疫抑制剂治疗期间合并PJP,表现为双上肺新发淡薄GGO(男性,56岁,CTD-ILD病史2年,呼吸困难、发热1周);图12为IPF双下肺胸膜下蜂窝影,伴牵拉性支气管扩张;图13为肺泡灌洗后,IPF急性加重,表现为原有病变基础上新发GGO(男性,58岁,IPF病史2年,肺泡灌洗后发热3 d)
2、ILD合并细菌感染:
多呈急性症状加重,有发热、咳嗽、呼吸困难症状。细菌感染患者咳痰尤其咳黄痰更常见,影像可在原有ILD病变基础上合并以实变影,多呈叶、段分布(图8,图9),多伴有外周血白细胞、中性粒细胞升高,淋巴细胞绝对值减少不多见,降钙素原(procalcitonin,PCT)多升高,转氨酶、肌酶增高少见,呼吸道分泌物细菌病原学可有阳性发现,抗生素治疗多有效。
3、ILD合并真菌感染:
除细菌感染外,长期应用糖皮质激素和免疫抑制剂的ILD患者易合并真菌感染。丝状真菌感染患者更易出现咯血,胸部影像可表现为间质性病变合并树芽征、实变、实性结节、晕征、空洞[17] 。呼吸道分泌物病原学真菌阳性发现,G试验、GM试验增高在合并真菌感染中更常见。肺孢子菌肺炎(Pneumocystis jeroveci pneumonia, PJP)典型影像以两肺向心性分布的GGO为主,上肺更明显[18] (图10,图11),痰或支气管肺泡灌洗液可检出PJP孢子或核酸。
4、ILD急性加重(acute exacerbation of ILD, AEILD):
ILD患者短期内(1个月)呼吸困难症状加重、胸部CT出现弥漫性新发渗出影(GGO、实变),除外心源性或液体负荷过重等因素后即可诊断急性加重(acute exacerbation,AE)。诱发AEILD的原因包括感染和非感染因素[19]。误吸、药物、手术/操作等非感染因素诱发的AE,通过详细询问急性加重前病史可以协助诊断(图12,图13);对于感染因素,疫情期间,最关键的问题在于鉴别急性加重事件是否与COVID-19相关。有明确流行病学史,且临床和影像表现都符合AEILD的患者应筛查新冠病毒核酸,必要且条件许可时可行支气管肺泡灌洗液(BALF)包括新冠病毒在内的病原学检测。除新冠病毒外,其他类型的病毒、细菌、真菌等感染也可能诱发AEILD。
5、ILD基础病进展:
病情变化速度是重要鉴别点。ILD本身进展多为慢性病程,逐渐加重的干嗽和呼吸困难是最常见临床表现。糖皮质激素和免疫抑制剂治疗有效的患者,ILD进展常于药物减至较低剂量时发生,CTD-ILD复发时可出现CTD活动的临床表现及实验室检查异常。ILD本身进展影像表现与ILD类型有关,以纤维化、囊性变、弥漫结节、淋巴结增大改变为主的ILD多表现为原有病变范围增大,程度加重。以GGO、实变为主要特点的ILD(如NSIP、OP、CEP)进展时,影像可表现为原有病变反复、加重,或伴网格、蜂窝形成。
三、ILD患者合并COVID-19应怎样治疗
在我国,COVID-19已纳入我国传染病防治法规定的乙类传染病,按照甲类传染病处理。ILD患者一旦合并诊断COVID-19,立即进入单人间隔离,随后按照COVID-19规范流程尽早转诊至有资质的定点医院诊疗。合并COVID-19的ILD患者需根据《新型冠状病毒肺炎诊疗方案(试行第七版)》建议,切断传播途径(飞沫、气溶胶、尿粪便对环境污染造成接触传播),采取包括对症、支持,兼顾基础疾病,防治并发症和帮助患者恢复的综合治疗措施[8]。对于存在基础ILD的患者,需注意以下几点。
1合理使用糖皮质激素
多数ILD患者对环境、吸入、微生物等刺激易产生过度免疫反应[20],激素是许多ILD的主要治疗药物。对于ILD合并COVID-19,如患者出现明显呼吸困难加重或影像进展,低氧血症甚至呼吸衰竭,可考虑应用甲泼尼龙1~2 mg·kg-1·d-1,3~5 d,酌情减量或停用,不建议大剂量长期应用,以免发生继发感染等。
2加强感染监测与防控
鉴于ILD患者已存在基础肺结构破坏,如果已有长期激素或免疫抑制剂的应用基础,易出现多种病原菌定植菌[6]或感染,所以COVID-19治疗期间,抗感染需要同时覆盖常见社区获得性病原体,治疗期间监测细菌、真菌、非典型病原体及其他病毒,警惕混合感染的可能,根据病原学检查结果或治疗反应适时调整。
3氧疗与呼吸支持
多数患者需要给予鼻导管或面罩吸氧,需要时应及时给予经鼻高流量氧疗或无创通气,帮助改善氧合。对于终末期ILD或广泛蜂窝肺的患者,无论什么原因引起的急性呼吸困难加重,都不推荐有创机械通气治疗[21]。
4抗纤维化治疗
吡非尼酮和尼达尼布已经被广泛应用于特发性肺纤维化等以慢性纤维化改变为主的ILD治疗[22,23],病毒感染后遗留肺纤维化性病变或原有ILD加重已被多项临床研究证实[24]。近期研究结果显示,重症COVID-19肺组织病理主要表现为弥漫性肺泡损伤(diffuse alveolar damage,DAD)[3],后期可进展为纤维化改变,抗纤维化药物理论上可能使这部分患者受益,但是需要临床研究证实。因此,如果患者原已在使用这些药物进行抗纤维化治疗,且无明显不良反应,能耐受,可以继续。对于ILD急性加重期间或COVID-19应用抗纤维化治疗的临床效果尚无研究证实。
四、COVID-19流行期间ILD患者应怎样随访和治疗
已明确诊断的稳定期ILD患者,注意自己的症状变化,如果病情稳定可适当推迟复诊时间,继续执行既定治疗方案或向主治医师咨询调整。低氧血症患者建议家庭氧疗。有条件患者可根据自身活动耐量等情况选择适宜的康复方案。
五、COVID-19流行期间ILD患者应怎样做好防护
疫情期间尽可能减少人员流动,远离人群密集场所,如必须前往,需配戴一次性医用口罩,勤洗手,住所定期通风。加强患者的自我教育与管理,树立战胜疾病的信心,消除不必要恐惧心理。若病情加重应及时就诊,但须避免集中候诊带来的交叉感染,可在做好个人防护的前提下进行门诊或急诊就诊,就诊时与其他患者保持一定距离。
* 参考文献(略)
作者:任雁宏、王诗尧、刘敏、郭佑民、代华平
单位:中日友好医院 国家呼吸临床研究中心 中国医学科学院呼吸病学研究院 西安交通大学第一附属医院
文章来源: 中华结核和呼吸杂志, 2020,43(08): 633-638
DOI:10.3760/cma.j.cn112147-20200315-00339


