
一、概述
2002年,由Beasley等首先报道总结了17例表现为急性呼吸困难、发热、咳嗽、咯血的患者,发现这些患者的病理与弥漫性肺泡损伤(diffuse alveolar damage,DAD)、机化性肺炎(organizing pneumonia,OP)、嗜酸性粒细胞性肺炎(eosinophilic pneumonia,EP)均不相符。急性纤维素性机化性肺炎(acute fibrinous and organizing pneumonia,AFOP)是特发性间质性肺炎的一种罕见病理类型,其病理组织学特征为肺泡内纤维蛋白沉积伴Ⅱ型肺泡上皮细胞增生和OP改变,最明显的特征是无透明膜形成和嗜酸性粒细胞浸润。AFOP在2013年被纳入特发性间质性肺炎(idiopathic interstitial pneumonia,IIP)罕见组织学模式,并未被分类为新IIP。
二、病因及发病机制
AFOP的潜在病因或诱发因素有很多,有文献总结如下:
(1)未知原因:占53.1%,也有学者将其归纳为特发性。
(2)自身免疫疾病:占12.3%,AFOP由自身免疫病诱发,如强直性脊柱炎、抗合成酶综合征、胶原血管疾病、纤维肌痛、幼年皮肌炎、皮肌炎、多发性肌炎、原发性胆汁性肝硬化、非常严重的再生障碍性贫血、未分化结缔组织病、系统性红斑狼疮、坏死性肌病和原发性干燥综合征等。
(3)药物:占9.9%,阿巴卡韦、胺碘酮、博来霉素、地西他滨、依维莫司、西罗莫司、阿扎胞苷。
(4)感染:占7.4%,流感嗜血杆菌、鲍曼不动杆菌、衣原体、呼吸道合胞病毒、流感病毒A/H1N1、人类免疫缺陷病毒、耶氏肺孢子菌和柑橘青霉。
(5)环境暴露:气溶胶、石棉、煤、粉尘。
(6)其他:骨髓增生异常综合征、肺移植、骨髓移植。
AFOP目前的发病机制尚不清楚。目前学者们提出的可能的发病机制包括各种诱因所致肺部的急性或亚急性损伤;激活促纤维信号;产生过量的纤维蛋白;纤维蛋白溶解异常等。
三、组织病理表现
AFOP的主要病理特征是肺泡内纤维蛋白以纤维蛋白“球”的形式沉积和斑片状组织性肺炎(图1);次要特征是急性或慢性炎症和纤维蛋白沉积区附近的Ⅱ型肺细胞增生,肺泡间隔扩张伴黏液样变性,只有肺组织区域的微小变化而无纤维性渗出。在纤维蛋白“球”周围还可以发现一些机化的表现,其中也有部分OP的病理表现。
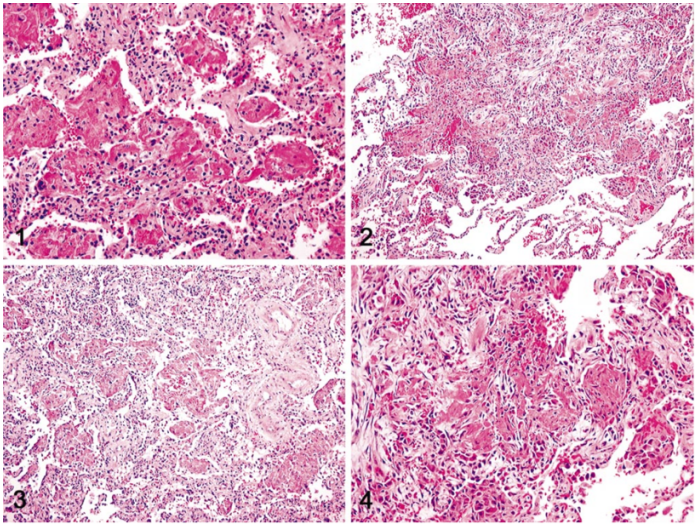
图1 AFOP的病理表现
注:1为肺泡内嗜酸性纤维蛋白“球”;2为斑片状分布改变;3为弥漫受累表现;4为纤维素周围机化现象。
AFOP的组织病理学特征如下:
(1)主要特征:①组织肺泡内纤维蛋白;②机化性肺炎;③斑片状分布。
(2)次要特征:①相关间质性改变:可为急性和/或慢性炎症,以及2型肺泡上皮细胞增生;②肺泡间隔扩张伴黏液样结缔组织间质炎症和扩张,典型的为轻-中度;③间质性改变主要局限于肺泡内纤维蛋白附近区域,其间的肺组织变化很小。
其他相关背景:①未见透明膜;②嗜酸性粒细胞不明显或无;③没有广泛的支气管肺炎和/或脓肿形成;④无肉芽肿性炎症。
在组织病理的鉴别诊断方面,AFOP主要需与DAD、OP和EP相鉴别。①AFOP:肺泡腔内纤维渗出,形成“纤维球”,呈斑片状分布,无透明膜。②DAD:具有早期渗出期,包括毛细血管充血、间质和肺泡水肿,以及由排列在肺泡壁上的浓缩血浆蛋白组成的独特的嗜酸性透明膜。纤维蛋白为弥漫性分布。渗出期之后是增殖期和纤维化期,存在肺泡内渗出物机化,2型肺上皮细胞的增殖,随后是进行性间质纤维化。③OP:以细支气管、肺泡管和肺泡内的肉芽组织斑块为特征。通常不存在广泛的纤维化。④EP:尽管在急性EP的组织学发现中可能会遇到透明膜和DAD的其他特征。组织学上,EP可能有明显的肺泡内纤维蛋白,如AFOP中所见。然而,EP的主要组织学发现是肺泡内嗜酸性粒细胞和巨噬细胞的积聚。
四、临床及影像学表现
AFOP的临床表现多样,无特异性,常见表现为发热、呼吸困难、咳嗽、气短;咯血、关节疼痛少见。
AFOP的影像学表现也缺乏特异性,大多表现为多个边界不清的结节和实变区域,以支气管血管周围和基底为主,呈不规则斑片状实变;多数双侧受累;少部分表现为磨玻璃影(GGO)及结节影;胸膜受累少见,少数存在胸腔和心包积液。
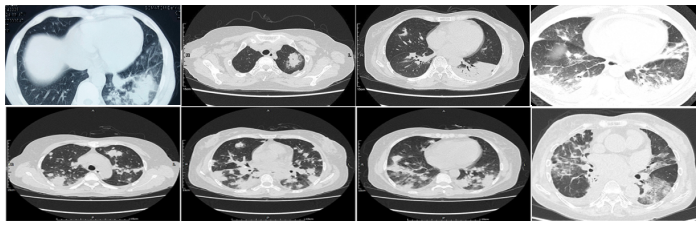
图2 AFOP影像学表现
有学者总结了AFOP的影像学特征:大部分(77%)为双肺下叶、外周分布,60.3%为大片状实变影,22.2%为磨玻璃影,11.1%为网格或线样征,6.3%为结节影。
五、分型
AFOP目前主要分为两种类型:急性爆发型AFOP和亚急性型AFOP。两种类型质检的主要区别如表1所示。
表1 急性爆发型AFOP和亚急性型AFOP的鉴别

六、诊断
AFOP的诊断主要依赖于临床特征+影像学+病理学,平均诊断时间为19~43.9 d。AFOP的病理诊断依赖于大块肺组织活检标本,目前活检最佳的方法是胸腔镜下肺活检或CT引导下经皮肺穿刺活检,并且活检组织直径至少达到5 mm(满足1个低倍视野×4)。
七、治疗和预后
糖皮质激素是AFOP的一线治疗药物,其有效性高达94%,但复发率也高达76%。糖皮质激素剂量目前尚无定论,大部分选择激素使用初始剂量为泼尼松1.0~1.2 mg/(kg·d)或同等当量其他激素。小部分患者需激素冲击治疗。继发于自身免疫性疾病的AFOP患者可使用免疫抑制剂(环磷酰胺、吗替麦考酚酯、他克莫司、硫唑嘌呤等)。文献报道有88%的AFOP患者都使用了激素治疗,约10%的患者接受了免疫抑制剂治疗,或者联合抗生素、依那西普、吲哚美辛、免疫球蛋白等。少许患者需要机械通气、肺移植、造血干细胞细胞移植等。
AFOP患者死亡率50%左右,急性患者出现症状至死亡的范围从6~36 d,平均为29 d。亚急性数月内可康复。急性爆发性或继发性AFOP患者的死亡率高于亚急性型。肺移植后AFOP预后较差。伴有呼吸困难的AFOP、CT扫描显示的GGO和缺乏实变似乎与预后不良有关。
八、鉴别诊断
临床中AFOP需与继发性机化性肺炎(SOP)和隐源性机化性肺炎(COP)进行鉴别,有学者总结了它们之间的区别,详见表2。
表2 COP、SOP、AFOP临床特点、影像学、治疗及预后等的比较
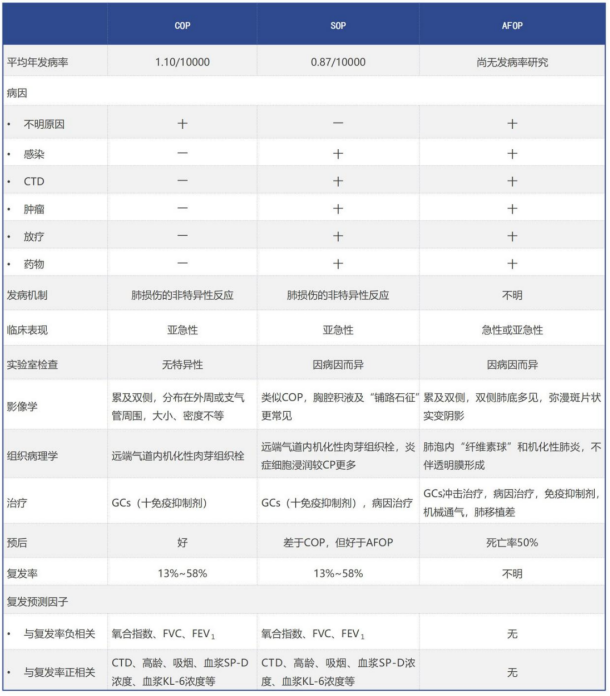
注:COP:隐源性机化性肺炎;SOP:继发性机化性肺炎;AFOP:急性纤维素性机化性肺炎;CTD:结缔组织病;GCs:糖皮质激素;FVC:用力肺活量;FEV1:第一秒用力呼气容积;SP-D:肺表面活性物质相关蛋白D;KL-6:涎液化糖链抗原-6。
九、小结
AFOP是特发性间质性肺炎中一种罕见的病理类型,病因可分为特发性和继发性。AFOP目前无统一的诊断标准,临床表现缺乏特异性,确诊主要依赖于组织病理学。治疗方面尚无统一的治疗方案,糖皮质激素为AFOP的主要治疗药物,但缺乏统一的剂量和疗程。AFOP临床转归与起病方式直接相关,病死率>50%;亚急性AFOP的临床预后相对较好。
参考文献
[1] Beasley MB, Franks TJ, Galvin JR, et al. Acute fibrinous and organizing pneumonia: a histological pattern of lung injury and possible variant of diffuse alveolar damage[J]. Arch Pathol Lab Med, 2002, 126(9):1064-1070.
[2] Travis WD, Costabel U, Hansell DM, et al. An official American Thoracic Society/European Respiratory Society statement: Update of the international multidisciplinary classification of the idiopathic interstitial pneumonias[J]. Am J Respir Crit Care Med, 2013, 188(6):733-748.
[3] Lu Y, Zheng W, Cao W, et al. Acute fibrinous and organizing pneumonia in a patient with Sjögren's syndrome and Legionella pneumonia: a case report and literature review[J]. BMC Pulm Med, 2022, 22(1):205.
[4] Lee J H, Yum H K, Jamous F, et al. Diagnostic procedures and clinico-radiological findings of acute fibrinous and organizing pneumonia: a systematic review and pooled analysis[J]. Eur Radiol, 2021, 31(10):7283-7294.
[5] Chen H, Kuang Y, Huang X, et al. Acute fibrinous and organizing pfneumonia: two case reports and literature review[J]. Diagn Pathol, 2021, 16(1):90.
[6] 吴月, 朱晓萍. 隐源性、继发性及急性纤维素性机化性肺炎的临床、影像及预后比较[J]. 国际呼吸杂志, 2021, 41(9):696-702.
作者简介

耿爽
武汉市中心医院呼吸与危重症医学科 副主任医师;医学博士,江汉大学硕士生导师;中华医学会结核病学分会重症专委会委员;中国医师协会呼吸医师分会危重症学组青委会委员;中国康复医学会呼吸康复专委会危重症康复学组委员;中国抗癌协会肿瘤呼吸病学专委会委员;湖北省中西医结合学会呼吸病专委会委员;湖北省营养学会临床营养专委会委员;湖北省医学会医学鉴定中心专家;主持国家自然科学基金青年基金1项,武汉市卫健委科研课题1项;参与国家重点研发计划2项,发表SCI论文10余篇。

杨珍
武汉市中心医院呼吸与危重症医学科 主治医师,医学硕士;中国防痨协会影像学专业分会委员;发表多篇SCI和北大核心期刊文章;主持省级横向课题项目1项;参与省级及市级课题多项。

牟永
武汉市中心医院呼吸与危重症医学科 医学博士,主治医师;在Bioengineering & Translational Medicine,iomedicine & Pharmacotherapy 等杂志发表多篇SCI文章;主持省自然科学基金项目1项;参与国家自然科学基金项目多项。
本文转载自订阅号「重症肺言」(ID:RCCRC_0067)
原链接戳:急性纤维素性机化性肺炎的诊断与治疗策略
* 文章仅供医疗卫生相关从业者阅读参考
本文完
责编:Jerry



