
摘要
肺部超声在间质性肺疾病筛查、诊断和评估中已有一定的研究,但尚未得到广泛认可和应用,不同研究之间采用的检查方法也有一定的区别。本文通过全面地总结肺部超声在间质性肺疾病中的检查方法和研究结果,结合肺部超声相关新技术进展,对间质性肺疾病诊疗过程中肺部超声的适用范围、优势和缺陷进行综述。
间质性肺疾病(interstitial lung disease,ILD)是呼吸系统常见病之一,其诊断往往依赖临床-影像-病理的综合模式,其中高分辨率计算机断层扫描(high-resolution computed tomography,HRCT)仍是影像学检查的金标准,定量CT(quantitative CT,QCT)、肺部超声(lung ultrasound,LUS)、正电子发射计算机断层显像(positron emission tomography-computed tomography,PET-CT)和磁共振成像(magnetic resonance imaging,MRI)等其他影像学方法对ILD的价值目前尚未得到广泛认可和应用[1]。近年来超声技术在肺部疾病中的应用越来越广泛,LUS对肺水肿、肺炎、急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)、气胸等疾病的初步判断作用逐渐被重视[2, 3],对包括结缔组织病相关间质性肺疾病(connective tissue diseases-interstitial lung disease,CTD-ILD)在内多种ILD的诊断和评估价值也有了一定的研究,但目前在呼吸病学领域的重视程度仍不高,相关研究主要集中于欧洲,本文总结相关研究的进展脉络、研究方法和结果,现将LUS技术在ILD中的价值和缺陷综述如下。
一、ILD相关LUS的异常征象
胸膜和肺是LUS的主要观察对象,健康人的LUS往往可见到平滑、连续的线状胸膜高回声表现,而充满气体的肺则是无回声的,在肺的显示区域可出现等距离、与胸膜线平行、逐渐衰减的“A线”,这是因多重反射而出现的、强度逐渐递减的胸膜伪线(图1)。ILD患者肺部常出现异常的“B线”,表现为自胸膜线发起的、与胸膜线垂直的条带状高回声改变(图1B)[4]。较早的时候曾多以彗星尾征(comet-tail artifact)[5, 6]或振铃伪影(ring-down artifact)[7]来表示LUS中这种肺组织的异常强回声影,二者在一段时间内被认为是同一种表现,但事实上仍有些许区别。彗星尾征一般是由于入射声波在不同物质的界面多重反射形成,而振铃伪影则是由于气体和非气体组分构成喇叭口样结构后导致入射超声产生共振和放大而形成,这些表现同样见于其他器官超声检查中。对于LUS而言,这两种机制均参与了肺部病变异常B线的产生,因此B线往往提示胸膜下结构的异常,大量关于LUS在ILD中应用的研究也主要集中于B线的探查、半定量和定量方面,这与间质性肺疾病的影像及病理变化特征相吻合,但B线并非ILD所特有,也可见于肺水肿、ARDS和部分特殊病原体感染等[8, 9]。
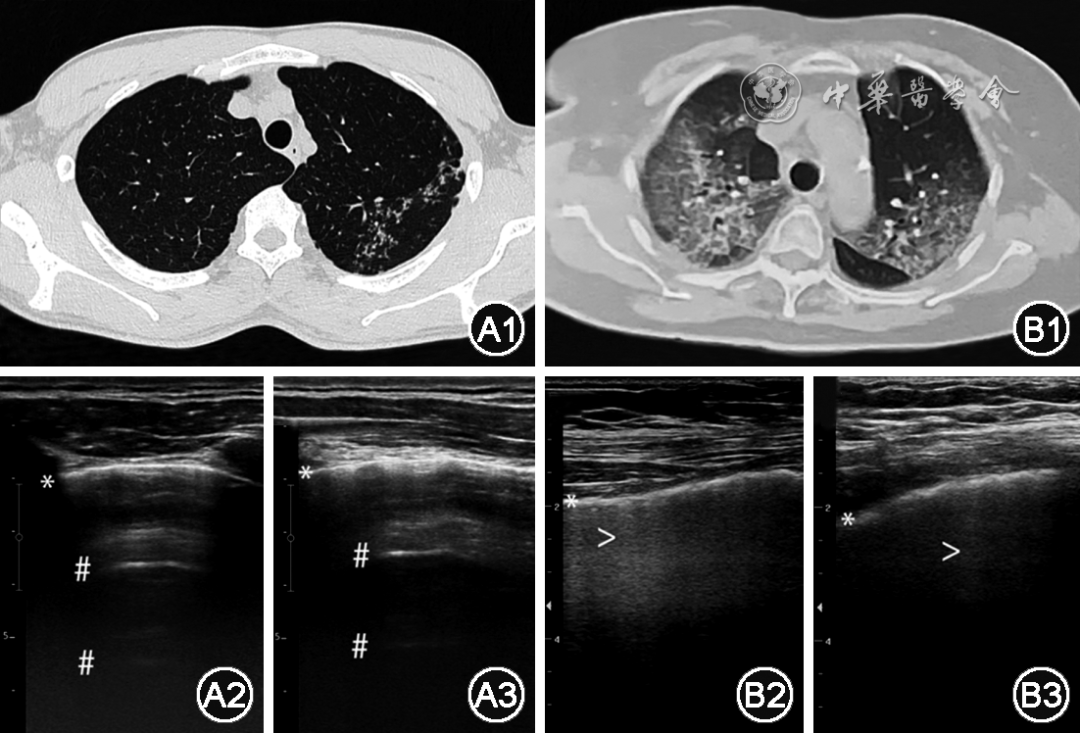
图1 正常及间质性肺疾病胸部超声及对应CT表现,其中A1、A2及A3为正常肺组织在CT和胸部超声的表现:患者男,35岁,病原学确诊为左肺结核,于健侧(右侧)第二肋间与锁骨中线交叉处采用线阵探头分别以垂直于肋间隙(A2)和平行于肋间隙(A3)方式采集图像,可见锐利高回声胸膜线(*号所示)和下方与之平行、逐渐衰减的A线(#号所示);B1、B2及B3为间质性肺疾病患者CT和胸部超声表现,患者女,63岁,类风湿性关节炎相关间质性肺疾病急性加重,氧合指数为75.7 mmHg(1 mmHg=0.133 kPa),采用线阵探头分别于右侧第二肋间与锁骨中线交叉处(B2)和右侧腋前线与第四肋间交叉处(B3)平行于肋间隙采集图像,可见增厚、边界模糊的胸膜线(*号所示)和弥漫性B线(>号所示),其中B3还可见胸膜连续性中断
除了B线外,胸膜异常也是ILD的常见表现之一。与正常人胸膜细长、光滑、连续的线状高回声超声表现不同,ILD患者胸膜常可出现增厚、模糊和连续性中断的改变(图1B)。较早一项西班牙学者开展的纳入了37例系统性硬化症(systemic sclerosis,SSc)和抗合成酶抗体综合征(anti-synthetase syndrome,ASS)伴间质性肺疾病的研究显示,胸膜连续性中断这一超声表现与HRCT的Warrick评分显著相关,其诊断ILD的曲线下面积达到0.93[10]。近期斯坦福大学医学院的另一项纳入了20例SSc患者的研究则显示,以胸膜增厚、不连续、不规则改变为ILD超声表现的判断依据,其诊断ILD的敏感度与HRCT相比可达到100%,特异度也达到82%[11]。胸膜的异常增厚和模糊也会使其后方B线的显示不够清晰,影响B线的探查[12]。此外部分医院对ILD患者采用术中LUS检查发现此时常常不能显示B线、但壁层胸膜的增厚则更为显著和具有代表性[13]。这提示胸膜异常可能在ILD相关LUS诊断中有其独特的优势并可部分弥补B线这一征象的部分缺陷,鉴于胸膜在超声检查下更易显示、临床应用价值更高,针对这方面更进一步的研究结果十分值得期待。
二、LUS用于ILD的检查方法
尽管已有数十项关于LUS对ILD诊治价值的研究先后发表,目前对于ILD患者LUS检查的操作规范尚未统一,其中包括探头检查的部位、探头的选择以及前文所述超声图像的解读和判断标准等多方面,本综述将以其发展脉络为顺序总结认可度相对较高的ILD相关LUS操作方法。
法国Ambroise-Paré医院康复科和影像科医师在1997年发表了一项纳入了250例重症监护患者的研究,其中包含了6例ILD确诊患者,该研究采用低频心脏探头进行前胸壁和侧胸壁多个肋间隙的探查,其中4例同时行肺部CT和超声检查的患者均在LUS中见到大量彗星尾征[5]。随后,韩国三星医疗中心影像科的胸部影像团队开展了一项以超声探查肺间质性改变为主要观察指标的前瞻性研究,该研究采用腹部探头经肋弓下缘检测右下肺病变为主要方法,结果显示32例已确诊的ILD患者中15例可于该部位探查到大量振铃伪影,13例肺部无间质性病变的患者则均未探及振铃伪影[7],这些早期关于LUS用于ILD诊断的研究为后续研究奠定了基础。此后随着心肺超声研究的增多而逐渐形成了相对一致的认识,即对ILD患者或相关高危患者通过LUS进行ILD筛查时需覆盖前、侧及背部胸壁检查,但不同研究之间探查肋间隙点的数量和分布则仍有一定的区别。
意大利Luna Gargani教授是较早开展LUS应用于ILD诊断的研究者之一,其团队2009年发表的一项纳入了33例SSc患者的研究中采集共计双侧58个肋间隙点(图2,LUS-58)[14],该方法在其团队和其他团队后续的多个研究中也被继续使用[15, 16],在其团队的研究中这58个肋间隙点的超声检查平均可以在10 min以内完成,这明显短于大部分采用类似方法的其他研究,可能与操作者的熟练程度有一定关系。其他类似的研究中也大多采集50~60个肋间隙点[17],其中西班牙Marwin Gutierrez教授50个肋间隙点的方法也被多个研究团队使用(图2,LUS-50)[18],该方法在记录所有肋间隙点B线并计算总和后进行半定量分析,判断依据为:正常:<10条B线、轻度:11~20条B线、中度:21~50条B线、重度:>50条B线。此外还有10~14个点的简化方法[19],其中以14个肋间隙点的方法使用更为广泛(图2,LUS-14)[20],但其半定量标准尚未统一,比较常用的标准为:正常:<5条B线、轻度:6~15条B线、中度:16~30条B线、重度:>30条B线[21],也有研究采用10条B线作为cut-off值进行正常和异常的判断[22]。2011年1项纳入36例结缔组织病相关特发性肺纤维化(connective tissue disorders interstitial pulmonary fibrosis,CTD-IPF)的研究对比了50个肋间隙点和14个肋间隙点LUS对CTD-IPF的诊断价值,结果显示二者的诊断效能接近,但14个点的检查时间则显著缩短(8.6 min比23.3 min)[23],这可能与IPF更多见于下肺、14个点足以覆盖这一好发区域有关。总体而言,针对ILD的LUS检查应该涵盖上中下肺野、前侧背部胸廓,考虑到适用患者、检查时间和工作量等问题,50~60个肋间隙点LUS用于初步筛查更为合理,检查时间约为20~25 min,14个肋间隙点的LUS可作为备选或用于特定区域病变患者的检查,一般可在10 min内完成,这与针对休克或呼吸衰竭患者行LUS评估的区域性选择方法稍有不同[24]。对于B线的判断,除了上述定性、定量及半定量的方法外,还可以根据相邻的两条B线之间距离将其分为B3(间距3 mm)和B7(间距7 mm),除了更为简便之外,还对ILD肺部病变的性质有一定的指示作用:B3往往更多见于肺部磨玻璃样改变,而B7更多见于纤维化和蜂窝肺[25],但这一观点尚有待进一步验证。
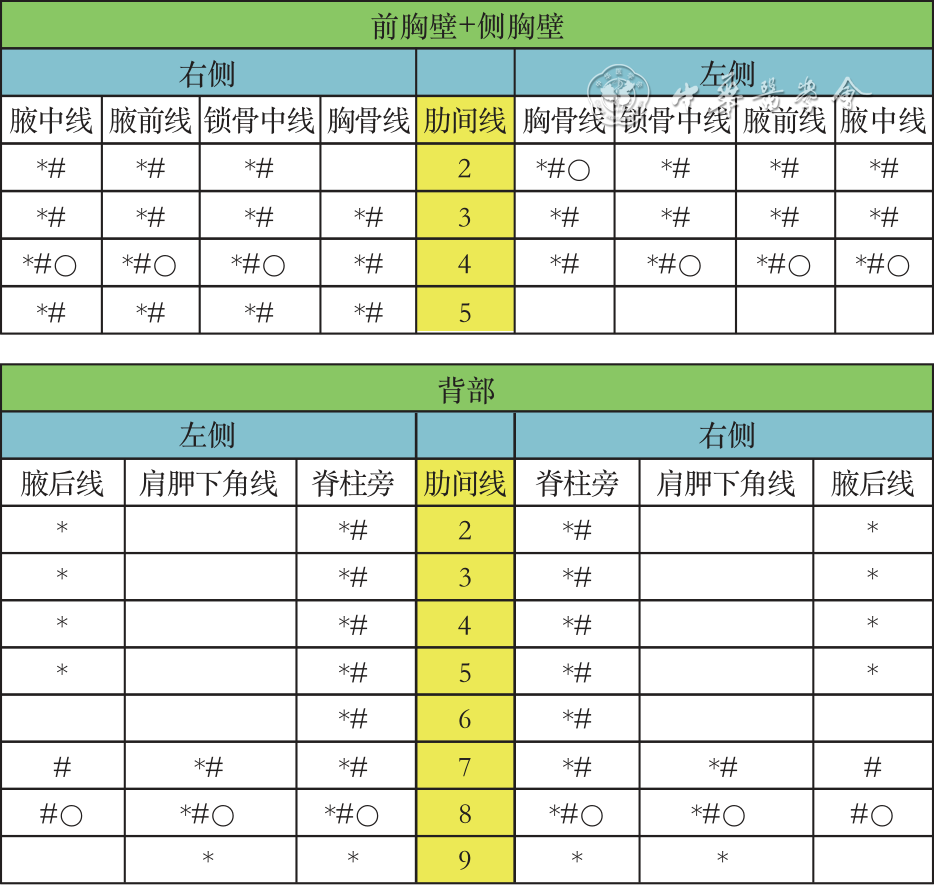
图2 常用胸部超声肋间隙检查点选择示意图
对于超声探头的选择,早期的研究多采用穿透性较好的2~4 MHz低频心脏探头,近年来的部分研究中对于胸膜结构的显示常采用3.5~6 MHz的凸阵探头或者5~6 MHz以上的线阵探头以增加其分辨率,同时凸阵探头和线阵探头在探查B线方面也有一定的优势[26],有逐渐取代心脏探头的趋势,检查过程中可根据需要使患者取卧位、半卧位和坐位,探头一般采用平行于肋间隙的方法,这可以更好地显示肺组织和胸膜组织,与危重症超声检查中常采用垂直于肋间隙方法的选择倾向有所不同。
三、LUS对ILD的诊断价值
ILD患者LUS的异常表现主要与其近胸膜处病变相关,以探及B线为主要判断标准的话,较早期的一项纳入了70例SSc患者的研究显示,与HRCT相比,LUS对于识别肺间质异常的敏感度和特异度分别为73.58%和88.23%,进一步分析则显示LUS的主要问题在于容易漏掉部分轻型肺间质异常的患者,对于中重度患者的诊断价值与HRCT基本一致[27],但该研究中每个患者仅完成10个肋间隙点超声检查,这种对轻型肺间质异常患者敏感度低的结果可能与其研究设计也有一定的关系。其他进行更多肋间隙点超声检查、以SSc-ILD为对象的研究则显示,LUS相比于HRCT对于肺间质改变的敏感度可达100%,而特异度则相对较差[11,28]。近期的一项Meta分析结果也提示,以B线作为LUS判断ILD的标准、HRCT作为金标准,LUS识别SSc-ILD的敏感度达到93%,而特异度仅有61%[29]。类风湿性关节炎[21,30]、干燥综合征[31]、抗合成酶抗体综合征[32]等多种CTD-ILD相关LUS的研究也得到类似结果,其中部分无症状的CTD-ILD患者或非常早期的CTD患者同样可以通过LUS识别其肺间质性炎症[33]。除CTD患者外,一项纳入20例乳腺癌放射治疗患者的研究显示,放疗侧肺B线显著多于对侧,同为放疗侧则前胸壁B线显著多于背侧,这提示LUS同样适用于放射性肺炎的监测[34]。这些研究显示,LUS对于ILD探查具有敏感度高的特点,对于存在ILD的高风险人群,LUS是其可靠的筛查方法之一。
除ILD筛查外,LUS还可用于肺内病变严重程度和预后的判断。已有大量的研究表明,对于显示ILD影像学严重程度而言,LUS以B线进行半定量或定量分析的结果与HRCT的Warrick评分和Wells评分均具有很好的线性相关性[18,21,35]。若以肺功能进行评估,B线数量与患者用力肺活量占预计值%、肺总量占预计值%和肺一氧化碳弥散量(DLCO)占预计值%均呈显著负相关性[35, 36]。近年来的研究还显示出了B线作为ILD预后因子的价值,Fotoh等[37]开展的一项纳入75例类风湿性关节炎合并ILD患者的研究显示,LUS下B线数量与患者间质性肺疾病急性加重显著相关,是该事件发生的独立预测因子。Gargani等[15]开展的另一项纳入了396例SSc患者的研究也显示,背侧肺组织B线增加的患者出现ILD急性加重的风险显著增高。除了这些统计学上的分析之外,LUS也是ILD患者治疗过程中随访和动态评估的方法之一,Grignaschi等[38]发表的1例经治疗好转的MDA5阳性皮肌炎合并间质性肺疾病患者治疗前后LUS对比显示,治疗5个月后患者肺部B线显著减少,这与其肺功能参数改善相一致。这些结果提示,LUS同样适用于已诊ILD患者病情严重程度、预后和疗效的动态评估。
四、LUS的新技术进展和缺陷
除了上述常规的超声检查方法外,近年来以梅奥临床生理与生物医学工程科和影像科的Zhang教授为首开展了系列性的关于LUS表面波弹性成像技术(surface wave elastography,SWE)在ILD中应用的研究。该方法在LUS检查的同时于体表施加一个低频谐波振动,通过超声探头(5 MHz线阵探头)检测其在肺组织表面的波速、振幅和相位等参数,以肺表面波速来反映肺组织弹性,即肺表面波速度越快则肺组织弹性越差[39]。该团队2017年的一项小样本对照研究分别以100 Hz、150 Hz和200 Hz的低频波在6个不同肋间隙激发并照射肺组织,采用超声探测其在健康人和ILD患者肺组织的表面速度,结果显示3个频率下健康肺表面波速均显著低于ILD患者[40]。随后该团队的2项稍大样本量的研究和其他团队的研究也基本重复了这一结果[41, 42, 43],国内华西医院超声科近期发表的一项研究结果也与这些研究结果相一致,同时还发现SWE技术与传统超声的B线方法有较高的一致性[44]。进一步的研究则显示,SWE技术同样适用于已诊ILD患者的动态随访,局部或广泛的肺表面波速增加与相对应的肺部病变进展显著相关[45]。总体而言,SWE技术对于提供相对客观的LUS评价标准有一定的价值,但也主要适用于胸膜下肺组织的评估。
五、LUS与HRCT对间质性肺疾病诊断价值的比较
HRCT仍是目前间质性肺疾病最重要的影像学检查,也是众多LUS在间质性肺疾病相关临床研究的“金标准”。HRCT不仅提供了肺部病变状况和纵隔状况的全景观,鉴于病理和HRCT的对应关系,在典型CT表现对部分亚型的确诊中,HRCT甚至可以部分取代组织病理学诊断[46]。HRCT中肺部磨玻璃影、网格影、蜂窝肺和实变等多种改变对治疗反应和预后有一定的提示作用,同时还是解决间质性肺疾病亚型鉴别诊断、急性加重病因分析等临床问题的关键方法。相比之下,LUS在间质性肺疾病的诊断中则较为局限。经胸壁LUS对间质性肺疾病的探查以胸膜改变和下方B线异常为主要依据,这决定了LUS主要适用于胸膜下病变为主的间质性肺疾病。如前文所述,与HRCT相比,检查部位分布足够的LUS对此类病变的敏感可以接近100%,但特异度相对较低,且不同研究之间特异度结果相差较大,这提示LUS下间质性肺疾病的图像识别仍有较大的进步空间。同时LUS对于不同亚型间质性肺疾病的识别尚十分有限,目前对于病变病理类型和LUS表现的相关性主要集中于B线的分析:B3线与肺水肿和HRCT肺部磨玻璃影相关,此类病变往往提示肺泡壁和肺泡的渗出、炎症细胞浸润等病理改变;B7线更多见于网格影、蜂窝肺改变,这与小叶间隔增厚、小叶周围及邻近胸膜纤维化可能相关[47]。因此,LUS可以发现早期的间质性改变并在一定程度上区分非特异性间质肺炎(non-specific interstitial pneumonia,NSIP)和特发性肺纤维化(idiopathic pulmonary fibrosis)[48]。同时,LUS对于胸膜的改变十分敏感,包括正常/异常胸膜增厚、边缘模糊、不连续等改变均可清晰显示。此外,对间质性肺疾病及其高危人群进行长期管理和随访十分有必要,LUS作为筛查和随访中动态评估手段的作用已被多项研究证实[49],同时作为一项可床边完成的检查项目,也是难以完成HRCT检查的危重患者的合理选择之一,其对于间质性肺疾病的敏感度远超X线胸片[50],在现有的间质性肺疾病诊疗模式中,LUS是HRCT的重要补充方法之一。
六、总结
尽管对于LUS的研究至今已有数十年、在ILD中广泛研究也近20年,但目前仍未能被广泛重视,这除了与超声检查应用于肺部的先天性缺陷相关外,在LUS检查方面还应注意以下问题。首先,LUS相对局限于ILD胸膜及胸膜下病变的探查,这种缺陷与其物理学特性相关,因此选择合适的患者十分重要。其次,目前对LUS用于ILD评估的探查范围、方法尚未形成统一共识,应用上也主要局限于ILD高风险人群的筛查,仍有较大的研究空间。第三,可供识别的ILD超声特征有限,其超声表现也缺乏特异性,目前也不足以用于ILD分类和推测其病理类型,应用LUS时必须结合临床表现及其他辅助检查结果综合判断。同时LUS在ILD中的独特优势也不应被忽略,首先是对于儿童、孕妇等特殊人群的ILD影像学筛查具有避免电离辐射等优点,鉴于其较高的敏感度也可以先于临床症状发现肺部病变。其次,LUS可床旁完成、动态评估,其结果与传统床边胸片相比更为准确,若同时联合心脏超声检查则可更广泛用于患者评估,尤其是危重患者的评估。同时随着新技术的发展,更多适用于LUS的方法和参数也将逐渐被发现。
综上所述,LUS对于ILD的筛查、诊断和病情评估方面均有一定的价值,值得进行更加深入的前瞻性临床研究和临床应用。
参考文献(略)
作者:吴冠楠 陈晨 顾晓凌 吕嘉文 袁冬梅 黄鹏飞 王栋 赵蓓蕾 王琴 姚艳雯;单位:南京大学医学院附属金陵医院呼吸与危重症医学科;南京大学医学院附属金陵医院超声诊断科
引用本文: 吴冠楠, 陈晨, 顾晓凌, 等. 间质性肺疾病的影像学评估:肺部超声能做什么?[J] . 中华结核和呼吸杂志, 2024, 47(2) : 172-177. DOI: 10.3760/cma.j.cn112147-20230823-00100.
本文转载自订阅号「中华结核和呼吸杂志」
原链接戳:【综述】间质性肺疾病的影像学评估:肺部超声能做什么?
* 文章仅供医疗卫生相关从业者阅读参考
本文完
责编:Jerry



