
目前正值冬季,各医院门急诊会有大量呼吸道感染的患者前来就诊,在此过程中决不可忽略的便是“流感”的话题,比如我们常会关注到一些患者,他们感染流感病毒以后会出现咳嗽等一些气道高反应情况,称为“感染后咳嗽”;又比如还会关注到一些慢病患者,如哮喘、慢阻肺病等,他们感染流感病毒以后会出现原发疾病症状的恶化,那么雾化吸入治疗在流感中具有怎样的应用价值?这可能也是值得关注的一个话题。
在“后疫情时代”,免疫调节剂对宿主免疫低下者也需要应用,在诸多病原体混杂出现、呼吸道感染疾病高发的阶段,我们对免疫调节剂应该如何定位?免疫调节剂在流感中有何应用价值?这些都需要临床医生有所了解。因此今天主要想与大家一起分享关于流感的规范诊治以及需要关注的诸多临床问题。
南北方省份ILI样本季节性流感病毒检测结果主要以甲型H3N2为主,其次为乙型Victoria系
很多疾病都可能对人类具有威胁,其中呼吸道病毒感染造成了世界严重医疗负担。在感染性疾病中有不同系统的感染,比如肺部感染、腹腔感染等,但总体而言肺部感染位于全球死亡原因的第四位,为感染性疾病首位,尤其近三年以来新冠导致了全球700多万人的死亡,对人类健康具有重大威胁。
在呼吸道病毒中大家关注比较多的过去一直是流感,近几年大家非常关注新冠话题,但事实上在临床中:包括流感病毒和呼吸道合胞病毒、副流感病毒、冠状病毒、鼻病毒、人偏肺病毒等等在内的非流感呼吸道病毒感染性肺炎,构成了相当大的全球健康负担。在此过程中,我国有不少学者和专业平台也一直在从事和关注着呼吸道病毒感染的相关工作和情况。

图:(左)全国发热门诊(诊室)诊疗人数变化趋势;(右)全国哨点医院报告的流感样病例占比变化趋势
中疾控2023年12月发布的全国新型冠状病毒感染疫情情况显示,先看图左的一组数据:2023年11月1日-11月16日,全国31个省 (自治区直辖市) 及新疆生产建设兵团发热门诊 (诊室) 诊疗量稳定波动在18.0万左右,在此过程中也能看到还有一些小的波动,如11月17日下降至近期最低的15.3万,随后波动上升。11月27日达到该月最高的33.8万就诊量,11月30日下降至31.3万。
再看图右的一组数据:2023年11月1日-11月30日,全国哨点医院流感样病例占门 (急) 诊就诊人数比例持续增加。从2023年第45周(11月6日-11月12日) 的5.4%较快上升至第48周 (11月27日-12月3日)的8.2%。同时,我们也可以看到有不同不少学校,包括托儿所,人群密集地,都可能会出现流感的高发。因此可以明确:发热门诊的就诊量居高不下,流感最为常见。
从近期呼吸道病原体监测情况看:南北方省份ILI样本季节性流感病毒检测结果主要以甲型H3N2为主,其次为乙型Victoria系;呼吸道传染病病原谱疫情后主要为:新冠病毒、流感病毒、副流感病毒和肺炎支原体。近期主要病原体流行情况:流感病毒呈高位波动态势、肺炎支原体呈下降态势、呼吸道合胞病毒、腺病呈波动态势。0-14岁儿童病原谱:占比较高的有流感病毒、肺炎支原体、呼吸道合胞病毒和腺病毒;其次为副流感病毒、冠状病毒、人偏肺病毒、鼻病毒和肠道病毒等;成人病原谱:首位为流感病毒,其次为呼吸道合胞病毒、副流感病毒,其余为肺炎支原体、腺病毒、鼻病毒、冠状病毒和人偏肺病毒等。
从临床角度分析:
第一,根据南北方省份相关季节性流感病毒检测结果主要为甲流,临床所见更多以甲型H3N2为主,其次乙型流感有个别检出。流感病毒虽然在高位有波动,但它依然处于最高比例;
第二,新冠疫情后同样也看到,新冠病毒可能与流感病毒一样,会成为与人类长期共存的状态,不少医院现在新冠病毒感染病例也有散发;
第三,支原体感染在儿童发生今年非常流行和高发,感染比例也明显上升,并且临床中看到很多儿童感染以后,家长因不太了解支原体的传染性,在照顾儿童的过程中也会出现感染情况,很多成人的支原体肺炎也收入呼吸科。因此,科普宣传非常重要,应当让民众了解除了流感病毒、新冠病毒传染以外,像支原体这样的病原体同样具有传染性。当然,呼吸道合胞病毒、腺病毒也有一定波动态势;
第四,从儿童和成人的病原谱我们看到有轻微差别,总体而言儿童流感病毒比例和肺炎支原体比例较高,且今年的肺炎支原体临床看到很多儿童对阿奇霉素耐药,治疗非常棘手;
第五,从成人病原谱看同样流感病毒最多,其次呼吸道合胞病毒、副流感病毒。成人的支原体肺炎往往是在与儿童的密切接触中传染而导致,因此临床诊疗过程中,当我们在询问患者病史时,流行病学的接触史非常关键。

多年来,每年我们都要进行流感的疫情防控,尤其在冬春季节流感高发季。流感从病原学角度,根据核蛋白和基质蛋白不同,分为甲、乙、丙、丁四型。目前感染人的主要是甲型流感病毒中的H1N1和H3N2亚型及乙型流感病毒中的victoria和Yamagta。在临床中,无论甲流、乙流都可以引起流行,当然目前针对它们也有相关疫苗。
一般来讲甲流最容易引起大流行,但临床中我们也遇到过乙流病例,但乙型流感病毒大流行的机会相对较少,会偶尔遇到个别重症乙流感染致死的患者。除此之外我们还需要警惕猪流感可能也会在人类身上发生流行,即禽流感。
我国流感检测呈现检测率低,检测准确性不统一的现状,诊断主要由临床确诊,经验性判断为主(大约90%)
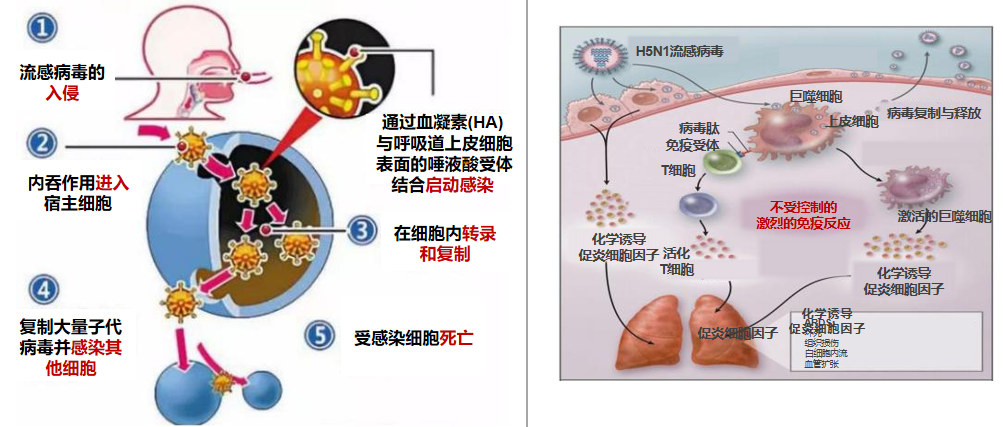
流感的发病机制大家也并不陌生。人体的呼吸道是开放的,各种各样的病原体都可能入侵到呼吸道。流感病毒在入侵以后,通过细胞的内吞作用进入到宿主细胞,它首先入侵的是呼吸道上皮细胞(包括上呼吸道或者下呼吸道上皮的宿主细胞),有时候它会引起肺炎,因此它对我们的II型肺泡上皮细胞也会有损伤。在此过程中我们可以看到病毒会在宿主细胞内出现转录和复制,复制后大量子代病毒可以感染更多的细胞,受感染的细胞就会出现死亡。当然,在这个过程中,我们也可以看到它的入侵往往是通过血凝素(HA)和呼吸道上皮细胞表面的一个唾液酸受体结合来启动感染过程,因此这个过程也是非常重要的病毒入侵机体的过程。
流感病毒感染人体后,与新冠病毒一样它可以诱发人体的细胞因子风暴,因此流感病毒同样可以导致全身的炎症反应,从而导致呼吸窘迫综合征(ARDS)的表现,包括休克、脑病以及多器官功能不全等多种并发症。
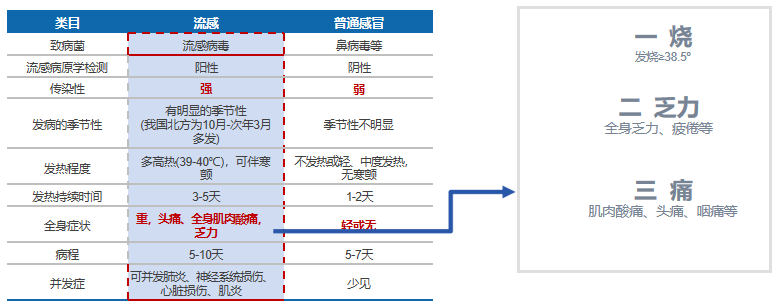
从流感的临床特征看,流感首先不是普通感冒,通常它的症状更重,且有较多并发症,因此鉴别诊断流感和普通感冒尤为重要。从细节分类讲,比如临床中我们会遇到冠状病毒、呼吸道合胞病毒、鼻病毒等等,首先要分清流感与普通感冒到底有什么不一样?普通感冒其实也会出现上呼吸道感染症状,普通感冒的病原体往往是鼻病毒之类,流感病毒感染其致病菌是流感病毒,从病原体检测来说,流感病毒感染如果做流感病原学检测大多为阳性,而普通感冒做病原体检测,流感病原学是阴性;从传染性来说,流感具有流行性,传染性非常强,普通感冒传染性没那么强;从发病季节来说,我国流感发病高峰一般为冬春季节,一些南方地区夏季七八月份也会有小流行,而普通感冒的季节性可能不明显,一年四季都可能出现。
从发热程度来说,流感的高热程度非常高,一般都要39℃以上,同时有寒战,普通感冒一般不发热或有轻中度发热,一般不会有寒战;从发热持续时间来说,临床看到的流感持续时间会更长,全身症状如头痛、全身肌肉酸痛、乏力会更加明显,患者的全身症状往往是更加重的,普通感冒全身症状相对而言较轻;从病程来说,流感的病程可能更长,有时候长达10天,普通感冒则大约三五天自愈。
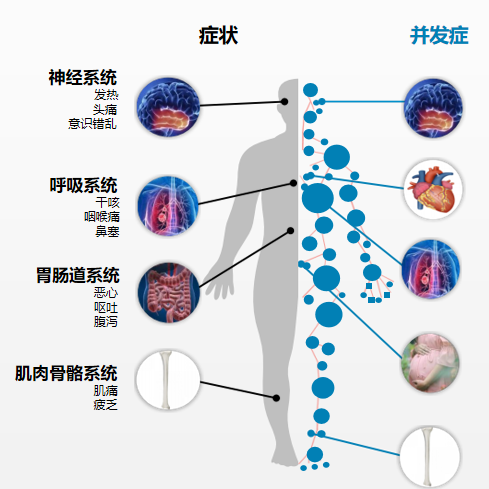
流感的典型症状:第一,发烧、高热为主。比如发热烧得非常高的时候,患者会出现意识错乱甚至精神的障碍,尤其小孩子可能发生惊厥、癫痫等发热引起的神经系统改变;第二,乏力,全身乏力、疲倦感非常厉害,第三,疼痛。会有肌肉的酸痛、头痛和咽喉疼痛等症状。
从并发症来说,一般普通感冒不大出现其他并发症,而我们经常会碰到流感的肺炎,甚至重症的ARDS表现,有神经系统的损伤如:热性惊厥、Reyes综合征、脑膜炎/脑炎、横贯性脊髓炎、格林-巴利综合征,这些都是非常危重的神经系统表现并发症。
心脏系统的损伤如:心包炎、心肌炎、心血管疾病加重,出现心律失常等等。包括有些患者有基础疾病,比如冠心病、心绞痛、心律失常或者心衰,当感染流感病毒以后,就会出现心血管疾病的加重。
呼吸系统的损伤如:中耳炎、哮喘、鼻窦炎/支气管炎/咽炎、感染性肺炎(病毒性或继发性细菌性)、慢性肺病加重。在临床中我们碰到过流感继发发细菌性肺炎甚至曲霉的感染,感染流感病毒也是导致慢阻肺病急性加重的一个非常高危的因素。
患者感染流感病毒后可以发生干咳、咽喉疼痛、鼻塞等,一些患者还会出现恶心、呕吐、腹泻等,这是对胃肠道系统的损伤。还有很多妊娠期妇女,也是流感的易感人群,感染流感病毒后会出现母体并发症的增加、婴儿围产期死亡率升高、早产风险增加、新生儿较小、出生体重较低等一系列问题。
肌肉骨骼系统的损伤如:肌炎、横纹肌溶解等。我记得曾经我讲新冠病例时讲过一个患者感染后出现横纹肌溶解死亡,其实流感同样也会出现横纹肌溶解的情况。因此在临床中,流感的检测和诊断非常重要,经验性的判断也非常重要。

我国流感的检测与诊断情况如何?与亚洲其他国家及美国相比,现在我国流感检测呈现检测率低,检测准确性不统一的现状。因此诊断主要由临床确诊,经验性判断为主。随着近几年大家在防控新冠的过程中,诊断做病毒检测的意识增强了,很多三甲医院包括基层医院现在都可以开展流感病毒和新冠病毒的核酸检测,因此目前来讲流感病毒的检测已经不会成为一个很大的问题,许多医院都可以常规性地进行流感病毒的核酸检测。
当然,在一般基层医院不会尝试做流感病毒培养,我们通过抗原或者核酸检测就可以协助诊断。在此过程中,做它的抗体水平检测也非常重要,如急性期和恢复期血浆的流感病毒特异性IgG抗体水平呈四倍或以上升高。此外在临床中如果病原体检测阴性但是高度怀疑流感的高危患者,也可以尽早启动抗病毒治疗。其实在临床中经常会碰到很明确有流感接触史、又有相关流感表现的患者,即使他们检测病原体、特别是抗原检测阴性的情况下,我们也完全可以尽早给予抗病毒治疗。
重症或有重症流感高危因素人群尽早给予经验性抗病毒治疗,发病48小时内充分评估风险和收益……流感规范化诊治策略
对流感重症病例和危重病例的特点临床必须十分清楚。
流感重症病例:
·持续高热>3天,伴有剧烈咳嗽,咳脓痰、血痰,或胸痛;
·呼吸频率快,呼吸困难,口唇紫绀;
·反应迟钝、嗜睡、躁动、惊厥等神志改变或惊厥;
·严重呕吐、腹泻,出现脱水表现;
·合并肺炎;
·原有基础疾病明显加重;
·需住院治疗的其他临床情况。
流感危重病例:
·呼吸衰竭;
·急性坏死性脑病;
·休克;
·多器官功能不全;
·出现其他需进行监护治疗的严重临床情况。
值得一提的是,从重症病例来讲流感患者往往有时候会持续高热39℃甚至40℃,患者可有剧烈咳嗽,有时候也会咳脓痰,因为有的患者可能会继发细菌感染。我们在临床遇到过继发金葡菌、肺炎链球菌等等各种感染的病例,还有当继发肺克等病原体感染后也会出现脓痰,甚至有的患者会出现血痰,因为有肺损伤,表现就会有血痰、胸痛。
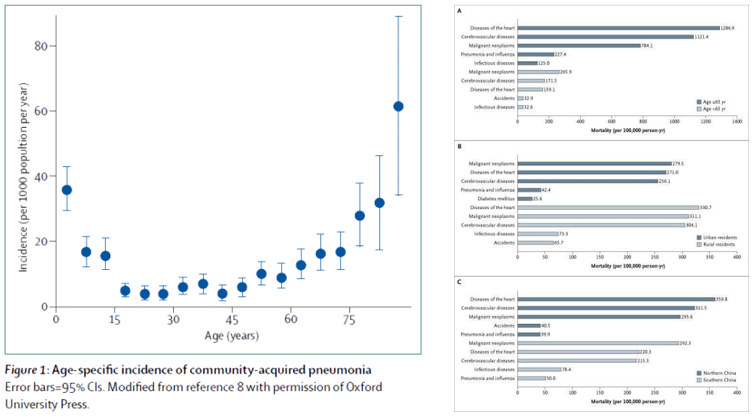
儿童和老年感染流感易患肺炎。因此,在临床中,我们在救治流感患者时需要更加关注儿童和老年人,因为“一老一小”感染流感病毒后他们的死亡率是比较高的。我们看到很多研究都进行了这样的观察,并得出结论:老年患者(≥65岁)死亡率更高,年幼与高龄者发生肺部感染风险更大。
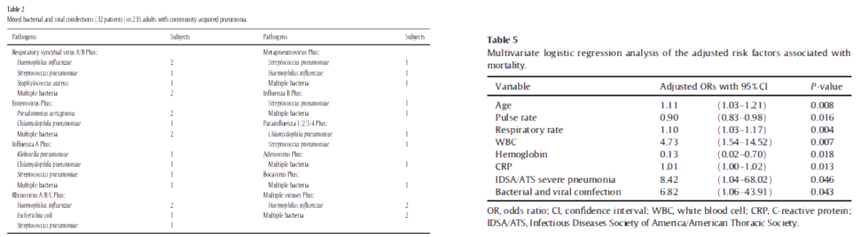
我们反复强调,并且有很多临床研究显示,病毒性肺炎易合并细菌感染,且与死亡风险相关。这项临床研究纳入235名病毒性CAP患者:共32例出现了合并细菌感染,以肺炎链球菌最为多见多因素回归分析表明,病毒合并细菌感染是死亡相关危险因素之一。
我还特别想强调,尤其是根据我在临床中遇到的病例,在流感病毒中会出现病毒与病毒的混合感染,也会出现合并细菌甚至合并曲霉的感染。最近我们收住病房1例非常严重的病例,患者罹患血液系统的淋巴瘤,入院后检测,新冠病毒、流感病毒的核酸检测均为阳性,同时患者还继发了MRSA和曲霉的感染。因此从该病例可以看到,出现了病毒与病毒、病毒加细菌,以及病毒加曲霉的混合。这类感染往往会出现致死性的感染加重,同时也是临床诊治中的难点所在,需要特别关注。

对病毒性肺炎,我们还特别要关注它预后相关的潜在危险因素,比如妊娠状态、合并慢性疾病、肥胖、粒细胞减少、长期激素使用、缺乏早期抗病毒治疗……暂无明确评分系统等等。这些因素都易引发重症。尤其比如流感病毒,大家不能卡在48小时这个时间点,在抗流感病毒治疗上一定是越早越好,但也不是超过48小时就不可以抗流感病毒治疗,此处一定要反复强调,这是我们应该坚持的原则。
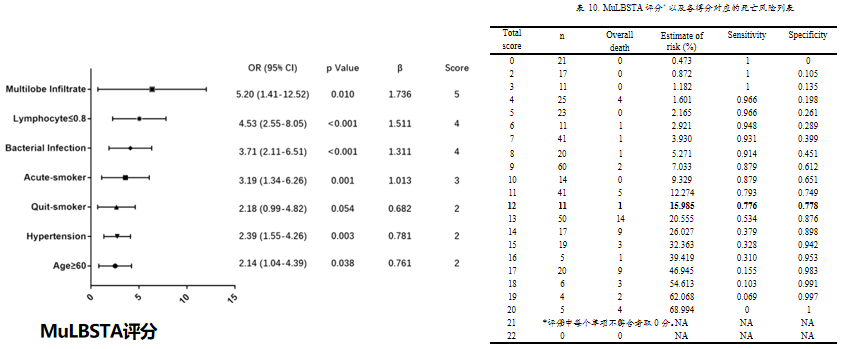
这是我团队针对流感以及各种呼吸道病毒感染做的相关研究后发表的一篇文章,建立死亡风险预测的MuLBSTA评分。其中我们将患者入院时的一些临床指标,包括患者感染的一些病毒(主要为流感病毒)有无多肺炎的累积?有无低淋巴细胞表现?有无合并感染?患者有无吸烟史?包括有无高血压和60周岁以上高龄?都做了相关的界定,再根据我们的统计学分析后赋予权重分数,具体如下:
包括6个入院时临床指标:多肺叶累及(5分)、低淋巴细胞血症(4分)、合并细菌感染(4分)、吸烟史(吸烟状态3分或已戒烟2分)、高血压(2分)以及60周岁以上高龄(2分)。以评分=12分为cut-off值,敏感性0.776,特异性0.778。
在此过程中可以看到,如果该患者总评分超过12分,他的死亡风险就会增加。也就是说患者感染的范围越广或者淋巴细胞越低,如果继发细菌感染,如果有吸烟史,或者有高血压,或者属于高龄患者,他的死亡风险会有所增加。该指标进行适当调整后也应用于我们对新冠病例的死亡预测,具有非常大的临床价值。

流感的治疗要坚持五大基本原则,但其中最重要的是坚持对临床诊断病例和确诊病例应尽早隔离治疗。
第一,非住院患者居家隔离:保持房间通风。充分休息,多饮水,饮食应当易于消化和富有营养。密切观察病情变化,尤其是儿童和老年患者;
第二,尽早抗病毒:流感病毒感染高危人群容易引发重症流感,尽早抗病毒治疗可减轻流感症状,缩短流感病程,降低重症流感的病死率;
第三,符合标准者住院治疗:住院治疗标准(满足下列标准1条或1条以上)——妊娠中晚期妇女;基础疾病明显加重。如:慢性阻塞性肺疾病、糖尿病、慢性心功能不全、慢性肾功能不全、肝硬化等;符合重症或危重流感诊断标准;伴有器官功能障碍;
第四,避免盲目或不恰当使用抗菌药物:避免盲目或不恰当使用抗菌药物。仅在流感继发细菌性肺炎、中耳炎和鼻窦炎等时才有使用抗生素的指征;
第五,儿童忌用水杨酸制剂:儿童忌用阿司匹林或含阿司匹林药物以及其他水杨酸制剂。
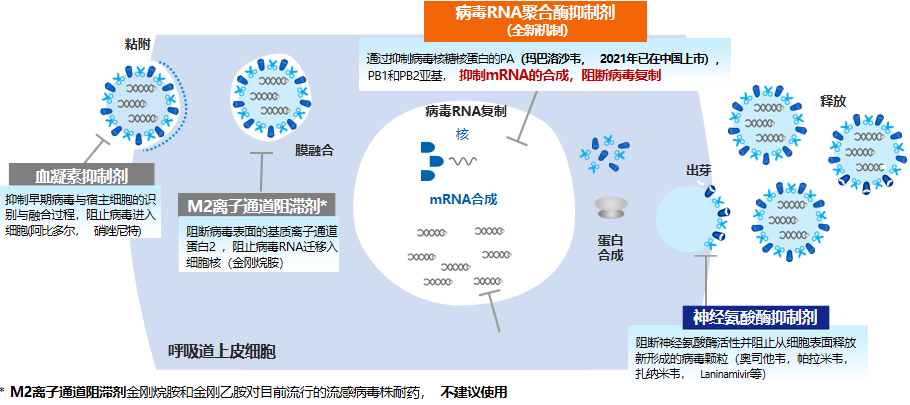
在抗病毒治疗中大家都有许多临床经验,比如用得很多的血凝素抑制剂(如:阿比多尔),它可以抑制早期病毒和宿主细胞的识别和融合过程,阻止病毒进入细胞;M2离子通道阻滞剂金刚烷胺和金刚乙胺对目前流行的流感病毒株耐药,不建议使用。临床用得比较多的如病毒RNA聚合酶抑制剂,可通过抑制病毒核糖核蛋白的PA,PB1和PB2亚基抑制mRNA的合成,阻断病毒复制,其中比如临床现阶段用得比较多的如玛巴洛沙韦,2片服用一次即可,十分方便;还有用得比较多的如奥司他韦,它可以阻断神经氨酸酶活性,并且阻止从细胞表面释放新型的病毒颗粒来发挥作用。

另一项回顾性研究,共纳入2009英国75家医院1520名感染H1N1的住院儿童,其中385名为哮喘儿童,采用多变量模型分析临床结局的影响因素。研究显示,在2009年甲流大流行期间,住院的哮喘患者中,预先使用ICS的患者比不使用ICS的患者不良结局发生率低(7.4% VS 15.4%,OR 0.44,95% CI:0.23-0.85)。
抗菌药物和祛痰药的作用机制:
·抗菌药物:雾化吸入抗菌药物的特点是吸入后肺部浓度高,全身不良反应少;多用于长期有铜绿假单胞菌感染的支气管扩张症和多重耐药菌感染的院内获得性肺炎,如呼吸机相关性肺炎(VAP)等;妥布霉素吸入药物用于清除铜绿;我国目前尚无专供雾化吸入的抗菌药物制剂,不推荐以静脉抗菌药物制剂替代雾化制剂使用。
·祛痰药:N-乙酰半胱氨酸:可降低痰的粘滞性,并使之液化而易于排出;盐酸氨溴索:可降低痰液粘稠度,增强支气管上皮纤毛运动,增加肺泡表面活性物质分泌,使痰容易咳出。
必须更加密切关注“一老一小”人群,尤其年龄越大感染流感病毒后死亡率越高
进入后疫情时代,免疫脆弱人群呼吸道感染防治将面临巨大挑战。临床中我们也注意到比如前几年的封控、戴口罩等严密防护带来的“免疫债”,今年呼吸道的各种病原体堪称“群魔乱舞”,各种各样的病原体都进入我们的呼吸道导致感染,包括支原体、流感病毒、新冠病毒等等。接种疫苗确实可以很好降低死亡风险,但60岁以上人群的死亡风险仍远高于年轻人,特别是合并有基础呼吸疾病的老年人。儿童虽死亡率低,但3岁以下儿童目前无新冠疫苗接种,仍属于易感人群,缺乏免疫屏障。

从这两份数据来看,新加坡未接种疫苗人群死亡风险增加3倍以上,即使均已接种疫苗,60岁以上人群的死亡风险仍是50岁以下人群的3倍以上,80岁以上人群高达15倍以上;香港80岁以上未接种疫苗人群死亡率高达14.7%,60岁以上未疫苗人群的死亡风险是50岁以下人群的10倍以上,若接种三剂疫苗则降为5倍以上,即使均已接种三剂疫苗,80岁以上人群的死亡风险是50岁以下人群的100倍以上。因此我们必须更加密切关注“一老一小”的人群,尤其年龄越大感染流感病毒后死亡率越高。
因此,在治疗过程中,尤其处于最近流感高发、呼吸道病原体感染高发季节,免疫调节则通过增加我们的呼吸道抵抗力,减少呼吸道反复感染,对预防未来的感染发生也有一定好处。
小结
1、流感属于急性呼吸道传染病,早期识别和尽早抗病毒治疗可以改善预后,流感诊断主要结合流行病学史、临床表现和病原学检查结果;
2、关注老年和儿童、有基础疾病等免疫缺陷宿主,关注湖和感染;
3、后疫情时代,儿童和老人等高危人群更需要加固免疫屏障,有效提高呼吸道免疫力,可降低儿童急性呼吸道感染发生率;减少免疫脆弱成人(如COPD、支扩等)呼吸道感染。
参考资料
1.The Lancet.DOI:10.1016/s1473-3099(17)30238-4
2.流行性感冒诊疗方案(2020年版)
3.Webster et al.Textbook of Influenza,2nd Ed.Wiley Blackwell,2013
4.国家卫生健康委办公厅.流行性感冒诊疗方案(2020年版).
5.儿童流感诊断与治疗专家共识(2020年版).
6.中华实用儿科临床杂志.2020.35(18):1281-1288.Osterholm MT.N Engl J Med.2005 May 5;352(18):1839-42.
7.Gefei F Wang,et al.Curr Opin Neurol.2010,23,305-311
8.《流行性感冒诊疗方案(2020年版》冯敏,等.智慧健康.2021;7(11):106-108.
9.刘道利,等.国际检验医学杂志.2017;38(13):1740-1742.
10.陈天庆,等.中国初级卫生保健.2011;25(10):85-86.
11.郗萌,等.中国现代医药杂志.2006;8(8):5-6.
12.Clin Microbiol Infect 2011;17:738-746
13.Clin Chest Med 2016.11 0272-5231/16
14.Davis et al.Virology J 2014
15.Eisfeld et al.Nat Rev Microbiol 2015
16.Kawaguchi et al.ESWI 2017
17.von Itzstein,Nat Rev Drug Discov 2007
18.黎晓龙,等.药学学报药学前沿论坛暨中国药学会中药与天然药物专业委员会会议
19.中华医学会呼吸病学分会《雾化吸入疗法在呼吸疾病中的应用专家共识》制定委员会.中华医学杂志.2016,96(34):2696-2708
20.G.Horvath et al.Eur Respir J 2006;27:172–187
21.European Respiratory Society Annual Congress 2012
22.Myles P,Nguyen-Van-Tam JS,Semple M G,et al;Influenza Clinical Information Network FLU-CIN.Differences between asthmatics and nonasthmatics hospitalised with influenza A infection.Eur Respir J.2013 Apr;41(4):824-31.
23.Pakes G E,Brogden R N,Heel R C,et al.Ipratropium bromide: a review of its pharmacological properties and therapeutic efficacy in asthma and chronic bronchitis[J].Drugs,1980,20(4):237-266.
24.P.J.Barnes.Eur Respir J 2002;19:182-191
25.Cristiana Stellato.Proc Am Thorac Soc.2004;1(3):255-263.
26.Bousquet et al.Am J Respir Crit Care Med.2000;161:1720-1745.
27.中华医学会呼吸病学分会《雾化吸入疗法在呼吸疾病中的应用专家共识》制定委员会.中华医学杂志.2016,96(34):2696-2708.
28.肖义峰,潘以韵,王芳.乙酰半胱氨酸雾化吸入治疗小儿支气管肺炎疗效观察[J].临床合理用药杂志,2017,10(34):96-97.
29.Ministry of Health(Singapore),https://www.moh.gov.sg/[2022/12/7];
30.Centre for Health Protection,https:www.chp.gov.hk /[2022/12/7]
31.Rossi GA,et al.Eur Respir Pulmon Dis 2019;15:17–23;
32.Duchesne M,Okoye I,Lacy P.Epithelial cell alarmin cytokines:Frontline mediators of the asthma inflammatory response.Front Immunol.2022 Oct 14;13:975914.doi:10.3389/fimmu.2022.975914.PMID: 36311787;PMCID:PMC9616080.
33.Placha D,Jampilek J.Chronic Inflammatory Diseases, Anti-Inflammatory Agents and Their Delivery Nanosystems[J].Pharmaceutics,2021,13(1):64. doi:10.3390/pharmaceutics13010064.
34. Budden K F,Shukla S D,Rehman S F,et al.Functional effects of the microbiota in chronic respiratory disease[J].Lancet Respir Med,2019, 7(10): 907-920.doi:10.1016/s2213-2600(18)30510-1.
专家介绍

周敏
主任医师,正教授,法国居里研究所博士后;瑞金医院呼吸与危重医学科副主任,博士生导师;中华医学会呼吸病分会工作秘书,呼吸治疗学组副组长;中华预防医学会呼吸病预防与控制专委会委员;中国医师协会呼吸分会慢阻肺委员会委员;上海医学会呼吸病分会委员和慢阻肺学组副组长;上海女医师协会肺部肿瘤专委会副主任委员;发表论文100余篇,SCI论著50余篇;主持科技部慢病重大专项1项,科技部重大专项子课题负责人1项,国家自然基金3项等多项课题,获中国医师协会呼吸分会优秀中青年医师奖;上海市科委优秀学科带头人、上海市杰出专科医师奖。
* 本材料由阿斯利康提供,仅供医疗卫生专业人士进行医学科学交流,不用于推广目的
审批编号CN-127681 过期日期2024-3-29
本文由《呼吸界》编辑 冬雪凝 整理
本文完
责编:Jerry


