
引言
当前,临床上关于重症肺癌的研究和管理策略尚未完善,呼吸同道们在遇到重症肺癌案例时可能需要更多的临床实践。本案讲述了一位重症肺癌男性患者的救治全过程,从发病到入院救治,时间紧迫症状危重,团队在治疗上是如何一步步为患者创造全身抗肿瘤治疗的条件,避免其因大气道狭窄导致呼吸衰竭乃至死亡?并且最终得到PFS长达31个月的生存期,远超过同等分期的平均PFS。我们在治疗中主要以什么为原则?强调怎样的管理模式?其间我们做出的思考和心得体会与同道们一起分享。
肿瘤快速进展致主气道严重受压,诊断重症肺癌,大气道狭窄、急性呼吸衰竭,收入MICU……患者命悬一线,治疗关键第一步是什么?
卷宗1
基本资料:男性患者,1955年12月出生,主诉「间断咳嗽、咳痰、气短3月余」于2020年12月18日入住中日友好医院呼吸与危重症医学科。
讲述者:牛宏涛
这名患者自从2020年12月首次入住中日友好医院呼吸与危重症医学科后,截至目前已历经了3年时间的救治和长期随访,最近一次的住院时间为2023年11月。
患者首次住院时间是2020年12月18日至25日,入院前的3个月,也就是2020年9月,患者无诱因出现「咳嗽、咳白粘痰」,伴「胸闷、气短」,休息后无缓解,平地行走100米即喘息,夜间可平卧,无发热及咯血,于当地医院就诊,予口服抗感染治疗(具体不详),症状无好转。
因「气短」症状逐渐加重,患者就诊于北京某医院,2020年12月4日行PET-CT示:右上肺肿块大小4.5cm*3.8cm,纵隔4R组肿大、双肺门及右锁骨上淋巴结肿大,代谢均增高,考虑恶性。右锁骨上淋巴结活检病理示:肺癌转移可能性大,结合免疫组化倾向分化差的腺癌,故诊断「右肺腺癌T2bN3MX」。
但是,就在2020年12月16日患者即将转入肿瘤专科医院治疗前夕又突发呼吸困难,指尖血氧饱和度急剧下降。面对这种情况,首先要辨别究竟是急性肺栓塞还是慢性阻塞性肺病急性加重?患者被紧急送往我院急诊,胸部增强CT示:右肺上叶软组织团块,小约4.8cm*3.9cm,边缘浅分叶,增强后轻度不均匀强化, CT值为88HU,局部气管受压变窄(图1左),右肺下叶蜂窝状改变(图1中)。纵隔内及右肺门区见多发肿大淋巴结影(图1右)。急诊诊断为「重症肺癌、主气道狭窄、急性呼吸衰竭、急性肺栓塞?」。发病以来,患者体重下降3kg。
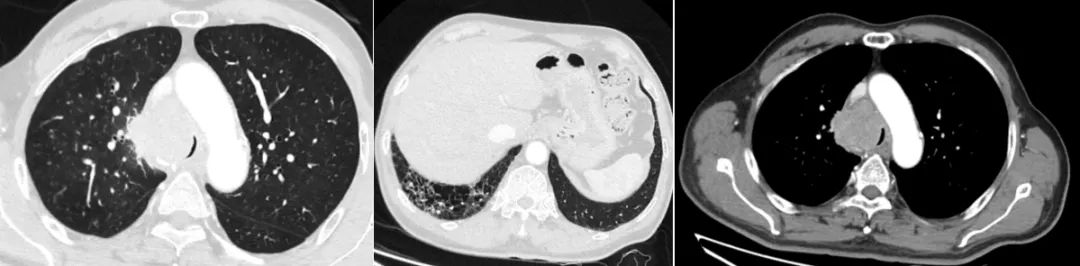
图1 胸部增强CT
查既往史,患者曾于2020年8月患「2型糖尿病」,一直口服降糖药控制血糖。个人史:务农为主。长期吸烟,自25岁起平均40支/日;长期饮酒,25岁起,白酒约2-3两/日。家中养狗10年,养鸟2年。患者已婚已育,姐姐患「2型糖尿病」,无其他家族史。入院查体:神情、精神尚可,持续鼻导管吸氧(2L/min),双肺呼吸音粗,可闻及哮鸣音,双下肢无水肿。入院后实验室检查请见第二份卷宗:
卷宗2
辅助检查:
1.血气分析(FiO2 0.29):pH 7.409,pO2 71.1mmHg, pCO2 46.7mmHg,HCO3- 29.8mmHg,Lac 1.5mmol/L。
2.血常规:WBC 10.15*109/L,N 7.93*109/L,L 1.29*109/L,Hb 125g/L,Plt 256*109/L。
3.凝血:D-D 0.4mg/L,PTA 79%,APTT 45.2s。
4.心梗:TnT 0.008ng/ml,NT-proBNP 61pg/ml。
5.生化:ALT 12IU/L,AST 11IU/L,TBA 0.8umol/L,Cr 60.3umol/L。
6.肿瘤标记物:CYFRA21-1 3.51ng/ml,CEA 4.36ng/ml,PRO-GRP 25.46pg/ml。
根据急性呼吸衰竭原因筛查结果,明确该患者急性呼吸衰竭的原因是肿瘤快速进展所致主气道严重受压,诊断为重症肺癌,主气道狭窄、急性呼吸衰竭,收入MICU。刚一入院就命悬一线危在旦夕,目前治疗肿瘤迫在眉睫,但患者的PS评分达到3-4分,无法接受含铂双药化疗。经过PCCM科肺癌、介入、呼吸重症亚专业组综合会诊后,我们制定了分步治疗方案,即需要通过呼吸介入手段气道置入支架,扭转气道狭窄,先纠正呼吸衰竭,为患者迎来接受抗肿瘤治疗的一线希望。
紧急入住MICU抗感染治疗,PS恢复2分后顺利开启肿瘤诊疗……拟定择期行EP方案减量化疗2周期后复查胸部CT,评估是否放疗
讲述者:牛宏涛
2020年12月18-25日,患者紧急入住MICU。12月19日,患者突发呼吸困难,血氧饱和度快速下降,口唇及四肢末端紫绀,遂给予纯氧,床旁行左主支气管气管插管接呼吸机辅助通气后,生命体征平稳。呼吸机参数:PC模式,FiO2 0.25,PC 12cmH2O,PEEP 5cmH2O,f 15次/分。
12月21日,行气管镜下金属覆膜支架置入术(图2)。镜下可见右主支气管开口受压变窄,狭窄程度约90%,右肺上叶支气管管口受压变窄,余支气管管腔通畅。支架远端位于隆突上1cm,近端位于声门下7cm。支架内部通畅,仍有节段性受压狭窄,程度约60%。术后无出血。
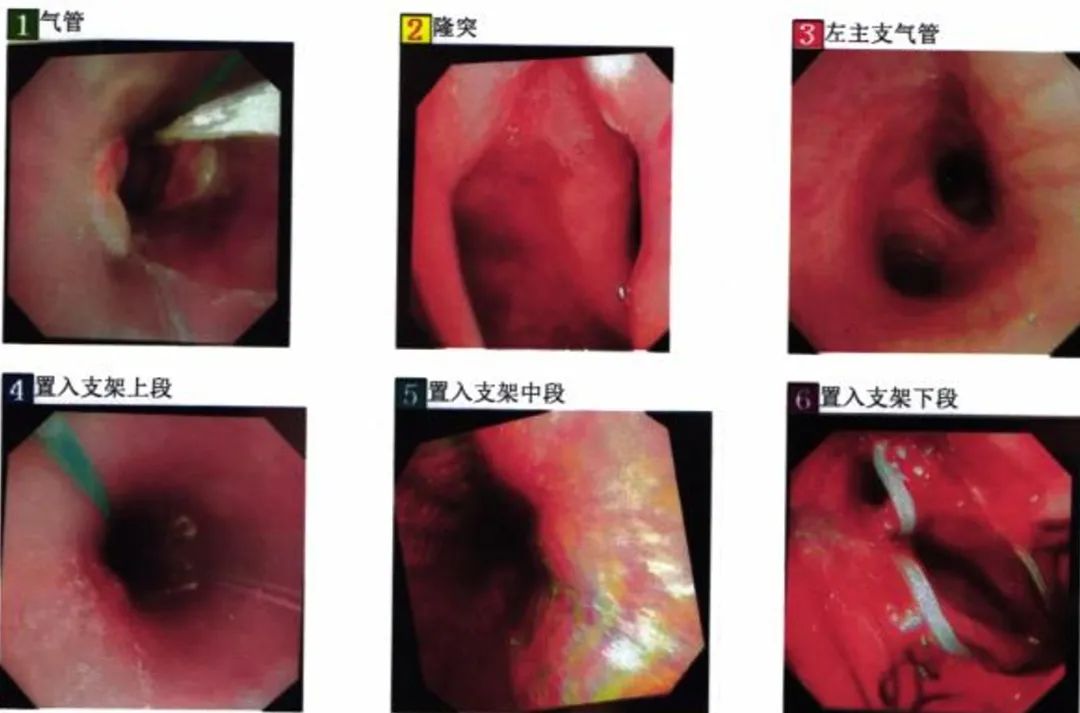
图2 气管镜下支架置入术
12月22日,患者出现发热。这时出现发热要考虑是肿瘤热?还是合并感染?再行气管镜检查,气管镜下可见右肺上叶、中叶、左肺各支气管管腔中等量黄色粘稠分泌物,送检病原,并根据病原结果给予抗感染治疗,直至体温正常,肺部感染恢复。患者PS恢复至2分。
12月23日,患者顺利脱机拔管。拔管后血气分析(FiO2 0.3):pH 7.43,pO2 87mmHg, pCO2 45.4mmHg,HCO3- 30mmHg,Lac 1.3mmol/L。
此时要抓紧时机迅速开启肿瘤诊疗。肺癌病理诊断:外院右侧锁骨上淋巴结活检病理,可见异型细胞团,核异型性明显,且多形,可见大核仁;免疫组化结果:TIF-1(部分弱+),NapsinA(-),p53(弥漫强+),Ki-67(80%+),CEA(单抗)(弥漫强+),CD5(个别+),CgA(-),CD56(-)Syn(部分+),CK混(弥漫中-强+),CK7(部分弱+),P40(少数+),CK5/6(个别+),ALK(1A4)(-),Ber-EP4(弥漫强+),提示非小细胞肺癌,倾向于分化差的腺癌;肺癌驱动基因检测为阴性。
肺癌专业组会诊后,诊断为「右肺腺癌(cT2bN3Mx,驱动基因阴性)纵隔淋巴结转移 双侧肺门淋巴结转移 右侧锁骨上淋巴结转移」。患者当前PS 2分,血常规结果符合化疗要求,建议先行诱导化疗,待病情缓解条件允许时复查颅脑增强MRI,明确肿瘤分期。
正因患者目前PS 2分,故拟定择期行EP方案减量化疗(依托泊苷 100mg,D1-4+顺铂 90mg,D1)。放疗科会诊后,建议2周期化疗后复查胸部CT,评估是否放疗。
明确肺癌分期为cT2bN3M0,IIIC期,同步放化疗时机的把握至关重要……治疗后31个月再次评估,患者双肺影像学、支气管状态如何?
讲述者:牛宏涛
能到肺癌治疗的阶段实际上已相当不易,这时首先还需要督促患者完全戒烟,再按计划化疗,患者已入住PCCM肺癌病房,于2020年12月26日起开始第1程EP方案化疗。2021年1月21日,PCCM呼吸介入组取出气管内支架(图3),经镜下评估,顺利取出支架,无出血。
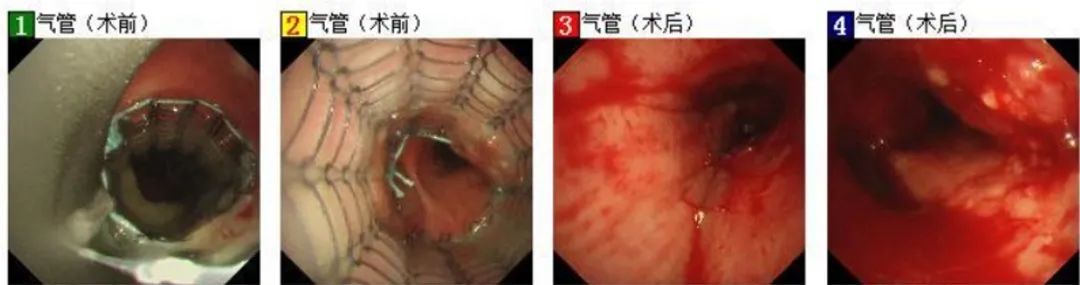
图3 气管镜下支架取出术
鉴于患者对2程化疗反应较好,且颅脑增强MRI未见转移,明确分期为cT2bN3M0,IIIC期。2021年2月起PCCM科肺癌专业组请放疗科对患者进行同步放化疗,方案为GTV1(右侧锁骨上淋巴结转移病变)=GTV2(纵隔病灶及双肺门淋巴结转移病变)=60Gy/30F;PTV1=PTV2=54Gy/30F 以下为肺癌治疗定期随访和评估(见表)(PCCM普通病房):
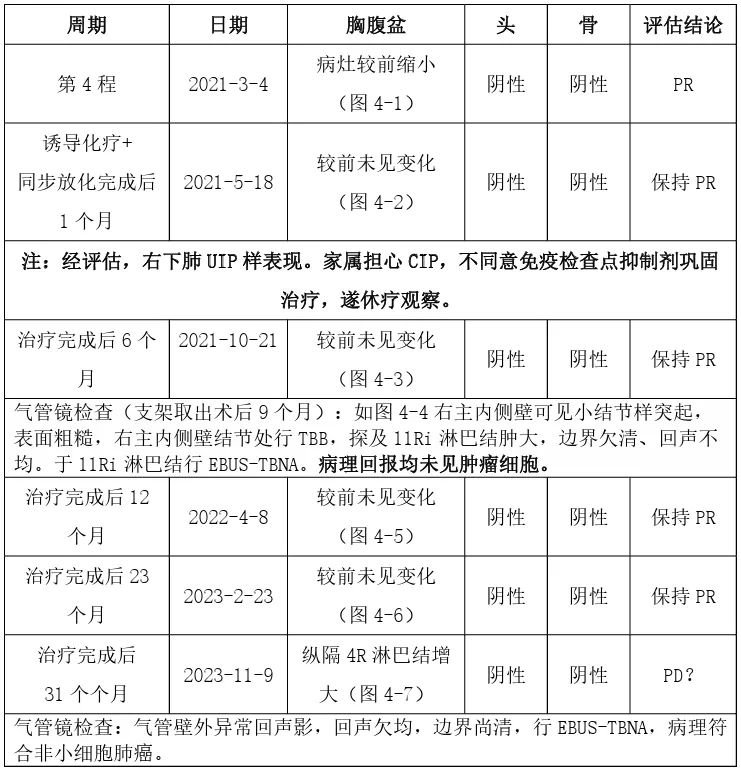
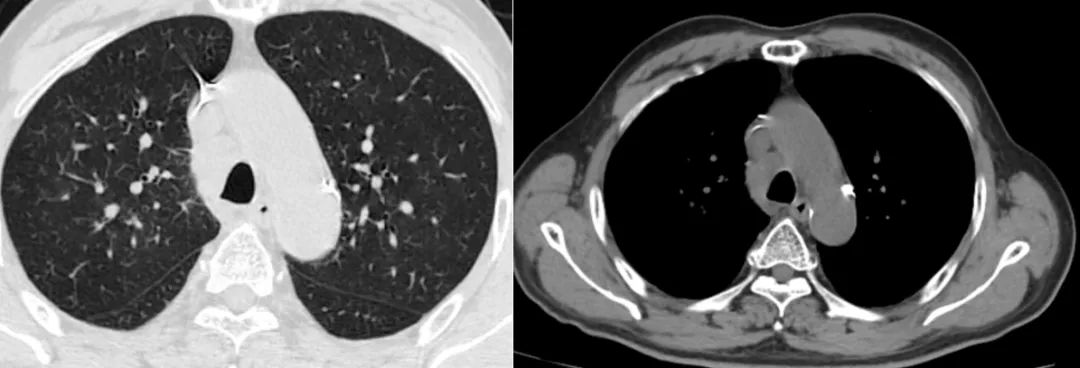
图4 -1 EP方案第4程评估(2021-3-4)
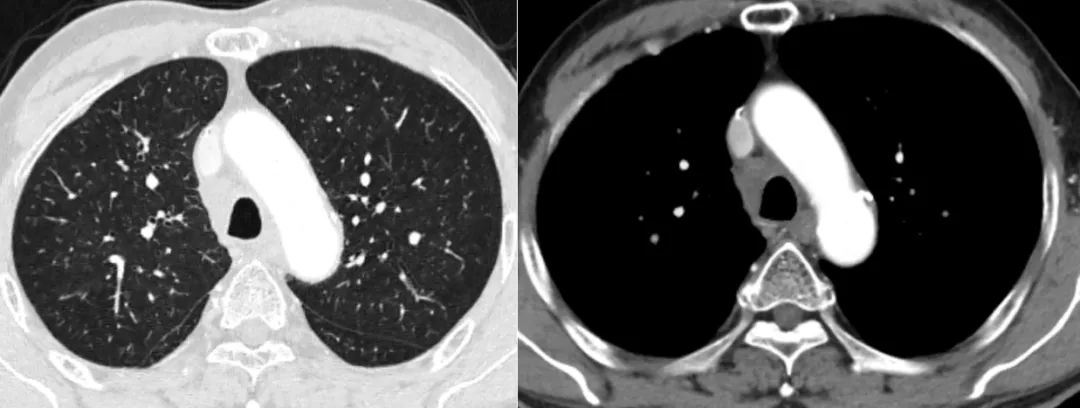
图4 -2诱导化疗+同步放化疗后1个月评估(2021-5-18)
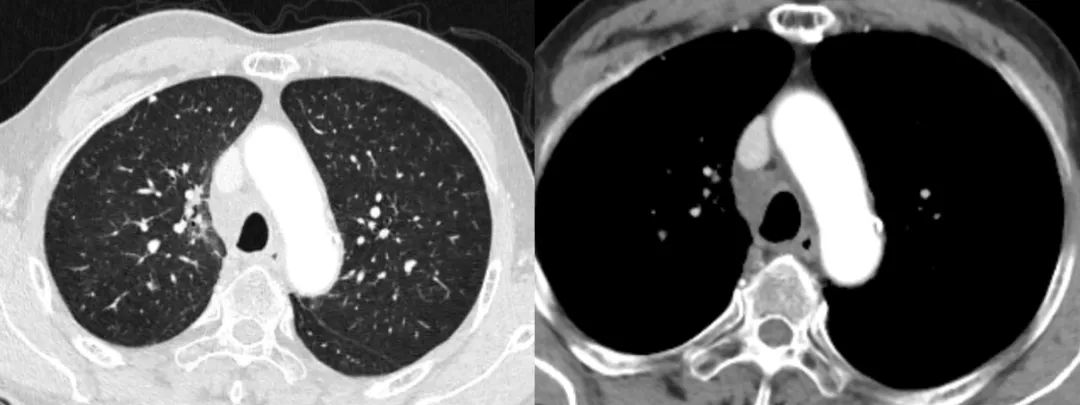
图4 -3 诱导化疗+同步放化疗后6个月评估(2021-10-21)
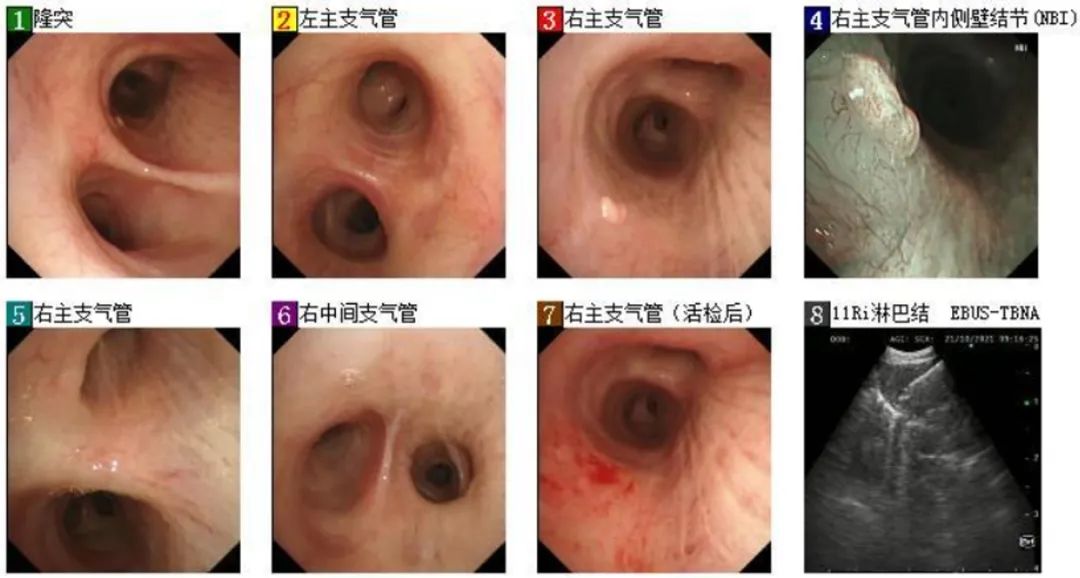
图4-4 诱导化疗+同步放化疗后9个月(2021-10-21)
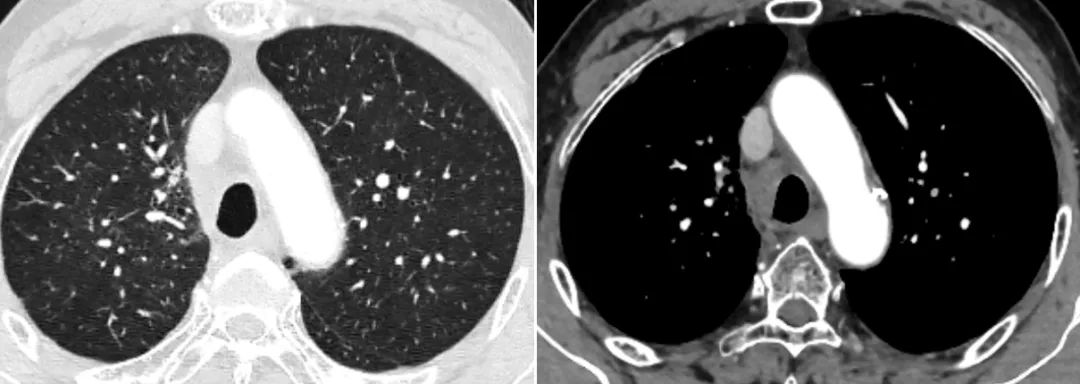
图4-5 诱导化疗+同步放化疗后12个月评估(2022-4-8)
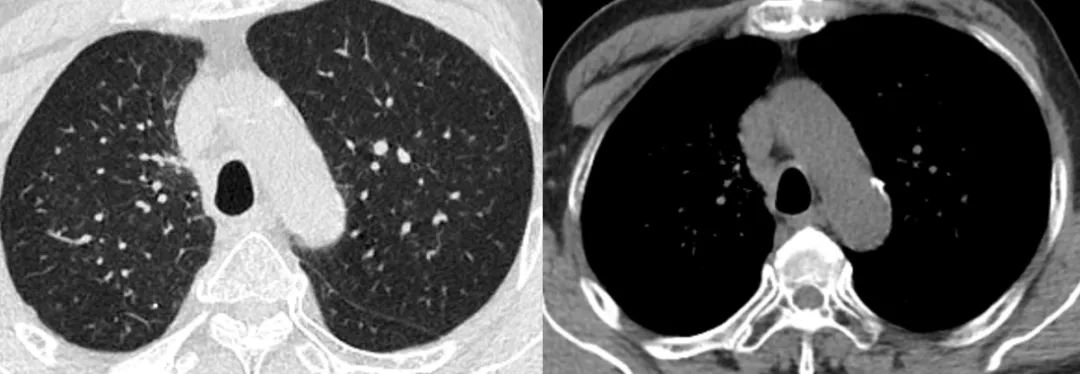
图4-6 诱导化疗+同步放化疗后23个月评估(2023-2-23)
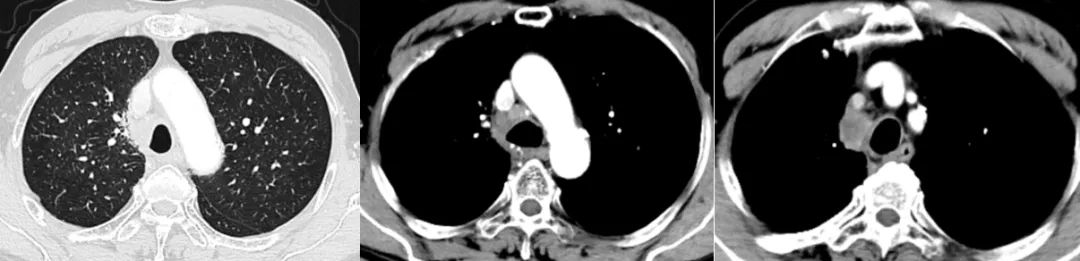
图4-7 EP方案6程后31个月评估(2023-11-9)
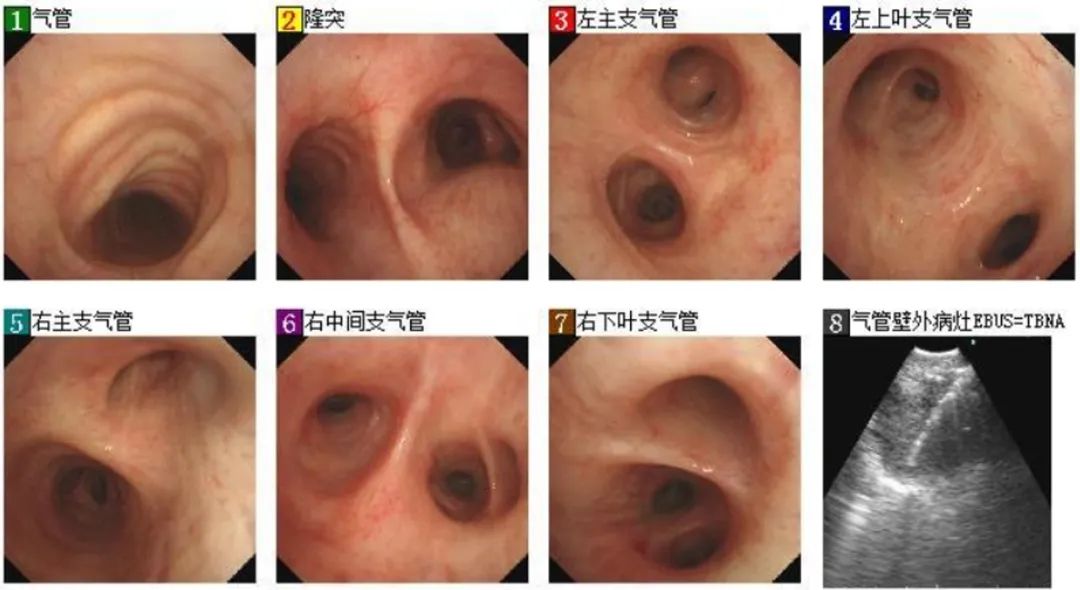
图4-8 治疗后31个月评估(2023-11-28)
发现肺功能呈轻度阻塞性通气功能障碍,积极治疗……回顾该案例的管理体会,治疗以「PS 转分和升降级」为原则,强调「癌肺同管」
讲述者:牛宏涛
对患者行肺功能检测后发现肺功能呈轻度阻塞性通气功能障碍(如下图):
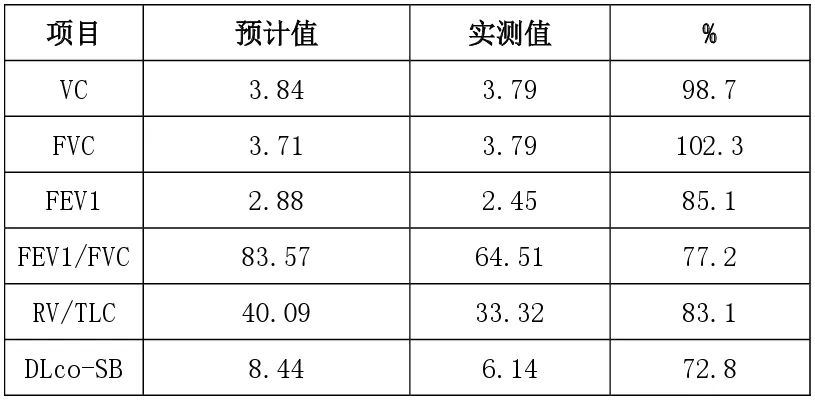
根据患者病史、危险因素及辅助检查结果,确诊为慢性阻塞性肺疾病,并根据GOLD-2024指南,嘱吸入双支扩剂,继续戒烟。每年接种1次流感疫苗,每5年接种1次肺炎链球菌疫苗。平日积极呼吸康复锻炼。
至此,对该病例进行回顾性总结:患者为老年男性,以「咳嗽、咳痰、气短」起病,短时间内因肿瘤外压气道,导致呼吸困难加重,并收治MICU监护治疗。为缓解气道狭窄,我科的多个亚专科通力配合,及时通过气道支架置入改善了通气功能,解除了危机。同时,针对危重症患者,评估病情后,制定了化疗及同步放疗的方案,根据指南规范化治疗和随访,有效改善了患者生活质量,延长了高质量的生命时间。此过程离不开呼吸与危重症医学科的技术支撑与责任担当,也获得了患者及家属的充分信任、理解和配合,主动按时遵医嘱完成随访和治疗。
通过回顾这一典型病例,以下几个方面值得复盘和学习:
1.重症肺癌识别意义:根据《重症肺癌国际共识(第一版)》,重症肺癌是由于各种急慢性合并症、肿瘤自身和(或)治疗相关的不良事件导致患者在某些阶段的体力活动状态 PS 评分为 2-4 分,但在动态和精确检测基础上进行支持治疗和抗肿瘤治疗后,可取得生存获益和(或)改善 PS 评分的疾病。重症肺癌不仅具有抢救价值,更有治疗的必要性。当患者处在重症可逆阶段时如能早期识别,即可采取果断适当措施,实现逆转,为随后仍可继续抗肿瘤治疗提供时间窗和身体条件。因而,重症肺癌应「早识别、早诊断、早治疗」。
2.重症肺癌救治策略:参考《中华医学会肺癌临床诊疗指南(2023版)》和《重症肺癌国际共识(第一版)》,该患者的救治策略包括化疗、放疗及介入治疗等。
(1)以铂类为主的同步化疗方案:① 依托泊苷+顺铂;② 长春瑞滨+顺铂;③ 培美曲塞+顺铂或卡铂(非鳞状细胞癌);④ 紫杉醇类+顺铂或卡铂。建议同步放化疗期间至少完成2个周期的常规化疗方案,也可采用每周低剂量化疗方案。因此,该患者治疗方案是「依托泊苷+顺铂」,2周期后同步放疗。
(2)放疗:不仅对Ⅲ期重症患者有帮助,甚至在早期和晚期时也能改善重症状态。其价值体现在:① 局部病灶姑息放疗,改善PS评分;② 全身治疗有效时,增加局部病灶控制率,改善生存。
(3)介入技术:恰当的介入技术可迅速缓解或控制临床症状,提高PS评分,使其他抗肿瘤治疗成为可行。对肺癌相关中央气道阻塞,介入治疗可迅速缓解症状,为危重患者的后续治疗创造机会。对于外压型,可通过扩张和支架植入。此患者采用了支架植入术。
肺癌常见急性重症并发症:大气道堵塞导致的呼吸闲难;脑转移危象引起的剧烈头痛、头胀、头晕、呕吐甚至昏迷;大量胸腔积液、心包积液等所造成的严重呼吸困难、心律失常、心力衰竭等。
重症肺癌支持治疗:改善低氧血症、呼吸衰竭;抗感染;改善高凝状态;提供营养支持;早期呼吸康复等。
PCCM的重症肺癌管理体会:重症肺癌的治疗以「PS 转分和升降级」为原则,强调「癌肺同管」。局部介入治疗缓解气道狭窄所致呼吸衰竭,改善 PS 评分,为后续接受全身抗肿瘤治疗创造条件,延长生存期,改善生活质量。该患者通过PCCM科肺癌、重症、介入亚专科共同合作,不但避免因大气道狭窄导致呼吸衰竭乃至死亡,而且还得到了PFS长达31个月生存,远超过同等分期的平均PFS。
PCCM汇集了重症肺癌相关的亚专科,使得急、危、重与疑难的患者均能得以全面、及时的治疗,充分发挥PCCM的优势。当前,关于重症肺癌的研究和管理策略还较少,需要更多的临床实践来补充,为此类患者提供柳暗花明的健康生活品质。
主任点评
该病例的肺癌诊断虽然并不复杂困难,但在肿瘤治疗起始阶段经历波折,险些失去治疗机会。该病例是在PCCM科重症、介入、肺癌亚专业组的精诚合作下,患者最终获得了PFS长达31个月的生存获益,目前仍在治疗和随访中。
在该病例的救治过程中,患者出现急性呼吸困难,需要鉴别诊断,如肿瘤急性合并症急性肺栓塞、COPD急性加重合并呼吸衰竭,急性心衰,肿瘤本身快速进展引起大量心包积液、胸腔积液、大气道阻塞。急诊根据动脉血气分析和D二聚体的结果,初步除外急性肺栓塞,胸CT平扫明确急性呼吸衰竭的原因是肿瘤进展导致大气道狭窄。
我们知道,重症肺癌相比于普通肺癌患者更需要获得精准诊断,能否在重症技术支持下取得有效组织病理至关重要。而PCCM科在重症肺癌的诊断中具有突出的优势。我院PCCM科亚专业建制完整,立即由介入组、肺癌组、呼吸重症组组成救治联合体,呼吸重症组给予机械通气氧疗支持,介入组为患者制定了支架置入计划,在合适时机给予有效支架置入并行支架置入术后管理,及时处理肺部感染合并症,改善患者PS评分,为接受抗肿瘤治疗创造机会。
PCCM科除了掌握气道介入技术外,还掌握血管介入技术、血栓抗凝治疗管理,对于咯血、SVC综合征、急性肺血栓栓塞症等并发症能够给予准确诊断和恰当对症治疗,为重症肺癌患者创造治疗时机。
参考文献
1.中华医学会肿瘤学分会, 中华医学会杂志社. 中华医学会肺癌临床诊疗指南(2023版) [J] . 中华医学杂志, 2023, 103(27) : 2037-2074.
2.ZHOU C,LI S,LIU J.et.al. International consensus on severe lung cancer-the first edition[J].Transl Lung Cancer Res,2021,10(6):2633-2666.
专家介绍

杨萌
中日友好医院呼吸与危重症医学科副主任医师、肺癌医疗组组长、中日友好医院药物临床试验肺癌专业主要负责人/主要研究者;CSCO会员;中国抗癌协会肿瘤呼吸病学专委会委员兼秘书;中国医药教育协会肿瘤化学治疗专业委员会委员;中国医药教育协会肿瘤化学治疗专业委员会青委会常委;北京肿瘤学会肺癌专业委员会委员;北京医学会呼吸病学分会肺癌学组委员;北京市肺癌质控专业委员会委员;主持国家重点研发计划课题2项,参与国家级课题多项,参与多项国内外肺癌临床药物试验。发表多篇SCI和核心期刊文章。

牛宏涛
北京大学医学博士,中日医院呼吸与危重症医学科主治医师;中国毒理学会第三届青年委员;北京医学会慢阻肺病学组委员;中日医院“菁英人才”计划;主要研究方向:慢性阻塞性肺疾病。
* 文章仅供医疗卫生相关从业者阅读参考
本文完
采写编辑:冬雪凝;责编:Jerry


