
摘要
患者女,69岁,主诉“咳嗽、发热8 d”。入院时新型冠状病毒核酸检测阳性,胸部CT示双肺斑片状影、实变影迅速进展,动脉血气分析示Ⅰ型呼吸衰竭,初步诊断老年人、无基础疾病的重症社区获得性肺炎,给予吸氧、糖皮质激素抗炎、抗生素哌拉西林他唑巴坦经验性治疗效果差。支气管镜BALF宏基因组二代测序(mNGS)示鹦鹉热衣原体。确诊新冠病毒和鹦鹉热衣原体混合感染所致的重症肺炎。改用多西环素联合莫西沙星针对病因目标治疗及对症治疗显著好转。出院后随访4周痊愈。因此,临床诊治新冠感染时需警惕合并鹦鹉热衣原体混合感染。
患者女,69岁,既往体健,因“咳嗽、发热8 d”入院。患者2023年2月14日出现干咳,发热,体温最高约39.0 ℃,伴畏寒、乏力、全身酸痛。2月15日于当地医院胸部CT检查示双肺斑片状密度增高影,左肺为著(图1~4)。
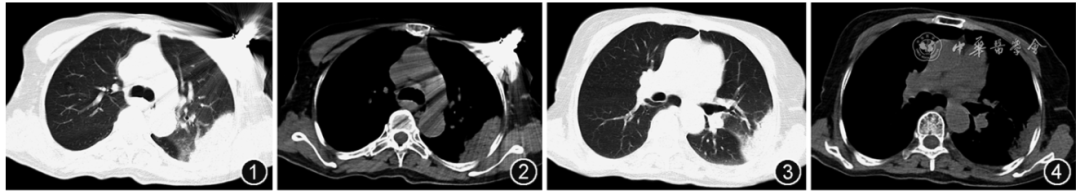
图1~4 2023年2月15日(病程第2天)胸部CT可见双肺多发斑片状密度增高影,部分实变,左肺为著
给予头孢曲松联合莫西沙星抗感染治疗4 d,症状无好转,期间体温最高升至40.0 ℃,并出现胸闷、憋喘症状。2月20日于我院门诊胸部CT检查可见双肺多发斑片状、片絮状密度增高影,局部肺组织实变,可见支气管充气征,两侧胸腔积液。肺部炎症较前明显进展,并出现胸腔积液(图5~8)。
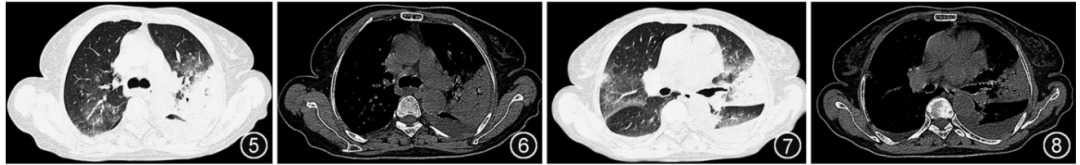
图5~8 2023年2月20日(病程第8天)胸部CT可见双肺多发斑片状、片絮状密度增高影,局部实变,可见空气支气管征,两侧胸腔积液。双肺炎症较前明显进展,并出现胸腔积液
入院体检:体温38.2 ℃,脉搏82次/min,呼吸频率23次/min,血压133/78 mmHg(1 mmHg=0.133 kPa),血氧饱和度 88%~90%(未吸氧)。意识清楚,精神一般,口唇轻度发绀。胸廓无畸形,两侧呼吸动度一致,触觉语颤无增强或减弱,双肺叩诊呈清音,双肺呼吸音粗,左下肺可闻及湿性啰音。余未见异常体征。
2023年2月21日入院查动脉血气分析(未吸氧):pH值7.56,PaO2为55 mmHg,PaCO2为37 mmHg,BE为10.2 mmol/L;新冠病毒核酸检测:ORF1a基因阳性(Ct值35.37),N 基因阳性(Ct值32.61);血常规:白细胞计数 4.6×109/L,中性粒细胞比例 68.4%,淋巴细胞比例19.5%;hsCRP 92.0 mg/L;生化:天冬氨酸转氨酶97 U/L,丙氨酸转氨酶87 U/L;IL-6为25.6 ng/L;铁蛋白696 μg/L;肺炎支原体+衣原体抗体检测:肺炎衣原体IgG阳性;降钙素原、凝血功能正常。
入院后给予吸氧、地塞米松抗炎针对新冠治疗,哌拉西林他唑巴坦抗菌治疗3 d,体温逐渐恢复正常,但仍咳嗽、胸闷憋喘明显。进一步完善支气管镜检查,BALF送检宏基因组二代测序(metagenomic next-generation sequencing,mNGS)。结果示鹦鹉热衣原体感染(衣原体属序列数 1 205,鹦鹉热衣原体序列数 833)。追问病史,患者家中养鸡,有明确的家禽接触史,印证鹦鹉热衣原体感染。遂停用哌拉西林他唑巴坦,改用多西环素联合莫西沙星针对鹦鹉热衣原体抗感染治疗。经治疗,患者症状显著好转,复查核酸转阴,其他相关指标恢复正常。2023年3月6日复查胸部CT示双肺炎症明显吸收,胸腔积液基本吸收(图9, 10)。患者病情好转出院。出院诊断新冠病毒和鹦鹉热衣原体混合感染所致的重症肺炎。患者出院后4周,复查胸部CT示双肺炎症、胸腔积液完全吸收(图11, 12)。
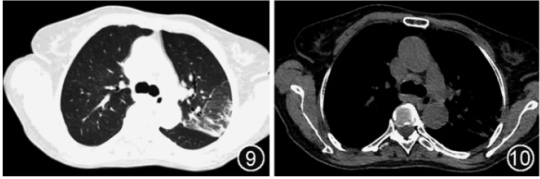
图9,10 2023年3月6日(病程第21天)胸部CT可见双肺炎症和胸腔积液明显吸收
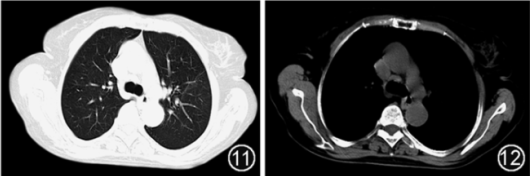
图11,12 2023年4月12日(出院后4周)胸部CT可见双肺炎症和胸腔积液完全吸收
讨论
新型冠状病毒感染(COVID-19)是一种以肺部病变为主、可累及多脏器功能的新型传染病。本例患者入院新冠核酸检测阳性,有发热、咳嗽、乏力、淋巴细胞比例低、肝功能异常等新冠感染表现,病情较重。初步诊断为老年人、无基础疾病的CAP,给予β内酰胺类/β内酰胺酶抑制剂抗菌治疗联合抗新冠治疗,但疗效不佳。鉴于患者新冠核酸检测Ct值>30,这预示新冠病毒载量不高。胸部CT呈多形性,其中多发斑片状影尚可用COVID-19解释,但大片实变影不符合其典型的影像学特征,不排除新冠合并其他病原菌感染可能。mNGS进一步明确新型冠状病毒和鹦鹉热衣原体混合感染,目标治疗及对症治疗后好转。
鹦鹉热衣原体肺炎约占社区获得性肺炎(CAP)的 1%~2%,人主要通过直接吸入或间接接触鸟类或家禽呼吸道分泌物、干性粪便的气溶胶或羽毛灰尘而感染[1]。鹦鹉热衣原体肺炎临床表现多变,临床医生对该病的认知程度低,容易漏诊或误诊。而且,该病早期诊断较困难,病情发展迅速,或可出现呼吸衰竭甚至死亡[2]。
在新冠流行期间,当新冠病毒与鹦鹉热衣原体混合感染时,诊断愈加困难:(1)临床医生对鹦鹉热衣原体肺炎警惕性不高[3];(2)鹦鹉热衣原体肺炎临床表现与COVID-19类似,缺乏特异性[1,4]。而且,胸部CT影像表现多样,常见不同程度的渗出和实变,可局限于单肺单个肺叶,也可累及双肺多个肺叶;(3)传统的微生物培养、血清学检测及聚合酶链反应(PCR)对鹦鹉热衣原体的检出率低[5]。近年来,mNGS提高了鹦鹉热衣原体肺炎的确诊率。
虽然鹦鹉热衣原体肺炎和COVID-19有很多相似的临床特征,但两者仍有一定的差异:(1)鹦鹉热衣原体肺炎影像学有一定的特征,多表现为沿肺段分布的斑片状或大片融合的实变影,常伴支气管充气征,偶有胸腔积液和肺门淋巴结肿大。新冠肺炎典型表现为多发斑片影、磨玻璃影或浸润影,呈多叶分布,以肺外带为著。本例患者胸部CT部分病灶为斑片影,散在多发,符合COVID-19表现。部分病灶范围较大,沿肺段分布,有实变、支气管充气征,符合鹦鹉热衣原体肺炎表现;(2)鹦鹉热衣原体致病性强,繁殖速度快,可引起更严重的炎症反应[6]。COVID-19以轻型为主,重症病例多见于有基础疾病、免疫力低下的患者[7]。本例患者既往体健,罹患重症肺炎,单纯用COVID-19尚难解释;(3)患者有鸟类、家禽接触史,为诊断鹦鹉热衣原体肺炎提供了重要线索。
衣原体缺乏细胞壁,对β内酰胺类抗生素治疗无效。固然,患者对头孢曲松、哌拉西林他唑巴坦治疗均效差。病程中,使用哌拉西林他唑巴坦后热退,考虑与应用地塞米松抑制炎症反应有关。四环素类、大环内酯类和氟喹诺酮类药物对鹦鹉热衣原体肺炎有较好的疗效,尤其多西环素是首选治疗药物,疗程14~21 d[8]。氟喹诺酮类药物对鹦鹉热衣原体有较好的疗效,但其胞内抗菌活性低于四环素类和大环内酯类,故部分病例使用莫西沙星的疗效不及四环素类或大环内酯类[5,9]。该患者入院前曾用过莫西沙星,但疗效不理想,主要因素如下:患者对喹诺酮类药物治疗无效或耐药;该患者肺部病变广泛,单用莫西沙星难以控制;莫西沙星仅用4 d,时间较短,或许疗效尚未显现。确诊合并鹦鹉热衣原体肺炎后,采用多西环素联合莫西沙星抗感染,缘于两种药物作用机制不同且联合治疗或可产生协同作用。
综上所述,临床诊治COVID-19时应警惕合并鹦鹉热衣原体感染的可能。对于病重的COVID-19患者,支气管镜BALF有助于及早明确致病的病原微生物。mNGS在复杂、重症肺炎的病原学快速诊断中具有重要的临床意义。
参考文献(略)
作者:韩露 孙理想 陈玉玲 邵华军 周林福;单位:徐州医科大学附属医院呼吸与危重症医学科;南京医科大学第一附属医院呼吸与危重症医学科
引用本文: 韩露, 孙理想, 陈玉玲, 等. 新型冠状病毒和鹦鹉热衣原体混合感染致重症肺炎1例 [J] . 中华结核和呼吸杂志, 2023, 46(11) : 1118-1120. DOI: 10.3760/cma.j.cn112147-20230906-00143.
本文转载自订阅号「中华结核和呼吸杂志」(ID:cmjlung)
原链接戳:【病例报告】新型冠状病毒和鹦鹉热衣原体混合感染致重症肺炎1例
* 文章仅供医疗卫生相关从业者阅读参考
本文完
责编:Jerry


