
编前语
PCCM疑难病例讨论直播重磅归来!受新冠疫情等因素影响日子里,同行们亲历、见证了呼吸学科的诊疗管理水平的发展变化,其中危重症、疑难病例的救治经验尤其宝贵。在近一年时间里,《呼吸界》后台经常收到过许多读者的留言,他们反复询问PCCM疑难病例讨论直播何时再启,感谢呼吸界同行的信任和厚爱。
11月6日19:00,呼吸领域极高水平的MDT——「PCCM疑难病例讨论」直播在301医院开讲本季第五期,快速进展型间质性肺病、ARDS,命悬一线,如何打赢「保卫战」?
入院情况
主诉:发现疱疹2月,发热伴进行性呼吸困难1月余。
现病史: 2023年7月8日,患者发现背部疱疹,外院给予阿昔洛韦抗病毒治疗,疗效欠佳。7月15日出现发热,最高体温39℃,无畏寒寒战,伴胸闷憋气,外院肺CT提示双肺弥漫性磨玻璃影,考虑病毒性肺炎,予更昔洛韦+奥司他韦抗病毒,甲泼尼龙抗炎(40mg qd),特治星+利奈唑胺+莫西沙星抗感染治疗,后患者症状未见好转,出现脉氧饱和度下降,呼吸困难进行性加重。8月1日就诊于协和医院,于急诊行气管插管机械通气,查血气:pH 7.254,PaO2:98mmHg,PaCO2: 55.8mmHg,P/F 98;查血常规:WBC 21.7×10^9/L, RBC 2.73×10^12/L,HB 87g/L,PLT 108×10^9/L,PCT 0.07ng/ml;急诊生化:ALT 75U/L,AST 61U/L,T-Bil 18.3umol/L,ALB 31.8g/L;Cr 28.6 umol/L, BUN 8.14/L;8-2免疫指标回报:MDA5(+++)、Ro-52(+++),血沉 7mm/h。肺CT提示双肺弥漫性磨玻璃影,纵隔气肿。收入ICU后,血气提示严重低氧血症(P/F 52.5),予气管插管、机械通气、VV-ECMO治疗,舒普深、泊沙康唑抗感染、甲泼尼龙抗炎,他克莫司、环磷酰胺、托珠单抗及托法替布抑制免疫治疗。上述治疗后,患者呼吸情况仍进行性加重,复查肺CT提示病变较前进展,8月18日复查MDA5抗体滴度>500U/mL。8月21日患者出现休克,查血培养阳性,屎肠球菌感染。多科会诊后停用免疫抑制剂,同时给予万古霉素抗感染治疗,并于8月22日给予血浆置换1次。后患者家属就诊于我院呼吸科门诊拟寻求进一步解决方案, 8月24日急诊以“肺间质纤维化、急性呼吸窘迫综合征”收入我科。
查体:药物镇痛、镇静、肌松,机械通气,VV-ECMO状态;体温:37.5℃,心率:89 次/分,血压:126/77mmHg;气管插管呼吸机辅助呼吸,呼吸机模式PCV,参数:PC 12cmH2O,PEEP 5cmH2O,RR 15次/分,FiO2 70%,脉氧饱和度93-95%。VV-ECMO参数:氧浓度100%,气流量4L/min,流量4-4.5L/min;呼吸运动平缓,肋间隙正常。双肺呼吸音粗,未及明显干啰音、哮鸣音及胸膜摩擦音,可闻及散在湿性啰音及Velcro啰音。心前区无隆起,心尖搏动正常,心浊音界正常,心率89次/分,律齐,各瓣膜听诊区未闻及杂音,无心包摩擦音,腹软平坦,肠鸣音未闻及。双下肢无明显凹陷性水肿。
血气:pH:7.442,PaO2:105mmHg,PaCO2: 37.2mmHg,SaO2 :94.4%,BE:1.2,Glu:11,Lac:2.16。
入院诊断
1. 皮肌炎(MDA5阳性)、快速进展型间质性肺病、II型呼吸衰竭、急性呼吸窘迫综合征、气管插管术后;2. 导管相关性血流感染、感染性休克;3. 纵隔气肿;4. 肝功能不全;5. 低蛋白血症;6. 左颈动脉假性动脉瘤;7. 左耳皮肤脓肿
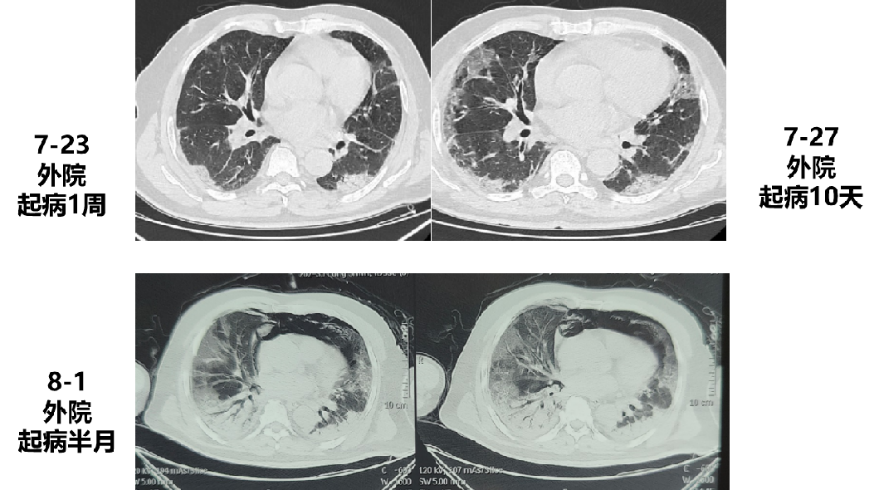
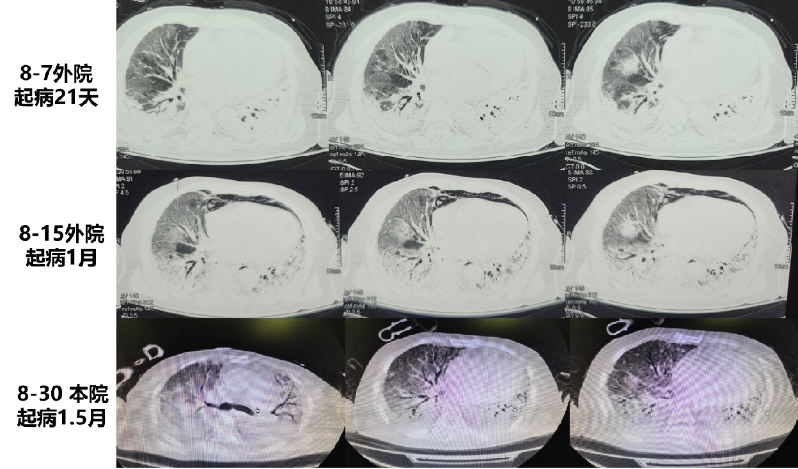
呼吸与危重症医学部PCCM学员陈志媛、赵楠楠总结患者肺CT特点以及患者病例特点:
陈志媛:肺CT提示以间质改变为主,弥漫磨玻璃样、斑片影、实变、纵膈气肿改变,且随时间进展迅速。
赵楠楠:老年男性,急性病程;皮疹为首要表现,以急进性呼吸衰竭为主要临床表现,既往曾有中药服药史;患者血气提示II型呼吸衰竭,氧合指数<100,予呼吸机联合VV-ECMO呼吸支持;检验结果提示白细胞增高,但PCT(-),有轻度肝功能不全,免疫指标提示MDA5(+++)、Ro-52(+++);肺CT提示以间质改变为主,且随时间进展迅速。
主讲人潘盼副主任医师介绍皮肌炎及相关快速进展性肺疾病(文献):
特发性炎性肌病(IIM)是一组以肌无力和多器官受累为主要特征的异质性疾病,主要包括皮肌炎(DM)、抗合成酶综合征、免疫介导的坏死性肌病、多发性肌炎、包涵体肌炎和重叠性肌炎等亚型。国外报告成人皮肌炎的年发病率为(5~10)/100万,男女比约为1∶2,而国内成人皮肌炎的发病率尚不明确。临床无肌病性皮肌炎(clinically amyopathic dermatomyositis,CADM)是其中的一种特殊类型:患者有皮肤表现,但缺乏肌肉受累的临床证据。皮肌炎(DM)作为一种异质性自身免疫性肌病,除皮疹和肌肉无力,也可感染其他器官,如肺和关节。据报道,间质性肺病(ILD)发生在高达50%的亚洲DM患者中,是死亡的主要原因。抗黑色素瘤分化相关基因5(抗mda5)与快速进展性ILD(RP-ILD)密切相关,抗mda5阳性的RP-ILD患者尽管联合强化免疫抑制治疗,仍然预后不良。作为最终的抢救治疗方法,肺移植已被报道为治疗结缔组织病(CTD)相关的终末期肺疾病的一种很有前途的选择。间质性肺病发生的前3个月内死亡率最高,与间质性肺病快速进展导致呼吸衰竭相关,可称急性期。在随后的3-6月皮肌炎死亡率有所下降,部分患者间质性肺病出现慢性纤维化改变,可称亚急性期。当皮肌炎-间质性肺病病程超过6个月后死亡率明显下降,以肺纤维化为主要表现,可称慢性期。
呼吸与危重症医学部PCCM学员张信信总结如何进行肺保护性机械通气:
从医疗角度,需要严格的镇痛镇静,虽然新ARDS指南不推崇肌松使用,但是对于气胸患者需要考虑肌松的应用。镇静镇痛可参照CPOT及RASS评分。镇痛药物主要选择阿片类药物,包括瑞芬太尼等;镇静药物目前主要以丙泊酚为主,深镇静期间可联合咪达唑仑。
呼吸与危重症医学部呼吸治疗师陈闯总结:
从参数设置角度,指南建议平台压<25cmH2O,驱动压<14cmH2O,呼吸频率14-15,机械能<17J/min,PEEP 10cmH2O。但本患者已经气胸,需要更严格。
呼吸与危重症医学部PCCM学员黄珊珊总结肺移植患者术后撤出ECMO时机:
从患者术后免疫抑制及高度感染高危情况,ECMO需要尽早撤出。根据患者呼吸机条件,先降低ECMO流量,看患者呼吸及氧合情况。关闭患者气源后需要复查患者二氧化碳水平。
呼吸与危重症医学部PCCM学员刘金霞考虑患者抗感染方案如下:
患者术后免疫抑制状态,病原菌除了考虑常见细菌,更要考虑真菌和病毒,因此抗生素需广覆盖且重拳猛击。
呼吸与危重症医学部PCCM学员韩欣洁总结患者脱机拔管时机判断:
患者脱机前需神志清楚可配合,血流动力学稳定。患者要有维持气道和气道廓清的能力,肺部情况稳定,心脏功能稳定,内环境稳定。更重要的是患者呼吸肌力要充分恢复。
呼吸与危重症医学部呼吸治疗师宋雨薇总结如何快速明确患者病原学:
Mrose作为床旁快速病原学检测技术可以快速明确供体及受体感染情况和病原学倾向,指导临床医生制定抗感染方案。此外,可以用于动态监测患者感染变化情况并及时调整患者抗感染方案。
呼吸与危重症医学部呼吸治疗师吴佳梦评估患者膈肌情况:
患者因长期镇静镇痛肌松应用呼吸机,呼吸肌力明显收到损伤,超声提示患者膈肌薄且活动情况受损,因此需要给患者制定详细的康复方案,从被动活动到主动活动,同事加用膈肌电刺激等改善患者膈肌功能。
专家分享
解放军总医院第一医学中心风湿免疫科朱剑教授介绍皮肌炎的相关治疗:
虽然目前皮肌炎的病死率已经较前下降,但是目前的治疗仍然也是临床的痛点及难点,同时前三个月是治疗的关键期,三个月后患者的生存率将大大提升。质量方面需要甲强龙联合他克莫司或甲强龙联合环孢素。甲强龙的剂量以1-2mg/kg/d为宜。此外,环磷酰胺,白介素6 (IL-6)受体单克隆抗体(托珠单抗)、巴瑞替尼(Jak抑制剂)、托法替布(Jak抑制剂)、血浆置换均为可选治疗药物。同时需监测MDA5滴度,RO-52水平、KL-6水平、铁蛋白水平、乳酸脱氢酶、淋巴细胞比例等明确患者病情进展程度并判断患者预后。
解放军总医院第八医学中心呼吸与危重症医学部保鹏涛教授介绍皮肌炎患者快速进展性肺病治疗:
虽然患者家属肺移植意愿强烈且间质性肺疾病患者的挽救性治疗措施之一是肺移植。但是针对于患者原发病尚未控制稳定的前提,即使急性肺移植手术可能也无法真正改善患者预后。从目前国际上报道的mda5阳性的快速间质性肺病患者肺移植手术的病例来看,相当一部分患者虽然手术仍然会出现死亡。因此需充分予患者家属沟通手术风险 。
解放军总医院第八医学中心呼吸与危重症医学部胸外科郑梦利教授介绍手术情况:
目前解放军总医院呼吸与危重症医学部可以常态化开展肺移植手术。此次手术病人因为应用呼吸机及ECMO时间长,且应用较长时间抗排异药物,术后感染风险极高;此外,术前患者长期抗凝,术后也存在高出血风险,因此具有一定的手术难度,围术期术后管理要求高。手术主要为侧开胸,尽可能减少手术对心脏的影响。
解放军总医院第八医学中心病理科主任陈文教授介绍患者肺部病理表现:
各种结缔组织病引起的间质性肺病病理改变各有不同但更多的是重叠,各种组织学类型在结缔组织肺病中均可存在,且在漫长治疗过程中伴有复杂的治疗病史,有些药物还可引起肺损伤,因此单从组织学改变确实非常困难,特别是小活检标本几乎是不可能的,需紧密结合临床进行诊断。肺活检对鉴别诊断的意义更大,通常用于间质性肺病与感染、过敏和肿瘤等疾病的鉴别诊断。病理生理学机制尚不明确,目前认为是疾病早期免疫损伤介导的肺部损伤和炎症反应,致多种细胞因子和炎症分子释放,共同作用于成纤维细胞;随病情进展,成纤维细胞活化和异常增生,大量细胞外胶原沉积,肺泡结构破坏,不可逆肺纤维化形成。患者病理可见:肺泡隔增宽伴纤维组织增生,肺泡腔内见多量组织细胞。肺泡腔内见分泌物。支气管黏膜慢性炎伴急性炎。支气管旁淋巴结呈反应性增生、见碳沫沉积。
无锡市人民医院呼吸与危重症科主任医师吴波教授向学员们介绍肺移植术后抗排异药物使用管理要点:
肺移植术后主要需积极抗排异治疗,他克莫司一般按0.04 mg/kg每12h方案起始给药,推荐所有肺移植受者维持期采用联合抗排斥方案,通常包括一种糖皮质激素、一种 CNI(他克莫司、环孢素),动态监测血药浓度调整治疗方案。
解放军总医院第八医学中心呼吸与危重症医学部刘于红教授对患者围术期抗感染方案进行介绍:
患者术前长期服用免疫药物,术后需尽早撤离ECMO,减少感染风险。肺移植SSI抗感染用药,建议覆盖革兰阴性杆菌,兼顾革兰阳性球菌和真菌,可选用抗真菌药物联合碳青霉烯类及糖肽类抗生素。抗真菌药物的选用上,若没有曲霉感染的高危因素,可选用棘白菌素类或感染史,可考虑使用具有抗曲霉活性的三唑类药物,并根据病原学检查结果及时调整用药。
解放军总医院第八医学中心呼吸与危重症医学部解立新教授、磨国鑫教授总结:
自身免疫病相关肺间质病变的免疫治疗仍是临床难点,该部分患者是否可以进行肺移植治疗亦存在争议,未来需要更广泛的探索。以患者病理生理为核心的呼吸治疗利于患者治疗的整体性与延续性,最终保证呼吸康复的落实,并决定患者预后。患者个体化精准治疗受益于快速诊疗技术,M-ROSE技术已经成为改变呼吸危重症患者感染评估及监测格局的利器。全流程管理体系决定患者未来,建立智能化、同质化、数字化的诊疗平台时代已经到来。
* 欢迎大家报名解放军总医院进修及专修培训项目,联系人:陈肖肖18701560729,识别下方二维码了解更多

作者介绍

解立新
解放军总医院呼吸与危重症医学部主任,主任医师,教授,博士研究生导师;专业方向:呼吸危重症、感染、呼吸康复;中华医学会呼吸病分会全国委员兼呼吸治疗学组组长,危重症学组顾问;中华医学会细菌感染与耐药防治分会全国委员;中国呼吸医师协会危重症专业委员会副主委;中国医师协会急救复苏与灾难专委会副主委;中国康复医学会呼吸康复专委会副主委;中国感染病专业委员会常委兼秘书长;中国老年医学会呼吸病分会副主委;中国呼吸医学装备分会副主委;牵头获得国家科技部重大/重点课题、国家自然科学基金、军队重大/重点课题等资助,发表论文400余篇,其中SCI 累计影响因子1000余分;获得国家科技进步二等奖(第三完成人)、军队科技进步一等奖(第一完成人);军委科技领军人才、联保部队首批科技顶尖人才。

潘盼
医学博士、博士后,解放军总医院呼吸与危重症学部 副主任医师、副教授;中国研究型医院学会危重医学专业委员会 青年委员;中国研究型医院学会微生物感染与转化专业委员会 委员;中华医学会呼吸病学分会ECMO工作组成员。主持包括国家自然科学基金青年项目、全国博士后特别资助项目、军队后勤科研项目等国家、军队及省部级以上项目多个,参与制定多项国内指南共识,连续多年参与编写中华医学会呼吸与重症领域年鉴。以第一/通信作者发表SCI 19篇、影响因子百余分。获中华医学会重症医学分会青年科学家奖、北京市医学会青年托举人才称号、连续两年入选全军未来女学家、享军队三类人才津贴。
识别下方二维码
进入《呼吸界》直播间观看回放

感谢中青博联对本期PCCM疑难病例讨论直播的大力支持
* 文章仅供医疗卫生相关从业者阅读参考
本文完
责编:Jerry


