
引言
本案患者为中老年女性,咳嗽、咳痰、气短2月起病,肺部阴影,经多次抗感染治疗无效。该患者影像表现为双肺基底部胸膜下阴影,且临床表现与影像学特征都难以确诊,鉴别诊断需要哪些关键性细节?治疗时机在哪?本案从层层剖析诊断到最终确诊,这种疾病通常从出现症状到确诊平均时长约为1年,因此早期诊断仍是突出问题,但若依据规范的诊疗流程和经验丰富的多学科专家团队,罕见病也能及时浮出水面。
先后于县、市医院两次住院行肺部抗感染治疗,咳嗽咳痰无好转,气促反加重,还新出现双上肢肌肉酸痛,双手关节酸痛伴晨僵
卷宗1
基本资料:患者女性,56岁,山西大同人,主诉「咳嗽咳痰2月,活动后气短5天」入住我院呼吸与危重症医学科住院部。
讲述者:李坑
患者2020年10月18日无明显诱因出现咳嗽,咳黄痰,每天4-5口,未予重视。
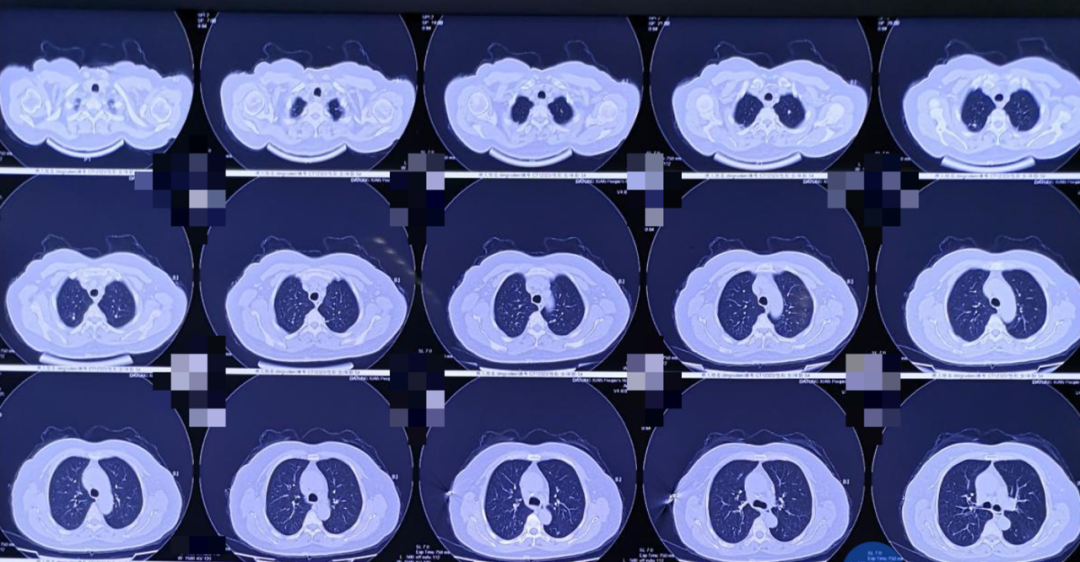
图1.肺部CT 2020年11月19日
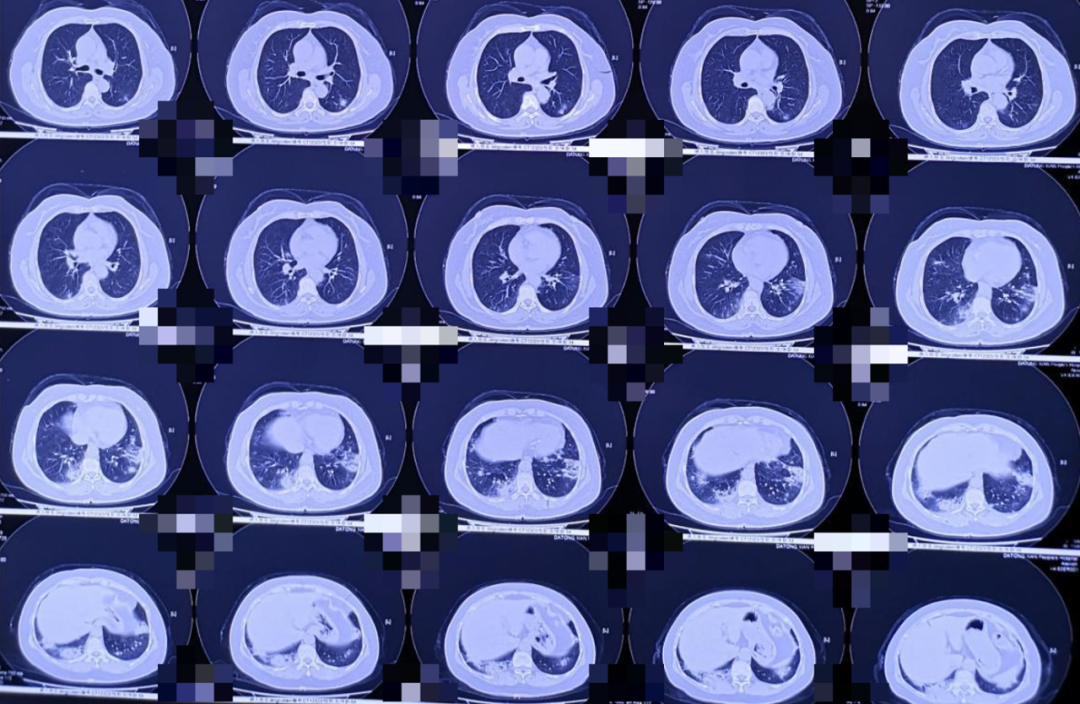
图2.肺部CT 2020年11月19日
2020年11月18日,患者就诊于山西当地某县医院,行肺部CT检查(图1,图2),县医院以「肺部感染」收入院,予以头孢类抗菌药物联合左氧氟沙星抗感染治疗10余天,患者咳嗽咳痰无好转,胸部CT未见明显吸收(图3)。
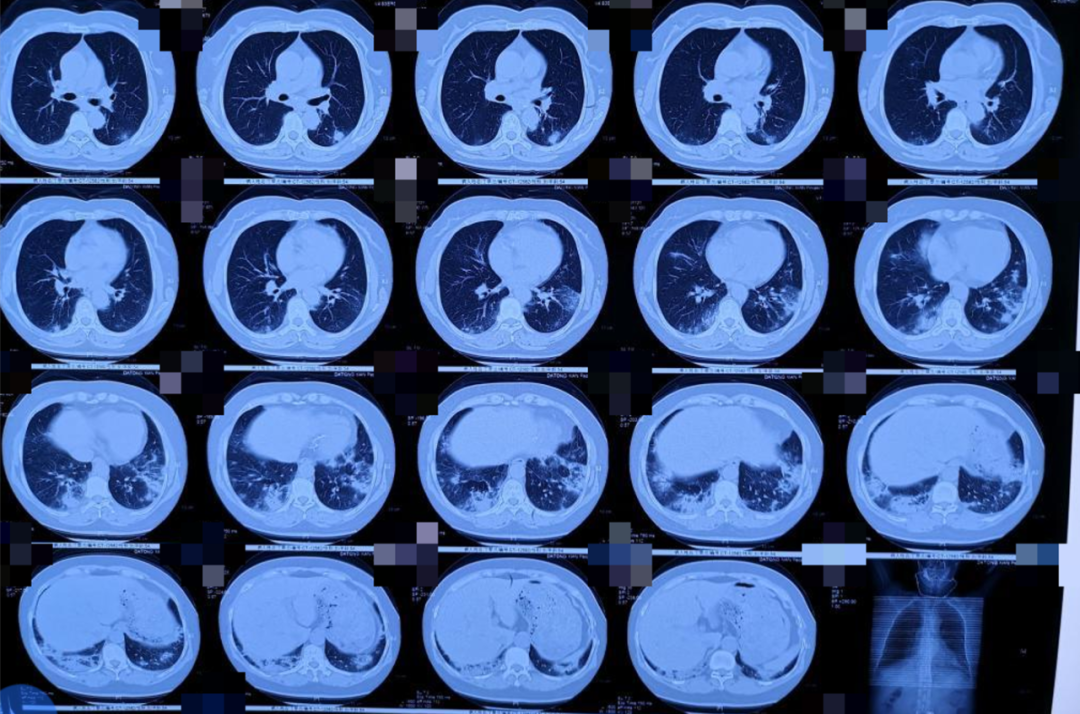
图3.肺部CT 2020年11月27日
2020年11月30日,患者就诊于大同市某医院,查血常规白细胞3.6X10^9/L,中性粒细胞百分比:50.7%,CRP<5mg/L,PCT:0.05ng/ml,血沉:15mm/h;呼吸道病原体抗体(甲乙流、副流感病毒、柯萨奇病毒、Q热立克次体、肺炎支原体、衣原体、呼吸道合胞病毒、腺病毒)均阴性。
支气管肺泡灌洗液查病原学NGS提示DNA病毒、细菌、真菌均阴性;RNA病毒中人类偏肺病毒检测出10个序列。RO/SS-A(60KD)抗体阳性,余抗核抗体,类风湿因子等均阴性。
肿瘤标志物提示细胞角质蛋白19片段测定6.16ng/ml(0-3.3),余均正常;血气分析:pH:7.41,氧分压:63.9mmHg,二氧化碳分压38.1mmHg。

图4.肺部CT 2020年12月1日
行胸部CT检查(图4);给予阿莫西林联合左氧氟沙星治疗7天,之后更换为头孢哌酮舒巴坦+万古霉素治疗5天,咳嗽咳痰无好转,气促加重,新出现双上肢肌肉酸痛,双手关节酸痛伴晨僵,停药后酸痛及晨僵症状好转。为求进一步治疗入我院。患者自起病以来,精神、睡眠一般,食欲可,二便正常,体重未见明显变化。
患者为山西本地人,发现高血压7年余,平时血压控制尚可。平时主要从事家务劳动。生活规律,否认烟酒史。婚育史无特殊。父母健在,无其他特殊家族史。
查自身抗体ANA谱发现抗核抗体阳性,肿瘤标志物正常,肺泡灌洗液无异常发现……鉴别诊断方向为何?
讲述者:任明霞
入院后首先进行体格检查,请看第二份卷宗:
卷宗2
体格检查:
T36℃
P96次/分
R23次/分
BP103/86mmHg
全身皮肤无皮疹,全身未触及淋巴结肿大;
胸廓无畸形,双侧呼吸动度对称,语颤无增强,双肺叩诊清音,双肺呼吸音清晰,双下肺闻及Velcro啰音,未闻及胸膜摩擦音;
心前区无隆起,心尖搏动位于第五肋间左锁骨中线内0.5cm,未触及细震颤,心界无扩大,心率96次/分,律齐,心音无明显增强和减弱,各瓣膜听诊区未闻及病理性杂音;
腹部平软,无肝脾肿大,全腹无压痛及腹肌紧张;
双下肢无浮肿。
以下为实验室检查结果:
1、常规指标:
【血常规及炎症指标】
白细胞3.6X10^9/L,中性粒细胞百分比:54.2%,CRP<1mg/L,PCT:0.041ng/ml,血沉:2mm/h。
【尿常规、大便常规+OB】正常。
【生化指标】正常。
【凝血功能】正常。
【血脂】正常。
【心肌酶、TNT、BNP、空腹血糖、甲状腺功能】正常。
2、病原学及肿瘤相关指标
【传染四项】乙肝、丙肝、HIV、TP(-)。
【真菌】GM试验、G试验(-)。
【病毒】病毒全套:TORCH四项阴性,EBV-DNA阴性,CMV-DNA阴性。EB病毒抗体(-)。咽拭子流感病毒核酸阴性。呼吸道病原体九联、支原体及衣原体抗体(-)。
【结核】PPD皮试阴性;TB-DNA阴性,TB-抗体阴性,γ-干扰素释放试验(-)。
【肿瘤标记物】肺部肿瘤标志物正常。
3、免疫相关指标
【自身抗体ANA谱】抗核抗体阳性,胞浆颗粒型1:320,核颗粒型:1:100
抗SSA(++),抗RO-52(+++),抗JO-1(+++)。
【肌炎相关抗体】抗RO-52(+++),抗JO-1(+++),余正常。
4、彩超
【心脏+双下肢静脉彩超】心内结构未见明显异常,左室收缩功能测值正常范围。双下肢深静脉所示节段血流通畅。
【腹部彩超】正常。
5、肺功能检查
通气功能基本正常,弥散量下降(中度),弥散系数下降(轻度)。
6、气管镜
镜下未见异常。
7、肺泡灌洗液结果:
【病原学】革兰染色:未见细菌,未发现真菌;抗酸染色:未见抗酸杆菌;肺孢子菌六胺银染色:未见肺孢子菌/油镜。【细胞分类计数】;肺泡灌洗液分类计数:中性粒细胞6%;淋巴细胞:76%,巨噬细胞5%,嗜酸性粒细胞13%。【肺泡灌洗液NGS】 阴性。【细菌+真菌培养】(-)。
8、经皮肺活检病理结果
少量炎细胞及组织细胞浸润,未见特殊感染及肿瘤。
感染?非感染?须排除细菌感染,以及过敏性肺炎、结缔组织病相关肺损害、血管内大B细胞淋巴瘤(IVLBCL)、肺静脉闭塞症(PVOD)
讲述者:潘蕾
首先对临床特点进行回顾:1.症状-中年妇女,病程2月,咳嗽、咳黄痰、气促为主要表现,两次就医予以抗感染治疗无好转;2.体征-双下肺可闻及Velcro音;3.辅助检查-① 胸部CT:双肺多发斑片影、高密度结节、部分实变;② 肺功能:中度弥散功能障碍;③ BALF细胞分类计数:淋巴细胞76%;④ 肌炎相关抗体抗RO-52(+++),抗JO-1(+++)。
病例特点的核心:中年妇女,病程2月余,咳嗽咳黄痰气促为主要表现,两次就医予以抗感染治疗无好转。肺部CT提示双肺多发斑片影、高密度结节、部分实变,呈进行性加重。以影像双肺阴影为切入点进行分析:
首先分析是否感染性疾病,细菌感染的支持点:患者急性起病,临床表现有气促、咳嗽、咳黄痰等,肺部CT提示进行性加重的双肺阴影;不支持点:无发热,不符合细菌感染特点;血象未见白细胞升高;缺乏细菌感染的相关病原学检查证据,肺泡灌洗液NGS阴性,多次抗感染无效。
非感染性疾病须考虑过敏性肺炎、结缔组织病相关肺损害、血管内大B细胞淋巴瘤(IVLBCL)、肺静脉闭塞症(PVOD)这几个方向。
过敏性肺炎?易感个体反复吸入有机粉尘抗原后诱发III、IV型免疫反应所引起的肺部巨噬细胞、淋巴细胞渗出为主的炎症性疾病,最常见的症状为咳嗽、呼吸困难、咳痰。对于临床怀疑HP,需充分了解暴露史,同时进行HRCT检查。若HRCT存在典型的小叶中心结节、马赛克样的磨玻璃改变等典型改变,又有明确的特异性抗原暴露史,且BALF-Lym>40%,多学科MDT讨论后基本上可以明确诊断HP。
支持点:该患者急性起病,肺部CT示进展性双肺阴影;肺功能中度弥散功能障碍;BALF细胞分类计数中嗜酸性粒细胞13%↑。经规范抗感染治疗后无改善;不支持点:经皮肺穿刺活检病理结果见少量炎性细胞及组织细胞浸润,缺乏HP相关肺组织病理表现;无特异性抗原暴露史,无过敏史。
结缔组织病相关肺损害?这是一种全身系统性自身免疫性疾病,表现为间质性肺病。发病隐匿,常表现为进行性呼吸困难及咳嗽,一些患者可因疾病快速进展而导致呼吸衰竭。其影像学表现为肺底部病变明显,可有磨玻璃密度影;实验室检查可发现相关自身抗体阳性。
支持点:患者临床症状为活动后气促、咳嗽咳痰等,病情进展,肺部CT示双肺阴影,以双肺基底部和胸膜下为主;肺功能示中度弥散功能障碍;BALF中淋巴细胞升高76%;抗Ro-52,Jo-1阳性;不支持点:患者为中年女性,既往无免疫系统相关疾病史,ANCA、血管炎三项、类风湿因子、抗CCP、补体C3、补体C4、自免肝、抗磷脂抗体检测均为阴性,无皮肌炎的临床症状和体征。
血管内大B细胞淋巴瘤(IVLBCL)?血管腔内聚集大量淋巴瘤细胞的一种特殊类型淋巴瘤,最常累及皮肤和中枢神经系统,但亦可累及其他脏器。临床表现包括不明原因发热、肺动脉高压、肝脾大、血细胞减少等。肺部CT以磨玻璃影最多见,纵隔淋巴结肿大常不显著。经支气管肺活检病理特点为受侵犯组织中小血管及毛细血管内肿瘤细胞充塞聚集。
支持点:患者有活动后气促、咳嗽咳痰等症状,病情进展;肺部CT示双肺阴影,未见纵隔淋巴结肿大;无肺动脉高压;肺功能示中度弥散功能障碍;不支持点:经皮肺穿刺活检病理结果示少量炎细胞及组织细胞浸润;患者无明确的肺动脉高压、肝脾大等其他系统脏器受损表现,因经济原因拒绝PET-CT检查。
肺静脉闭塞症(PVOD)?因肺小叶间隔、小叶间隔前毛细血管后静脉增生导致小静脉及微小静脉狭窄甚至阻塞而表现为肺动脉高压的一种罕见疾病。可表现为活动性呼吸困难、晕厥、心悸、杵状指、严重低氧血症等;双肺基底部可闻及爆裂音;肺功能提示通气功能正常、弥散功能明显下降。肺部HRCT可有典型三联征表现,即平滑增厚的小叶间隔、边界不清的小叶中央型磨玻璃密度影、肿大的纵隔淋巴结。右心导管检查平均肺动脉压升高。肺活检病理主要累及从小叶间静脉到毛细血管微静脉的各级肺静脉,血管改变以内膜纤维化为主,可使静脉完全闭塞,静脉回流不畅以致肺泡壁毛细血管扩张。
支持点:患者存在活动后呼吸困难,肺功能示中度弥散功能障碍;肺部CT示双肺阴影;不支持点:患者无肺动脉高压;肺部CT未见特征性小叶间隔平滑增厚、肿大的纵隔淋巴结;经皮肺穿刺活检病理结果不支持PVOD。
这种以抗氨酰tRNA合成酶抗体阳性为特征的炎性肌病临床亚型易合并ILD,全病程可无肌炎表现,易漏诊误诊……鉴别诊断有何启示?
讲述者:李坑
本病例病情进展,但血象无异常,无细菌、真菌、病毒感染等相关病原学证据,肺泡灌洗液NGS阴性,抗生素治疗无效;起病前无相关抗原暴露史,肺活检结果不符合HP特征;肿瘤标志物为阴性,无肿瘤依据。因此,我们进行了多学科讨论(MDT)后,逐步排除了感染性疾病,患者查肌炎相关抗体提示抗RO-52(+++),抗JO-1(+++),双下肺的Velcro啰音,肺部影像学,肺功能的弥散功能障碍,BALF的淋巴细胞明显升高76%,无皮肌炎的临床症状及体征。
2012年美国胸科协会官方指南,支气管肺泡灌洗液的细胞学分析在间质性肺疾病中的临床应用提示,若淋巴细胞计数>50%,则高度提示HP或富细胞型NSIP。富细胞型是NSIP的一种病理类型,分为富细胞型(间质淋巴细胞及浆细胞浸润, 呈轻度-中度间质慢性炎),纤维化型(肺泡间隔增宽, 间质纤维化, 间质炎症轻微)和混合型。Travis 等对非特异性间质性肺炎, 经过10年的随访结果提示富细胞型、纤维化型5年存活率分别为100%、90%, 而10年存活率分别为100%、35%。
抗合成酶综合征(ASS)是一组以抗氨酰tRNA合成酶抗体阳性为特征的炎性肌病临床亚型。ASS容易合并ILD,肌炎并非其主要表现,甚至在整个病程中无肌炎表现,其起病最常见表现为ILD,容易被漏诊误诊。
抗合成酶抗体包括抗组氨酸Jo-1(最常见)、抗苏氨酸(抗pl7)、抗丙氨酸(抗pl12)、抗异亮氨酸(抗oj)、抗酰环(抗ej) 等13种。抗合成酶抗体可分为肌炎相关和非肌炎相关,抗Jo-1,抗pl7,抗EJ,抗OJ 属于肌炎相关,至少有一半存在肌炎,而抗pl12与肌炎没有很好的相关性。
抗合成酶综合征不是独立的疾病,而是一组临床症候群,症状包括:肌炎、肺间质病变、对称性多关节炎、急性发热、技工手、雷诺现象。发病机制尚不清楚,抗合成酶抗体可能是引起组织损伤的直接因素,最终引起免疫反应。抗合成酶综合征诊断标准:血清抗合成酶抗体阳性,并至少具有一项如下临床表现:雷诺现象、关节炎、ILD、发热(未找到其他导致发热的病因)、技工手(手皮肤增厚、皲裂,尤其是手指尖的皮肤)。
代华平教授等对92例抗合成酶综合征合并间质性肺病患者的临床特点进行总结,发现患者出现症状到确诊平均时长约1年,提示该病早期诊断仍是突出问题。ASS-ILD以中老年女性多见,最常见症状如咳嗽、气短等均缺乏特异性,发热及技工手相对多见,而肌炎相关的肌无力发生率较低。影像学方面,ASS-ILD患者HRCT分布上以外周和基底部为主,肺间质疾病的影像学类型以NSIP 为主,其次是NSIP-OP;肺功能改变以限制性通气功能障碍、弥散量降低为主;92例患者中有78例(84.8%)使用了激素治疗,34例(37.0%)应用环磷酰胺治疗,15例(16.3%)给予静脉用丙种球蛋白治疗,10例(10.9%)应用了抗生素治疗,91例患者好转出院,1例抗EJ阳性患者因呼吸衰竭死亡。
本病例从出现症状到诊断只用了2个多月,支气管肺泡灌洗液细胞学分类计数和肌炎相关抗体提供了诊断依据。2020年12月29日予以甲泼尼龙80mg静滴,第二天痰转为白色,气促减轻。后续治疗甲泼尼龙200mgX3天,丙球20gX5天,患者症状逐渐好转,甲泼尼龙逐渐减量,1月26日开始加用环磷酰胺,0.6g,静滴。2021年2月2日出院,予以口服甲泼尼龙40mg/日,环磷酰胺100mg/日。4月7日复查自身抗体提示:抗SSA弱阳性,抗RO-52(++),抗JO-1(++)。患者无咳嗽咳痰气短症状,复查胸部CT(见下图5、图6、图7、图8)。患者口服甲泼尼龙、环磷酰胺逐渐减量直至停药。

图5 肺部CT 2021年1月18日
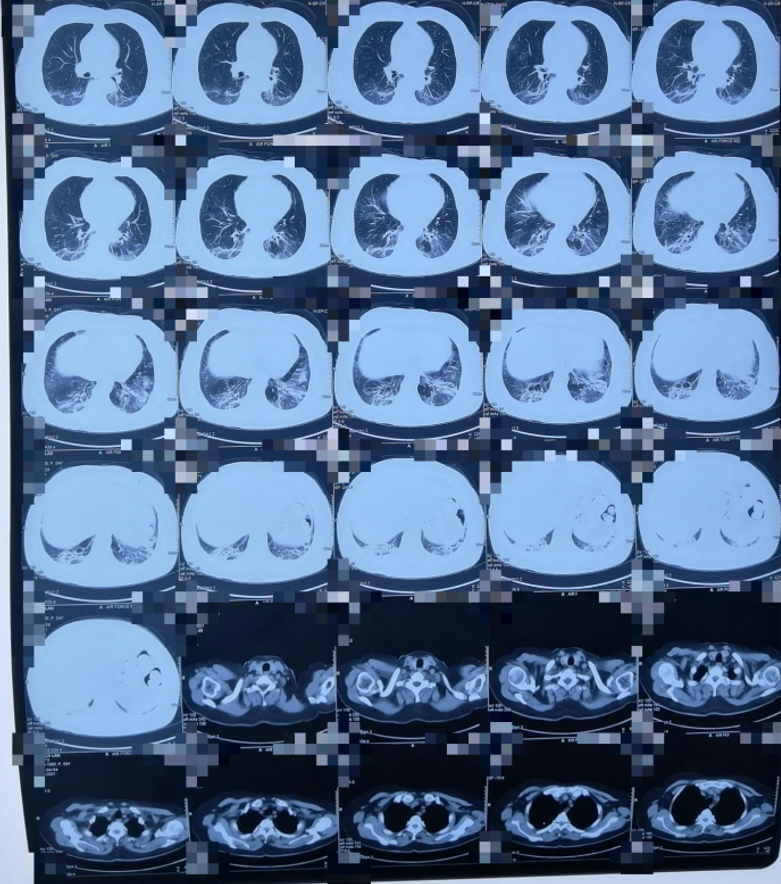
图6 肺部CT 2021年1月18日

图7 肺部CT 2021年2月1日

图8 肺部CT 2021年3月4日
患者最终诊断为「抗合成酶抗体综合征」,诊断依据如下:
1、基本特征:中年女性,急性起病,病程两个月。
2、症状:咳嗽咳黄痰气促为主要表现,两次就医予以抗感染治疗无好转。
3、体征:双下肺可闻及Velcro音。
4、辅助检查:
① 胸部CT:双肺多发斑片影、高密度结节、部分实变;② 肺功能:中度弥散功能障碍;③ BALF细胞分类计数:淋巴细胞76%;④ 肌炎相关抗体抗RO-52(+++),抗JO-1(+++)。
通过对该案的诊治,团队有何经验和启示?1、对于影像表现为双肺基底部胸膜下阴影的病例,详细的病史询问及症状体征的细节观察很重要,对于以临床表现与影像学特征仍难以确诊的患者,需尽早进行自身抗体检测,把握时机尽早进行气管镜检查留取肺泡灌洗液及活检。多学科讨论对于最终的诊断及治疗具重要意义;2、抗合成酶综合征不是独立的疾病,而是一组临床症候群,患者出现症状到确诊平均时长约1年,提示该病早期诊断仍是突出问题。依据规范的诊疗流程和经验丰富的多学科专家团队,罕见病也能及时浮出水面。
主任点评:
该患者为中老年女性,起病2个月,以咳嗽、咳黄痰、气促为主要临床症状,双下肺可闻及Velcro音。肺部CT提示双肺多发斑片影、高密度结节、部分实变,呈进行性加重,经抗感染治疗无效。肺功能呈中度弥散功能障碍;BALF细胞分类计数以淋巴细胞为主;肌炎相关抗体抗RO-52(+++),抗JO-1(+++)。经皮肺穿刺病理结果显示少量炎细胞及组织细胞浸润,未见特殊感染及肿瘤,根据以上特征,患者最终诊断为「抗合成酶抗体综合征」,经激素、免疫抑制剂、丙种球蛋白等的治疗,患者症状明显好转,肺部阴影基本吸收。
对于影像表现为双肺基底部胸膜下阴影的病例,详细的病史询问及症状体征的细节观察很重要,对于以临床表现与影像学特征仍难以确诊的患者,需尽早进行自身抗体检测,把握时机尽早进行气管镜检查留取肺泡灌洗液及活检。多学科讨论对于最终的诊断及治疗具重要意义。
抗合成酶综合征不是独立的疾病,而是一组临床症候群,患者出现症状到确诊平均时长约1年,提示该病早期诊断仍是突出问题。依据规范的诊疗流程和经验丰富的多学科专家团队,罕见病也能及时浮出水面。
参考文献
1.2012,美国胸科协会官方指南,支气管肺泡灌洗液的细胞学分析在间质性肺疾病中的临床应用
2.TravisWD, Matsui K, Moss J .Idiopathic nonspecific interstitial pneumonia;prognosis significance of cellular and fibrosing patterns ;survival comparision with usual interst itial pneumonia and desquamative pneumonia[ J] .Am J Surg Pathol, 2000, 24( 1) ;19-33 .
3.CHEST 2010; Interstitial Lung Disease Associated With the Idiopathic Inflammatory Myopathies What Progress Has Been Made in the Past 35 Years?
4.代华平等,抗合成酶综合征合并间质性肺病患者的临床特点,中华医学杂志,2020,(100)24:1861-1865
专家介绍

金发光
教授,主任医师,博士(后)导师,现任空军军医大学肺部疾病研究所所长、全军呼吸内科专科中心主任、国家呼吸内科医师培训基地、国家呼吸内科住院医师培训基地主任、陕西省呼吸疾病临床医学研究中心主任。兼任世界内镜医师协会呼吸内镜协会副会长、内镜临床诊疗质量评价专家委员会常务委员、国家肿瘤微创治疗产业技术创新战略联盟肺结节专业委员会副主任委员、陕西省医学会内科学分会主任委员、中华医学会内科学分会常务委员、全军呼吸内科专业委员会副主任委员、中国医师协会内镜分会常务委员和呼吸内镜专业委员会副主任委员、中国医师协会整合呼吸专业委员会主任委员,中国医师协会呼吸分会委员和呼吸内镜专业委员会副主任委员,《中华肺部疾病杂志》、副主编,《中华结核呼吸杂志》、《国际呼吸杂志》、《中国呼吸与危重症医学杂志》、《中国急救医学》、《中华诊断学杂志》编委。获国家、军队、陕西省各种奖项10项。承担国家重大专项、国科金、军队、陕西省各类课题20余项。共发表论文523篇,SCI收录78篇。

潘蕾
空军军医大学唐都医院呼吸与危重症医学科主任医师,副教授,硕士生导师,医学博士,美国Emory大学博士后;空军军医大学肺部疾病研究所副所长,中国医师协会呼吸医师分会呼吸系感染工作委员会委员,全军医学会呼吸专业委员会感染学组委员,中国老年医学会呼吸病学分会呼吸危重症学术委员会委员,《中华航空航天医学杂志》《国际呼吸杂志》编委会委员。

李坑
空军军医大学空军特色医学中心呼吸与危重症医学科主治医师,发表SCI及核心期刊论文10余篇,参编专著4部,长期从事慢性阻塞性肺疾病、支气管扩张、肺间质病变、肺恶性肿瘤等疾病的诊治。

任明霞
中国人民解放军空军特色医学中心呼吸与危重症医学科主治医师,发表核心期刊论文近10余篇,长期从事肺癌、胸腔积液、慢性阻塞性肺疾病等呼吸系统疾病的诊治。
* 文章仅供医疗卫生相关从业者阅读参考
本文完
采写编辑:冬雪凝;责编:Jerry


