
一、病史简介
患者,男性,33岁,甘肃人,近年居于上海,2023-08-15入住中山医院感染病科。
主诉:发热咳嗽2周余,伴咳黄痰2天。
现病史:
2023-08-01 劳累后出现发热,Tmax 39℃,伴咳嗽咳痰,痰少,白色,否认腹痛腹泻。
2023-08-03 外院新冠核酸阴性,予以阿奇霉素 0.25g qd,次日热退,5天后停药。
2023-08-11 再次发热,Tmax 39℃,再次口服阿奇霉素 0.5g qd,无效,出现咳黄绿色脓痰。
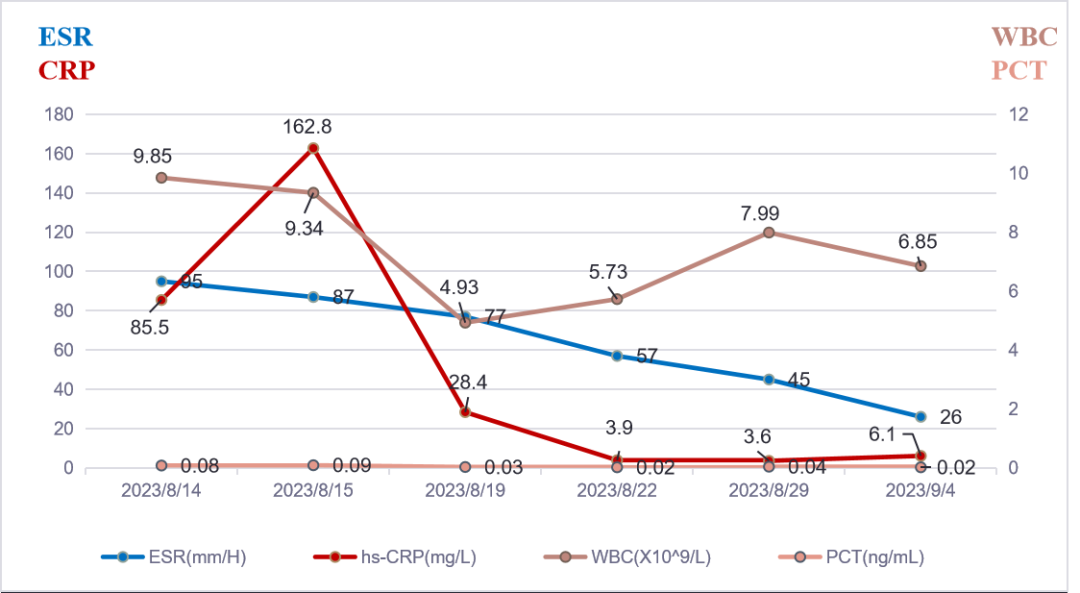
2023-08-14 就诊我院发热门诊,查WBC 9.85X10^9/L,N 72.2%,CRP 85.5mg/L, PCT 0.08ng/ml, ALT/AST 57/27U/L,肾功能、D-二聚体正常,甲、乙流和呼吸道合胞病毒RNA均阴性,新冠核酸阴性;胸部CT平扫:右下肺及左舌段弥漫斑点影,右肺门附近见实变,内有空洞。为明确肺炎病因08-15入我院感染病科。
既往史:特异性皮炎10年余,间断服用依巴斯汀抗过敏,控制可。
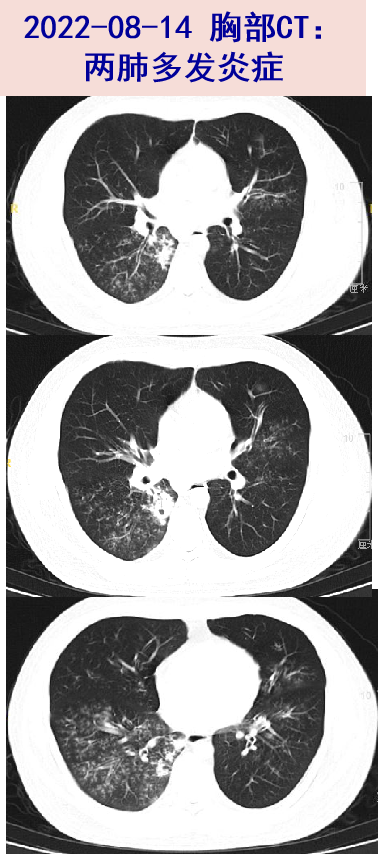
二、入院检查(2023-08-15)
体格检查
T:37.7℃ P:120次/分 R:20次/分 BP:118/76mmHg。神清,双肺未及明显干湿罗音,心律齐,心前区未闻及杂音,腹软无压痛,双下肢不肿。
入院化验
血常规:WBC 9.34X10^9/L,N 79.5%
血气分析(未吸氧):pH 7.45,PaCO2 34mmHg,PaO2 94mmHg
炎症标志物:CRP 162.8mg/L,ESR 87mm/H,PCT 0.09ng/ml
生化:ALT/AST 53/35U/L,Alb 45g/L,肌酐 78μmol/L
T-SPOT.TB:0/0(阴性/阳性对照:0/270),隐球菌荚膜抗原、G试验、GM试验EBV/CMV-DNA均阴性
自身抗体:ANA、ANCA均阴性
辅助检查
心电图:窦性心动过速。
三、临床分析
病史特点:青年男性,劳累后发热咳嗽2周余,伴咳黄痰2天。新冠核酸阴性,起病时口服阿奇霉素有效,但口服5天后停药,之后又出现发热伴咳嗽咳痰,口服阿奇霉素无效,查CRP、ESR升高,血白细胞不高,肺部CT示双肺多发炎症。综合目前资料,考虑诊断如下:
1、社区获得性肺炎:患者急性起病,有发热、咳嗽等表现,胸部CT示两肺炎症,应考虑社区获得性肺炎。可能的病原,包括细菌类如肺炎链球菌、流感嗜血杆菌、卡他莫拉菌;非典型病原体类,如支原体、衣原体、军团菌;以及呼吸道病毒,如流感病毒、呼吸道合胞病毒、腺病毒、新冠病毒等。CT示两肺广泛炎症、血白细胞不高、起病时口服阿奇霉素有效,考虑非典型病原体可能大,但CT显示右下肺背段有空洞性病灶、后期出现黄痰、再次口服阿奇霉素治疗效果不佳,似乎不支持非典型病原体。明确病原学诊断,需进行细菌培养、血清学或分子诊断技术。
2、结核感染:肺结核常见的CT表现为小结节、斑片状或团块样、树芽征和空洞,多见于双肺上叶,低热、盗汗等为典型结核中毒症状,常规抗感染治疗效果不佳。该患者表现为高热伴咳嗽咳痰,肺部CT示右肺下叶空洞,为结核好发部位,结核不能排除,需完善抗酸杆菌涂片、结核培养、XPERT-TB、mNGS、甚至支气管镜检查等明确病原学诊断。
四、进一步检查、诊治过程和治疗反应
2023-08-15 查血培养及血NGS。
2023-08-16 考虑右下肺空洞病症结核或其他特殊感染可能,行支气管镜检查:各叶段支气管管腔通畅,未见狭窄或新生物,于右下叶背段行灌洗及TBLB肺活检;并EBUS行7组淋巴结TBNA。
2023-08-17 肺组织、灌洗液涂片找细菌、真菌、抗酸杆菌阴性,Xpert-TB阴性。肺组织及纵隔淋巴结初步病理:(右下背)镜下为支气管壁及肺组织,部分区鳞状上皮化生,肺泡间隔增宽,纤维组织增生,部分区机化,较多淋巴细胞、浆细胞浸润及组织细胞反应,倾向炎症性病变,待组化;(7组淋巴结)血凝块中见挤压伤的淋巴细胞浸润。
2023-08-17 血mNGS(08-15采样):检出肺炎支原体核酸序列2条。考虑肺部感染系肺炎支原体引起的可能性大,予左氧氟沙星0.5g qd ivgtt抗感染。
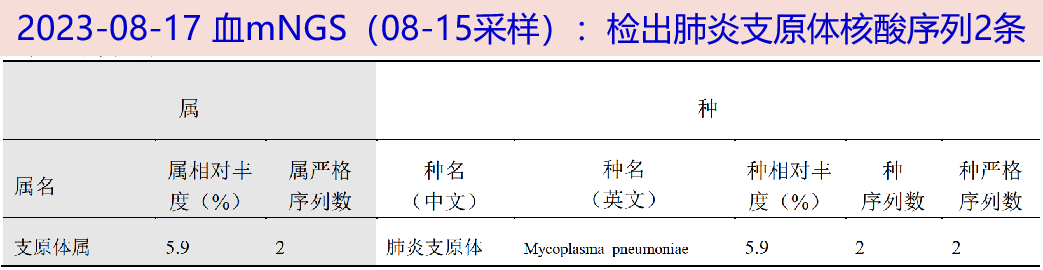
2023-08-18 痰多重PCR(08-17采样):肺炎支原体阳性。
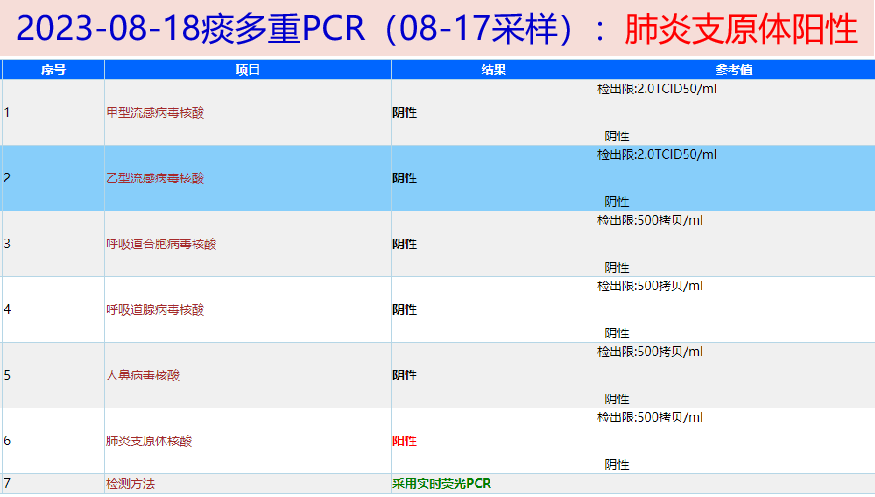
2023-08-18 痰mNGS(08-16采样):检出肺炎支原体核酸序列12511条;
2023-08-18 起体温平,咳嗽咳痰、头痛症状好转。出现皮疹,结合既往病史,皮肤科会诊考虑特异性皮炎,予依巴斯汀抗过敏;
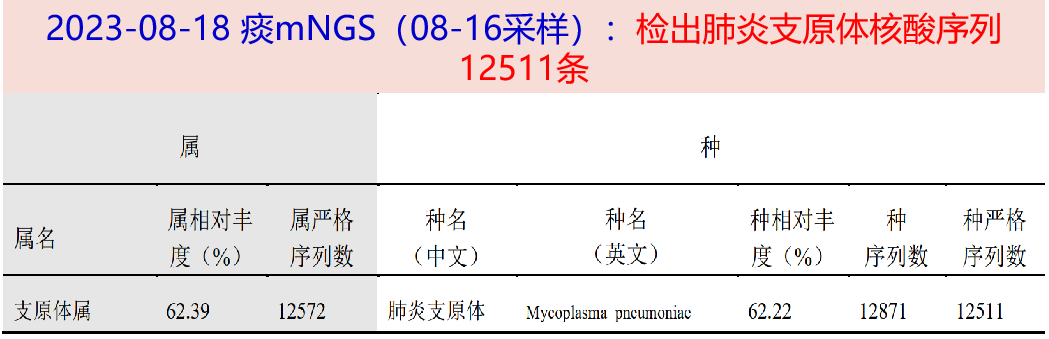
2023-08-19 肺泡灌洗液mNGS:检出肺炎支原体核酸序列3726条;肺组织mNGS(08-16采样):检出肺炎支原体核酸序列5550条。
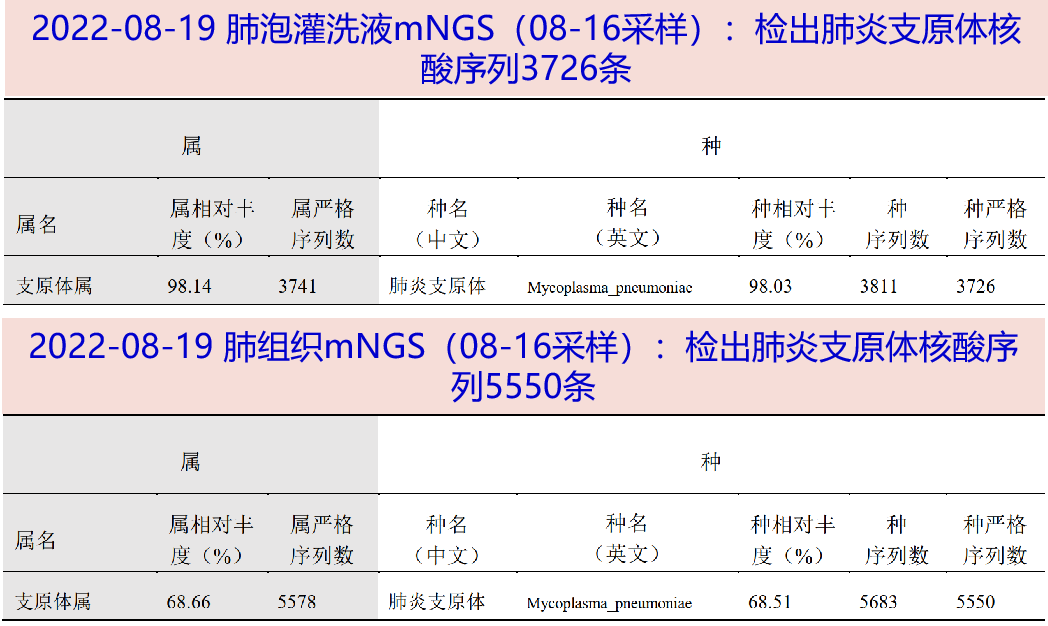
2023-08-20 血肺炎支原体IgM抗体>1:320。

2023-08-20 肺组织、肺泡灌洗液细菌、真菌、曲霉培养阴性。血培养(8-15送检):阴性。
2023-08-21 肺组织病理组化及特殊染色:炎症性病变,未见肉芽肿病变,特染未见阳性菌。

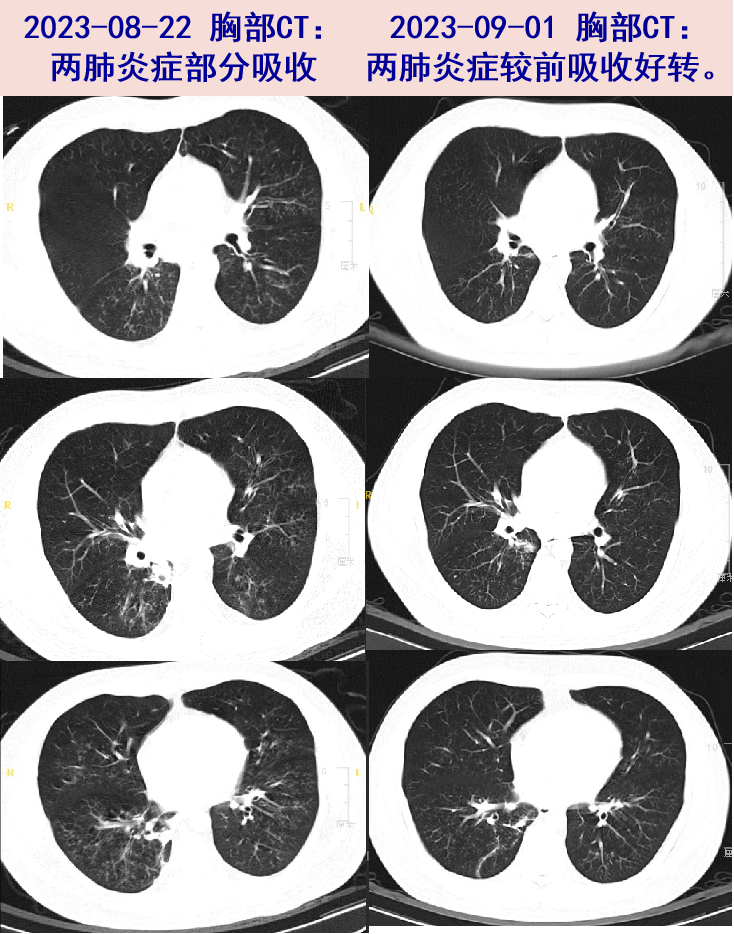
2023-08-22 患者体温平,咳嗽咳痰好转,胸闷缓解,复查血常规:WBC:5.73×10^9/L,N:47.5%;炎症标志物:ESR:57mm/H,hs-CRP:3.9mg/L,PCT:<0.02ng/ml,较入院时明显好转,胸部CT:双肺炎症部分吸收。予出院,改为左氧氟沙星片 0.5g qd口服抗感染。
出院后随访:
2023-08-29 门诊复查血常规:WBC:7.99×10^9/L,N:55.5%;炎症标志物:ESR:45mm/H,hs-CRP:3.6mg/L,PCT:0.04ng/ml;肝功能:ALT/AST: 171/64U/L。予以保肝对症,继续左氧氟沙星0.5g qd po抗感染。
2023-09-01 门诊复查肺部CT:两肺炎症较8-22片进一步吸收好转。
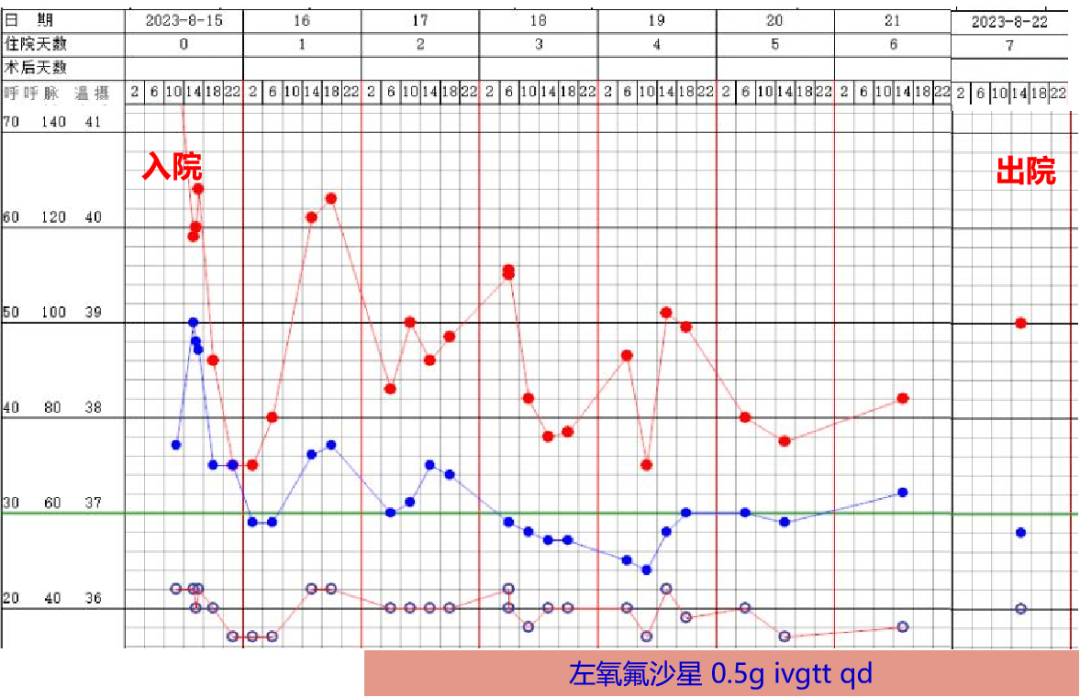
体温变化
炎症标记物变化
五、最后诊断与诊断依据
最后诊断
肺炎支原体肺炎
诊断依据
青年男性,劳累后发热伴咳嗽咳痰2周余。查CRP、ESR升高,血白细胞不高,胸部CT:双肺多发炎症。痰培养阴性,呼吸道标本(咳痰和肺泡灌洗液)mNGS检出大量肺炎支原体核酸序列,血肺炎支原体IgM抗体>1:320,予左氧氟沙星治疗后症状好转,复查胸部CT示病灶大部分吸收,右下背段空洞消失,残留少许纤维病灶,故诊断明确。
六、经验与体会
肺炎支原体感染全年均可发生,发病率往往在夏季升高,并在秋末或冬季达到高峰。近期我国支原体肺炎的发病明显上升,尤其是在广东、福建等南方地区与去年同期相比上升比较明显。支原体肺炎每3至7年会有一个流行高峰,今年支原体肺炎患者多于往年,符合该疾病的流行特点。关于支原体肺炎高发的报道也引起了民众的担心。近半年来全国各地肺炎支原体感染率显著升高或者说卷土重来,也可能过去 3 年疫情防控使得未接触过肺炎支原体易感人群大大增加,并导致罕见严重疾病和肺外表现增加。因此我们应该持续监测,尽早发现肺炎支原体感染,并能及时做出反应,进行适当的管理。
支原体肺炎通常为轻度和社区获得性,典型的影像学表现为支气管壁增厚或小叶中心性结节、磨玻璃样改变,常多肺叶累及,少数可伴胸腔积液、淋巴结肿大。常见于既往体健的年轻患者,全年散发,在南方好发于夏秋季节。主要表现为发热伴咳嗽,痰量不多;也可引起溶血、皮疹、中枢神经系统累及等呼吸系统外表现。该患者青壮年男性,肺炎以双侧肺叶多发斑片状、团片状病灶,右肺下叶为著,符合支原体肺炎表现,但右下背段病灶实变伴空洞,结核或其他病原体感染不能除外,且该患者口服阿奇霉素无效,需考虑对大环内酯类耐药的肺炎支原体或合并其他细菌感染可能。大环内酯类药物无反应性肺炎支原体肺炎(macrolide -unresponsive MPP,MUMPP)是指经过大环内酯类抗菌药物正规治疗72h,仍持续发热,临床征象及肺部影像学无改善或呈进一步加重的肺炎支原体肺炎。原因与肺炎支原体耐药、异常免疫炎症反应以及混合感染等有关。临床及时识别MUMPP更有利于早期有效的治疗,减少重症和后遗症的发生。该患者及时行支气管镜检查和病原学检测,排除混合感染可能,且左氧氟沙星治疗有效,预防了重症和后遗症的发生。
尽管使用分子诊断和其他微生物学检测方法进行广泛评估,仍仅有一半的CAP病例可以确定病原体。既往肺炎支原体的实验室诊断主要依靠血清学检测,要求恢复期血清样本IgG滴度是急性期的4倍。由于需要在急性期和恢复期(约4周后)均进行血清学检测,这种方法通常不实用,且特异性低。所以,血清学检查仅在无法实施分子检测时用作替代,或作为分子检测的辅助检查。肺炎支原体无法通过革兰染色或传统技术培养被发现,故核酸检测对其诊断具有重要价值。核酸检测包括传统的DNA扩增试验(PCR)以及目前广泛使用的二代测序,敏感性和特异性可达到90%。本例患者痰液、BALF及肺组织mNGS均检出大量支原体核酸序列,且痰多重PCR肺炎支原体阳性,IgM和IgG1周后均>1:320,总体说来,具有非常典型的肺炎支原体感染的实验室检测特点。
参考文献
[1] Meyer Sauteur PM, Chalker VJ, Berger C, Nir-Paz R, Beeton ML; ESGMAC and the ESGMAC–MyCOVID study group. Mycoplasma pneumoniae beyond the COVID-19 pandemic: where is it? Lancet Microbe. 2022 Dec;3(12):e897.
[2] Moffett BS, Lee S, Woodend K, Sigdel B, Dutta A. Evaluation of Antimicrobial Utilization in the Pediatric Drowning Population. J Pediatric Infect Dis Soc. 2021 Mar 26;10(2):179-182.
[3] 中华人民共和国国家卫生健康委员会,儿童肺炎支原体肺炎诊疗指南(2023年版),中国合理用药探索,2023,20(03)。
[4] Meyer Sauteur PM, Beeton ML; ESGMAC the ESGMAC MAPS study group. Mycoplasma pneumoniae: gone forever? Lancet Microbe. 2023 Jun 29:S2666-5247(23)00182-9.
作者:方婷婷 金文婷 马玉燕;审阅:胡必杰 潘珏
本文转载自订阅号「SIFIC感染视界」(ID:sific2007)
原链接戳:探案丨青年男性夏日肺炎,会是什么病原体?
* 文章仅供医疗卫生相关从业者阅读参考
本文完
责编:Jerry


