
引言
临床缺乏特异性表现,症状又与某样物质沉积部位、范围及病情严重程度密切相关,也可以是无症状,也可以表现为呼吸困难、喘息、咯血、咳嗽或复发性肺炎,症状还可能与常见的支气管疾病相似,比如支气管哮喘。面对这样的情况,如何切准要害鉴别诊断?需要考虑的关键点在哪?本案患者肺部CT显示右肺支气管占位、严重气管内狭窄,进行支气管镜检查又显示右主支气管内肿块阻塞了95%的气道,病变波及隆突及大气道,手术切除病变无法实施。面对这样的难题,镜下介入治疗如何把握利弊?
间断咳嗽、咳痰1月余起病,右下肺感染性病变,支气管可见新生物并粘膜炎症性改变,病理示粘膜慢性炎症伴间质水肿,何因导致?
卷宗1
基本资料:男性患者,62岁,陕西宝鸡人,主诉「间断咳嗽、咳痰1月余」于2021年7月24日入住我院呼吸与危重症医学科住院部。
讲述者:钱卫生
患者2021年6月下旬因「脑梗死」于当地医院住院期间,受凉后出现咳嗽、咳痰,为黄色黏痰,伴发热,体温最高38.5℃,无打喷嚏、流涕、发热、盗汗、咯血,行胸片提示「肺炎」。
2021年6月23日开始,予以「头孢+左氧氟沙星」抗感染治疗,2天后体温恢复正常,2021年6月30日复查胸部CT提示右肺下叶感染性病变较前稍吸收,右侧主支气管管壁增厚并异常密度影。2021年7月6日行支气管镜检查:隆突及右主支气管可见新生物,右肺支气管粘膜炎症性改变;肺泡灌洗液细胞学检查未查见恶性肿瘤细胞;病理示粘膜慢性炎症伴间质水肿。
治疗后患者仍存在咳嗽、咳痰,为求进一步明确诊断,2021年7月24日至我院门诊就诊,门诊拟「右主支气管新生物」收入我科。患者目前精神好,体力正常,食欲正常,睡眠正常,二便正常,体重无明显变化。
患者自从2021年5月突发「脑梗死」后至当地医院住院,予内科保守治,目前遗留左侧肢体肌力稍减低、言语不清,长期口服「阿司匹林、阿托伐他汀」。该患者吸烟20年,约8支/日,2012年已戒烟;饮酒20余年,每次约50ml,已戒酒10年;否认药物毒物接触史。家中父母已故,无其他特殊家族史。
入院后体格检查情况请见第二份卷宗:
卷宗2
体格检查:
T 36.7℃
P 96次/分
R 20次/分
BP 97/67mmHg
唇无紫绀。
全身皮肤无皮疹,全身未及淋巴结肿大。
胸廓无畸形,双侧呼吸动度对称,语颤无增强,双肺叩诊清音,双肺呼吸音粗,右肺可闻及呼吸双相干鸣音,双肺未闻及干湿性啰音及胸膜摩擦音。
心前区无隆起,心尖搏动位于第五肋间左锁骨中线内0.5cm,未触及细震颤,心界无扩大,心率96次/分,律齐,心音无明显增强和减弱,各瓣膜听诊区未闻及病理性杂音。
腹部平软,无肝脾肿大,全腹无压痛及腹肌紧张。
双下肢无浮肿。
以支气管新生物为切入点从影像学及气管镜下表现进行鉴别诊断,中央型肺癌?肺错构瘤?气管支气管结核?
讲述者:潘蕾
目前从患者在外院检查结果获取的信息:右下肺感染性病变,右侧主支气管壁增厚并异常密度影;隆突及右主支气管可见新生物,右肺支气管粘膜炎症性改变;肺泡灌洗液未查见恶性肿瘤细胞;病理示粘膜慢性炎症伴间质水肿。我们整理回顾一下临床特点:1.症状-间断咳嗽、咳痰1月余,伴发热,无胸痛、咯血、呼吸困难;2.体征-唇无紫绀,全身无皮疹,全身淋巴结未及肿大,双侧呼吸动度对称,语颤无增强,双肺叩诊清音,右肺可闻及呼吸双相干鸣音,双肺未闻及干湿啰音及胸膜摩擦音;3.辅助检查特点集中为2点:① 胸部CT:右主支气管占位性病变;② 支气管镜:隆突及右主支气管可见新生物。
患者为老年男性,亚急性起病,间断咳嗽、咳痰1月余入院,时有发热,肺部CT、气管镜示右主支气管占位性病变。本病例以支气管新生物为切入点从影像学及气管镜下表现进行鉴别诊断:
(1)中央型肺癌:中央型肺癌的主要影像表现是肿瘤以外的肺组织不张或实变及肺门增大,这些表现可单独存在,也可伴发;致肺不张或实变;主支气管阻塞常会导致由肺不张及分泌物潴留共同形成的致密阴影,阻塞后还可能出现继发的肺部感染,支气管镜可见管腔内新生物呈不规则生长,可见糜烂、出血,或者管壁弥漫性增厚、新生改变。
支持点:患者为老年男性,既往长期大量吸烟史;渐进性出现咳嗽、咳痰,伴发热,行抗感染治疗后肺部阴影改变不明显,支气管镜下可见管腔新生物致管腔狭窄并阻塞性肺炎。
不支持点:患者无纳差、消瘦等肿瘤消耗性表现;外院病理结果暂不支持。
(2)肺错构瘤:肺错构瘤是正常肺组织因胚胎发育异常,导致肺正常组织的不正常组合所构成的瘤样畸形。影像学表现按病变发生位置分为肺实质内型、支气管内型、混合型。本病例应与支气管内型相鉴别。胸部CT表现为边缘光滑、整齐的结节或肿块性病变,无深分叶征及毛刺征,无卫星病灶。部分病例可出现钙化,出现「爆米花」样钙化是肺错构瘤特征性表现,支气管镜下可见到黄白色或白色的带蒂硬性肿瘤,表面光滑,呈半透明样。
支持点:该患者亚急性起病;表现为咳嗽、咳痰;肺部CT示支气管占位性病变,无深分叶征及毛刺征,无卫星病灶,气管镜下可见管腔内新生改变,表面光滑。
不支持点:患者胸部CT支气管壁厚;外院支气管黏膜病理活检结果暂不支持。
(3)气管支气管结核:是指发生在气管和支气管黏膜、黏膜下层、平滑肌、软骨和外膜的结核病,10%-40%的肺结核患者同时合并气管支气管结核,年轻女性发病率较高。气管支气管结核的影像学特征为气道管壁不规则增厚、管腔狭窄或闭塞,狭窄支气管远端肺组织可出现继发性肺不张、肺实变、支气管扩张等,部分伴肺部及胸膜病变。
支持点:渐进性出现咳嗽、咳痰,伴发热,行抗感染治疗后肺部阴影无改变。
不支持点:患者无盗汗、乏力等结核中毒症状;外院气管镜活检病理结果不符合气管支气管结核病理,痰液未查见抗酸杆菌,气管镜表现不符合气管结核的表现,如气管壁的充血、糜烂、溃疡及气管软骨破坏、管腔塌陷的表现。
进一步的检查如下,首先是常规指标,动脉血气分析:
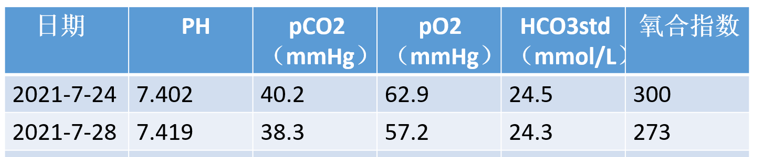
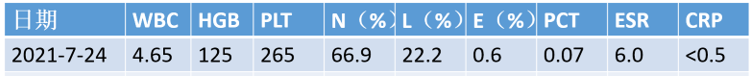
血常规及炎症指标:
尿常规、大便常规+OB:正常。
生化指标:
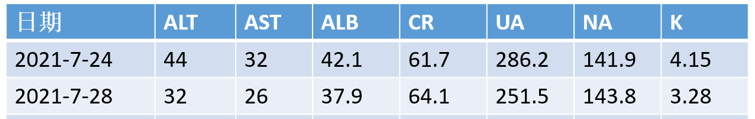
心肌酶、TNT、NT-proBNP、凝血功能、空腹血糖:正常。
心脏彩超示:升主动脉硬化,心脏结构未见异常,左室收缩功能测值正常范围;腹部彩超示:肝、胆、胰、脾、双肾大小正常,图像未见异常。颈部及锁骨上窝淋巴结:未见明确肿大淋巴结。
胸部CT示:右主支气管-中间段支气管占位性病变,原因待查,错构瘤?其他?;右肺下叶炎症。
诊断为支气管淀粉样变性,治疗后有所好转……一年后再次发病,但治疗后咳嗽、咳痰症状好转,未再咯血、发热,病情稳定
讲述者:钱卫生
为明确诊断,2021年7月26日,行电子气管镜检查:
(1)全麻下经喉罩进镜,声门结构正常,隆突上可见右侧支气管来源新生物导致隆突变钝,导致右侧管腔狭窄95%以上,外径5.9mm气管镜勉强进入右侧支气管,可见新生物延伸至右肺中间段,于右侧支气管新生物处套切部分新生物送病理,给予氩气烧灼新生物。
治疗过程中,病变部分出血,给予静滴垂体后叶素12单位加入生理盐水250ml止血,留取痰液送检,余右肺及左肺各级支气管管腔通畅,粘膜光滑,镜下未见新生物(图1)。
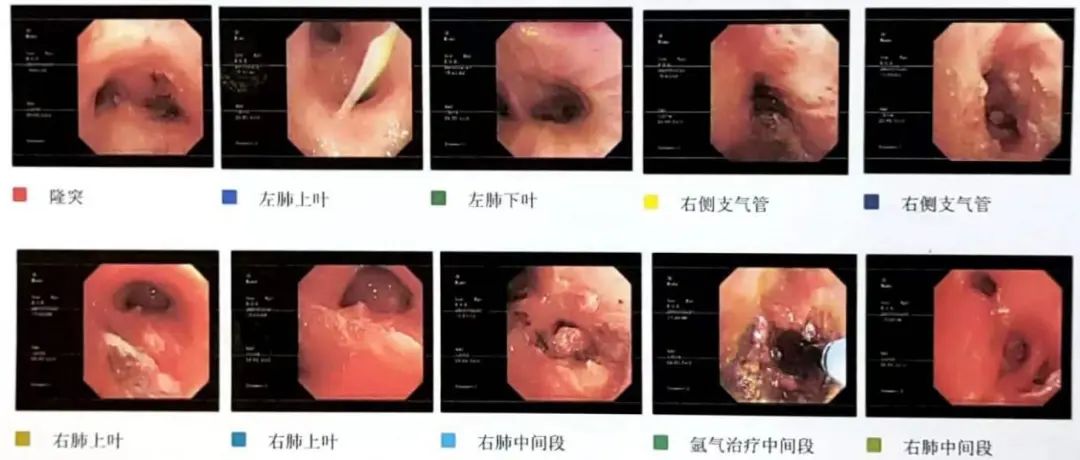
图1 电子气管镜检查及镜下治疗(2021.07.26)
(2)右主支气管可见新生物堵塞管腔约90%,给予反复冷冻及氩气刀治疗,右侧支气管较前增宽,右肺上叶管口可见新生组织致管口狭窄,右肺中间段通畅,可见右肺中叶及下叶粘膜增生肿胀。左肺各级支气管管腔通畅,粘膜光滑,镜下未见新生物(图2)。
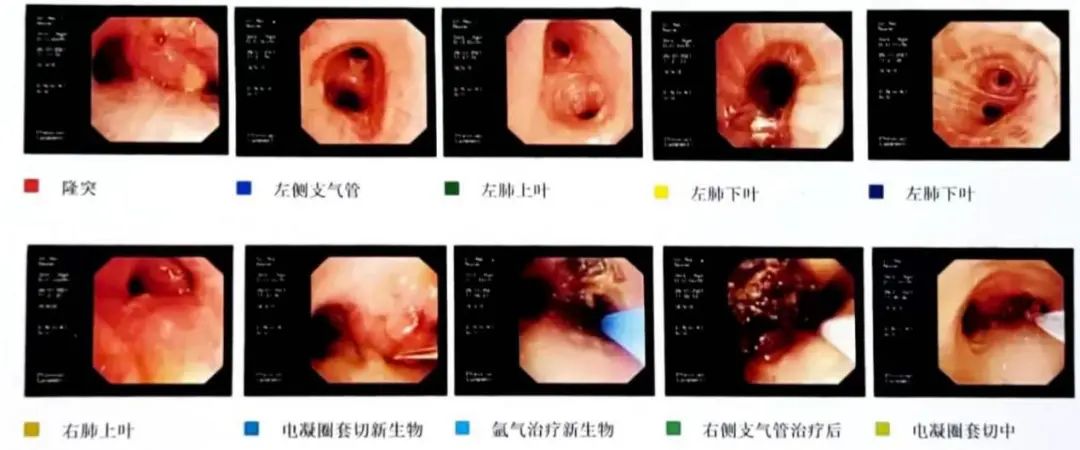
图2 电子气管镜检查及镜下治疗(2021.07.28)
肺泡灌洗液结果如下:
2021年7月26日:【呼吸道病原菌核酸检测、分枝杆菌菌种鉴定】均阴性;
2021年7月26日:【细胞学】未查见瘤细胞。
2021年8月3日:【病原学】革兰染色:G+球菌+,G-球菌-,G+杆菌-,G-杆菌-,未发现真菌;抗酸染色:未见抗酸杆菌;G试验、GM试验:阴性;【细菌+真菌培养】(-)。
支气管活检病理结果如下:
2021年7月26日:(右侧支气管)支气管粘膜组织慢性炎伴粘膜上皮鳞化及间质纤维脂肪组织瘤样增生并淀粉样变性(图3)。
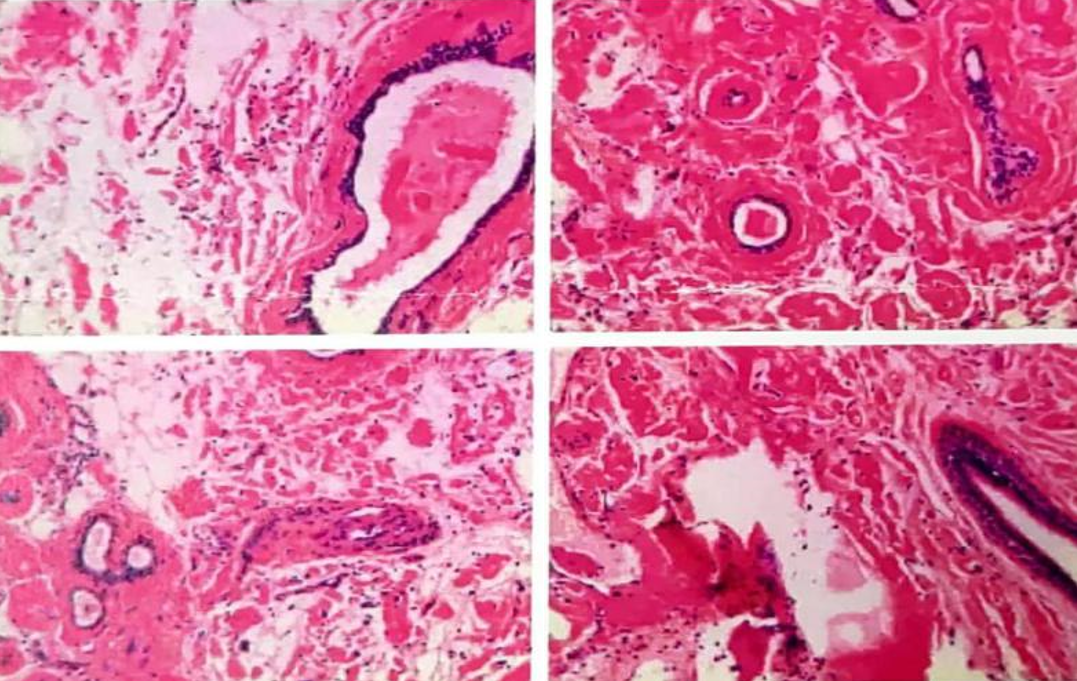
图3 右侧支气管黏膜组织病理学(2021.07.26)
2021年7月29日:(右侧支气管)支气管粘膜间质内见嗜酸性无定形物质沉积,并广泛包绕支气管粘液腺体,局灶破坏软骨并伴软骨钙化,周边见少许异物巨细胞反应,现有组织学特点倾向气管支气管淀粉样变(图4)
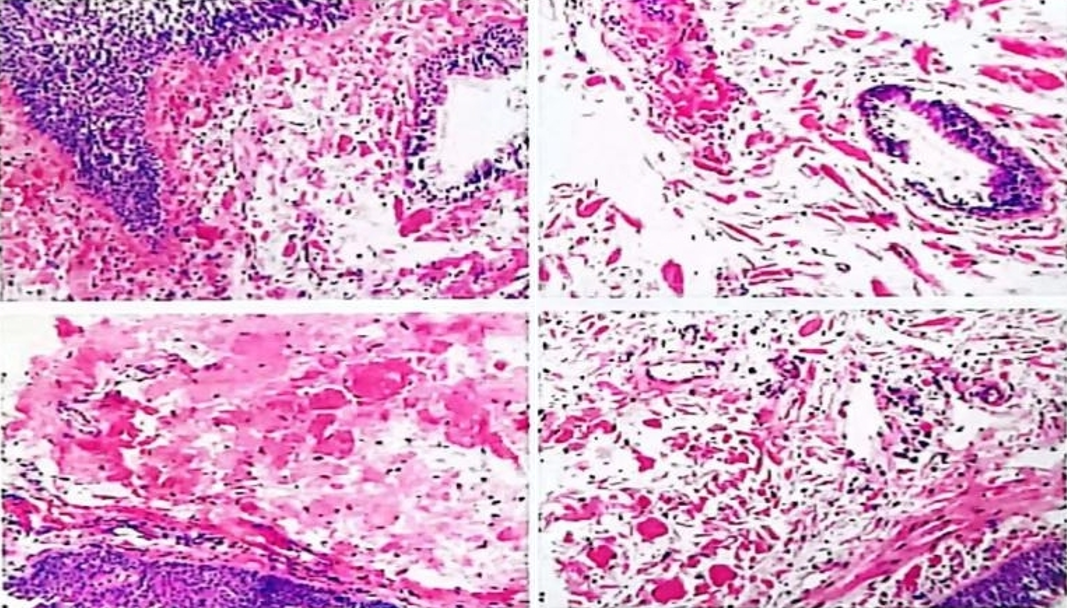
图4 右侧支气管黏膜组织病理学(2021.07.29)
该患者无特异性临床表现,经支气管镜下支气管肿物活检病理结果确诊为支气管淀粉样变性。住院期间,予气管镜下介入治疗、抗感染、平喘、化痰等治疗后患者病情好转出院。出院后出院后口服马法兰片四个疗程(马法兰片2片、2次/日,每疗程为4天,间隔6周)治疗原发病。
2021年9月13日患者入院复查气管镜(图5):隆突右侧增宽,右主支气管管口可见新生物堵塞管腔,管腔呈缝隙样狭窄,右主支气管可见分隔,支气管镜勉强通过后可见右肺上叶及中间段大量脓性分泌物,吸引后见右肺上叶,中叶及下叶各级支气管管腔通畅,粘膜光滑,镜下未见新生物。于右主支气管管口以冷冻治疗及氩气之后,治疗后见右主支气管管口较前明显增大,左肺各级支气管管腔通畅,粘膜光滑,镜下未见新生物。此次患者出院后定期门诊复诊复查胸部CT,右肺支气管狭窄程度无继续进展,病情稳定,平素间断咳痰,服用乙酰半胱氨酸泡腾片对症治疗后可好转。
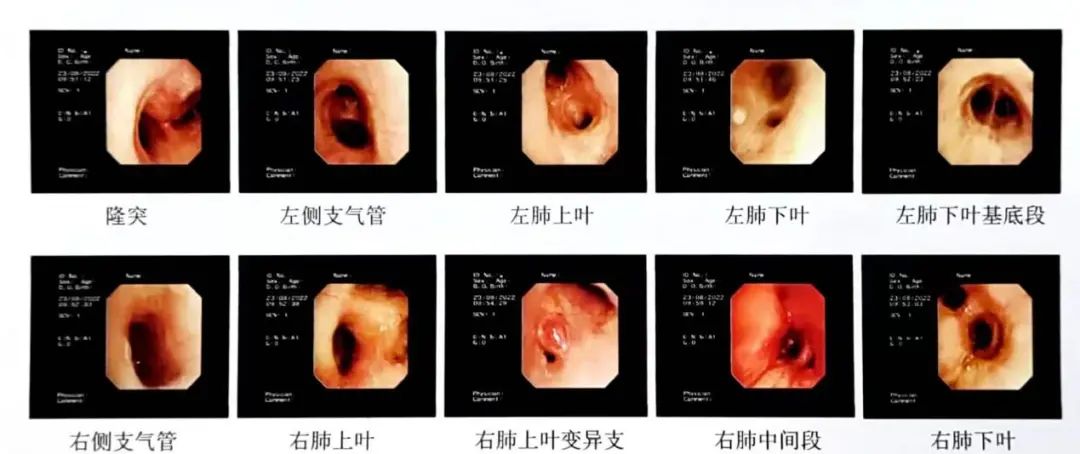
图5 复查气管镜(2021.09.13)
2022年8月18日,患者出现发热、咯血,8月19日在我院行胸部CT新见右肺中下叶分支支气管增厚;右肺中叶、下叶阻塞性肺炎,伴不张;右主支气管-中间段支气管增厚程度较前略加重。于8月21日至8月27日入住我科,查CRP、PCT升高,9月16日复查气管镜(图6):隆突右侧粘膜肿胀表面欠光滑,右主支气管呈缝隙样狭窄,右肺上叶开口处呈治疗后改变,管腔略狭窄,局部粘膜欠光滑,表面可见少量渗血,右肺中间段开口处管腔明显狭窄,可见血栓阻塞管腔,给予清除血栓后见中间段开口处呈缝隙样狭窄,局部粘膜不光滑,表面可见新鲜渗血,余右肺及左肺各级支气管管腔通畅,粘膜光滑,镜下未见新生物。
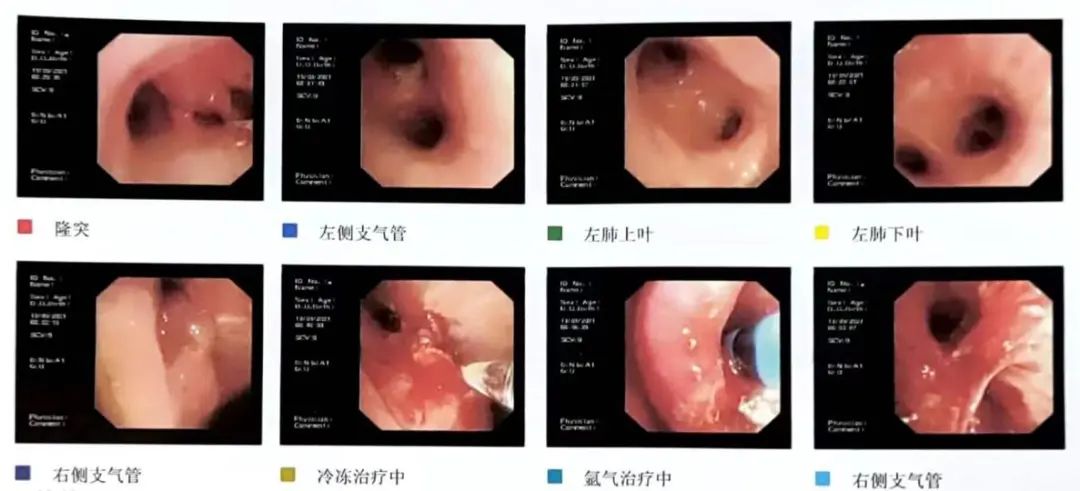
图6 复查气管镜(2022.09.16)
局部注射用白眉蛇毒血凝酶2单位,静推注射用白眉蛇毒血凝酶2单位止血,出血止。入院期间予抗感染、化痰等治疗。患者出院时咳嗽、咳痰症状好转,未再咯血、发热。出院后继续口服头孢地尼1周,辅以化痰治疗,病情稳定。
这种罕见的局限性淀粉样变发病率极低,鉴别诊断以哪些为关键考虑点?支气管镜下介入治疗的利与弊,针对本案有何经验体?
讲述者:潘蕾
该患者最终诊断为:1、支气管淀粉样变性;2、右侧支气管狭窄;3、右下肺阻塞性肺炎;4、脑梗死后遗症。诊断依据为:1、基本特征:老年男性,亚急性起病;2、症状:间断咳嗽、咳痰,抗感染治疗无效;3、体征:右下肺可闻及呼吸双相干鸣音;4、辅助检查:① 肺部CT示右主支气管占位性病变,性质待查;② 支气管活检病理切片示支气管粘膜组织慢性炎伴粘膜上皮鳞化、间质钙化及淀粉样变性。
气管支气管淀粉样变(Tracheobronchial amyloidosis,TBA)是一种罕见的局限性淀粉样变,以淀粉样蛋白异常沉积于气管和支气管黏膜组织及肌层为特征,发病率极低[1]。
系统性淀粉样变性的发病率约为10/百万人,被认为是罕见疾病,TBA则比全身性类型更为罕见[2]。TBA缺乏特异性表现,其症状与淀粉样物质沉积部位、范围及病情严重程度密切相关,可以是无症状的,也可以表现为呼吸困难、喘息、咯血、咳嗽或复发性肺炎,症状可能与更常见的支气管疾病相似,如支气管哮喘[3]。
TBA患者胸部CT扫描可显示气管壁和支气管的平滑或不规则/结节性增厚,伴/不伴有粘膜下钙化结节、局限性或弥漫性增厚伴钙化、管腔不规则狭窄、纵隔及肺门内淋巴结稍大并钙化,有时伴有支气管扩张、肺不张、狭窄后肺炎等;少数表现为单发突向管腔的孤立性的结节或肿块,类似支气管内肿瘤,病理诊断困难,需与其鉴别[4-5]。
气管支气管淀粉样变的治疗,包括:1.手术切除病变;2、药物治疗方面,常用化疗方案有美法仑+泼尼松(MP方案)。其余药物如糖皮质激素、二甲基亚砜(DMSO)、环磷酰胺虽有一定疗效,可部分缓解患者症状,但不同文献报道疗效不尽相同,且远期效果不佳,预后不理想;3、支气管镜下介入治疗方面,包括支气管镜下高频电灼烧、激光、氩气刀、冷冻、微波、球囊扩张、支架植入、药物喷涂等,可迅速缓解患者气道阻塞引起的呼吸困难、气短症状,减轻患者的痛苦,但大多易复发,需要反复治疗[5-8]。
回顾本案例,这名 62 岁男性是因间断咳嗽、咳痰1月入院,他最初支气管黏膜病理为慢性炎症并接受了两周抗感染治疗,但症状持续存在。肺部CT显示右肺支气管占位、严重气管内狭窄。进行支气管镜检查,显示右主支气管内肿块阻塞了95%的气道,病变波及隆突及大气道,手术切除病变无法实施。
在支气管镜检查期间,第1次在全麻下行气管镜下活检并镜下治疗,病理回报为气管淀粉样变,诊断明确,继而经过镜下套扎及氩气刀烧灼治疗后,右主支气管狭窄较前缓解,患者无气短、气喘,考虑患者气道狭窄较前好转,加之患者对气管镜下治疗耐受良好,故第2次改行局麻下行支气管镜下治疗,经过反复冷切取出病变组织及氩气刀烧灼创面,患者气管狭窄较前明显缓解。
针对此例患者,予以镜下反复热消融及冷消融治疗致右主支气管管腔扩大,术中、术后均未出现出血等并发症,这与患者的配合程度以及气管镜操作者的熟练程度等有关。
经过本案例的诊治我们得到的经验和启示是,针对气管内新生物行气管镜下治疗,一定要结合患者的一般情况、生命体征及气管内病变的性质、血供,选择气管镜下治疗的方案及麻醉方案。该患者出院联合使用马法兰进行治疗,随访1年患者病情稳定。通过该患者的诊治,我们对气管淀粉样变也有了进一步了解,首先要通过气管镜下取病理组织,明确诊断,而后根据气管狭窄程度及病变血供,选用镜下治疗方案,最后给予针对性药物治疗及随访。
主任点评:
患者老年男性,亚急性起病;间断咳嗽、咳痰,抗感染治疗无效;右下肺可闻及呼吸双相干鸣音;肺部CT示右主支气管占位性病变,性质待查;支气管活检病理结果示支气管粘膜组织慢性炎伴粘膜上皮鳞化、间质钙化及淀粉样变性。
气管支气管淀粉样变(Tracheobronchial amyloidosis,TBA)是一种罕见的局限性淀粉样变,以淀粉样蛋白异常沉积于气管和支气管黏膜组织及肌层为特征,发病率极低[1]。系统性淀粉样变性的发病率约为10/百万人,被认为是罕见疾病,TBA则比全身性类型更为罕见[2]。TBA缺乏特异性表现,其症状与淀粉样物质沉积部位、范围及病情严重程度密切相关,可以是无症状的,也可以表现为呼吸困难、喘息、咯血、咳嗽或复发性肺炎,症状可能与更常见的支气管疾病相似,如支气管哮喘[3]。
TBA患者胸部CT扫描可显示气管壁和支气管的平滑或不规则/结节性增厚,伴/不伴有粘膜下钙化结节、局限性或弥漫性增厚伴钙化、管腔不规则狭窄、纵隔及肺门内淋巴结稍大并钙化,有时伴有支气管扩张、肺不张、狭窄后肺炎等;少数表现为单发突向管腔的孤立性的结节或肿块,类似支气管内肿瘤,病理诊断困难,需与其鉴别[4-5]。
此患者肺部CT显示右肺支气管占位、严重气管内狭窄。进行支气管镜检查,显示右主支气管内肿块阻塞了95%的气道,病变波及隆突及大气道,手术切除病变无法实施。
针对此例患者,予以镜下反复热消融及冷消融治疗致右主支气管管腔扩大,术中、术后均未出现出血等并发症。该患者出院后联合使用马法兰进行治疗,随访1年患者病情稳定。通过该患者的诊治,我们对气管淀粉样变也有了进一步了解,首先要通过气管镜下取病理组织,明确诊断,而后根据气管狭窄程度及病变血供,选用镜下治疗方案,最后给予针对性药物治疗及随访。
参考文献
1. Crain MA, Lakhani DA, Balar AB, Hogg JP, Adelanwa A, Hailemichael E. Tracheobronchial amyloidosis: A case report and review of literature. Radiol Case Rep. 2021 Jul 1;16(9):2399-2403.
2. Ding F, Li Y, Balasubramanian S, Ghosh S, Valent JN, Almeida F, Arrossi AV, Mehta A. A Unique Case of Combined Nodular and Tracheobronchial Amyloidosis. Oxf Med Case Reports. 2021 Feb 15;2021(2):omaa134.
3. Torres PPTES, Rabahi M, Pinto SA, Curado KCMA, Rabahi MF. Primary tracheobronchial amyloidosis. Radiol Bras. 2017 Jul-Aug;50(4):267-268. doi: 10.1590/0100-3984.2015.0177.
4. Ngo AV, Walker CM, Chung JH, Takasugi JE, Stern EJ, Kanne JP, Reddy GP, Godwin JD. Tumors and tumorlike conditions of the large airways. AJR Am J Roentgenol. 2013 Aug;201(2):301-13.
5. 叶芬芬,周锐.气管支气管淀粉样变的诊治研究进展[J].中华结核和呼吸杂志,2020,43(09):816-820.
6. 陈红杰,苗丽君,张国瑞,杨涵,余亚丽,刘红.气管支气管淀粉样变27例诊治分析[J].中国实用医刊,2022,49(01):1-5.
7. 赵璐璐,李辉.镜下氩气刀治疗气管支气管淀粉样变性合并冠心病一例及文献分析[J].山西医药杂志,2020,49(07):825-827.
8. 张楠,高永平,周云芝,高鸿,王洪武.支气管镜介入治疗原发性气管支气管淀粉样变性12例分析[J].国际呼吸杂志,2019(14):1086-1089.
专家介绍

金发光
教授,主任医师,博士(后)导师,现任空军军医大学肺部疾病研究所所长、全军呼吸内科专科中心主任、国家呼吸内科医师培训基地、国家呼吸内科住院医师培训基地主任、陕西省呼吸疾病临床医学研究中心主任。兼任世界内镜医师协会呼吸内镜协会副会长、内镜临床诊疗质量评价专家委员会常务委员、国家肿瘤微创治疗产业技术创新战略联盟肺结节专业委员会副主任委员、陕西省医学会内科学分会主任委员、中华医学会内科学分会常务委员、全军呼吸内科专业委员会副主任委员、中国医师协会内镜分会常务委员和呼吸内镜专业委员会副主任委员、中国医师协会整合呼吸专业委员会主任委员,中国医师协会呼吸分会委员和呼吸内镜专业委员会副主任委员,《中华肺部疾病杂志》、副主编,《中华结核呼吸杂志》、《国际呼吸杂志》、《中国呼吸与危重症医学杂志》、《中国急救医学》、《中华诊断学杂志》编委。获国家、军队、陕西省各种奖项10项。承担国家重大专项、国科金、军队、陕西省各类课题20余项。共发表论文523篇,SCI收录78篇。

潘蕾
空军军医大学唐都医院呼吸与危重症医学科主任医师,副教授,硕士生导师,医学博士,美国Emory大学博士后;空军军医大学肺部疾病研究所副所长,中国医师协会呼吸医师分会呼吸系感染工作委员会委员,全军医学会呼吸专业委员会感染学组委员,中国老年医学会呼吸病学分会呼吸危重症学术委员会委员,《中华航空航天医学杂志》《国际呼吸杂志》编委会委员。

钱卫生
空军军医大学第二附属医院呼吸与危重症医学科副主任医师,任陕西省老年医学会常委,陕西省中西医结合学会肿瘤精准治疗专业委员会委员。发表SCI及中文核心期刊多篇。从事多年呼吸危重症救治工作,对呼吸危重症的救治有丰富的临床经验,尤其擅长慢肺病管理、呼吸介入、气道管理及呼吸支持治疗。
* 文章仅供医疗卫生相关从业者阅读参考
本文完
采写编辑:冬雪凝;责编:Jerry


