一、病史简介
女性,69岁,江苏南通人,务农,2023-07-21入中山医院感染病科。
主诉:鼻塞3月,发热6周余。
现病史: 2023-04 下旬患者出现鼻塞,无脓涕、发热等不适,外院诊断鼻窦炎,予头孢菌素抗感染后症状稍好转。
2023-06-06 起发热,Tmax 38.4℃,伴双小腿肌肉酸痛、活动乏力,发热时头晕头痛,热退后可缓解,无咳嗽咳痰、腹痛腹泻、尿频尿急尿痛,无皮疹,无关节痛。当地予头孢菌素、血必净等治疗,热峰稍有下降。
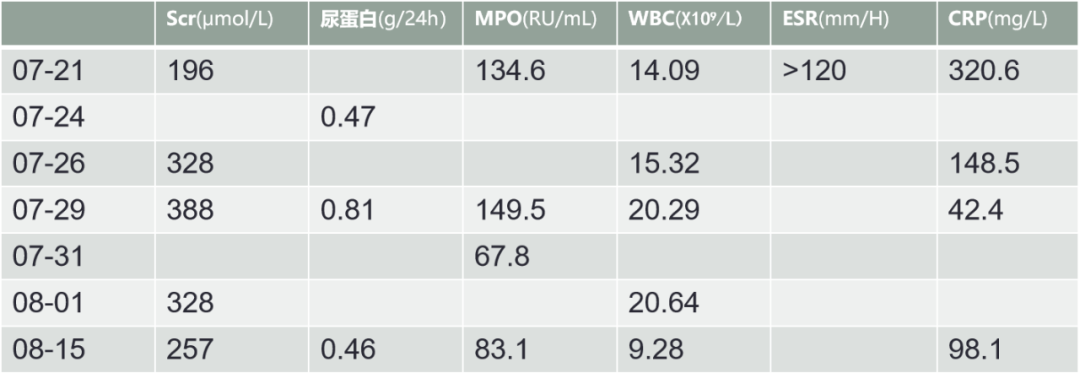
2023-06-26 当地住院查血常规:WBC 16.7×10^9/L,N 84.5%;炎症标志物:CRP 158mg/L,ESR 88mm/H,PCT正常;肝肾功能:ALT/AST 139/65U/L,Scr 70μmol/L,血培养(-);G试验、GM试验、新冠核酸、EBV+CMV抗体均阴性;尿常规:隐血(+);心超未见异常;2023-07-01胸部CT:两下肺少许渗出,两侧少量胸腔积液,考虑肺部感染,先后予比阿培南、哌拉西林他唑巴坦抗细菌,更昔洛韦抗病毒。治疗后炎症指标无明显下降,肌肉酸痛波及大腿,行走乏力加重。2023-07-10复查胸部CT:右下肺病灶较前片有进展,WBC 11.3×10^9/L,N 86.9%;CRP 140mg/L,PCT正常;ALT/AST 22/21U/L。2023-07-15予米诺环素50mg bid+伐昔洛韦 0.3g bid治疗,患者仍有低热。
2023-07-21 为明确发热病因收入中山医院感染病科。
既往史: 否认高血压、糖尿病、结缔组织病及肿瘤病史。
二、入院检查( 2023-07-21入院)
【体格检查】
T:37℃,P:97次/分,R:20次/分,BP:149/85mmHg
神清,精神可,双肺未及干湿啰音,心律齐,各瓣膜区未及心脏杂音,腹软无压痛,双下肢无水肿,各关节无红肿,足背动脉搏动可。
【实验室检查】
血常规:WBC:14.09X10^9/L,N:83.8%,Hb:91g/L,PLT:702X10^9/L;
尿常规:蛋白+,尿隐血+/-,RBC:6/μL,WBC:23/μL,
粪常规正常
炎症标志物:ESR:>120mm/H,hs-CRP:320.6mg/L,PCT:0.32ng/mL,铁蛋白:1069ng/mL,SAA:1130mg/L
生化:ALT/AST:29/23U/L,Alb:35g/L,Scr:196μmol/L,eGFR:22ml/min/1.73m2,K:5.1mmol/L,CK:25U/L,CK-MM:18U/L,LDH:190U/L。
出凝血功能:D-D:2.27mg/L。
心脏标志物:NT-proBNP:1660pg/mL。
T-SPOT A/B:1/0(阴性/阳性对照 0/58)。
病原学检查:血隐球菌荚膜抗原(-),G试验(-),GM试验(-),EBV-DNA、CMV-DNA(-),新冠病毒核酸(-),甲乙流+呼吸道合胞病毒核酸(-)。
甲状腺功能、肿瘤标志物、免疫固定电泳均阴性。
【辅助检查】
2023-07-21 心电图:正常。心超:各瓣膜及心腔内未见赘生物,LVEF:70%。
2023-07-21 颞动脉彩超未见异常。
三、临床分析
病史特点:老年女性,鼻塞3月、发热6周余,伴肌痛、乏力,进行性加重,血白细胞、ESR、CRP明显升高,PCT正常,尿蛋白+、尿隐血+,血肌酐升高,抗感染后仍有发热,炎症指标无明显下降,患者不明原因发热,鉴别诊断需考虑:
1、结缔组织疾病:患者发热伴肾脏、鼻窦、肌肉多器官受累表现,抗感染无效,应考虑血管炎等结缔组织疾病可能,可完善自身抗体、肌电图、鼻窦CT等检查,必要时肾穿刺、肌肉活检协助诊断。
2、感染性疾病:
感染性心内膜炎:患者发热病程长,炎症指标明显升高,BNP、血肌酐升高,需考虑IE可能,外院血培养阴性、经胸心超未见明显赘生物,可进一步完善经食道心超、重复血培养、完善血mNGS加以明确。
结核分枝杆菌感染:患者较长期发热伴乏力,尿隐血(+),ESR和CRP升高,不除外结核感染累及肾脏可能,但T-SPOT阴性,必要时行CTU检查、尿分枝杆菌培养等,以明确或排除诊断。
3、淋巴瘤:患者发热抗感染治疗无效,曾因鼻塞诊断鼻窦炎,不除外淋巴瘤累及鼻窦,可完善鼻窦CT、胸腹盆CT、鼻咽镜、浅表淋巴结彩超等,如有病灶可进一步活检明确。
四、进一步检查、诊治过程和治疗反应
2023-07-21 入院后仍有发热,Tmax 38.9 ℃ ,行血培养+血mNGS,予物理降温、抗氧化治疗。
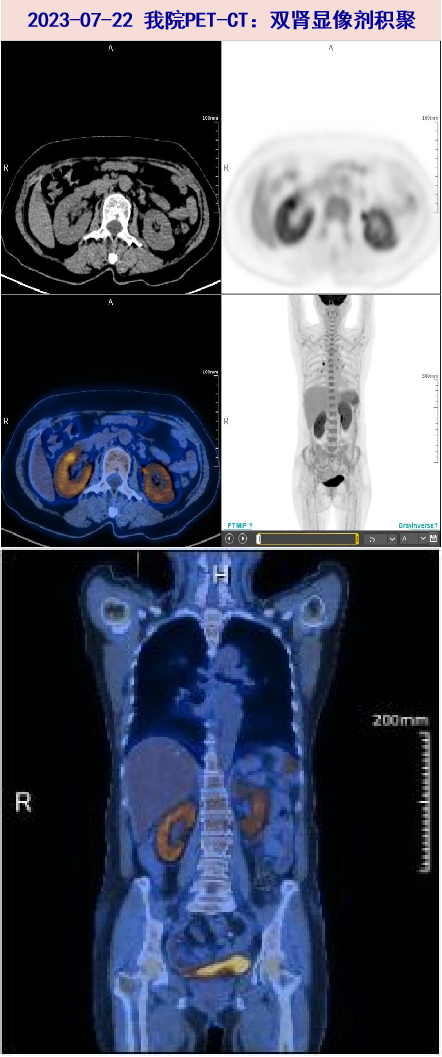
2023-07-22 PET-CT:1、右肺慢性炎性小结节可能,双侧肺门淋巴结非特异性炎症。2、肝脏钙化灶,腹膜后淋巴结炎,子宫肌瘤伴钙化。3、脾脏反应性增生,双肾显像剂积聚。
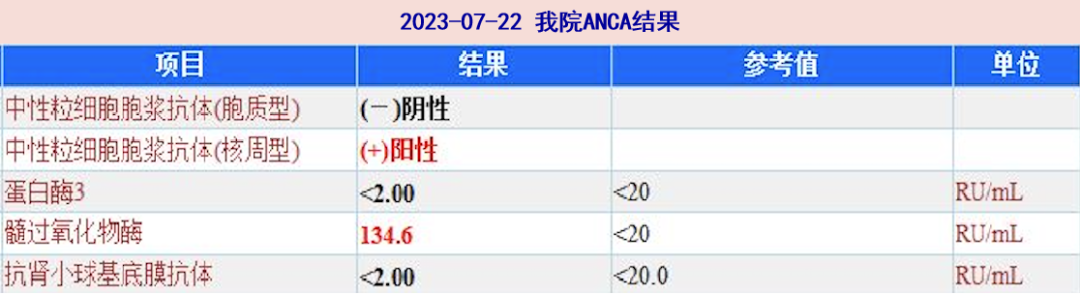
2023-07-22 自身抗体回报:ANA:颗粒1:100,余均阴性。抗中性粒细胞胞浆抗体:胞质型(-),核周型(+),蛋白酶3:<2RU/mL,髓过氧化物酶:134.6RU/mL。抗肾小球基底膜抗体(-)。
2023-07-23 肾内科会诊:建议肾穿刺。
2023-07-23 风湿科会诊:考虑ANCA相关性血管炎可能大,同意肾穿,明确病理后,若无禁忌可考虑糖皮质激素+环磷酰胺治疗。
2023-07-24 转入肾内科,24h尿蛋白定量回报:尿液总量:600ml,尿蛋白定量:0.47g。尿白蛋白:36.7mg;血mNGS(07-21 采样):阴性;血培养(07-21 采样)阴性。
2023-07-25 鼻咽镜未见异常。
2023-07-26 行肾穿刺检查,病理诊断:新月体肾炎Ⅲ型,符合MPO-ANCA相关显微镜下多动脉炎肾炎。

2023-07-26 起甲泼尼龙治疗(07-26至07-27:360mg qd,07-28:500mg qd,07-29:240mg qd,07-30:160mg qd,07-31起:40mg qd);07-31第1次环磷酰胺0.4g qd×2d治疗(累积剂量0.8g)。
2023-08-01 出院,继续泼尼松30mg qd治疗。
2023-08-15 肾内科门诊随访,出院后未再发热,下肢肌痛缓解,仍有轻度乏力,复查WBC 9.28×10^9/L,N 77.9%;CRP 98.1mg/L;Scr:257μmol/L;24h尿蛋白定量:0.46g;pANCA(+),MPO-ANCA:83.1RU/mL。予泼尼松减量至25mg qd,拟2周后行第2次环磷酰胺治疗。
体温单
实验室检查结果
五、最后诊断与诊断依据
最后诊断
ANCA相关性血管炎(肾、鼻窦)
诊断依据
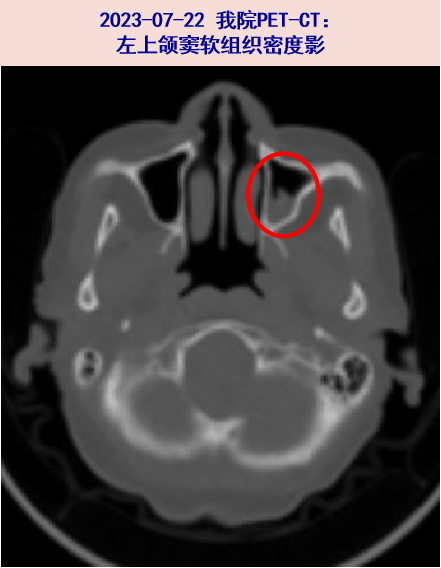
患者老年女性,慢性病程,主要表现为发热、鼻塞、肌痛,pANCA、MPO-ANCA阳性,血肌酐进行性升高,肾穿刺活检病理示新月体肾炎III型,符合MPO-ANCA相关显微镜下多血管炎,CT示上颌窦软组织影,故诊断ANCA相关性血管炎(肾、鼻窦)。
六、经验与体会
1、本例患者发热,外院考虑肺部感染,但抗感染治疗效果不佳,除考虑病原体未覆盖、抗菌药物耐药等因素外,也需要完善全面检查寻找其他发热病因。对于前者,积极寻找并明确病原体,尽可能获得培养及药敏结果对指导抗感染治疗尤为重要。患者入我科后完善ANCA结果回报阳性锁定方向,患者肾脏受累,血肌酐进行性升高,后经肾穿刺明确诊断。发热病因众多,有时并非单一因素所致,临床需谨慎甄别,本例虽然ANCA相关性血管炎可以解释发热、炎症指标升高,但免疫抑制治疗前仍需排查是否合并感染或存在潜伏感染,在治疗过程中更应时刻警惕并发感染的可能。
2、ANCA阳性与肉芽肿性多血管炎(GPA)、显微镜下多血管炎(MPA)、「肾脏局限性」血管炎(无肾外疾病证据的寡免疫性肾小球肾炎)密切相关,其检测对血管炎诊断至关重要,但也有至少10%的患者为ANCA阴性。此外,抗GBM抗体病、药物、非血管炎性自身免疫疾病、感染也可出现ANCA阳性。有报道在亚急性细菌性心内膜炎及菌血症患者发现ANCA阳性,尤其是cANCA和PR3-ANCA。部分研究发现结核分枝杆菌感染、急性传染性单核细胞增多症、曲霉菌病患者中也可见ANCA阳性。在COVID-19患者及新冠疫苗接种者中,也有新发ANCA相关血管炎的报道,但关联性尚不明确。所以ANCA阳性患者也需甄别原因,有肾脏、肺部或皮肤受累患者可局部活检以明确血管炎诊断。
3、GPA/MPA患者常为非特异性症状,包括发热、肌痛、关节痛、体重减轻等,前驱症状可能持续数周至数月,期间无特定器官受累证据。因此会被误诊为感染、肿瘤或炎症性关节病。GPA/MPA最常累及上/下呼吸道和肾脏。当患者出现全身症状,伴肾脏、呼吸道受累的临床证据时,均应疑诊GPA/MPA,ANCA阳性时更应考虑上述诊断。本例患者反复发热,伴肌痛、乏力,肾功能进行性恶化,pANCA、MPO-ANCA均阳性,最终经肾穿刺病理明确诊断。同时患者有鼻塞症状,CT示上颌窦软组织影,考虑ANCA相关性血管炎累及鼻窦可能大,可治疗随访病灶变化加以明确。
参考文献
[1] Bossuyt X, Cohen Tervaert JW, Arimura Y, et al. Position paper: Revised 2017 international consensus on testing of ANCAs in granulomatosis with polyangiitis and microscopic polyangiitis. Nat Rev Rheumatol 2017; 13:683.
[2] Mahr A, Batteux F, Tubiana S, et al. Brief report: prevalence of antineutrophil cytoplasmic antibodies in infective endocarditis. Arthritis Rheumatol 2014; 66:1672.
[3] Uppal NN, Kello N, Shah HH, et al. De Novo ANCA-Associated Vasculitis With Glomerulonephritis in COVID-19. Kidney Int Rep 2020; 5:2079.
作者:武渊 金文婷 马玉燕;审阅:胡必杰 潘珏
本文转载自订阅号「SIFIC感染视界」(ID:sific2007)
原链接戳:探案丨发热伴急进性肾功能减退为哪般?
* 文章仅供医疗卫生相关从业者阅读参考
本文完
责编:Jerry



