我今天想和大家一起讨论的是「流感病毒药物研究新进展」。到目前为止,我们的流感监测发现今年的流感活动水平不高,这是一个非常好的消息,因为进入冬季以后,有几个省市已经出现了多点的新冠病例增多,大家一直非常担心新冠病毒和流感病毒的共同流行。
我想,主要是因为大家的自我防护意识加强了,2019~2020、2020~2021这两个流感季节,流感的活动度都是比较少的,但作为急性上呼吸道、急性下呼吸道感染的重要病原体,流感病毒(包括Flu-A和Flu-B)一定是需要呼吸和感染学科医生高度警惕的。在流感季节遇到疑似呼吸道病毒感染的患者,我们一定要做好流感病毒的鉴别诊断,病毒的核酸检测是诊断的金标准。
首先给大家介绍下流感抗病毒药物的现状
其实现在已经上市的、在临床上广泛应用的主要就是两大类药物,一个神经氨酸酶抑制剂(NAIs),另外一个是以巴洛沙韦( baloxavir )为代表的核酸内切酶抑制剂。之前所熟悉的金刚烷胺类药物的耐药性普遍存在,因为对甲型流感的耐药性非常高,现在已经不作为推荐的药物了。
同时也很高兴的看到,有些国内的制药企业在加紧研发和进行临床实验,我们可以预期在未来几年会有新的抗流感病毒药物进入临床,帮助临床医生应对流感病感染。
这张图给大家展示了新型抗病毒药物详细作用机制
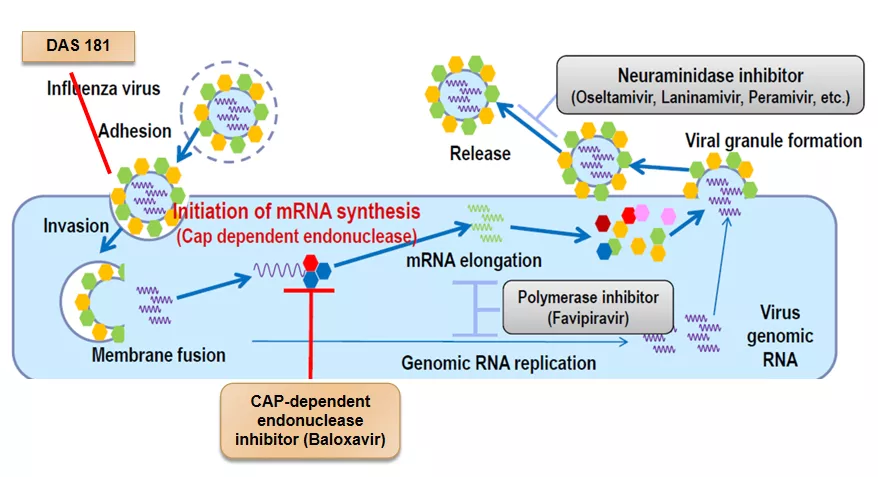
我们可以看到病毒复制的过程,流感病毒主要是通过胞吞的作用进入胞内,利用宿主的核酸的合成系统来合成病毒的核酸,然后通过组装形成完整的病毒颗粒,排出细胞,然后再去感染下一个细胞。
流感病毒一个是单链多截断的RNA病毒,它的病毒复制需要宿主的合成系统,其中有一个5’端的帽样结构需要把宿主的RNA切割一段来的作为它的病毒转录的一个启动基因,这里一个非常重要结构帽样结构。
帽样结构有三种蛋白成分,包括PB1、PB2、PA,这样一个复合体同时还是RNA的聚合酶,这样帮助流感病毒的RNA合成,这是整个病毒复制过程。
以前,神经氨酸酶抑制剂是阻断合成病毒的释放,现在RNA聚合酶抑制剂可以直接阻断流感病毒的RNA的复制,包括巴洛沙韦、包括法匹拉韦,这是刚才给大家介绍的 RNA聚合酶的主要机制,大家可以从下图看到,就是这样一个帽样结构,PB1、PB2、PA在流感病毒mRNA合成当中起到一个非常重要的作用。
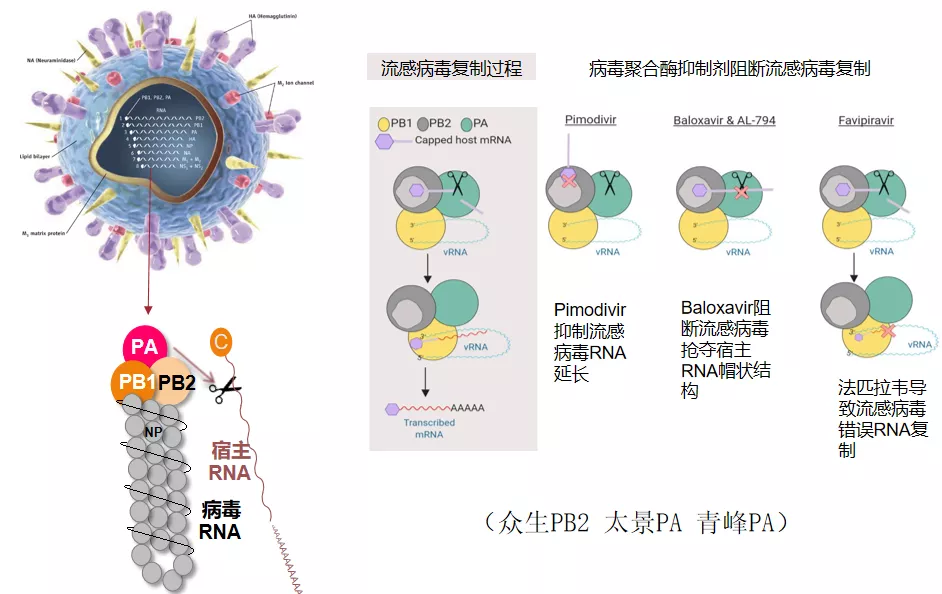
图:RNA聚合酶抑制剂的抗病毒机制
流感新型聚合酶抑制剂概述
现在流感新型聚合酶抑制剂在临床中已经上市或是即将上市的主要有这样几个药物,第一个匹莫迪韦,第二个是巴洛沙韦,第三个是法匹拉韦。
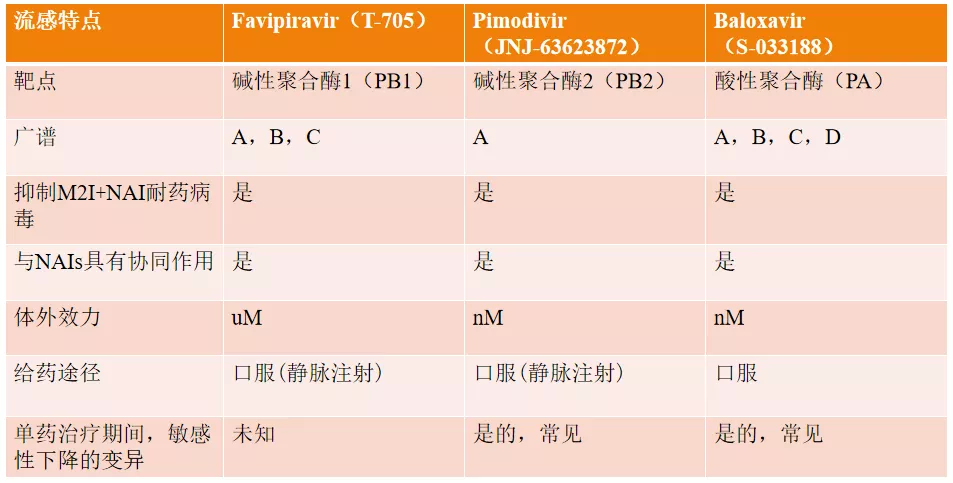
下图是不同抗病毒药物体外抗病毒EC90比较。

EC90越低,提示它的体外抗病毒活性越强,我们可以看到,在这几个常用的抗流感病毒药物当中,巴洛沙韦的体外抗病毒药物活性的是最强的,其次就是神经氨酸酶抑制剂以及法匹拉韦。
其实,在抗流感病毒药物研发过程中,需要针对不同的人群开发不同的临床适应症,我们在临床中碰到的流感患者包括没有危险因素的、既往健康的轻症流感,包括有重症高危人群的轻症流感,包括高龄免疫抑制人群和有基础疾病的患者,还有住院的流感患者,以及有呼吸衰竭的重症流感患者……所以在我们面对不同的患者时,所采用的抗流感病毒治疗的策略也是不同的。
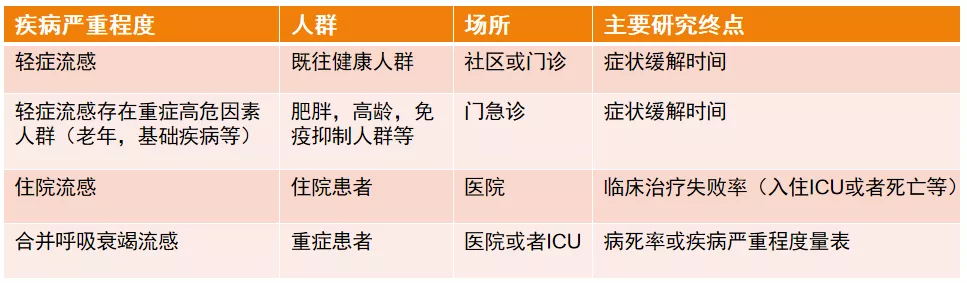
一、治疗轻症流感
先来介绍下新型的抗流感病毒药物在轻症流感中的研究进展。这项研究在日本和美国开展,入组了12岁以上的otherwise healthy,也就是既往健康的,急性流感感染患者。
患者经过临床诊断入组进行随机化,并采集鼻咽拭子样本送中心实验室检测。20岁以上患者随机分配至Baloxaivr、奥司他韦、安慰剂给药;12-20岁的患者随机分配至Baloxavir Marboxil和安慰剂给药。(分层因素:基线症状评分、地区)
Baloxavir Marboxil为一次口服给药,奥司他韦每日2次,连续给药5天。所有患者随访至第22天。主要终点为至症状缓解时间;次要终点包括病毒学结果、退热时间、以及安全性结果。
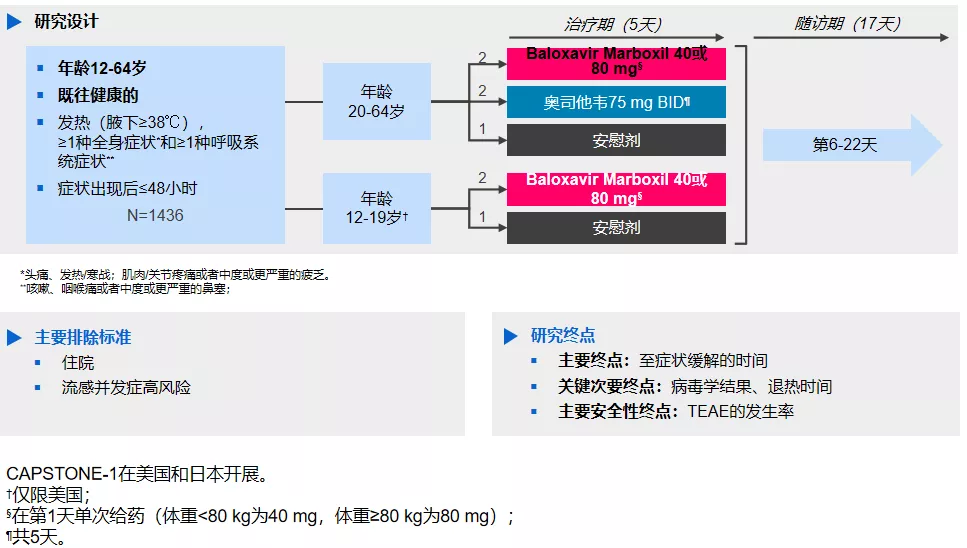
最终由 Frederick Hayden在《新英格兰医学杂志》发表。
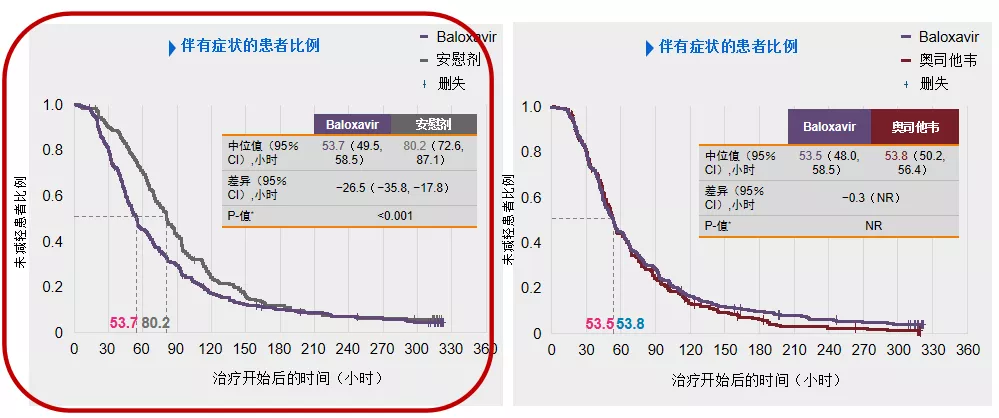
在这项研究中,主要终点是和安慰剂相比的症状缓解时间(TTAS),即从治疗开始,到患者将所有7个流感症状(咳嗽、咽喉痛、头痛、鼻塞、发热或寒战、肌痛或关节痛和疲乏)评为无或轻度至少21.5小时的时间,
在结果中,Baloxavir组的症状缓解时间为53.7h(2.24天);安慰剂为80.2h (3.34天),改善超过1天,具有统计学显著差异。
另外看一下病毒学的指标,和对照组相比,Baloxavir治疗这一组患者的病毒清除速度要显著加快。
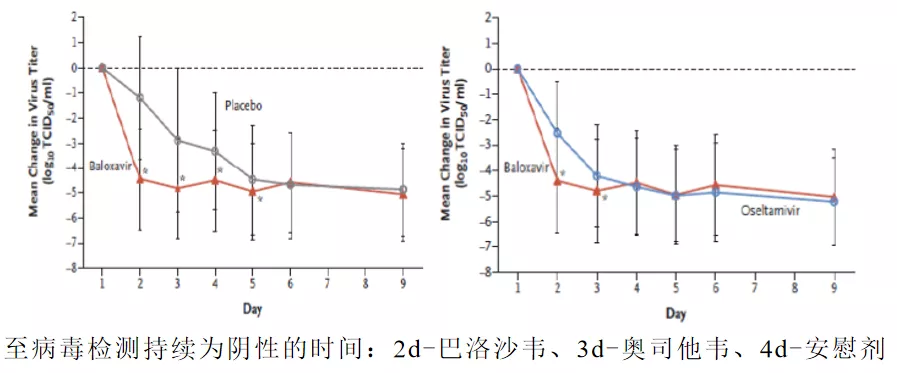
一方面,病毒清除速度加快对治疗的患者本身有帮助,同时对于整个群体也是有公共卫生意义的,给予Baloxavir之后,如果病毒很快被清除了,患者再次传播病毒的机会就会大大减少。
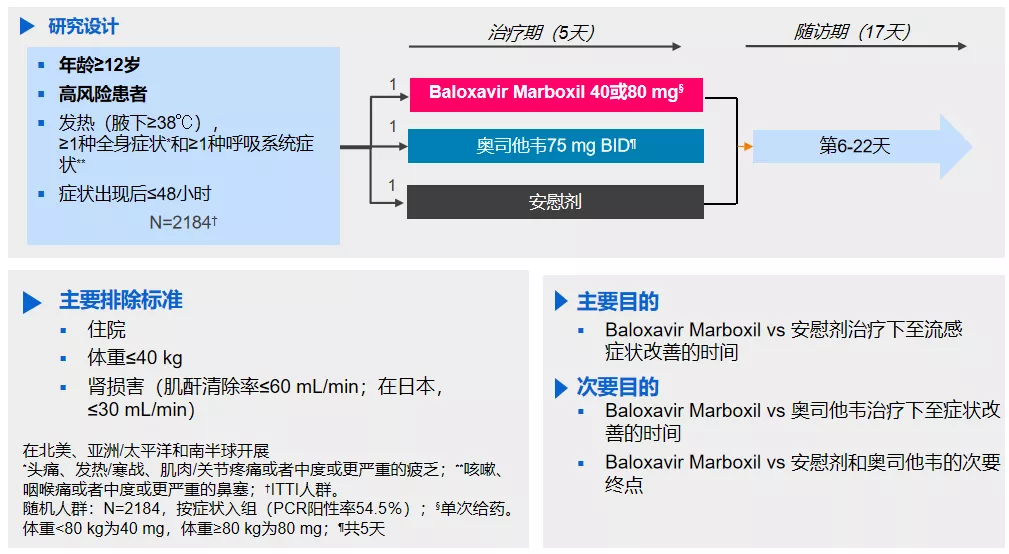
如上图,巴洛沙韦还完成了和奥司他韦对照的、对于有重症高危人群的轻症流感的临床研究,纳入12岁以上,具有美国CDC定义的流感并发症高风险因素的患者人群,比如有COPD的患者、老年人等。它的主要研究终点也是临床改善的时间。
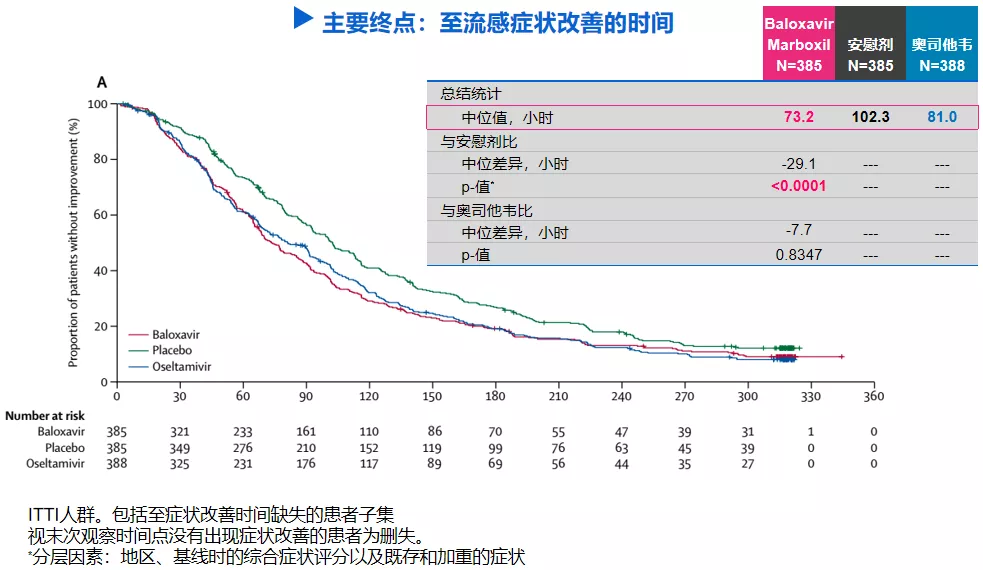
最终,Baloxavir Marboxil组为73.2h(3.05天),安慰剂组为102.3h(4.26天),奥司他韦组为81h(3.38天)。其间也有统计学的差别。Baloxavri相对于安慰剂的改善超过1.2天,达到主要研究终点,即Baloxavir Marboxil显著优于安慰剂。
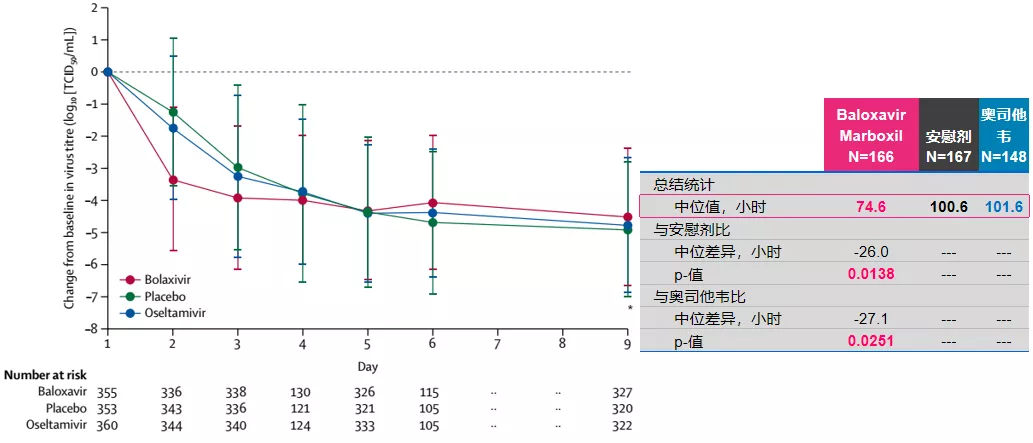
而在乙流中,Baloxavri相对于奥司他韦的改善达到了27.1h(1.13天),具有显著差异。相关的研究结果在2020年的10月在《柳叶刀感染病学》杂志发表,第一作者是Michael G Ison。
二、治疗重症流感
在重症流感方面,过去一年国际上做了几个大型的临床研究,前两项都是由美国国立卫生研究院牵头的。
1、高滴度免疫球蛋白治疗住院流感:
这是Richard T Davey做的9个国家45家医院参与,纳入确诊为流感的168名住院患者,在标准治疗的前提下,1:1随机分配到500-mL高滴度免疫球蛋白组hIVIG和生理盐水安慰剂组,主要研究终点为治疗后第7天Ordinal Scale的7等级分布。
结论:研究假设高滴度免疫球蛋白有更好的获益,结果发现高滴度免疫球蛋白组并不优于生理盐水组,且有更多不良反应。两组主要的研究终点没有统计学的差别,p值0.33。
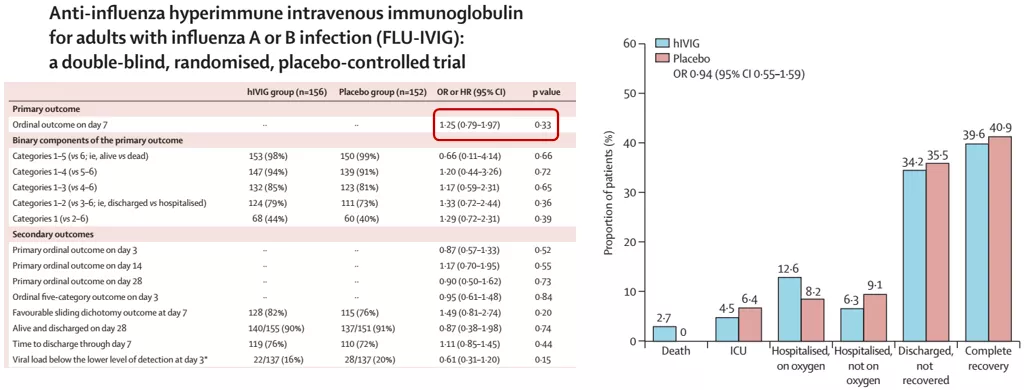
2、抗流感免疫血浆治疗重症流感:
这项研究在在美国41个医疗中心,招募了140名NEWS2评分大于3分的住院甲型流感患者,按照2:1随机分配到高滴度(HA抗体滴度≥1:80)血浆组(92名)和低滴度(HA抗体滴度≤1:10)血浆组(48名)。主要终点:治疗后第7天Ordinal Scale的7等级分布。结论:高滴度血浆相比于低滴度血浆并无明显临床获益。
这里需要给大家指出来的是,在这项研究中,选择血浆时,其实是做了血浆的流感抗体检测,治疗用的血浆有高滴度的流感抗体。由此思考,我们有时在临床中使用免疫球蛋白或血浆,以为能够给患者带来明显的获益,但我国临床治疗重症流感普遍使用几乎没有HA抗体丙种球蛋白,所以,我们呼吁不要再使用丙种球蛋白治疗重症流感。
3、法匹拉韦(T-705)治疗重症流感危重患者的药代动力学
法匹拉韦刚刚给大家介绍了,它是一种新型抗流感病毒药物,而且在2020年的新冠疫情中被中国药监局紧急批准可以用于流感的替代治疗,虽然法匹拉韦在咱们国内没有做过针对轻症、重症流感的临床研究,但是因为疫情的关系,国家药监局对它进行了紧急批准。
我们比较感兴趣在哪?就是法匹拉韦和神经氨酸酶抑制剂联合能不能用于重症流感的治疗。但在国际上,法匹拉韦的临床研究显示只是对轻症流感有数据,在重症流感中,法匹拉韦到底用多大剂量?其实没有公认标准。
所以在前两年,我们针对重症流感做了一项开放标签、多中心、2a期研究,旨在评估法匹拉韦在重症患者中的药代动力学和耐受性。研究方法:纳入重症甲流或乙流成人住院患者(定义为PaO2 /FiO2≤300mmHg或机械通气),其中16例接受日本获批的普通流感的剂量方案(第1天为1600 mg BID,第2-10天600 mg BID) 治疗;19例接受高剂量给药方案(第1天1800mg BID,第2-10天800mg BID)。主要终点是在第二次给药后的所有时间点观察到的谷浓度高于最小有效浓度(MEC)的患者比例。
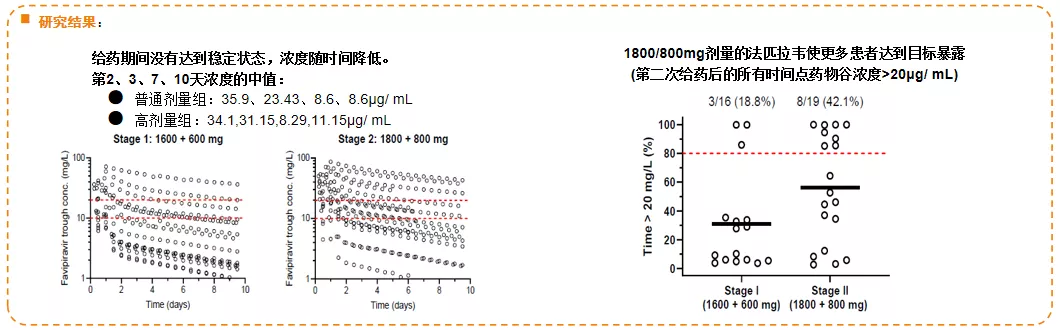
研究结论:法匹拉韦在重症流感患者中血药浓度无法达到稳态,法匹拉韦方案(1800/800 mg)达到目标暴露,轻症流感剂量不适用重症流感。
我们可以非常清楚的看到,高剂量组的血药浓度要显著高于低剂量组,但即使是在高剂量组,达到目标的血药浓度值也不特别令人满意。
我们目标是什么?给药后的所有时间点药物谷浓度>20μg/ mL,其实大多数患者没有达到这样一个剂量,但是至少提醒我们,如果采用法匹拉韦来治疗重症流感,应该尽可能采用高剂量治疗。
4、法匹拉韦+奥司他韦 vs 奥司他韦单药治疗重症流感的疗效比较。
另外我们课题组也比较了法匹拉韦+奥司他韦 vs 奥司他韦单药治疗重症流感的疗效,当然这不是一个RCT研究,而是一个前瞻性的队列研究,是以奥司他韦单药作为对照组,观察法匹拉韦+奥司他韦治疗重症流感的疗效差别。
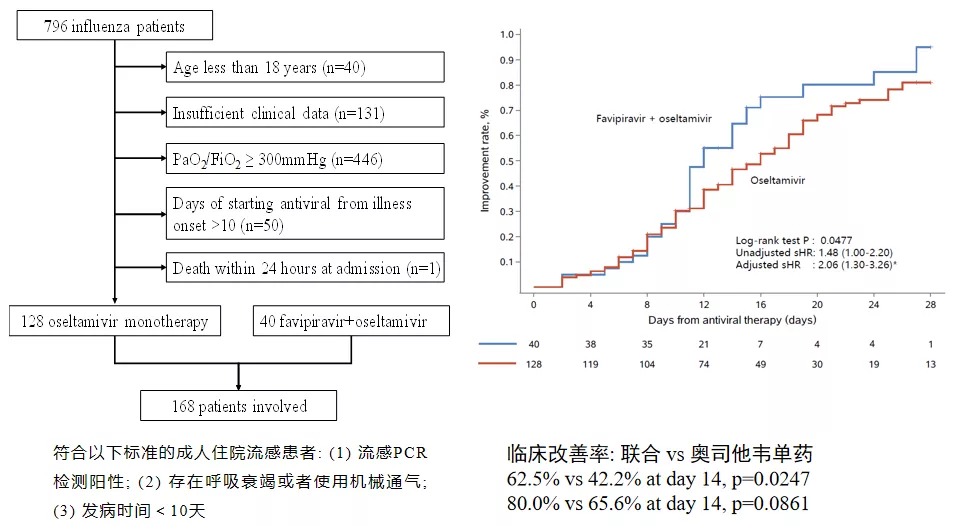
我们可以看到联合治疗组的临床改善率是要优于奥司他韦单药,这个结论也是在2020年发表在了 J Infect Dis上。
三、药物预防流感
再介绍一下关于阻断传播和预防。因为大家非常清楚,和COVID-19一样,流感也是一个急性呼吸道传染病,这是不容置疑的。所以当我们谈到某个病是呼吸道传染病的时候,显然就是有人传人的。
对此,我们当然可以采用通过限制社交活动、戴口罩、勤洗手预防传播,但是有没有可能通过药物来阻断传播?
1、「阻断传播」和「预防」的不同概念。

阻断传播:预防疾病通过感染者传播 ——把药物给予发病的人,然后看看他是否减少了传染给他的家人或者是同事、同学的机会。
暴露前预防:预防疾病在健康人群中发作——如果我是流感的高危人群,我预计会和患者有发生接触,或有感染的可能,先提前用药。
暴露后预防:预防疾病在健康人群中发作——我事先不知道自己的密切接触者是流感患者,当我已经发生了暴露后再用药,看看能不能阻断发病。
2、几种NAIs对阻断流感传播效果的比较。
这是日本一项前瞻性观察研究,纳入来自1200个家庭的约3400例患者(1807例指示病例和继发感染者),旨在评估使用NAI(帕拉米韦、奥司他韦、扎那米韦、拉尼米韦)和未治疗的指示病例家庭中继发流感的风险(secondary attack risk)。
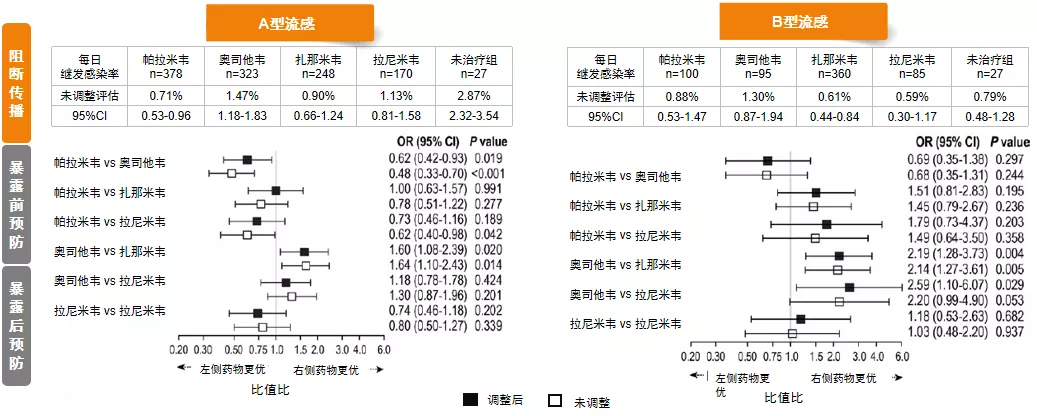
我们可以看到按A型流感和B型流感区分,没有用药组的继发的感染率是2.87%,口服奥司他韦是1.47%,静脉的帕拉米韦是0.71%,可以看到似乎静脉用药的效果是最好的,而口服奥司他韦的效果是最差的。
3、NAIs暴露前预防效果尚可。

神经氨酸酶抑制剂,包括口服的奥司他韦、吸入的扎那米韦和安慰剂相比,在暴露前预防的效果都是相对来说比较满意的(50-100%)。
4、不同抗流感病毒药物的暴露后预防效果不同

另外也有一些研究比较了暴露后预防,这些研究大部分来自美国,都是在本世纪初完成的,我们可以看到不同的抗流感病毒药物,主要是奥司他韦和扎那米韦,对暴露后预防的效果还是不错的。
奥司他韦能有效预防暴露后流感:
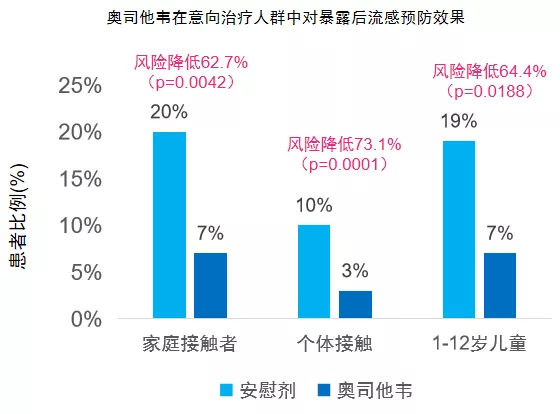
美国一项前瞻性、随机对照研究,纳入277户家庭接触者(HHC,其中298例指示病例(IC),812例接触者,随机分为暴露后预防组(PEP,HHC:138;接触者:406)和对症治疗组(HHC:137;接触者:395),旨在评估暴露后预防使用奥司他韦对指示病例在HHC中的预防作用。
扎那米韦亦能有效预防暴露后流感:
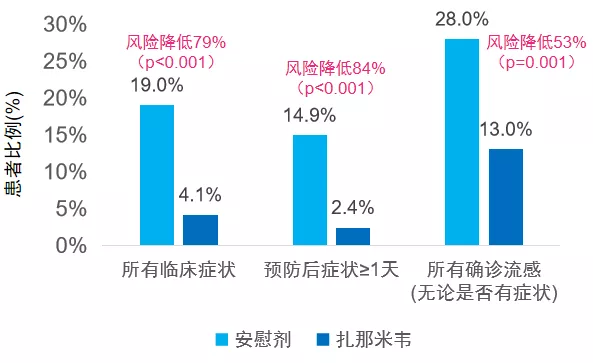
美国一项双盲、随机对照研究,纳入799户家庭(家庭接触者837例,321例指示病例),家庭接触者和指示病例中随机给予扎那米韦和安慰剂预防,旨在评估扎那米韦对暴露后流感的预防作用。
扎那米韦在中国也上市了,但使用量不是特别高。
baloxavir也完成了一项暴露后预防(PEP)研究:
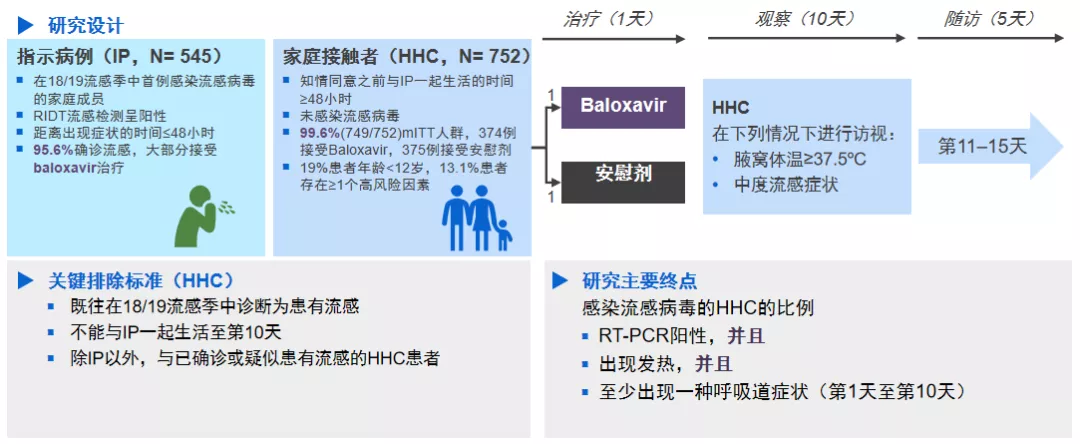
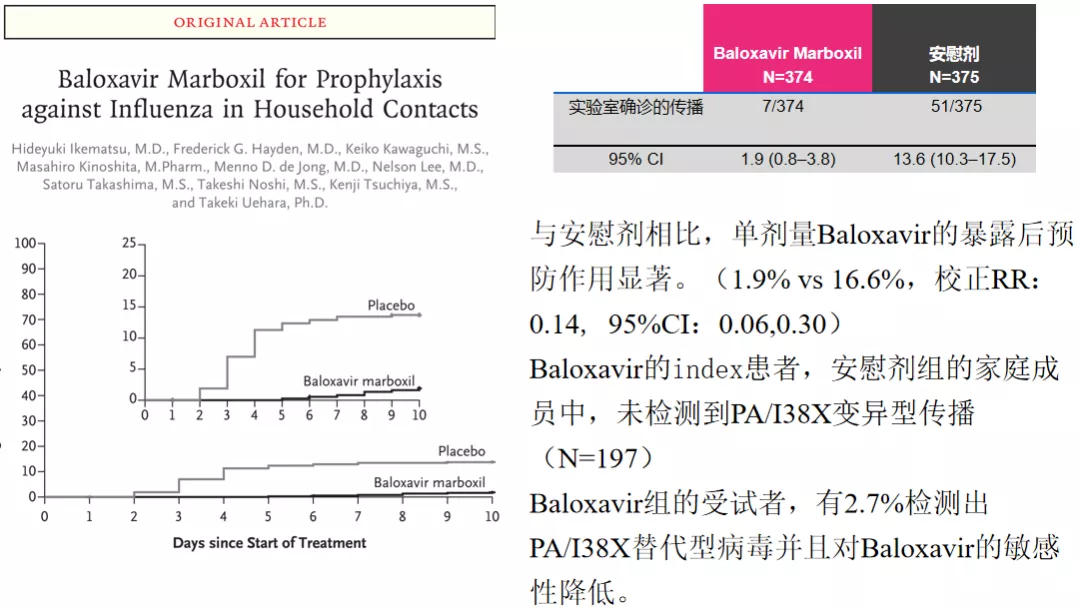
这是按照指示病例,去看他有多少家庭的密切接触者,这些家庭密切接触者再进行随机分组,一组分为baloxavir组,另一组分为安慰剂组,结果显示,与安慰剂相比,单剂量Baloxavir的暴露后预防作用显著(1.9% vs 16.6%,校正RR:0.14, 95%CI:0.06,0.30)。Baloxavir的index患者,安慰剂组的家庭成员中,未检测到PA/I38X变异型传播(N=197) ;Baloxavir组的受试者,有2.7%检测出PA/I38X替代型病毒并且对Baloxavir的敏感性降低。这项研究2020年在《新英格兰医学杂志》上发表了。
四、流感病毒耐药
最后我想给大家谈一点耐药的问题,就像肺炎球菌对青霉素耐药一样,在抗病毒治疗过程当中,流感病毒也会出现耐药,世界卫生组织对神经氨酸酶抑制剂进行连续监测,我们可以看到确实有对奥司他韦耐药的情况。
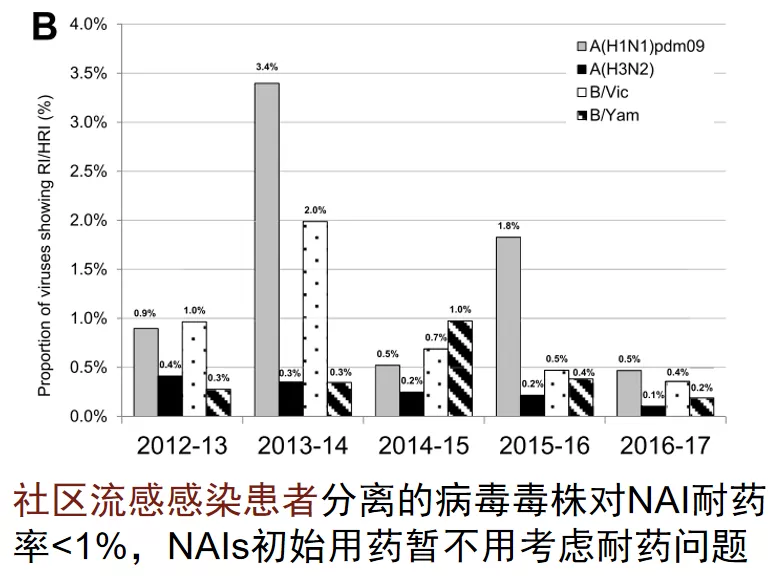
图:世界卫生组织流感合作中心2012-17监测的数据
门诊流感患者奥司他韦治疗相关的耐药情况:
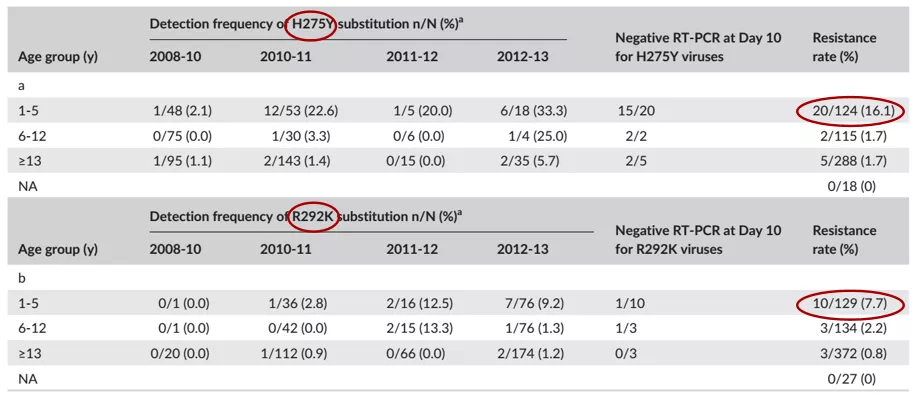
主要的耐药是由H275Y突变造成的,而且<5岁儿童和A(H1N1)pdm09感染出现耐药突变风险最高。住院流感使用奥司他韦的耐药情况,尚未检索到高质量文献。
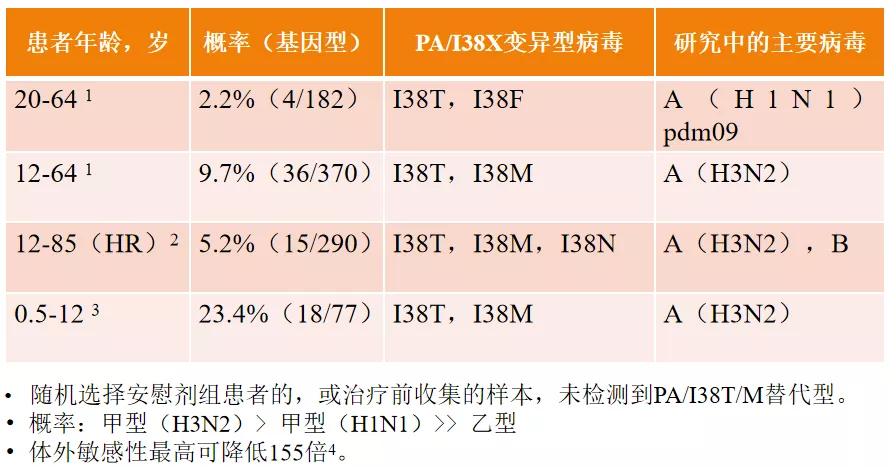
另外,虽然新型的抗流感病毒药物玛巴洛沙韦还没有在中国上市,但是在国外应用的过程当中,已经发现了有敏感性下降,甚至是耐药的情况,研究发现,儿童患者中,低龄及感染A(H3N2)亚型的儿童更易产生突变;低基线 HAI 抗体滴度更易出现突变。受样本量限制,还不能下确切结论。
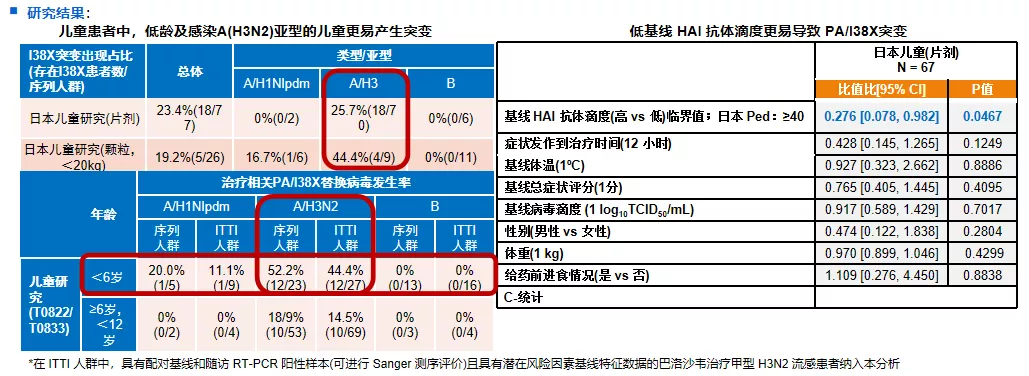
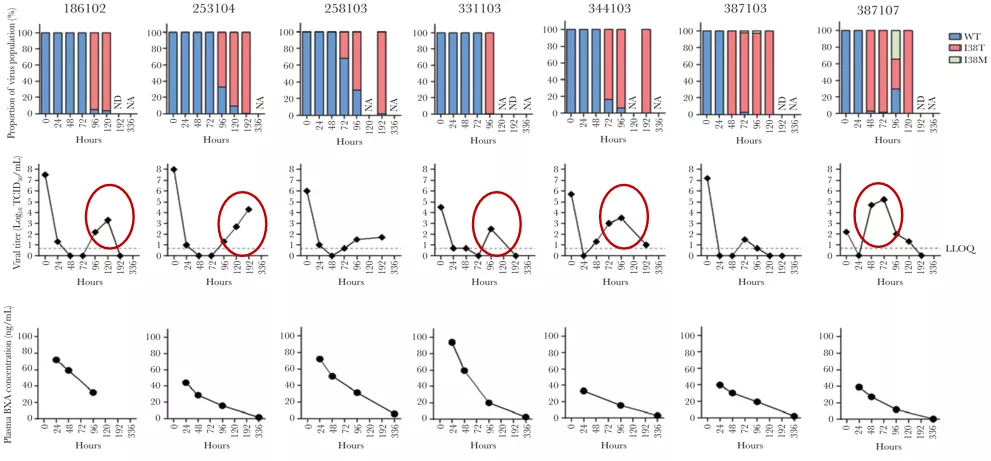
还有一点,巴洛沙韦是一天就只用一剂,所以在治疗后的3~5天,它的血药浓度相对最低的,这时候最容易出现耐药,本来病毒滴度已经下降了,发生耐药之后,病毒滴低度再次上升,说明什么问题?治疗失败。
美国CDC已将二代测序作为耐药监测的常规手段,这也是我们在未来使用这种新型抗流感病毒药物时必须要密切观察的监测的情况。下图是比较不同的年龄组发生耐药的风险。低龄组、H3N2感染的患者发生耐药突变的机会比较大。
小结
现在比较好的是,轻症流感面临多种不同作用机制的药物选择,我们因此就需要权衡疗效,安全性和耐药风险。但是对于重症流感(流感病毒肺炎伴有低氧血症甚至呼吸衰竭)的患者尚无大家公认的抗病毒的方案金标准。
另外,除了保持社交距离之外,药物阻断流感传播具有重要公共卫生意义,新型抗病毒药物上市后耐药监测也更为重要。谢谢大家,请大家批评指正。
答疑与讨论
主持人王一民:感谢曹教授今天带来的精彩内容,我们收集了同道的疑问,目前大家非常关心重症流感的治疗的问题,对此,我们在临床处置上或对于未来研究上,您有什么更多的期待、更好的建议?
曹彬:非常感谢这位同道的提问,这确实是一个非常棘手的问题,现在对重症病毒性的肺炎,包括A型流感、B型流感,包括SARS-CoV-1、SARS-CoV-2,也包括其他的RSV病毒感染,我们一直想有个非常神奇的武器,就像在应对肺炎球菌有青霉素这样的有效武器一样,但是很可惜,这还是我们现在面临的一个难题。
另一点,当病毒感染已经进展到重症的时候,抗病毒治疗就只是治疗的一部分,而不是全部,我们从SARS-CoV-2感染就可以非常清楚的看到,已经出现了重症COVID-19的时候,患者的病毒载量是下降的,但这时候肺的损伤或过度的免疫损伤占了重要位置。对于重症流感来讲也是这样。
当然我们不否认,这个情况下仍有抗病毒治疗的必要,但单独使用抗病毒药物治疗,包括奥司他韦抗病毒治疗、巴洛沙韦抗病毒治疗、以及瑞德西韦或者洛匹拉韦/利托那韦抗SARS-CoV-2的治疗就不够了,这时需要抗病毒治疗和针对宿主的治疗联合。至于未来的临床和研究工作,我觉得可能要集中在抗病毒药物和免疫调节药物的联合治疗、对于重症和危重症患者的干预研究上面,谢谢。
参考文献
[1] Antiviral Research 169 (2019) 104545
[2] Hayden and Shindo. Current OpinInfect Dis 32(2):176, 2019
[3] Frederick Hayden; Clinical Infectious Diseases 2009; 48:S3–13
[4] Hayden et al. N Engl J Med 2018
[5] Ison, et al. Lancet Infect Dis . 2020 Oct;20(10):1204-1214
[6] Clinicaltrails.govhttps://www.clinicaltrialsarena.com/news/janssen-pimodivir-development/
[7] Richard T Davey, et al. Lancet Respir Med. 2019 Nov;7(11):951-963
[8] Lancet Respir Med 2019 Published Online September 30, 2019
[9] Wang et al. EBioMedicine. 2020;62:103125.
[10] Wang et al. J Infect Dis. 2020;221(10):1688-1698.
[11] Lowen AC,et al.Infect Disord Drug Targets. 2007 Dec;7(4):318-28.
[12] ECDC 2017.参见:https://ecdc.europa.eu/sites/portal/files/documents/Scientific-advice-neuraminidase-inhibitors-2017.pdf (accessed May 2019)
[13] Hirotsu N,et al.Influenza Other Respir Viruses. 2019 Mar;13(2):123-132.
[14] Hayden FG,et al.N Engl J Med. 1999 Oct 28;341(18):1336-43.
[15] Hayden FG,et al.JAMA. 1999 Oct 6;282(13):1240-6.
[16] Monto AS,et al.JAMA. 1999 Jul 7;282(1):31-5.
[17] LaForce C,et al.Clin Ther. 2007 Aug;29(8):1579-90.
[18] Hayden FG,et al.J Infect Dis. 2004 Feb 1;189(3):440-9.
[19] Welliver R,et al.JAMA. 2001 Feb 14;285(6):748-54.
[20] Hayden FG,et al.N Engl J Med. 2000 Nov 2;343(18):1282-9.
[21] Kaiser L,et al.Clin Infect Dis. 2000 Mar;30:(3)587-9.
[22] Monto AS,et al.J Infect Dis. 2002 Dec 1;186(11):1582-8.
[23] 引用自2019 OPTIONS X会议摘要
[24] N Engl J Med. 2020 Jul 23;383(4):309-320.
[25] Hideyuki Ikematsu, et al. N Engl J Med. 2020 Jul 23;383(4):309-320.
[26] Lackenby et al., Antiviral Research 157:38, 2018
[27] Lina et al., Influenza Other Respi Viruses 12:267, 2018
[28] Takeki Uehara, et al. 2019OPTIONS X. abstract number : 10812
[29] Clin Infect Dis. 2020 Aug 14;71(4):971-981
[30] Hayden et al. NEJM 379:913, 2018
[31] Ison et al. IDWeek6 October 2018
[32] Hirotsu et al.CID 20 September 2019
[33] Uehara et al. JID 16 July 2019
专家介绍

曹彬
主任医师,教授,博士研究生导师,教育部长江学者特聘教授,国家杰出青年科学基金获得者。中日友好医院副院长,呼吸中心常务副主任,中国医学科学院呼吸病学研究院副院长。中华医学会呼吸病学分会候任主任委员,中华医学会呼吸病学分会感染学组副组长 等,享受国务院政府特殊津贴。国家发明专利1项。

王业明
博士。中日友好医院呼吸与危重症医学科医师。主要研究方向为流感及其他呼吸道病毒感染性疾病。在多种SCI杂志发表多篇论文。作为课题骨干参与科技部重点研发、传染病重大专项以及H7N9应急专项等多项课题。
主持人介绍

王一民
中日医院呼吸与危重症医学科主治医师,中国医师协会呼吸分会青年委员会委员,中国医疗保健国际交流促进会临床微生物与感染分会青委副主委。
本文由《呼吸界》编辑 Jerry 整理,感谢审阅修改!
* 感谢赛沛(上海)商贸有限公司 的大力支持
本文完
未经许可,请勿转载


