
内容来自同济大学附属东方医院举办的第二届「呼吸系统疑难、少见病临床诊治浦江论坛」,现场病例分析可戳文末视频观看。
病例回顾
75岁,男性,主诉:咳嗽、咳痰20天,发热3天,入院日期:2018年8月23日。
现病史
20天前,无诱因出现咳嗽,咳少许黄脓痰,易咳出。
3天前,无诱因出现午后发热,体温最高38.5℃,登一层楼后感气促,仍咳嗽、咳少量黄脓痰,尚可咳出,偶有痰中带血丝,伴全身乏力。
无畏冷、寒战、盗汗,无咽痛、流涕、鼻塞,无皮疹、关节肿痛、肌肉酸痛、无雷诺现象,无腹痛、腹泻,无尿频、尿急、尿痛。
服用退热药物体温可降至正常,自行服用「阿莫西林、头孢克洛」, 咳嗽、咳痰未见好转,仍反复发热,体温波动于37.1~38.5℃,仍气促。
为进一步诊治就诊我院,门诊拟「发热待查,肺部感染」收住入院。
自发病以来,精神、睡眠一般,食欲差,大小便正常,体重下降约5KG。
既往、个人史
6年前降结肠癌术后、颈椎椎管狭窄术后。吸烟史30年,1包/天,已戒烟10年。偶少量饮酒。
入院查体
T 38.5℃,P 109次/分,R 24次/分,BP 118/67mmHg,SpO2 90%(FiO2 29%)。
神志清楚,查体合作。全身浅表淋巴结无肿大。颈后见一长约10cm纵行陈旧性手术疤痕。双肺呼吸音粗,双肺可闻及散在湿性啰音,未闻及干性啰音。心率109次/分,律齐,P2<A2,各瓣膜听诊区未闻及病理性杂音。左下腹见一长约15cm纵行陈旧性手术疤痕,愈合可。腹平软,无压痛、反跳痛,腹部无包块。肠鸣音4次/分。双下肢无浮肿。病理征阴性。
辅助检查
血气分析(FiO2 31%):PH 7.49,pCO2 32mmHg,PO2 75mmHg,氧合指数 242mmHg,HCO3- 24.4mmol/L,BE 1.5mmo/L,Lac 1.2mmol/L。
血常规:WBC 7.4×10^9/L,NE 85.3%,LY 9.7%,HGB 114g/L,PLT 286×10^9/L。
尿常规、粪便常规:大致正常。
生化:Alb 31g/L,BUN 7.1mmol/l,CRE 132umol/l。
dic+血凝全套:PT 13.9sec,INR 1.22,FIB –C 8.52g/L,D-D imer 0.49mg/L。
cTNI、NT-ProBNP:正常。
乙肝、丙肝、HIV、梅毒检测:未见异常。
体液免疫:IgG、IgA 、IgM、C3、C4正常。
T淋巴细胞亚群、NK、CD19:正常。
> 炎症指标方面
降钙素原 0.09ng/mL。血沉 137mm/h。CRP 173mg/L。NAP积分88分。铁蛋白正常。
> 病原学方面
呼吸道感染病原体(副流感病毒、甲型流感病毒、乙型流感病毒、呼吸道合胞病毒、腺病毒、肺炎衣原体、肺炎支原体、嗜肺军团菌血清I型、Q热立克次体)IgM:均阴性。
TORCH:阴性。
人巨细胞病毒DNA、EB病毒DNA:阴性。
痰培养未检出致病菌。
痰涂片未检出抗酸杆菌。
> 肿瘤标志物方面也没有明显升高
CYFRA21-1 19.78ng/mL。鳞状细胞癌相关抗原 1.2ng/mL。
CA199、NSE、胃泌素释放肽前体、癌胚抗原、甲胎蛋白、PSA:正常。
> 自身免疫方面
自身免疫全套:抗核抗体 1:320阳性,胞浆颗粒型阳性,余均阴性。
RF、ANCA、抗GBM抗体、抗磷脂抗体:阴性。
床边心电图:1、窦性心律;2、T波略低平(I、AVL)。
心脏彩超:1、主动脉瓣回声增强伴反流+~++;2、估测肺动脉收缩压48mmHg;3、左室舒张功能降低。
2018.8.23(入院当天)急查胸部CT:

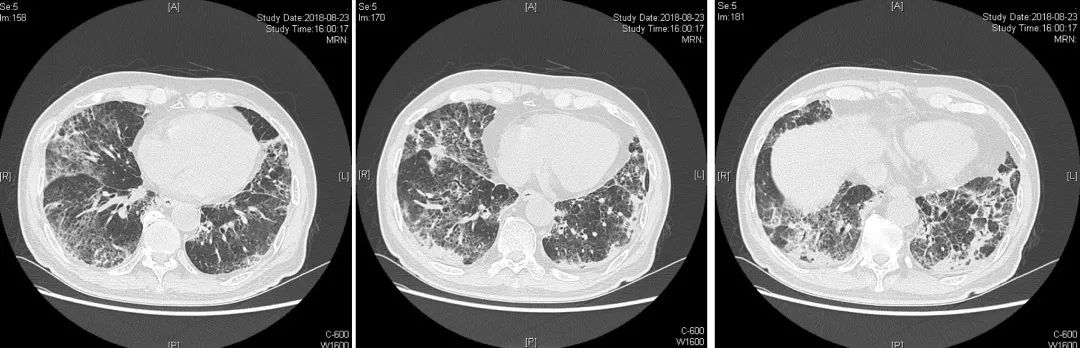
发现双肺多发的感染性病变,主要以磨玻璃影、间质性改变为主,双下肺有部分实变。双肺气肿伴肺大泡征;双侧部分支气管扩张。
分析病例特点
老年男性,急性起病;咳嗽、咳少许黄痰、气促、发热;双肺可闻及湿罗音;I型呼吸衰竭;炎症指标升高;胸部CT:双肺炎症,部分间质改变。
初步诊断
双侧肺炎
2018.8.23进行抗感染治疗:奥司他韦150mg po. BID、拜复乐400mg ivgtt QD。
但是病人气促加重,仍发热,双肺Velcro啰音明显,复查血气分析:氧合指数只有136mmHg,入院第3天复查胸部CT(2018年8月26日):发现双肺多发间质性炎症且较前对比病变范围有所增大,磨玻璃影、网格影增加。


2018.8.26胸部CT
2018.8.26进行治疗调整
呼吸支持方面:经鼻高流量加温加湿吸氧(FiO2 50%);
抗感染方面:拜复乐+美罗培南→抗细菌,奥司他韦+更昔洛韦→抗病毒;
加入人免疫球蛋白,用来增强免疫力;
因为病人的胸部CT是间质改变,而且抗核抗体 1:320,所以加用甲强龙40mg Q12H(8.26-8.28)抗炎治疗。
治疗3天后,再次复查胸部CT。发现部分病灶似乎较前吸收,磨玻璃影、网格影均有所吸收。


2018.8.29胸部CT
2018.8.29床边支气管镜检查:
镜下:气管及双侧支气管腔内见中量粘稠分泌物,双侧支气管粘膜充血、稍肿胀。
右下叶外后基底段灌洗:BALF TB涂片、培养阴性、BALF GM试验、真菌培养阴性。
毛刷及BALF:未见恶性肿瘤细胞。
细胞学分类:以中性粒细胞升高为主,96%。

BALF呼吸道病原核酸:肺炎克雷伯菌
BALF细菌培养
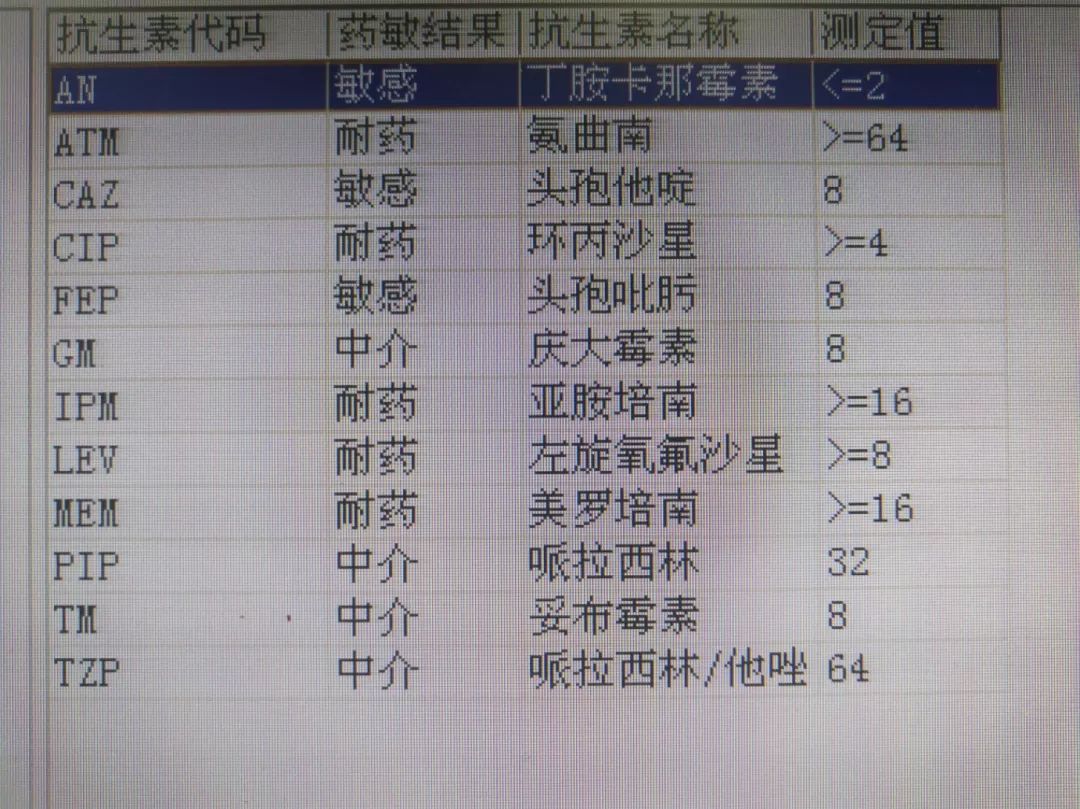
铜绿假单胞菌+

肺炎克雷伯杆菌+
根据检查结果分析是否为感染性病变
> 支持点
急性起病;炎症指标升高;BALF细胞学分类:NE 96%;BALF培养:铜绿+、肺克+。
> 不支持点
拜复乐、奥司他韦效果不佳;美罗培南耐药情况下病情有所控制;免疫功能正常的巨细胞病毒性肺炎少见;TBLB:少许炎症细胞浸润。
又因为胸部CT:双肺间质改变、ANA 1:320、我们又用过甲强龙,病情稳定是否有甲强龙的作用?也考虑有非感染性病变。
这时,病人入院时做的肌炎酶谱检查结果回来了。

抗PL-12抗体IgG阳性,考虑这个病人可能存在抗合成酶抗体综合征(anti-synthetase syndrorme,ASS)。
查阅相关文献
这是一个特发性炎性疾病的亚型,以肌炎、关节炎、雷诺现象、技工手、间质性肺疾病(ILD)、抗合成酶抗体阳性为主的特征,每个人的表现不同。
病人起病时,可有40%~60%的病人有间质性肺疾病表现,呼吸道症状表现为呼吸急促、咳嗽、吞咽困难,有时会导致顽固性干咳;可伴有或不伴有间质性肺病,可导致肺动脉高压;急性或逐渐发展。
在高分辨率CT(HRCT)方面,文献报道是以非特异性间质性肺炎(NSIP)和机化性肺炎(OP)为主的表现,少数是寻常型间质性肺炎(UIP)和急性肺损伤(ALI)的表现。

在病理方面,文献报道也是以NSIP和OP为主的表现,UIP和ALI也有少部分报道。



> 最早提出的诊断标准是2010年《Chest》上的一篇文章

首先提出病人必须抗合成酶抗体阳性,其次有以下条件中的一条就可以诊断,比如肌炎、间质性肺炎、关节炎、不明原因的持续发热、雷诺现象、技工手。按这个标准,这例患者就可以诊断为抗合成酶抗体综合征。
> 后来又有一版2011年更为严格的诊断标准

提出了主要标准和次要标准的概念。主要标准有两条:间质性肺炎和多发性肌炎/皮肌炎;次要标准有三条:关节炎、雷诺现象、技工手。认为是抗合成酶抗体阳性加上两主或者一主两次即可以诊断抗合成酶抗体综合征。
但是文献中还有这样一段话:诊断的关键在于抗合成酶抗体的阳性,有肌炎或者间质性肺炎或者两者都有,虽然关节炎、技工手和雷诺现象可以支持诊断,但并非必要。
所以最终诊断
抗合成酶抗体综合征
继发性间质性肺炎
双侧肺炎
I型呼吸衰竭
我们搜索文献中的治疗方法,发现治疗方法基本为糖皮质激素加用免疫抑制剂,如果病情比较危重,免疫抑制剂可选用环磷酰胺。
然后我们对治疗进行调整,使用甲强龙冲击+环磷酰胺,美罗培南(8.26-9.9)+更昔洛韦(8.26-9.12)。
之后病人未再发热,气促好转;双肺Velcro啰音消失;血气分析(FiO2 35%):PH 7.46,pCO2 36mmHg,PO2 116mmHg,氧合指数 331mmHg。
胸部CT(2018.9.25):双肺多发炎症,大部分呈间质性改变,部分较前吸收。

病例诊治体会
不明原因的肺间质改变需警惕有无以肺部病变起病的自身免疫性疾病。
除常见自身免疫抗体外,必要时完善肌炎酶谱检查。
参考文献
[1] Antisynthetase syndrome. Orphanet. May 2014
[2] Esposito ACC, Gige TC & Miot HA. Syndrome in question: antisynthetase syndrome (anti-PL-7). An Bras Dermatol. 2016; 91(5):683-685.
[3] Mileti LM, Strek ME, Niewold TB, Curran JJ, Sweiss NJ. Clinical characteristics of patients with anti-Jo-1 antibodies: a single center experience. J Clin Rheumatol.2009;15(5):254-5.
[4] Tillie-Leblond I, Wislez M, Valeyre D, Crestani B, Rabbat A, Israel-Biet D, et al. Interstitial lung disease and anti-Jo-1 antibodies: difference between acute and gradual onset. Thorax. 2008;63(1):53-9.
[5] Marie-Pierre Debray,Raphael Borie,Marie-Pierre Revel, et al.Interstitial lung disease in anti-synthetase syndrome: Initial and follow-up CT findings.European Journal of Radiology.2015;84(3):516-523.
[6] .Fischer A, Swigris JJ, du Bois RM, Lynch DA, Downey GP, Cosgrove GP, et al. Anti-synthetase syndrome in ANA and anti-Jo-1 negative patients presenting with idiopathic interstitial pneumonia.Respir Med.2009;103 (11): 1719-24.
[7] Chatterjee S, Prayson R, Farver C.. Antisynthetase syndrome: not just an inflammatory myopathy. Cleve Clin J Med. October 2013; 80(10):655-666.
[8] Geoffrey R. Connors , Lisa Christopher-Stine , Chester V. Oddis, et al. Interstitial Lung Disease Associated With the Idiopathic Infl ammatory Myopathies:What Progress Has Been Made in the Past 35 Years? chest,2010,138(6):1464-1474.
[9] Joshua Solomon; Jeffrey J. Swigris; Kevin K. Brown.Myositis-related interstitial lung disease and antisynthetase syndrome. J Bras Pneumol. 2011;37(1):100-109.
专家介绍

陈愉生
教授、主任医师、博士生导师,原福建省立金山医院副院长、省急救中心副主任等。现福建省四病研究室主任、福建省慢阻肺疾病防治中心主任、福建省感染疾病质量控制中心主任、中华医学会呼吸病学分会第九届委员会感染学组委员/第十届委员会慢阻肺学组委员等。

谢宝松
主任医师、副教授、硕士生导师,福建省立医院呼吸与危重症医学科主任,福建省预防医学会呼吸病预防与控制专业委员会主任委员,福建省医学会呼吸病学分会副主任委员,中华医学会呼吸病学分会肺癌学组委员,中国医药教育协会肺部肿瘤专业委员会常委 等。

许航
医学博士,福建省立医院呼吸与危重症医学科主治医师。
来源:第二届「呼吸系统疑难、少见病临床诊治浦江论坛」
点击下方视频,看许航医生的病例分享及专家点评:
建议在Wi-Fi环境下观看


