引言
「慢性肺部感染」或「反复肺炎」在临床上并不罕见,肺炎通常为急性病程,但不少患者常常迁延不愈,到底是药物治疗无效,还是有其他原因尚未明确诊断,造成患者「反复肺炎」的假象?中日友好医院尤玲燕、万钧医生为大家梳理了一例异物引起的「反复肺炎」案例,希望可以为大家提供疑似异物吸入的诊疗思路。
病情简介
患者陈某,46岁,男性,主因「间断咳嗽、咳痰4年,再发1月」入院。患者4年前始间断出现咳嗽、咳痰,痰为黄色痰液,当地抗感染治疗后病情好转。之后每年受凉后间断出现3~4次咳嗽、咳痰,每次均为黄色痰液,经抗感染治疗后病情均好转。
10个月前(2018年1月)因受凉后出现咳嗽、咳痰,痰为黄色痰液,量较多,每日超过100ml,无发热、咯血、胸痛、呼吸困难,再次就医治疗后咳嗽、咳痰好转。随后出现发热,Tmax 38.1℃,行胸部CT示右肺门占位性病变不除外,病灶远端阻塞性炎症可能。就诊首都医科大学附属复兴医院,完善支气管镜检查,镜下见主气管膜部多个白色增生物,右支气管下叶基底段开口肉芽增生并堵塞开口,行主支气管活检示渗出物、未见肿瘤结构;右下叶支气管粘膜活检示支气管粘膜组织慢性炎症,未见肿瘤结构。
病程中患者发热体温波动在38.7~39.4℃,应用退热药物体温可恢复,发热以午后及夜间为著,伴盗汗,无消瘦及乏力。经抗感染等治疗后咳嗽、咳痰好转,无发热。1个月前患者受凉后再发咳嗽,咳痰,痰量多,每日约100ml,为黄色脓痰,无咯血、胸痛、呼吸困难,无发热。再次行胸部CT(2018年10月22日)示右肺下叶支气管扩张伴感染,曲霉菌感染?先后予以阿奇霉素、头孢唑林钠、头孢吡肟、依替米星、左氧氟沙星抗感染治疗,病程中有应用地塞米松。经治疗患者咳嗽、咳痰无好转,痰培养存在「黄曲霉」 。为求进一步诊治,转诊我院,以「肺部阴影,真菌感染?」收入院。自发病以来,患者精神、睡眠可,大小便无异常,体重无明显改变。
既往史
20余年前因「阑尾炎」行「阑尾切除术」。有「鼻炎」病史,应用鼻部喷雾剂。
个人史
吸烟30余年,每日2包,戒烟1年余。饮酒30余年,每日1~2两,戒酒3~4月。
入院查体
体温36.5℃ 脉搏90次/分 呼吸20次/分 血压105/70mmHg
肺部
胸廓无畸形, 双肺呼吸音粗,右肺下叶可闻及散在干湿音,无胸膜摩擦音。
心脏
心前区无隆起,心尖搏动位置正常,心界无扩大,心率90次/分,心音有力,律齐,各瓣膜听诊区未闻及杂音,无心包摩擦音。
胸部CT增强及三维重建(2018-11-20)
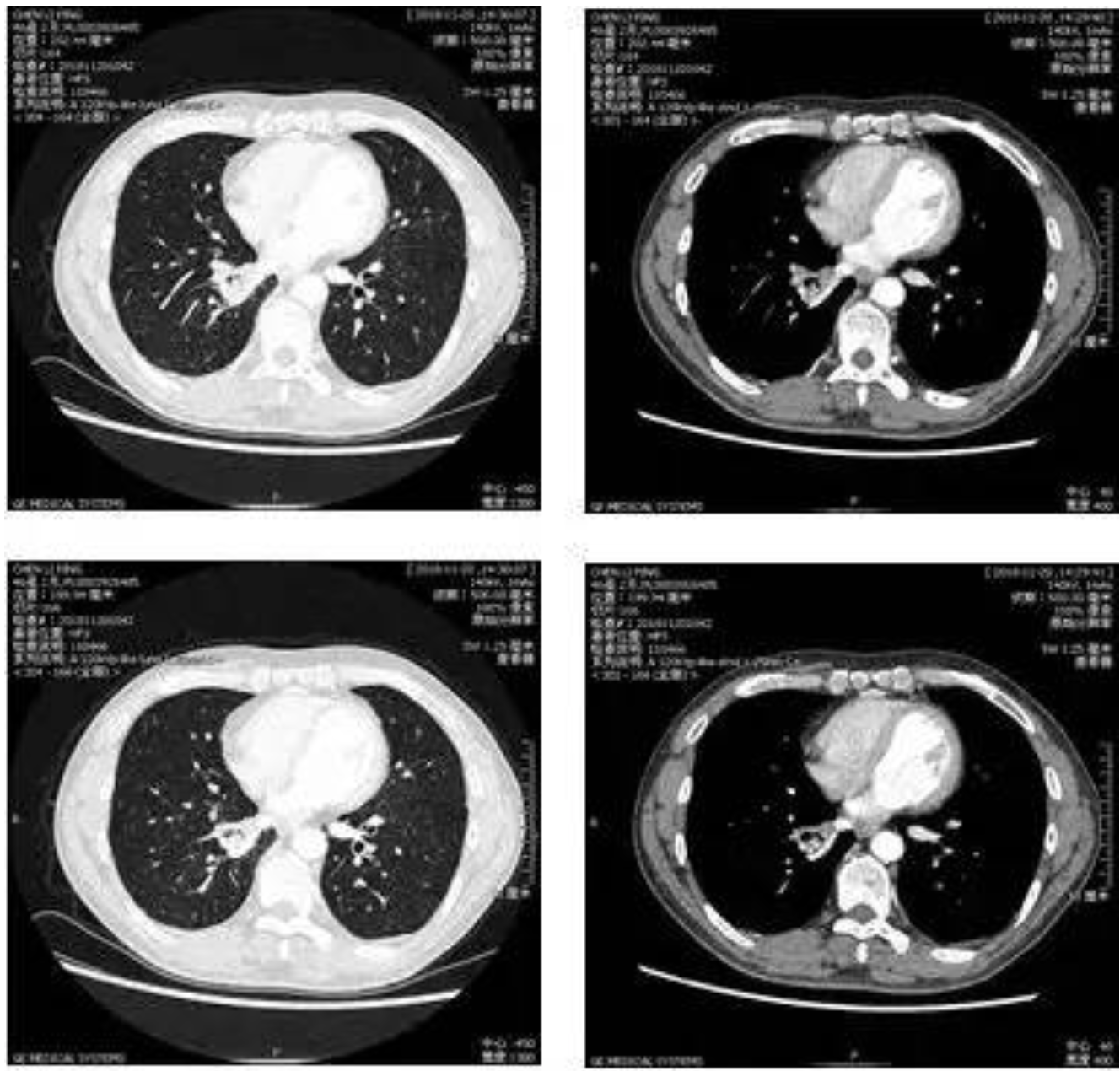
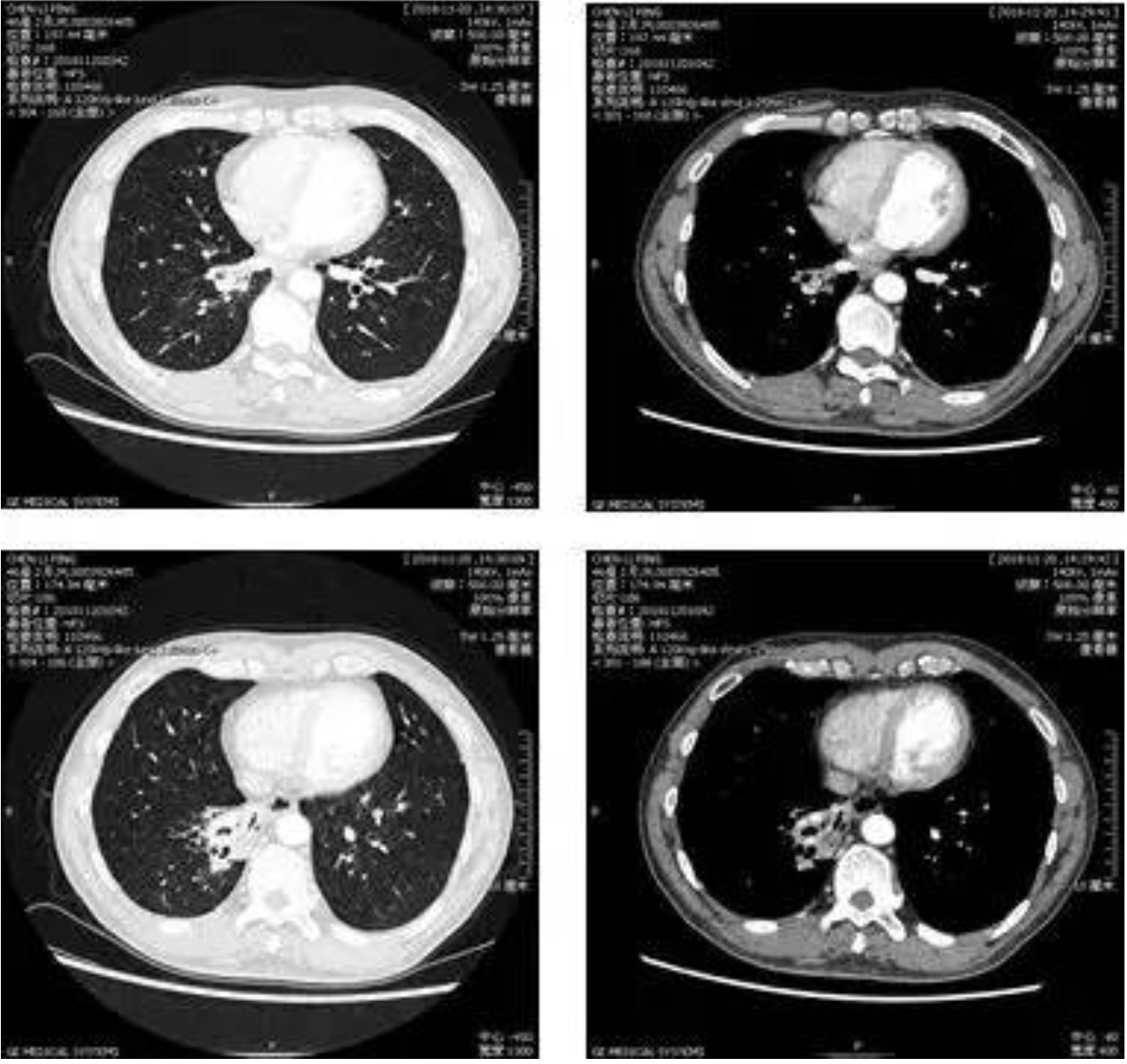
辅助检查
血常规(2018-11-16):WBC 6.43*10^9/L、N# 3.89*10^9/L、N% 60.5%、HGB 132g/L、血小板251*10^9/L。
炎症指标(2018-11-16):CRP 14mg/L↑、ESR 22mm/h ↑、PCT 0.20ng/ml。
肿瘤指标:CEA、AFP、NSE、CA199、CA153、CYFRA211、PSA、f-PSA无异常,CA125 43.16U/ml↑、CA72-4 30.45U/ml ↑
病原学(合格痰,2018-11-16):普通细菌培养、普通真菌涂片及培养、抗酸染色、结核分枝杆菌鉴定+耐药点检测(X-pert)无阳性结果;细菌涂片:G-杆菌少量、G+杆菌大量。
血清G试验、Gm试验(2018-11-16):阴性
气管镜检查(2018-11-21)

检查所见
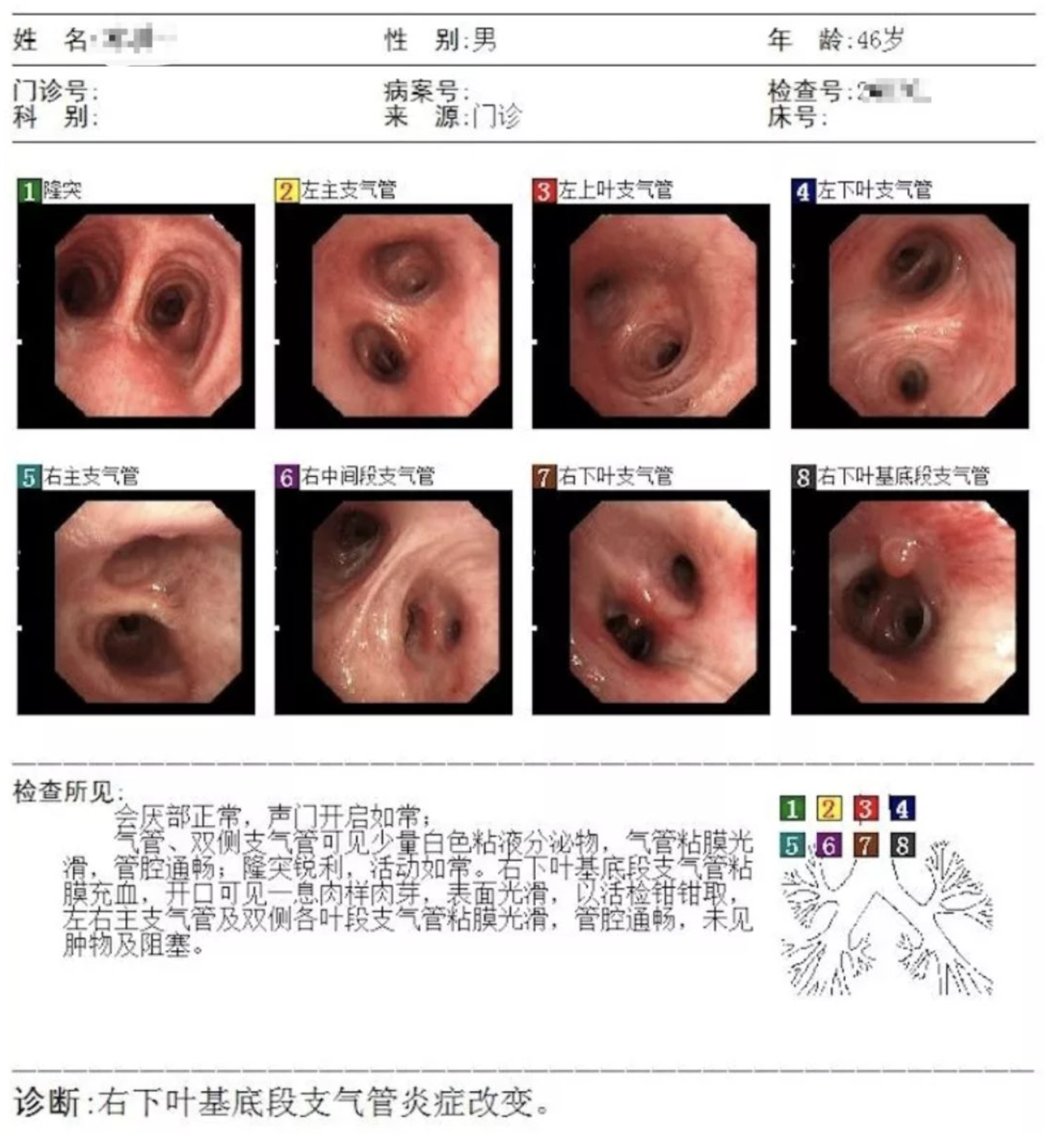
会厌部正常,声门开启如常;气管粘膜光滑,管腔通畅;隆突锐利,活动如常。左主支气管及左侧各叶段支气管粘膜光滑,管腔通畅,未见肿物及阻塞,右下基底段开口被新生组织完全阻塞,支气管镜(奥林巴斯TQ290)不能通过,右中叶及右下叶基底段,管腔通畅,未见明显肿物及阻塞;于右下基底段行冷冻术,活检钳钳取异物,去除部分肉芽组织以及少量异物,术中手术部位有渗血,先后予1:10000肾上腺素共计约2ml,术后手术部位未见明显活动性出血。患者转择期全麻气管镜治疗。
气道内活检组织(2018-11-29):抗酸染色、弱抗酸染色、X-pert、普通细菌涂片、普通真菌涂片及培养无阳性,细菌涂片:表皮葡萄球菌、副溶血链球菌。
治疗过程
- 抗感染:哌拉西林他唑巴坦4.5g q8h+依替米星200mg qd(2018-11-16至2018-11-22)+左氧氟沙星0.5 qd(2018-11-22至12-2)
- 气管镜介入治疗
气管镜(2018-11-22)
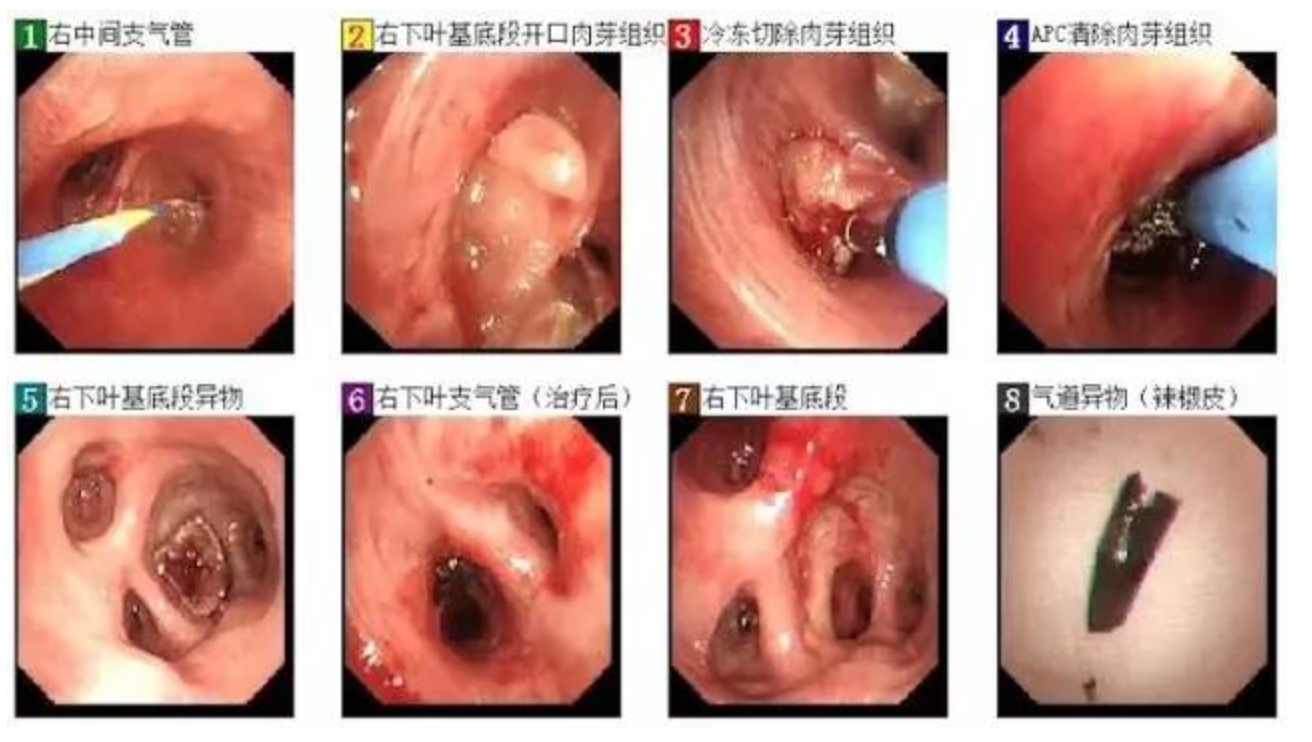
检查所见
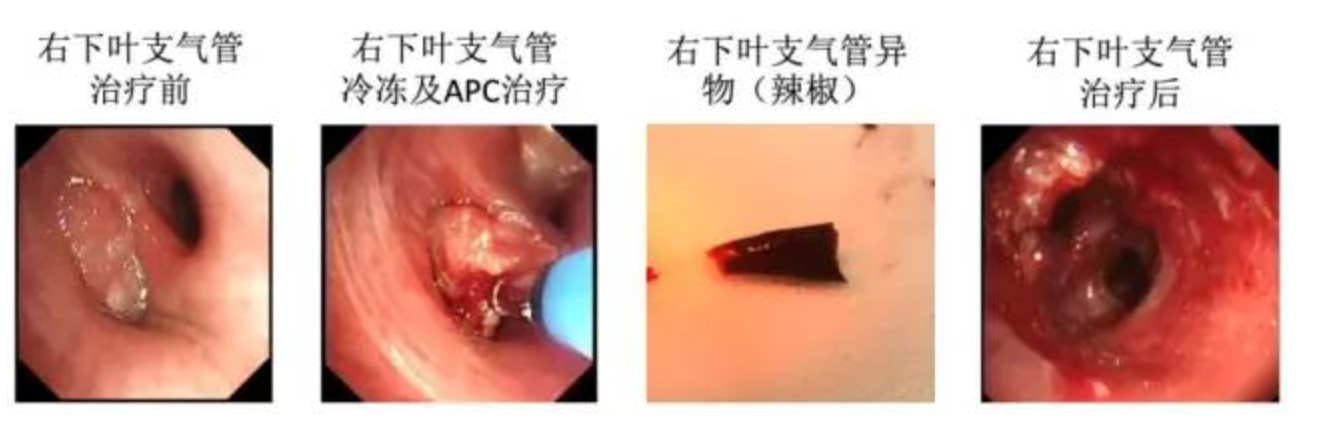
全麻气管插管下行电子支气管镜诊疗术: 气管粘膜光滑,管腔通畅;隆突锐利,活动如常。右下叶基底段开口被肉芽组织完全阻塞,支气管镜无法进入远端,右下叶背段支气管通畅,左右主支气管及双侧其余各叶段支气管粘膜光滑,管腔通畅,未见肿物及阻塞;遂改经鼻插入支气管镜,于右下叶支气管开口于斑马导丝引导下置入球囊,遂以腔内冷冻及APC(氩气刀)清除肉芽组织,每次治疗后充起球囊止血,治疗后管腔通畅,支气管镜进入远端可见右下叶基底段圆弧状、褐色异物,完全阻塞管腔,反复以活检钳及冷冻探头摘除异物,成功取出异物,异物可能为辣椒皮,远端支气管较多脓性分泌物,予以吸除。
2018-11-29
检查所见
会厌部正常,声门开启如常;气管粘膜光滑,管腔通畅;隆突锐利,活动如常。右下叶基底段支气管管口可见一肉芽组织阻塞管口,表面有焦痂,基底段管口狭窄,应用活检钳给予反复钳夹,治疗后可见各基底段支气管管腔通畅,活检标本送检病理及病原学检查。左右主支气管及双侧其余各叶段支气管粘膜光滑,管腔通畅,未见肿物及阻塞。
病理(右下叶基底段新生物及异物,2018-11-27):支气管黏膜慢性炎,肉芽组织增生,上皮鳞化。
病理(右下肺基底段肉芽,2018-11-29):送检纤维素性渗出物及玻璃样变的纤维结缔组织,部分组织伴退变、坏死,其间见少量游离的呼吸性上皮,局灶伴鳞化及轻度不典型增生,请结合临床分析。
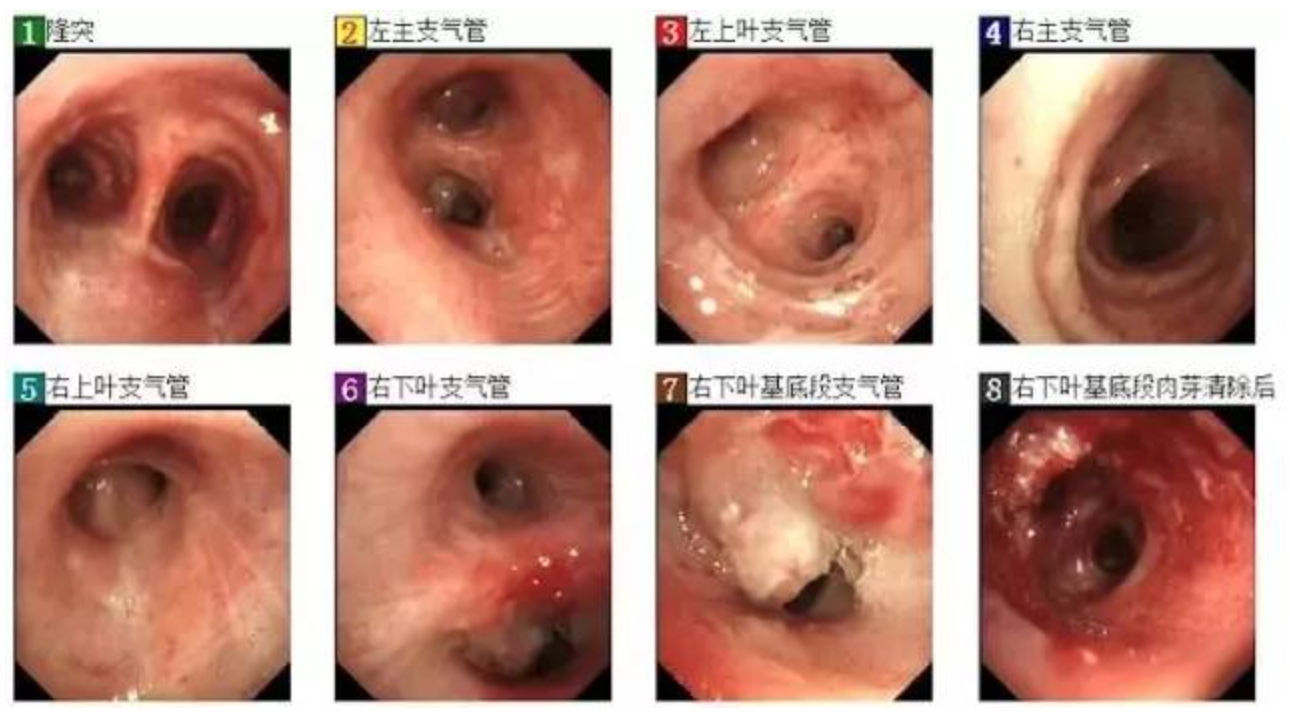
气管镜介入治疗前后对比
2019年1月8日复查气管镜
文献复习
异物吸入气道造成的损伤可分为直接损伤和间接损伤。直接损伤又包括机械损伤(如粘膜损伤、出血等)和机械阻塞。异物吸入后可能嵌顿在肺的各级支气管,造成阻塞部位以下的肺叶或肺段发生肺不张、肺气肿的改变。间接损伤是指存留的异物导致炎症反应、感染、肉芽形成等。
一般将病程分为四期 [1],但不是所有病例都有典型的分期,由于异物的位置、大小、性质、存留时间以及并发症不同而病情进展各异。
1、异物进入期
异物经过声门进入气管时,均有憋气和剧烈咳嗽。若异物嵌顿于声门,可发生极度呼吸困难,甚至窒息死亡;若异物进入更深的支气管内,除有轻微咳嗽或憋气以外,可没有明显的临床症状。
2、安静期
异物吸入后可停留在支气管内某一处,此时可无症状或仅有轻咳,此期长短不一,与异物性质及感染程度有关。
3、刺激期或炎症期
因异物局部刺激、继发炎症或支气管堵塞可出现咳嗽、喘息等症状以及肺不张、肺气肿的表现。
4、并发症期
轻者有支气管炎和肺炎,重者可有肺脓肿和脓胸等。
诊疗流程 [2]:
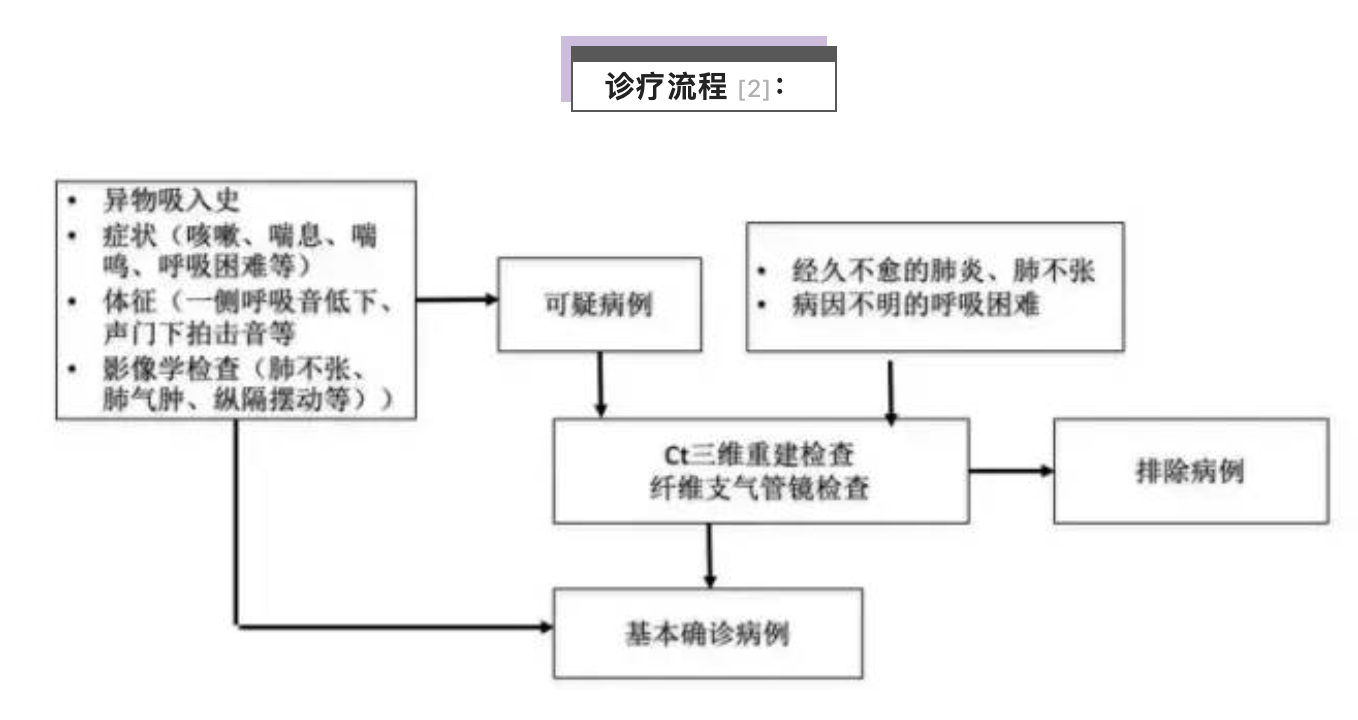
异物吸入史(目击误吸异物后剧烈呛咳)是气道异物最重要的诊断依据。其他临床表现有咳嗽、呼吸困难、喘息、喘鸣、紫绀等。两肺听诊可闻及异物侧呼吸音低下,当异物位于声门下时两侧呼吸音对称,但常常可听到特征性的声门下拍击音。
胸透、胸片、颈侧位片、CT扫描等影像学检查可以帮助诊断。一般认为胸透见呼吸时纵隔摆动具有较大的诊断意义 [3]。大多数情况下胸片显示的是一些提示气道异物的间接征象,如肺气肿、肺不张、肺渗出等。约有25%的患儿显示正常的胸片 [3,4],胸片结合胸透检查可以提高早期诊断率。颈侧位片有助于发现声门下气道异物。CT三维成像技术可以显示第6~7级支气管内的异物,研究显示CT三维重建检查可以准确地识别异物,检查结果与传统硬支气管镜检查结果的符合率较高 [5-7]。
近年来很多无创或微创的检查方法如CT三维重建检查和纤维支气管镜检查的诊断价值得到肯定。早期诊断(24小时以内)可以提高气道异物取出术的成功率并降低并发症的发生率,但是仅有52.6%的患者在24小时内确诊并接受治疗 [3],很多患儿常被误诊为哮喘、肺炎、上呼吸道感染等接受内科治疗。延误诊断使异物存留时间延长将会导致炎症加重和肉芽形成,手术时容易发生出血、气道高敏反应等并发症。相反地,也有一部分上呼吸道感染、哮喘、急性喉炎、肺炎等患儿被误诊为气道异物而接受支气管镜检查。对于异物史不明确、临床表现和影像学表现不典型的病例,进行CT三维重建检查以及纤支镜检查是可取的诊断方法。
【评析】
急性期的异物吸入结合病史往往不难诊断,但是遇到慢性病程,反复迁延不愈的「慢性肺炎」患者时,临床医生应时刻警惕疾病发生原因,不能一味调整抗生素。很多感染病人为慢性病程,通常见于结核分支杆菌或非结核分枝杆菌引起的感染。但是现实遇到的情况往往不是病原体慢性,而是初期不清楚肺炎致病原因,导致肺炎治疗困难,症状无好转,甚至加重,而被冠以「慢性」或「反复」。重治疗轻诊断,让诊疗进入「混沌」的困局,久而久之,急性病程演变成了慢性病程,迁延反复。此「慢性」、「反复」应该可以通过医疗行为的规范或者恰当的支气管镜或三维重建检查明确诊断。尤大夫的例子恰恰说明了这一点,「正确的诊断才能有效的治疗」。
参考文献
[1] 王斌全. 气管、支气管异物(第四章).In 孔维佳, 耳鼻咽喉头颈外科学. 北京:人民卫生出版社, 2005:7,322-6.
[2] 气道异物取出术麻醉专家共识,2014.
[3] 2.Tan HK, Brown K, McGill T, Kenna MA, Lund DP, Healy GB.Airway foreign bodies (FB): a 10-year review.Int J PediatrOtorhinolaryngol. 2000;56(2):91-9.
[4] 郭运凯,蔡霞红,谢鼎华,杨新明. 喉、气管及支气管异物诊治20年回顾. 中国耳鼻咽喉颅底外科杂志.2004,10(3):173-6.
[5] 丁赞,李娜.1050例气管支气管异物临床诊治分析.临床耳鼻咽喉头颈外科杂志.2012,20:936-8.
[6] Adaletli I, Kurugoglu S, Ulus S, Ozer H, Elicevik M, Kantarci F, Mihmanli I,Akman C. Utilization of low-dose multidetector CT and virtual bronchoscopy inchildren with suspected foreign body aspiration. PediatrRadiol. 2007;37(1):33-40.
[7] Haliloglu M, Ciftci AO, Oto A, Gumus B, Tanyel FC, Senocak ME, Buyukpamukcu N,Besim A. CT virtual bronchoscopy in the evaluation of children with suspectedforeign body aspiration. Eur J Radiol. 2003;48(2):188-92.
来源|订阅号:京港感染论坛(ID:PIDMIC)
作者|尤玲燕、万钧 - 中日友好医院
审阅|王一民、曹彬 - 中日友好医院


