今天,我想与大家分享支气管镜诊疗相关大咯血的预防与救治。在支气管镜的操作过程中,临床医生最担心的就是大咯血。大多数时候,「咯血」来势凶猛、防不胜防。要做到最大程度减少大咯血的发生,首先最重要的是术前评估。其次,应对大咯血的处理流程要有清晰的认识,如果发生,下一步该如何做,要做到心中有数,做到临阵不乱,最大程度地降低并发症的损害程度。
下面,我将从咯血分类、药物及设备准备、评估、处理等几个方面做一些经验性的总结分享。
咯血量与咯血时间是致患者死亡的关键因素……对操作中可能使用的药物和器械术前要做好充分准备
医源性大咯血中,支气管镜相关操作的大咯血是最多见的原因。其他还有经皮介入诊疗,经血管的介入治疗等。国内曾有报道33家医院2001到2013年发生咯血的事件,总共498054例支气管镜检查,194例咯血,发生率为39/10万,死亡率为4.2/10万。那么,出血量多少才能称作「大咯血」呢?目前定义为单次出血量>100毫升的声门以下的出血都称之为大咯血。除了咯血量的多少,咯血时间也是影响患者死亡率的关键因素。研究显示,600毫升咯血量发生在4小时内,死亡率为 71%;发生在4-16小时,死亡率为45%;发生在16-48小时内,死亡率为 5%。可见同等咯血量,时间越短,则死亡率越高。
就是因为支气管镜检查操作过程中咯血的风险较大,因此在术前除了做充分的出血评估外,还需要有相关止血药物的准备以及常规抢救药品的准备。
局部用药:肾上腺素,去甲肾上腺素,凝血酶,血凝酶静脉用药:垂体后叶素、立止血、血凝酶
静脉用药:生理盐水、平衡液。
以下是药物的用量:
肾上腺素 1:20,000 (2mg,溶于 0.9% 冰生理盐水20ml)去甲肾上腺素 1:10,000(1mg,溶于 0.9% 冰生理盐水20ml)凝血酶 50-200U/ml(200μg,溶于 0.9% 冰生理盐水20ml)
垂体后叶素:6U+5%GS10ml 缓慢静注,12-18U+5%GS250ml 静滴;
立止血(蛇毒血凝酶):1-2KU,静脉、肌肉、皮下注射均可。
需要注意的是,凝血酶只能作为局部的止血,不能全身应用,全身使用很可能造成血栓形成。垂叶后叶素在使用时要监测血压的变化,特别是一些老年人(比如有高血压的老人)以及孕妇。
除了以上药物,还有支气管镜相关操作大咯血器械的准备:
不同型号的支气管镜;供氧及吸引装置;开口器、喉镜、压垫;不同型号的气管插管(加长型)、引导导丝;导丝、球囊等,除颤器,人工呼吸器;呼吸机;静脉输液装置、加压输液器、静脉微泵,其他:配血型交叉化验单、输血申请单、输血同意书及试管等。如下图。
只有对治疗出血的药物及设备仪有了充分的准备,才可能最大程度降低出血所造成的严重后果。
每例患者都要进行充分准确的术前评估,对患者基础疾病、长期服用的药物有清楚的认识……胸部增强CT作用不可替代
对于支气管镜检查中的出血,药物及设备的准备是基础,而对于每例患者进行术前评估则最为重要。根据患者病史、实验室检查以及影像检查来判断该患者能否进行支气管镜检查?能否取活检?能否做介入治疗?术前必须有准确的评估。
1、术前相关危险因素:主要根据病史、实验室检査及影像检查。
(1)基础疾病:血液病、肝病、高血压、感染、放疗后。
(2)药物:使用免疫抑制剂、抗凝剂。
(3)胸部增强CT
对于患者平时用药要有清楚地了解,如长期口服阿司匹林,抗凝药等,术前需明确抗凝药需要停多长时间。口服小剂量的阿司匹林(100mg 1次/日)不需要停药,抗血小板生成药物、华法林都是需要停5天以上。新型抗凝药,如达比加群、利伐沙班等,一般需要停药12-24小时。
特别强调增强CT的重要性。术前增强CT可以清楚地显示肺部病变和血管的关系以及病变内血流的情况,使术者在术前做到心中有数。下图左边是一张普通CT,提示管腔内肿物,而右边该患者的增强CT则提示该腔内肿物为大的血管,如果在此进行活检,发生大出血将不可避免。
2、支气管镜下病变部位血管异常、血管丰富。主要根据镜下表现、窄带、超声、肺部CT、造影评判。
(1)血管异常:血管瘤、动静脉瘤、异常扩张 (如Dieulafoy病);
(2)血管丰富;
管腔内异常血管扩张,如在消化系统疾病比较常见的恒径动脉畸形(Dieulafoy病),在呼吸系统则比较少见,凸起表面很光滑,如果盲目在此活检,就会造成致命性大出血。下图第一排图所示就是一个恒径动脉畸形,表面光滑,内部是畸形血管。下图第二排是我们团队遇见的几例含血量丰富的病例。对这样的病灶在刷检、取活检的时候一定要注意。
下图的窄带成像显示粘膜表面血管丰富,损伤会有较多的渗血。超声支气管镜不但可以看到管腔病灶里是否有大的血管,同时也可以判断病灶和血管的关系,在活检穿刺的时候可以最大程度地避免伤及血管。
血供丰富的病灶术前处理:
(1)镜下病变活检处或治疗前注意观察病变部位血供情况。
(2)血管丰富部位予以冰盐水或肾上腺素稀释后局部喷洒。
(3)有明显血管增生或既往有咯血史的患者诊治前予以凝血酶
局部喷洒。
术中术后评估尤为重要……强调发生术中出血时嘱患者患侧卧位
术中评估同样尤为重要。对于血管丰富的病灶,活检时需要格外小心,防止出血的发生。与活检相比较,刷检的损伤稍小一些,出血可能性也较小,所以建议先刷检,再活检。如果刷检之后即有较多量出血,就得谨慎或停止活检。或者调整活检点,依然是先刷检,再考虑活检。
如果病灶含血量不明,也可以先用穿刺针由浅入深穿刺,观察出血情况。如果没有出血或少量出血,则可以活检;如果出血量较多,则需要调整穿刺部位。
通过支气管镜活检时,禁止暴力牵拉。在对可见病灶取活检时,活检后可以观察到病灶出血情况。如果做TBLB时,暴力钳取则可能会导致大出血。
冻融冻切也是经常采用的消融方式。两者相比之下,冻融比较安全,而冻切最常见的并发症就是出血。所以冻切前,必须通过多种方法对病灶含血量有充分的预估。
术中出血的处理:
大出血时最为重要的原则:第一是保护气道,维护通气功能。可以让患者咳嗽,力争把淤血咳出来,也可以进支气管镜去吸引;第二是维持血流动力学稳定;第三是寻找出血部位及原因并治疗。尤其要注意的是,保持气道通常,防治窒息才是挽救患者生命的前提条件,否则一切都是无用功。
对于局部的少到中量的出血,除了给予冰生理盐水或是肾上腺素、凝血酶喷洒之外,呼吸介入使用的消融方法也有止血的功能,如氩气、激光、冷冻等。其中,激光和氩气对于局部弥漫性的出血能快速封闭小血管,起到快速止血的作用。电凝和冷冻也有止血的功能,但作用面积相对小,主要针对出血范围小,且有明确出血点的创面止血。各种消融止血效果对比如下表。
如果患者意识清楚,要鼓励患者咳嗽拍背,及时清理口腔及气道的积血。甚至可以是倒置患者,让气管腔里的淤血尽快咳出来,排出体外。救治时保证患侧卧位,并头低于胸部是一个简单有效的处理措施,可最大程度保证健肺不被出血灌注,维持健肺通气功能(如下图)。在紧急抢救过程不能因为忙乱而忽视了这一重要原则。经以上处理后如果依然不能有效止血及清理气道,则需要紧急气管插管并持续负压吸引,同时给予机械通气,保证氧和在较高水平
面对大出血时,气管镜吸引淤血以及单、双腔气管插管都应遵循相关原则……支气管镜下球囊导管填塞止血有优势
支气管镜吸引气道内出血最为有效的清理气道的处理措施,但也要遵循如下的原则:首先要清理大气道的淤血和血块,之后再进行双侧支气管的清理,接下来才是叶、段支气管的清理。遵循从大气道到小气道逐步清理的原则;其次是先清理健侧,保证健侧的正常通气,再清理患侧;最后对于支气管而言同样也是先清理健支,再清理患支。把握这些原则的目的是让有功能的肺尽量保持正常工作。
如果经过以上处理,出血还在继续,且患者出现了 严重的呼吸困难,氧合差,血流动力学不稳定,就需要紧急气管插管。通过插管,一方面可以保证有效的通气,另一方面插管后可以在镜下隔离健侧肺。如左侧出血,可把左侧隔离,保护右侧;或者右侧出血,把右侧隔离,保护左侧。
气管插管有单腔气管插管和双腔气管插管两种类型。 单腔气管插管多用于气道里出血,可在喉镜或支气管镜引导下插入,在直视下吸出管腔里的残留血凝块,找出出血部位,给用局部止血。应用时尽量选择直径大的插管,通常选择7.5厘米以上的气管插管,这样便于吸引及管腔内治疗。
单腔气管插管有长有短(见上方示意图),对于气管里的出血,气管插管即可通过球囊的压迫止血,又可通过中间的管腔保证通气。如果是支气管出血,用较长的插管到达病灶,局部止血效果有限,但可通过保护健侧肺通气功能,为治疗赢得时间。所以,单腔气管插管,既可以气管插管,也可以支气管插管,两者作用方式有所不同。
另一种是双腔气管插管。双腔气管插管多用于外科手术,内科使用双腔气管插管主要用气管内出血止血时。分为左侧型和右侧型,当发生出血时,插管较长支插入健侧主支气管进行单侧肺通气,较短支插入患侧支气管开口处进行止血处理。操作时切记双腔插管的长管,永远是在健侧,短管在患侧。两个球囊,一个在气管里,一个在支气管里,长管通过远端的球囊阻塞,避免出血进入健侧肺,保证通气。但双腔插管存在插管困难,管腔直径小,不便吸引及操作等弊端。
支气管镜下球囊导管压迫止血是另一种有效的止血方式。这种技术始于上世纪70年代,用带球囊的导管置于出血的支气管,加压后进行压迫止血,也称为支气管内球囊填塞术。球囊既可起到局部压迫止血的作用,同时可封堵患侧肺,避免出血流入对侧健肺。
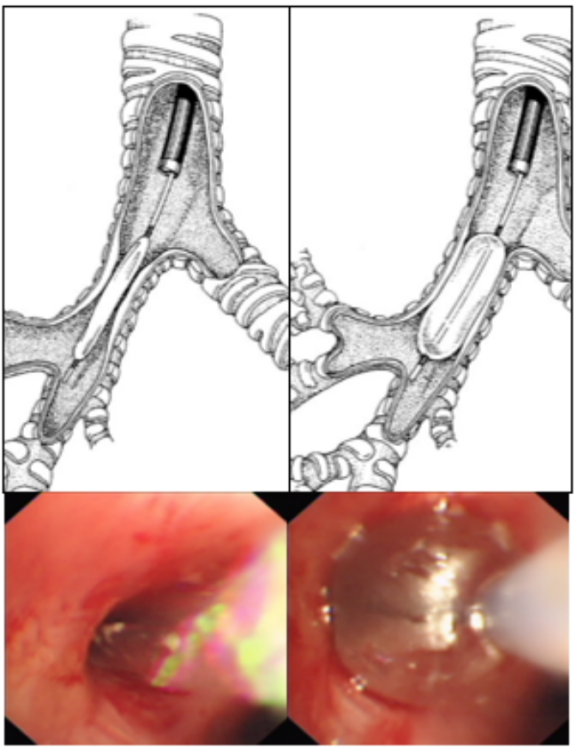
气管支气管球囊,单腔气管插管即可满足。目前尚无专用呼吸系统止血球囊,而应用扩张血管的Freitag专用双腔球囊导管、Fogarty导管、Swan-Ganz肺动脉导管(如下图),也可以通过支气管镜送达支气管远端,扩张后达到止血和封堵的目的。
目前更多应用于临床的是气道球囊扩张导管。其优势在于气管镜室常备,可及性好;球囊长度长,可压迫出血面积大的弥漫性渗血;球囊强度大、不易破损;球囊压力大,对出血部位压力大,止血效果可靠;球囊压力可调、可监测,防止气管壁的压迫伤。
除了出血后采用置入球囊压迫止血外,对于气道内发生出血可能性较大操作,操作前预置球囊是另一种较为安全有效的处理措施。通常做法是操作前导丝通过活检通道,并通过病变部位,退镜并保留导丝位置不变,后再进镜,直视下观察球囊导管沿导丝到达出血的支气管。操作过程中如发生出血,即可立即扩张球囊压迫止血,不影响支气管镜的持续负压吸引。
在整个救助过程中,一定要关注患者的呼吸、心跳情况,如果出现了呼吸、心跳停止,要立即心肺复苏。必要时送外科手术。
球囊压迫止血效果确定,拔管时机的选择是决定止血成功与否另一重要因素。在确定出血停止后,放空球囊,观察两天,无出血则可以拔管;若带管48小时后仍有出血,应考虑采取支气管动脉栓塞或外科手术治疗。
下图为我科在处理大出血时的操作程序,为大家做一个总结梳理,供参考。


