
编前语
选择ECMO治疗需要考虑哪些因素?怎么判断这个病人的容量反应性好不好、需要给他补液还是给他脱水,最简单的办法是什么?金黄色葡萄球菌而且是个苯唑西林敏感的情况下,为什么不选择最简单的比如青霉素类药物?同时上了呼吸机和ECMO的病人,在面对病情好转的时候,先撤哪个?
在《呼吸界》「解密不一样的流感」第二季第四期,中日医院呼吸与危重症医学科四部与五部主任詹庆元教授和吴小静博士用经典病例,就「重症流感的救治」进行了权威且实用的解读。
这是2018年12月最新发布的一个研究——「2017年流感下呼吸道感染引起的死亡率,发病率和住院率:2017年全球疾病负担研究分析」:
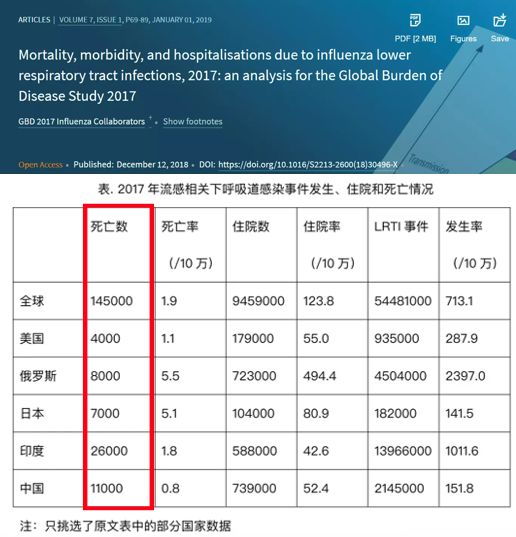
2017~2018年全球因流感死亡14.5万人,其中,令人印象深刻的是我们国家,中国死亡1.1万人,虽然死亡率不高,但死亡人数居前三。
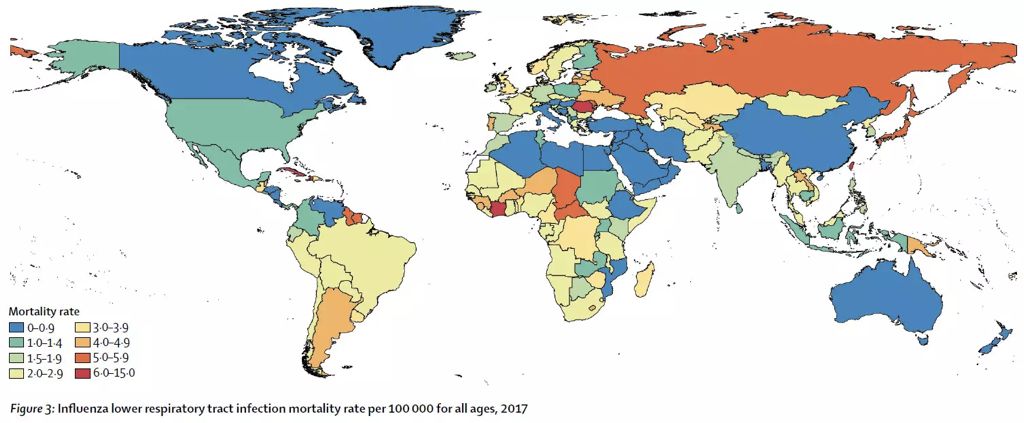
不同的国家涂有不同的颜色,颜色最红代表死亡人数最多,可以看到我国因2017~2018年的流感,死亡人数最多,但很重要的一个基本条件就是我国人口基数大。俄罗斯、日本死亡率都较高,但人口基数小,因此总人数少。
下面给大家介绍一个孕妇的病例,同时和大家一起讨论,在重症流感整个救治的过程中,有哪些原则性问题需要我们关注?更重要的是,哪些细节的问题需要我们一起交流?
病例
• 41/F,孕26周
• 主诉:咳嗽4天,发热3天,呼吸困难1天
• 入院时间:2017年12月29日
现病史
2017年12月26日(第一天):
无明显诱因出现声音嘶哑,干咳,无发热、鼻塞、流涕,无头痛、肌痛,自服「黄氏响声丸」无明显缓解;
2017年12月27日(第二天):
开始咳黄脓痰,并出现发热,体温38.7℃,伴宫缩,就诊于妇产医院,查血常规无明显异常,甲、乙流快检阴性,口服「急支糖浆」、「阿奇霉素」治疗,症状无明显缓解,同时口服保胎药物;
2017年12月28日(第三天):
逐渐出现气短、呼吸困难加重,咳粉红色痰,无法平卧,予硫酸镁抑制宫缩,并再次查血常规无明显异常,CRP及PCT升高(结果未见),因呼吸困难进行性加重,转入我院急诊;
2017年12月29日(第四天,入院当天):
• 动脉血气分析:pH 7.40,PaO2 72mmHg↓(面罩10L/min),PaCO2 27mmHg,HCO3- 19.7mmol/L,BE -6.6mmol/L,Lac 3.2 mmol/L↑
• 血常规:WBC 2.04×10^9/L↓,N% 83.3%↑,L 0.09×10^9/L↓(白细胞明显下降,淋巴细胞只有90个)
• 生化:K 3.1mmol/L↓,Na 128mmol/L↓(低钾、低钠)
• 心梗四项:NT-proBNP 2822pg/ml↑(显著升高)
• PCT 17.56ng/ml↑,口咽拭子7项呼吸道病原体核酸(-)。
• 呼吸窘迫持续加重,血压进行性下降,予气管插管呼吸机辅助呼吸,去甲肾上腺素维持血压(在急诊)
其他病史
• 既往史 既往体健
• 个人史 中医妇科医生,生活规律,无不良生活习惯及嗜好。
• 婚育史 适龄结婚,2011年产1子,35周出生(早产),体重1.83kg,出生后发育迟缓。目前孕24周。
• 家族史 父母健在,母亲患有高血压、冠心病,否认家族性遗传疾病史。患者外婆、母亲及患者本人出生时均为低体重儿。
入院查体
• 生命体征:T 38℃,P 113次/分(偏快),R 35次/分,BP 71/52mmHg(去甲肾上腺素0.5ug/Kg/min),SpO2 95%。
• 呼吸支持:PS模式,PS 17cmH2O,PEEP 10cmH2O,FiO2 1.0
• 查体:神志镇静,四肢凉,双肺呼吸音粗,可闻及大量湿啰音。心率113次/分,律齐,各瓣膜听诊区未闻及杂音。腹部膨隆,孕24周状,宫底位于脐上2横指,无明显持续宫缩,阴道无流血、流液
辅助检查
• 血常规:WBC 0.68×10^9/L↓(白细胞比之前更低,),N% 81.4%↑,L 0.09×10^9/L↓(淋巴细胞总数依旧很低)
• 生化:K 3.1mmol/L↓,Na 128mmol/L↓,ALB 24g/L↓(低钾、低钠、严重的低蛋白血症)
• 心梗四项:NT-proBNP 717pg/ml↑(依旧很高)
• 凝血六项:PT 16.2s,aPTT 61.5s↑(显著升高),D-D 8.74mg/L↑
• PCT:75ng/ml↑(相比之前显著升高)
• 咽拭子7项呼吸道病原体核酸(-),乙型流感病毒核酸(+)
• 动脉血气分析:pH 7.37,PaO2 104 mmHg↓(FiO2 1.0),PaCO2 24.6mmHg,BE -9.7mmol/L,Lac 3.0mmol/L↑
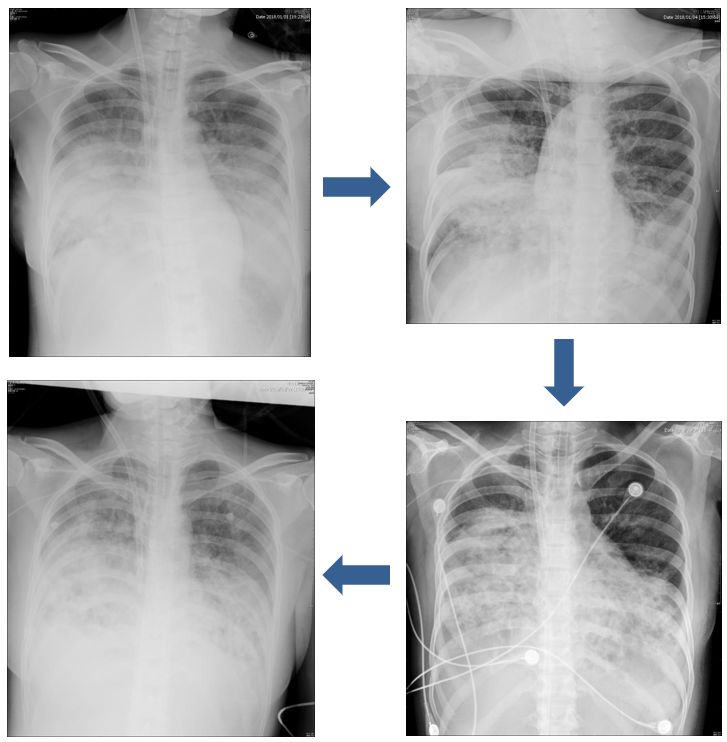
刚入院和入院12h后的胸片对比
可以看到12h后再复查胸片,影像学有明显的进展。

入院诊断
1、重症社区获得性肺炎(乙型流感病毒)
急性呼吸窘迫综合征(重度)
感染性休克?
2、电解质紊乱
低钾血症
低钠血症
3、孕24周
入院后进展
• 呼吸:PS模式,PS 17cmH2O,PEEP 10cmH2O,FiO2 0.9→动脉
• 血气:pH 7.24,PaO2 62.7 mmHg↓,PaCO2 35.2mmHg,HCO3-15.2mmol/L,Lac 3.4 mmol/L↑
• 循环:去甲肾上腺素0.6ug/kg/min →ABP:123/70mmHg,Lac 3.1mmol/L;UCG 提示心脏弥漫性收缩及舒张功能减弱
• 妇产科检查:胎膜早破,胎死宫内
在这种情况下,面临妇科做手术,但患者的呼吸、循环都不稳定,怎么办?
我们分开讨论,对于重症ARDS病人的呼吸支持的手段。
这张图是一个比较经典的Protocol for ARDS:
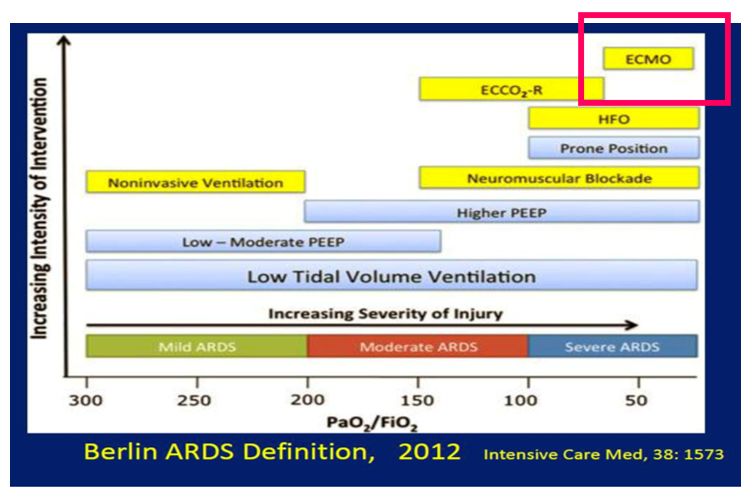
对于重度ARDS,我们给这个病人选择了高PEEP和充分的镇静镇痛,考虑到血压的问题,没有使用太多的肌松药,由于面临手术,在术中给予了适量的肌松药。因为这个病人是孕妇,所以俯卧位和高频振荡通气的选择都不太合适。在这种情况下,我们的选择可能就只有ECMO这一条路了。对于重症ARDS的病人,我们上ECMO指针。
这是2018年《新英格兰医学杂志》发表的一篇文章,关于「ECMO治疗急性呼吸窘迫综合征」的一个指针:

指针中提到:氧合指数<50mmHg,持续>3小时;氧合指数<80mmHg,持续>6小时;PaCO2≥60mmHg,且 pH<7.25,持续>6小时。这个病人氧合指数不到70mmHg,持续时间超过6小时,所以她是符合上ECMO指针的。
深度讨论 1
詹庆元:这个病人有没有做肺复张?
吴小静:当时给这个病人做了肺复张,但效果并不是很好,其次孕妇不太合适俯卧位,我们也确实没有一氧化氮吸入的设备,所以最后只剩下ECMO这一条路了。
詹庆元:选择ECMO治疗,除了关注病人本身的氧合指数低以外,还需要考虑其他因素吗?
吴小静:① 上ECMO的病人,他的疾病一定是一个可逆性的疾病。对于这个病人来说,她是一个重症乙流,是一个良性病且有可治愈性,所以她的疾病是可逆的;② 这个病人没有太多的基础性疾病,是有预后的;
詹庆元:③ 使用各种辅助治疗,包括一氧化氮吸入、肺复张(改善氧合很重要的一个手段)、俯卧位、高频振荡通气、阿米替林输液,如果使用无效或效果不好的情况下,同时伴有低氧,才考虑给病人使用ECMO治疗;④ 遵循指针,同时也要考虑病人有没有禁忌症,比如抗凝禁忌症,这个病人要做手术,抗凝怎么办?还有怀孕,虽然胎死宫内了,那抗凝对她有没有影响?这些都是我们需要考虑的。
虽然有ECMO这个利器,但是在选择的时候一定要特别谨慎。不是说氧合差就选ECMO,所以在考虑ECMO指针的时候,我们应该多方面综合分析。
由于这个病人重度ARDS,在其他办法无效或者没办法选择的情况下,我们决定给她上ECMO,但是选择VV-ECMO还是选择VA-ECMO?
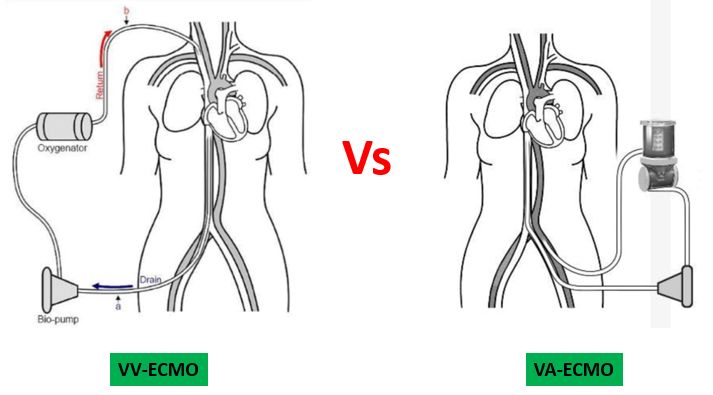
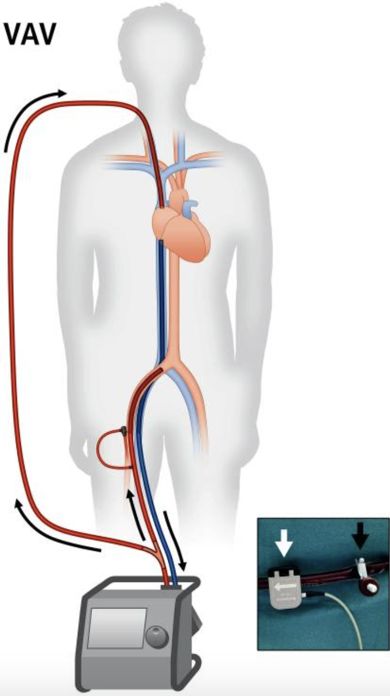
VV-ECMO主要用于呼吸支持,VA-ECMO主要用于心脏支持。这个病人既有呼吸问题,又有心脏问题(明显的心功能不全、循环衰竭)。在这种情况下,选择哪个确实是很头疼的一个问题,我们也讨论了很久,最后决定先给她上VV-ECMO,支持她的呼吸情况,如果失败,转为VAV-ECMO。VAV-ECMO实际相当于VV-ECMO在膜后给它一根Y形管,一根导管分到上腔静脉提供呼吸支持,另外一根导管再回到股动脉提供心脏支持,它是融合了VV-ECMO和VA-ECMO的特点,可以同时提供呼吸和循环的支持,主要用于严重左心衰伴发肺部感染或 ARDS 期间右心失代偿的患者。
ECMO 支持下引产手术
对于ECMO,常规来说应该给这个病人使用抗凝治疗,但是由于她面临马上手术,所以在早期给她使用VV-ECMO 无肝素维持(2416转/分,BF 3.4L/min,GF 4L/min,FiO2 1.0),同时有创呼吸机采用「肺复张、肺休息」策略:PC 10cmH2O,PEEP 14cmH2O,FiO2 0.4,另外给予经验性抗感染治疗:奥司他韦胶囊+万古霉素+亚胺培南西司他丁钠,还有强心药+血管活性药支持循环。
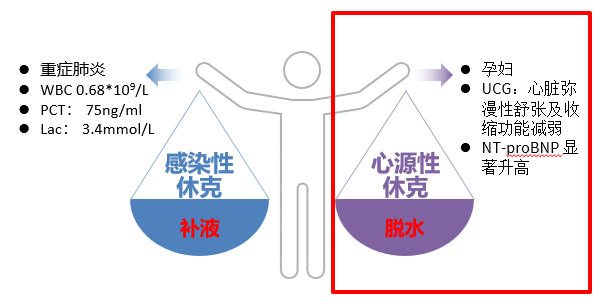
一个令人纠结的问题:这个病人到底是感染性休克还是心源性休克?
因为这两种休克的治疗方法是完全不一样的,如果是感染性休克,要积极补液,如果是心源性休克,要积极脱水治疗。这个病人是一个重症肺炎而且严重粒缺,PCT、乳酸显著升高,所以说她是感染性休克完全没问题。另外,她是一个孕妇,孕妇可能本身心脏负荷就大一些,UCG:心脏弥漫性舒张及收缩功能减弱,NT-proBNP 显著升高。那我们的天平更倾向于哪边?
深度讨论 2
詹庆元:感染性休克也可以累及心脏,既有血管的因素也有心脏的因素,那么针对这两种情况,在液体管理上怎么处理?
吴小静:首先给这个病人进行心脏和下腔静脉的超声评估,发现她下腔静脉比较饱满。后来,给她做肺复张,PEEP上升时她的血压并没有显著下降。从这些情况侧面提示这个病人的容量可能是够的,也就是说容量反应性并不好。所以我们更倾向于这个病人休克更多的是心源性的原因。
王一民:对于基层能方便判断病人的容量反应性,还有没有其他的指标或手段?
吴小静:归根结底要判断这个病人的容量反应性好不好,需要给他补液还是脱水,有一个最简单的方法:被动抬腿试验,指半卧位的情况下,把病人放平,把腿抬起来,如果他的心率和血压出现显著的变化,心率下降、血压升高,那么说明这个病人的容量反应性是好的,可以给他补液治疗。另外也可以给他做补液试验,这也是一个判断容量反应性的方法。
詹庆元:存在体外循环的情况下,常规的一些监测血流动力学的指标,比如PICCO就不太合适,因为体外循环后温度丢失的话,会影响监测的准确性,所以现在不管是VV-ECMO还是VA-ECMO的病人,床旁超声应该是最好的并且方便大家使用的手段。
循环支持-容量管理
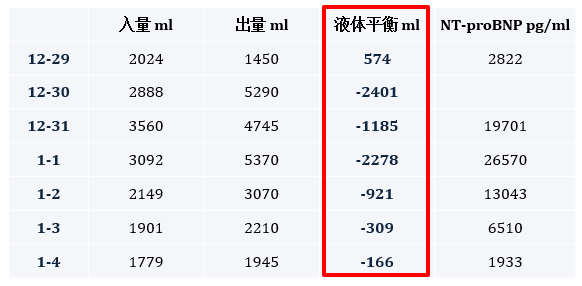
通过之前的超声以及床旁的观察发现,我们更倾向于她可能主要是心脏的问题。所以在容量管理方面,主要采取一个负平衡的情况,大家可以看到,NT-proBNP进行性的下降,持续液体负平衡一周后,心脏彩超提示心脏收缩及舒张功能较前明显改善。
下面着重关注这个病人呼吸的情况
入院后,首先明确诊断为乙流,但是还有黄浓痰,单纯甲流的病人是不会咳黄浓痰的,PCT也不会那么高,那她有没有其他合并感染的可能,也是我们当时比较关注的问题。所以入院之后尽快完善气管镜检查:
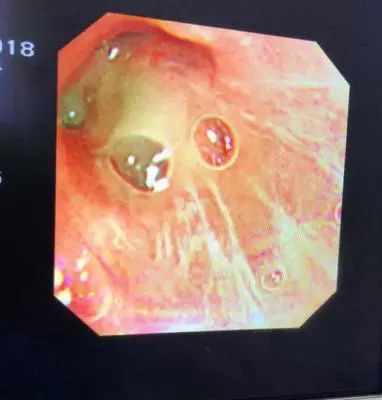
主气道及左右支气管均内较多脓性分泌物,阻塞各叶段开口,黏稠不易吸出,粘膜重度充血水肿,点片状糜烂,触之易出血,嵴水肿变钝。在这种情况下,积极的痰液引流对她来说是非常重要的,当时每日2~3次气管镜直视下痰液引流,同时每日俯卧位10~12小时,体位引流;另外对于气道粘膜散在出血点,局部渗血,大量脓血痰,我们给了肾上腺素盐水局部止血,减少气管镜次数,增加体位引流时间的治疗。
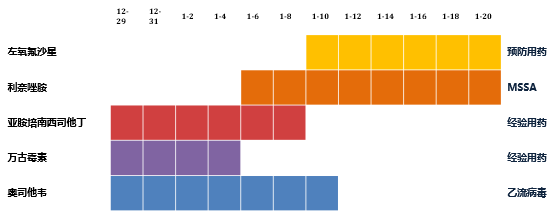
原发病治疗
病原学结果为乙型流感病毒核酸阳性,金黄色葡萄球菌阳性(苯唑西林敏感),而且是MSSA。在这种情况下更改用药治疗,考虑到她肾功能的情况,把刚入院时使用万古霉素换成利奈唑胺,当病原学结果出来后,停泰能(亚胺培南西司他丁)。
深度讨论 3
王一民:早期使用万古霉素联合亚胺培南西司他丁,是出于什么考虑?金黄色葡萄球菌而且是苯唑西林敏感的情况下,为什么不选择最简单的青霉素类药物?
吴小静:对于一个力缺伴有重症肺炎的病人,可能在初始抗菌药物选择的时候,跟没有伴有力缺的普通病人有些差别,所以选择万古霉素和亚胺培南。由于这个病人是MSSA并且青霉素过敏,所以没有选择氨苄西林,后来选择利奈唑胺。
詹庆元:PCT一般针对杆菌更强,一般杆菌的病人他的PCT更高。还有心理作用,坦率的讲,这个病人是孕妇,我们希望尽快控制住,但是我觉得越是在这个时候,越不能乱了方寸,要按照原则去使用抗生素,前提是,尽快拿到病原学结果,这样可以尽量简化治疗而并不降低治疗强度,这点也非常重要。
再说到病原学的情况,这个病人从起病开始就出现了咳黄浓痰的情况,可能起病初期她就是乙流合并金黄色葡萄球菌。
有一个研究分析了1918~1919年「西班牙流感」期间的58例尸检肺组织切片,发现细支气管、肺泡、肺泡水肿液、肺泡巨噬细胞内大量中性粒细胞浸润,说明这部分病人大部分都合并了细菌感染,最后做出的病原学结果分析发现:合并感染前3位分别是肺炎链球菌、溶血性链球菌和金黄色葡萄球菌。所以说,金黄色葡萄球菌的合并感染对于重症流感病人是很常见的。
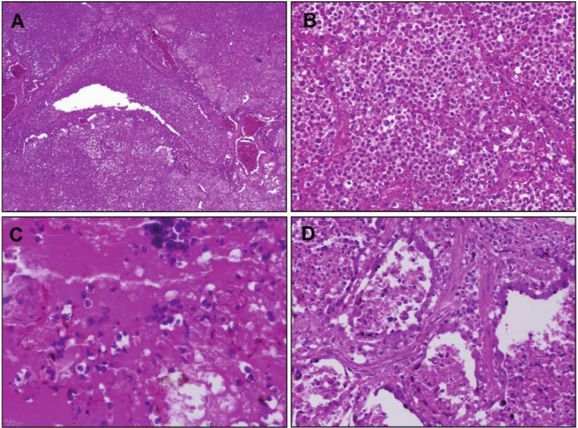
这篇文献是2009年因重症流感死亡的34例死亡患者尸检分析,它的组织切片都是充满了大量中性粒细胞浸润,有55%发现细菌感染证据,33%有明确病原学。由于2009年抗生素的使用已经很广泛,可能一大部分病人在早期都已经使用过抗生素,而且1918~1919年的时候还没有抗生素,所以上一个研究(1918~1919年「西班牙流感」期间的58例尸检肺组织切片)应该是最原始的一个细菌感染的状况。2009年我们尸检分析情况也发现:合并细菌感染最主要是金黄色葡萄球菌和肺炎链球菌。
最后总结发现,合并细菌感染的重症流感患者更容易发生休克(21 vs. 10%;P=0.0001),更容易在入住ICU时需要机械通气的治疗(63% vs. 52%;P=0.005),ICU住院时间更长(median 7 vs. 6 days;P=0.05),住院病死率更高(31% vs 21%;P=0.002),而且如果这个病人是免疫抑制的病人(RR 1.57; 95% CI 1.20–2.06;P=0.0009)、入ICU时合并金黄色葡萄球菌感染(RR 2.82; 95% CI: 1.76–4.51;P<0.0001)是死亡的独立危险因素。
那么,不同亚型的流感病毒的共患细菌都有什么?
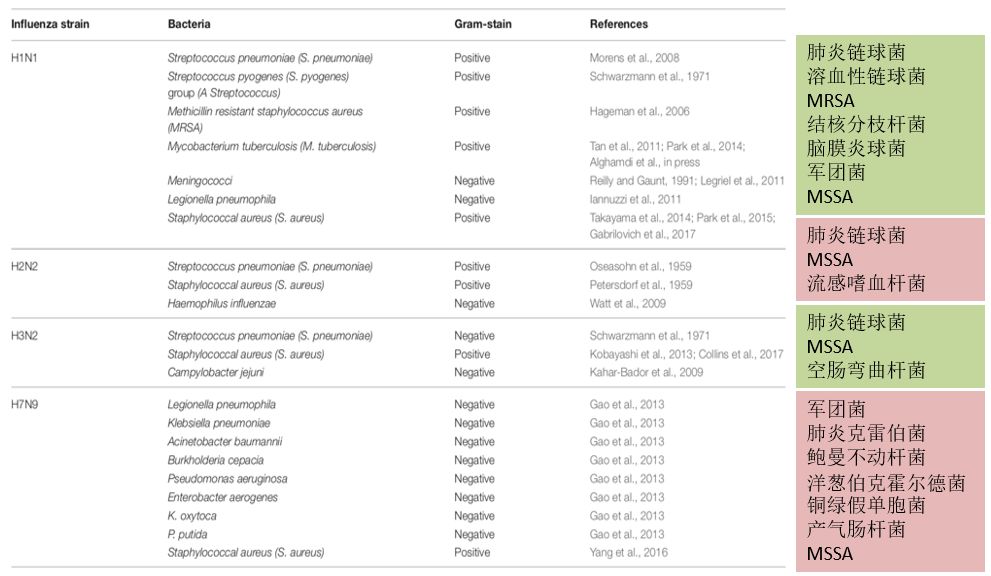
跟大家分享一下我们的经验
2017年12月~2018年3月单中心重症流感64例,其中5例(7.8%)合并金黄色葡萄球菌感染,更加显著的是19例(29.7%)合并曲霉感染,有13例(20.3%)合并 CMV 感染,还有2例(3.1%)合并RSV 感染。
初战告捷——逐渐好转
再次回到这个病人,经过我们初期的处理,包括给她进行积极的呼吸支持、循环支持、痰液引流、抗感染的治疗,可以看到早期治疗的结果比较好:体温、PCT逐渐降低,胸片也是逐渐好转的情况。
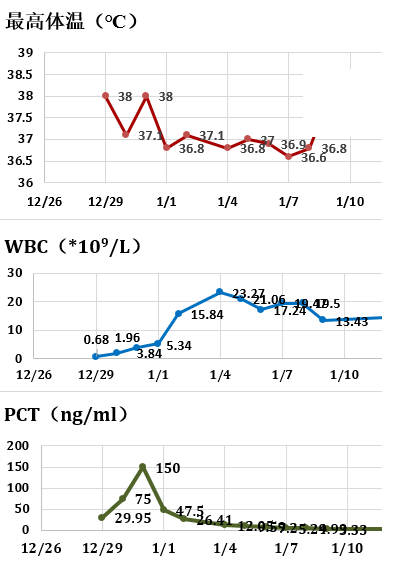
僵持
但在之后大概接近1个月的时间里,进入了一个持久、僵持的状态。这个病人开始出现院内获得性肺炎,开始反复出现洋葱伯克霍尔德菌、鲍曼不动杆菌、铜绿假单胞菌,血的GM升高。
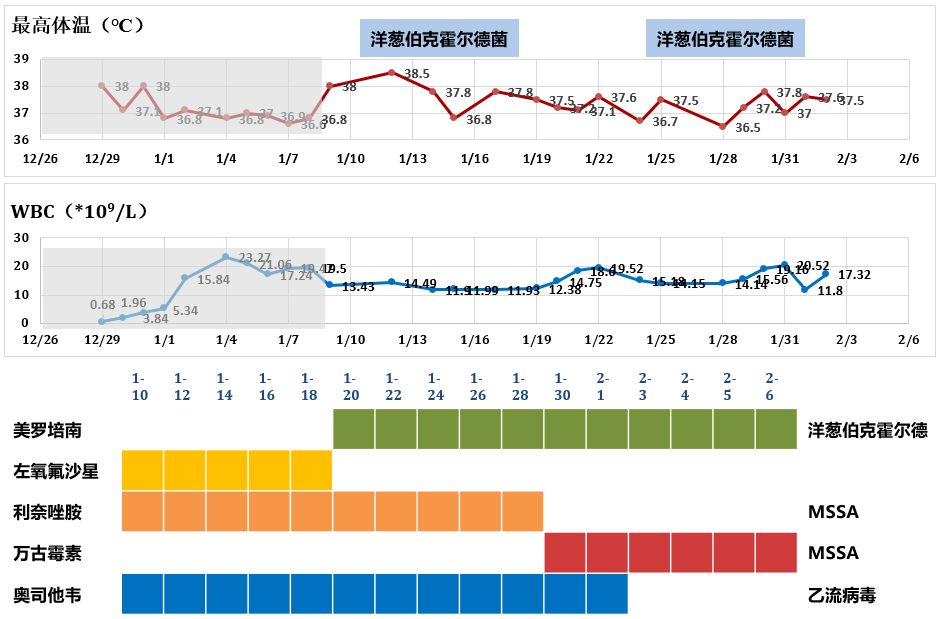
柳暗花明
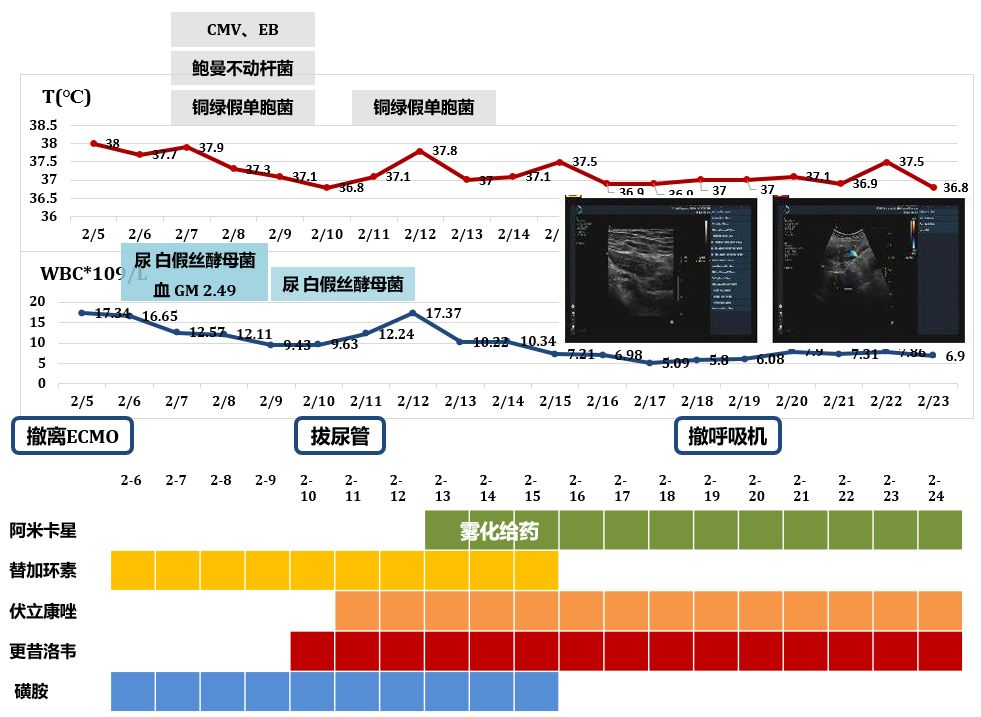
在这种情况下,我们1月29日给她进行气管切开,2月5日撤离ECMO,2月19日撤离呼吸机,这个过程很漫长,没有之前那么惊心动魄,但也非常曲折。
看一下影像变化
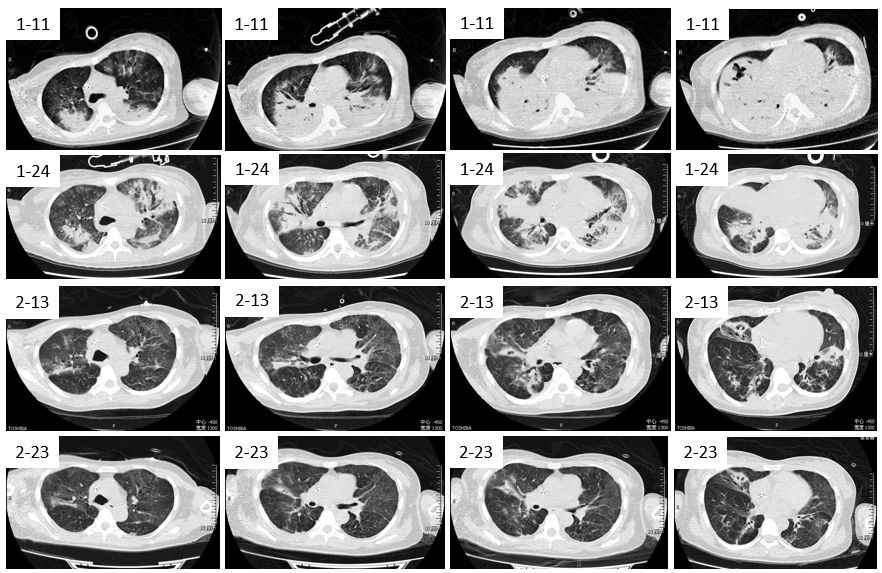
早期1月11日,可以看到双肺下的一个大实变,逐渐实变慢慢吸收,到最后,转出ICU之前,2月23日时肺里的影子就吸收的差不多了。所以从这里也可以看到,对于重症感染的病人,肺修复的时间非常漫长。
最后总结一下这个病人所经历的「呼吸支持大事件」:12月26日起病,12月29日(起病第3天)气管插管,说明她的进展是很快的,气管插管的当天就用了VV-ECMO支持,在1月29日(起病第34天)进行气管切开,2月5日撤离 ECMO(37天),2月19日撤离呼吸机,2月26日(整整两个月)转出 ICU。
深度讨论 4
王一民:在撤离ECMO的问题上,对于同时上了呼吸机和ECMO的病人,在面对病情好转的时候,先撤哪个?
吴小静:如果先撤ECMO,病人就不再需要抗凝,ECMO相关并发症包括大出血、血栓,这些问题都可以不用担心;如果先撤呼吸机,最担心的VAP的问题就可以不去考虑。现在常规来说,对于同时上ECMO和呼吸机的病人,目前根据我们中心的情况,为了减少院感的发生,我们现在更多的倾向是先撤呼吸机,留ECMO,慢慢等病人肺功能恢复后,再撤离ECMO。但并不是所有病人都适合这样,因为如果撤掉呼吸机,那么病人必须满足一些条件,比如清醒、咳痰能力是好的。对于病例中的病人来说,她神志清醒,但痰量多、咳痰能力弱。所以我们先给她进行气管切开,然后撤离ECMO,这样相当于有一个通道给她做痰液引流。
詹庆元:对于这样的病人我们自己体会是,几乎最后所有活着的病人都是因为感染控制的好,不管是原发性感染还是继发的院内感染,死亡的病人往往是继发院内感染而死亡。所以院感的防控是一件特别重要的事情。病例中的这个病人,首先应该转到单间,防止流感的传播,对本人进行一个保护性的隔离;还有在意识上很重要,对于医护人员来说,一定要注意院感的问题,因为院感实际上是一个从上到下管理能不能落实的问题,并没有多深奥的技术,我觉得我们在这方面做得还不错。
但是后期仍然不可避免的出现了院内感染,比如鲍曼不动杆菌、铜绿假单胞菌、洋葱伯克霍尔德菌都是我们常见的院内感染,后期出现这些问题后,我们能做的事情有这样几个:
① 引流:这种病人引流比一般的病人更难,因为上ECMO的病人,肺本身有实变,咳嗽、咳痰能力就很差,而且本身肺里的气就很少,如果肺里没有气,咳痰是咳不出来的,所以这个病人每天给她做2~3次气管镜,包括12小时左右的俯卧位通气,就是要给她充分引流。
② 尽管出现了很多鲍曼不动杆菌、铜绿假单胞菌,我们用的抗生素还是相对还是比较简单:阿米卡星雾化针对铜绿假单胞菌,替加环素针对鲍曼不动杆菌,后期由于出现了院内的CMV感染,所以增加了更昔洛韦,磺胺和伏立康唑用来预防,因为这种病人抵抗力确实很低。这个病人经过这些治疗后,体温、血象逐渐降低,影像学有所好转。
③ 还有一个要强调的同样也是一个教训:这个病人应该早做气管切开,因为早期气切以后气道的管理会好很多,否则这个病人上ECMO又气管插管的话,镇静甚至是肌松药的用量会很大,会更影响痰液引流,后期的院感很难避免。但是在ECMO同时做气切,又有一个问题——容易出血,因为她使用肝素,所以早切能不能改善预后或者降低院感发生的风险,是需要我们考虑的。所以我们现在的做法,如果条件允许,在上ECMO之前,能把气管切开最好,实在不行,上完之后尽快把气管切开,在切的前后和整个切的过程中,短时间停用肝素,累积起来前后加在一起大概24小时,发现大部分病人还是比较安全的,但局部出血还是需要一段时间处理。
再有一个,清醒ECMO是防止VAP非常有效的办法,但是这个病人实施起来很困难,她的痰太稠,气管插管拔了以后,如果痰出来,清醒ECMO肯定会失败。总结起来,这个病人的核心是感染,同样流感后期的核心也是感染,不管是合并感染还是共感染,感染的防治应该是综合的,而院感的综合防治应该是需要一个团队一起来做的、最为重要的一件事情。这样的话才可能会改善病人的生存率。
王一民:有没有撤离ECMO或撤离气管插管之前要达到的标准?
詹庆元:目前没有,我们自己也正在摸索这个标准。对于ARDS清醒ECMO相关的文献是极少的,我们正在做这方面的观察,就是在做ECMO之前,我们会给她做一个类似于SBT,就是自主呼吸试验的一个心肺的评价,我们把它叫做ECMO CPT,但正在摸索中,这个点怎么把握不太清楚。我们每次做ECMO的时候都特别纠结,到底先撤气管插管还是先撤ECMO这根管子,实际上是要综合很多因素的。
王一民:对于感控还有其他推荐的手段吗?
詹庆元:现在两大院内感染,血流感染和VAP(呼吸机相关肺炎)。对于血流感染,我们基本能把控住,但是对于VAP,我们还缺少特别有效的能推荐给大家的手段,像清醒ECMO这些策略我们也在摸索的过程中,还需要积累一些经验。
下面回到孕妇的情况,为什么孕妇是重症流感的好发人群?
在2009年流感期间,美国CDC监测发现孕妇是重症流感的好发人群,死亡率异常增高,在Lancet杂志上发表文章警示:2009年4月15~5月18日(疫情爆发的第一个月),因甲流住院患者34人,其中孕妇11人(32%),人群发病率:每10万孕妇0.32人,而在普通人群中每10万人0.076人,所以这个比例是非常高的,在早期的那一个月,4月15日~6月16日期间(美国甲流高发期),6名孕妇因重症流感死亡,死因均为ARDS。首次提出孕妇可能是重症流感的高风险人群。
在之后的一个文献里也分析了2009年美国甲流期间孕妇的情况:789名孕妇因流感肺炎住院,多数为孕中期或孕晚期,其中280人(35.5%)入住 ICU,86人(10.9%)死亡,30%孕妇发生早产,死亡患者中78%合并有基础脏器疾病,最后提出孕妇早期治疗可降低ICU 住院率、机械通气率及死亡率。
在2018年的IDSA指南中也明确提出,孕妇是重症甲流的高危人群:

为什么孕妇易感,容易发生重症的情况呢?
流感感染抑制妊娠发育和子代健康
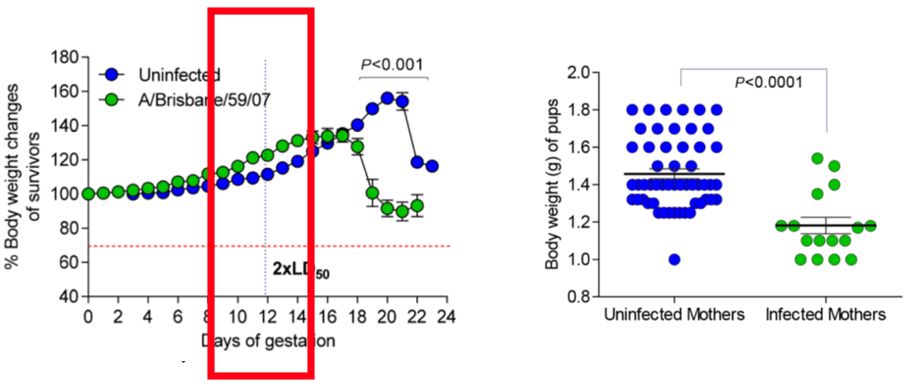
这是一个小鼠试验,在正常情况下,无论是人还是小鼠,怀孕后体重应该是越来越高的,但是我们从下图可以看到,感染甲流后孕鼠的体重不增反降(左),而感染组新生幼鼠的体重显著低于非感染组(右)。
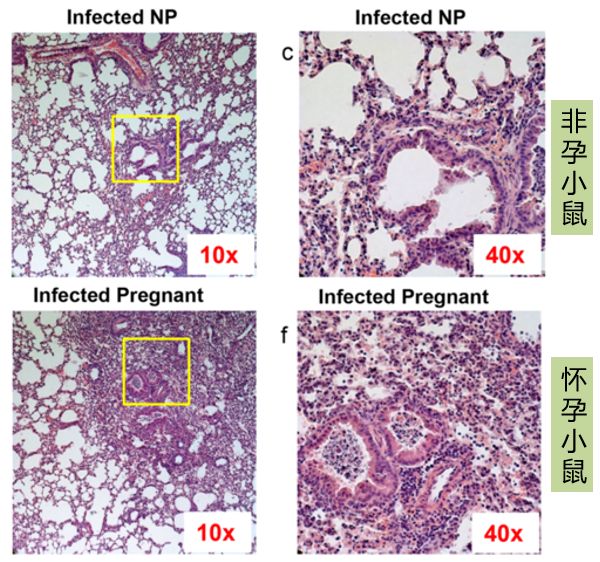
妊娠使流感所致的肺部炎症加重
从肺部切片里也可以发现,妊娠期的小鼠感染流感后肺部炎症反应强于非妊娠小鼠,但胎盘中并未检测到病毒复制。
流感病毒影响妊娠期小鼠激素表达
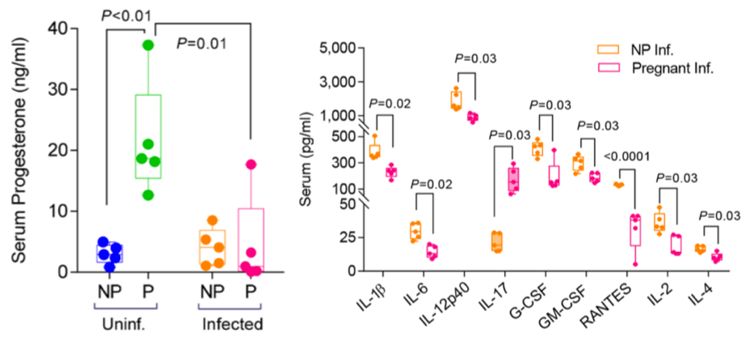
可以看到,流感感染可引起血清孕酮的分泌显著降低(左),这个可能是导致孕妇早产或流产的一个主要因素,因为孕酮是维持孕期的主要激素之一,但是流感感染以后,可以引起血清孕酮的分泌显著降低。而妊娠可引起流感后促炎因子和趋化因子的过度表达(右),这个可能解释了为什么孕妇容易发生重症流感。
参考文献
[1] ARTICLES|VOLUME 7, ISSUE 1, P69-89, JANUARY01, 2019
[2] Figure 3: Influenza lower respiratory tract infection mortality rate per 100 000 for all ages, 2017
[3] Berlin ARDS Definition, 2012 Intensive Care Med, 38: 1573
[4] The New England Journal of Medicine MAY24,2018 VOL,378 NO.21
[5] J Infect Dis.2008 October1;198(7):962-970.
[6] Arch Pathol Lab Med.2010February;134(2):235.
[7] Todd W.Rice, et al.Crit Care Med.2012 May;40(5):1487-1498.
[8] August 2017|Volume 7|Article 338
[9] Lancet2009;374:451-58
[10] JAMA.2010 April21;303(15):1517-1525.
[11] PLoS Pathog. 2017 Nov; 13(11):e1006757.
专家介绍

詹庆元
博士、主任医师、教授,北京协和医学院博士研究生导师,中日医院呼吸与危重症医学科四部与五部主任。中国医师协会呼吸医师分会危重症医学工作委员会主任委员,中华医学会呼吸病学分会危重症专业组副组长。

王一民
中日医院呼吸与危重症医学科主治医师,中国医师协会呼吸分会青年委员会委员,中国医疗保健国际交流促进会临床微生物与感染分会委员。

吴小静
博士,主治医师。就职于中日医院呼吸与危重症医学科四部。从事危重症医学工作6年余,熟练掌握ICU基础理论及各项支持技术,如危重症患者的呼吸支持、血流动力学管理、CRRT、ECMO等。主要研究方向为重症肺炎的诊治及严重呼吸衰竭的支持治疗等。
特别鸣谢
东阳光药
中日医院国际远程会诊中心
对本季直播的大力支持
除此之外
肥胖流感患者有哪些救治实例和要点?
敬请关注下期内容


