推荐语
老年男性因高热不退入院,2015年发现肺结核未治疗,2017年的治疗不规范;患者又有20余年糖尿病史,近期血糖控制不佳,治疗期间出现了酮症酸中毒、高钾血症等,十分棘手……
结核菌复发?耐药结核产生?混合感染?为何患者这次查的T-SPOT、PPD均为阴性?患者是否有感染NTM的可能?高龄患者抗结核药物该如何选择?此类患者要及时进行哪些检查?
华山医院感染科主任张文宏教授、中山医院宋元林主任与瑞金的专家们一同参与到这场MDT中,做了权威全面的会诊。
老年男性,90岁,急性起病。
咳嗽、咳痰伴高热3周,先后予以头孢他啶、莫西沙星、特治星、美平、万古霉素、大扶康抗炎,仍有发热,2018年8月23日入住RICU。
既往史:有糖尿病病史20余年,平素使用胰岛素,近期血糖控制不佳。有冠心病,房颤,高血压,前列腺增生,高尿酸血症,慢性肾功能不全病史。
结核相关既往史:
2015年9月,患者体检时胸部CT提示「两肺上叶多形性变,考虑结核可能大,右上肺部分支气管扩张」,查结核感染特异细胞检测阳性(>400pg/ml),2015.10第一次入住上海市肺科医院,进一步查T-SPOT A抗原40个,B抗原10个,痰涂片找抗酸杆菌(-),予以静脉抗炎治疗,待培养结果。
2015年12月17日,痰快培结果:结核分枝杆菌,SmHREAmCmOfx(链霉素,异烟肼,利福平,乙胺丁醇,阿米卡星,卷曲霉素,氧氟沙星)敏感;
2015年12月31日,痰慢培结果:结核分枝杆菌阳性,1个菌落。患者当时无呼吸道症状,未遵医嘱进一步随访及治疗。
2017年11月,因血糖控制不佳住院,当时有咳嗽、咳痰,12月7日,查痰涂片找结核杆菌(++++)。
2017年12月11日,第二次入住上海市肺科医院,查痰涂片(+++),痰PCR扩增仪提示结核杆菌DNA阳性,诊断为「继发性肺结核,涂(+),进展期,初治」。
12月15日,开始予以HRZ(肾功能不全,肌酐144umol/l,Z减量)治疗:异烟肼0.3 qd;利福喷汀 0.45 biw;吡嗪酰胺 0.25 tid。服药后出现心悸、皮肤瘙痒、明显纳差,12月30日,复查生化提示肌酐166umol/l,尿素氮17.1mmol/ml,尿酸655umol/l,嘱停抗痨药物,症状好转后逐一增加药物。
2018年1月2日出现酮症酸中毒,高钾血症,肾功能不全,转回综合性医院治疗。家属诉服用抗痨药物2个月(具体不详),复查痰涂片转阴后自行停药。
否认吸烟饮酒史。
专科体检
查体:T 37.6℃,HR 92次/分,血压127/76mmHg,R 24次/分
神志淡漠,嗜睡,精神萎靡,体形消瘦,对答基本切题,平车推入病房。全身皮肤散在疱疹结痂,口唇无紫绀,两肺呼吸音低,可闻及散在湿啰音,未及明显哮鸣音。心律不齐,第一心音强弱不等,各瓣膜区未及病理性杂音。腹软,全腹未及明显肿块,肝脾肋下未及。双下肢无明显浮肿。
实验室检查
2018年8月24日:
血气分析:酸碱度 7.41,氧分压 10.64kpa,二氧化碳分压5.73kpa,氧饱和度 95.7%(吸氧3L/min)
血常规:白细胞计数14.21↑x10^9/L,中性粒细胞91.0↑%,淋巴细胞3.8↓%,血红蛋白92↓g/L,血小板计数221↑×10^9/L
生化:前白蛋白84↓mg/L,总蛋白60↓g/L,白蛋白22↓g/L,白球比例0.58↓,肌酐171μmol/L,尿酸416μmol/L,钠145mmol/L,钾3.67mmol/L,氯106mmol/L
Pro-BNP:氨基末端B型利钠肽前体7023pg/mL
CD3、CD4、CD8计数:CD3绝对计数408↓个/μl,CD4绝对计数309↓个/μl,CD8绝对计数97↓个/μl,CD3(+) 59.5%↓,CD3(+)CD4(+) 37.9%, CD3(+)CD8(+) 28.6%
降钙素原:11.02pg/ml
糖化血红蛋白:10.7%
2018年8月27日:
T-SPOT:T-SPOT结核感染T细胞(A抗原)7,(B抗原)0
2018年8月28日:
痰涂片:找到抗酸杆菌 3条/300视野,Xpert(+),利福平敏感;痰培养:热带假丝酵母菌,念珠菌
2018年8月29日:
痰涂片:找到抗酸杆菌5条/300视野
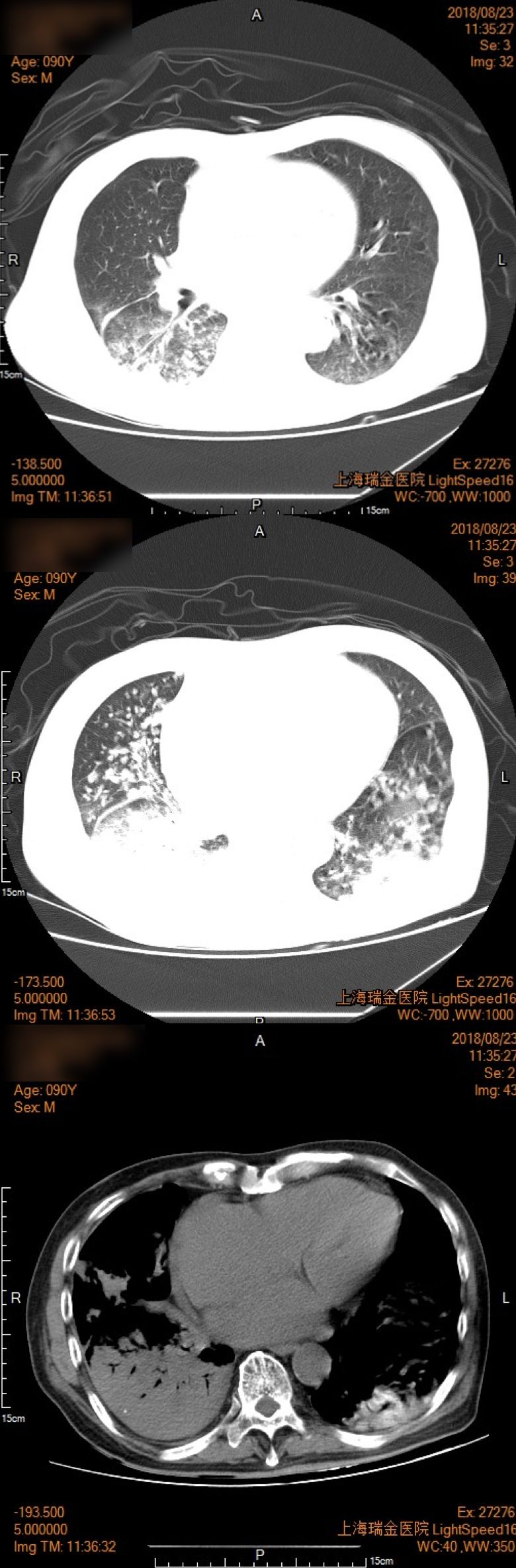
影像学检查 2018年8月23日
胸部CT:两肺散在斑片、条索、结节影,两下叶为著,局部实变,可见支气管充气征。两肺尖胸膜增厚伴钙化。
诊断及鉴别诊断
1、继发性肺结核,涂阳,复治
2、II型糖尿病
3、冠状动脉粥样硬化性心脏病
4、心房颤动
5、心功能III级(NYHA分级)
6、高血压3级(极高危)
7、前列腺增生
8、高尿酸血症
9、肾功能异常
10、电解质紊乱
11、贫血
病原菌鉴别:MDR/XDR-TB;混合感染
初始治疗
收治RICU 后予以吸氧,加强营养支持,监测出入水量,胰岛素泵控制血糖,给予舒普深 3.0 q12h、万古霉素 0.5 qod、大伏康 0.4 qd抗感染。
诊疗经过
患者转归
体温平稳,鼻导管吸氧 3L/min,心率70bpm,氧饱和度98%。
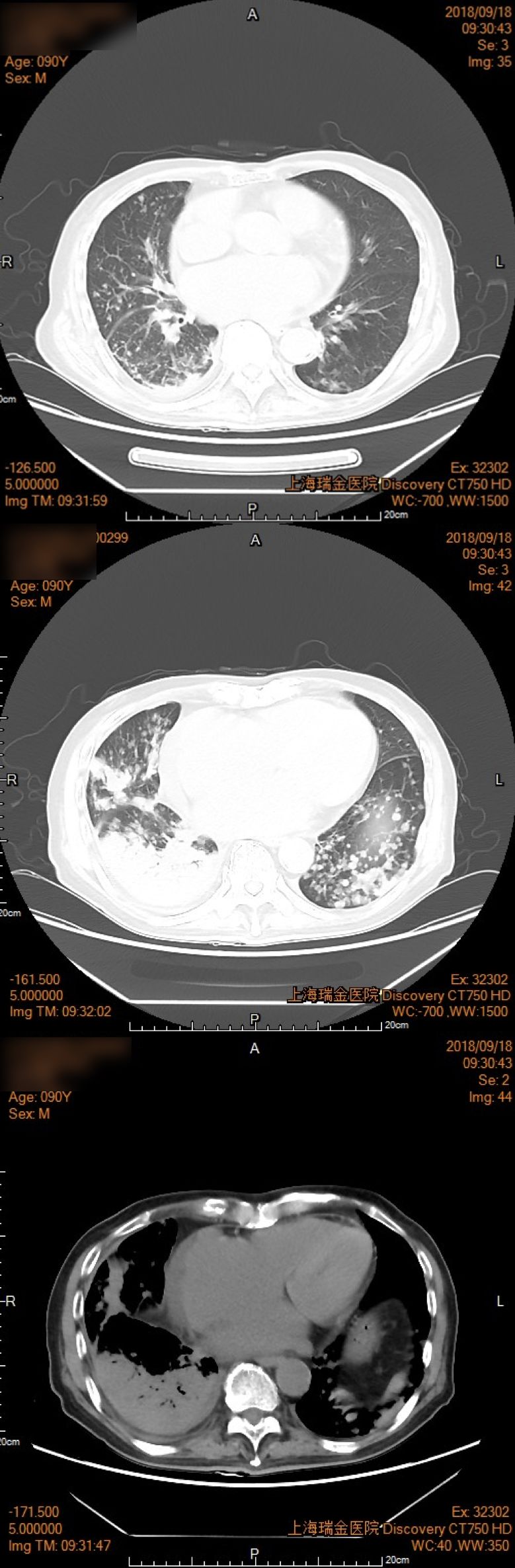
复查胸部CT:两肺渗出、实变影有所吸收。
2018年8月23日
2018年9月18日
本病例诊疗过程中值得思考的问题请大家讨论:
- 该患者此次查T-SPOT、PPD均为阴性的原因?
- 该患者是否有感染NTM的可能?
- 高龄患者抗结核药物的选择?
利奈唑胺药物在耐药结核二线治疗中为推荐用药,但对血小板影响大,尤其在老年患者中,副作用与年龄呈密切相关。推荐利奈唑胺谷浓度维持在2~7ug/ml。该患者应用利奈唑胺时痰涂片结果未出,用药后体温明显下降,监测血药浓度发现利奈唑胺谷浓度达到11ug/ml,利奈唑胺减量应用,9天后因血小板减少停药,停药后体温稳定,血小板逐渐恢复至正常。所以,在临床应用时,监测药物浓度至个体化治疗有很好的指导作用。
该患者2015年发现肺结核,未治疗。2017年治疗了,但不规范,这样容易导致结核菌的复发以及耐药结核的产生。该患者为免疫低下人群,长期居住在医院,所以T-SPOT、PPD阴性不能排除结核感染。患者在2017年治疗期间出现酮症酸中毒,高钾血症等,与其血糖控制不佳有关,而血糖与结核也有密切关系,所以糖尿病人发生结核菌感染,一定要注意控制血糖水平。另外,这个患者在发病时,即使痰涂片找到结核分枝感染,也不能排除混合感染可能,应该及时做支气管镜检查,获取下呼吸道标本或者BALF送检病原微生检测。
NTM好发的人群为老年人;合并有支扩病史;有空洞样病灶;病程冗长。该患者X-PERT阳性,可以诊断结核分枝杆菌感染,而且利福平敏感,85%以上异烟肼也敏感。但X-PERT不能检测出NTM,是否合并有NTM还是要等待培养结果。而且建议这个患者做NGS结核药物敏感性试验,对于选择药物治疗很有帮助。T-SPOT,PPD阴性可能与机体免疫低下有关。CD4细胞绝对计数小于500个/ul,T-SPOT假阴性率升高,CD4细胞绝对计数小于250个/ul,T-SPOT对大多数都为阴性。利奈唑胺治疗结核,推荐剂量为600mg/天,这样的话不良反应出现较晚。如果痰培养没有耐药结核菌,那么利奈唑胺就可以停用。但是在结核复治的病人中,MDR-TB比例高达25%,所以还是要强调做药敏。
结核病变有个特点,影像学表现重,临床结核中毒症状重,但氧合影响不大,该患者两肺都有渗出实变,但没有呼吸衰竭,这点也支持结核的诊断。该患者起病时PCT明显升高,需要考虑到合并细菌感染可能,尤其是金黄色葡萄球菌。利奈唑胺对金葡菌效果也很好。这类患者,有条件的话还是要早做支气管镜,一个是解决引流问题,一个是获取标本反复送检微生物学检查,以指导医生抗感染治疗方案的选择。
我国是结核的高发国家,虽然做了很多的工作,开放性结核的患者也不在少数。所以我们要重视结核的早期发现和规范化治疗。结核治疗不规范,很容易诱导耐药菌的产生,增加治疗的难度。高龄的结核患者要根据自身情况,肝肾功能,消化道功能等具体分析,药物大多需要减量,但疗程要延长。痰菌阳性的患者要做好消毒隔离,尽量减少传播的可能。
同意宋教授的意见,该患者整个病程是否完全可以用肺结核一个疾病解释还有待商榷,我本人倾向是个混合感染,而不是单纯的结核菌感染。其次,感染性疾病非常强调引流,该患者需要支气管镜引流,同时也获得病原学依据。第三,该患者服用利奈唑胺当天就出现断崖式体温下降,跟利奈唑胺是否相关?值得怀疑。
基本同意前面几位专家的意见,同意肺结核合并其他细菌感染。对于老年人肺结核治疗,可能不能追求大剂量、短疗程,需要根据患者的肝肾功能,降低剂量,延长疗程,但因为高龄,完全放弃抗结核治疗不足取。第三,进入NGS年代,复治结核患者更应强调药敏,根据药敏,选择药物治疗,这个非常重要。
感谢各位感染界的顶级专家莅临呼吸科参加病例讨论。这次的病例选取虽然都是常见病,但值得讨论的地方很多,今天也感谢各位专家提出宝贵意见。今后,我们会定期开展此类学术活动,以期在感染领域,各科各专业能相互取长补短,共同进步。


