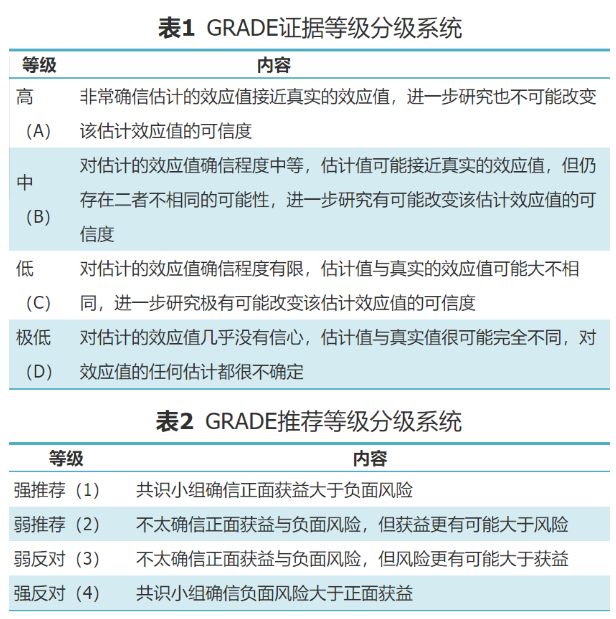
摘要
多个癌症协会和专业医疗组织建议将姑息治疗纳入常规肿瘤治疗,但姑息治疗的最佳模式和时机尚无定论。在我国,肺癌是疾病负担最重的肿瘤,本共识面向所有涉及肺癌姑息治疗的学科,根据肺癌姑息治疗现状,结合国内外姑息治疗指南、医学循证证据及临床实际情况,针对肺癌姑息治疗的定义、时机、模式以及不同症状的评估和治疗等给出便于临床实操的建议,旨在提高我国肺癌患者及照护者的生活质量,提高我国肺癌姑息治疗的水平。
全球每年有超过5 680万人需要接受姑息治疗,而能够获得姑息治疗的患者仅占其中的12%[1]。成人姑息治疗的最大单一疾病组是癌症,占全部需要姑息治疗疾病的28.2%[2]。2020年全球癌症统计报告显示:我国肺癌新发病例数和死亡数均位列全球第一[3]。近80%非小细胞肺癌(non-small-cell lung cancer,NSCLC)患者诊断时即为晚期,失去了最佳的手术时机,由于晚期肺癌治疗的疗效有限,其5年生存率不高[4],因此,我国肺癌姑息治疗的需求较高、负担较重。
临床实践中,肿瘤医生提供了大部分初级姑息治疗,整体姑息治疗的最佳方法和时机尚无共识,对于患者和照护者的教育,对姑息治疗相关医务人员的培训等问题都亟待解决[5-6]。
为改善我国肺癌患者姑息治疗的现状,提高患者及照护者的生活质量,提高我国肿瘤姑息治疗的水平,中国临床肿瘤学会肿瘤支持与康复治疗专家委员会、中国抗癌协会肿瘤放射治疗专业委员会和重庆市医药生物技术协会癌症康复与姑息治疗专业委员会组织国内肿瘤科、老年肿瘤科、缓和医疗科、安宁疗护科、姑息治疗科、疼痛科、呼吸科、营养科等学科的多位专家,检索了Pubmed、Embase、Web of Science、Medline、中国知网、万方、维普和中国生物医学文献数据库等近20年发表的文献。总论部分主要纳入国内外权威组织撰写的指南、共识和诊疗规范等;症状管理部分主要纳入系统评价、meta分析、随机对照研究和队列研究等,排除个案报道;最终对380篇文献进行分析,以GRADE协作网的指南分级标准进行分级,推荐意见根据对关键临床问题证据合成的总结,并充分考虑卫生经济学效应后作出结论(表1、2),形成本共识。
一、肺癌姑息治疗相关概念
1. 姑息治疗:是通过早期识别、积极评估、控制疼痛和其他痛苦症状,包括身体、心理、社会和精神困扰,来预防和缓解身心痛苦,从而改善面临威胁生命疾病的患者(成人和儿童)及家属生活质量的一种方法[2]。
2.安宁疗护(palliative care):以临终患者和家属为中心,为疾病终末期患者在临终前通过控制痛苦和不适症状,提供身体、心理、精神等方面的照护和人文关怀服务,以提高生命质量,帮助患者舒适、安详、有尊严地离世[7]。
3.支持治疗(supportive care):预防、治疗肿瘤本身及抗肿瘤治疗的不良反应,包括肿瘤从诊断到治疗及治疗结束后全过程所有不良反应以及生理、心理症状的处理,目的在于改善肿瘤康复、预防继发肿瘤、改善肿瘤患者生存质量及提高终末期照护质量[8]。
4.临终关怀(hospice care):由卫生专业人员和志愿者提供的生命末期照护,包括医疗、心理和精神支持,通过控制疼痛和其他症状,帮助临终患者获得平和、安慰和尊严,同时为患者家庭提供支持服务[2]。
有学者将「palliative care 」也翻译成 「缓和医疗 」
「舒缓疗护 」。在一些国家和地区,也有将姑息治疗称为 「支持治疗 」
「生命末期照护 」
「缓和医疗 」
「舒缓治疗 」等[9]。不同组织和机构对上述概念的界定不同,不同概念之间存在一定交叉,WHO姑息治疗的概念包含了临终关怀,我国安宁疗护的概念接近于临终关怀。本共识认为,在理清不同概念的同时,姑息治疗应以患者需求为中心,积极改善患者和照护者生活质量,无需过分拘泥于概念差异。
5.肺癌姑息治疗:从患者确诊肺癌开始,以患者为中心,通过早期识别、积极评估,有效控制患者疼痛、咳嗽、营养不良、癌因性疲乏等相关症状,可以与抗癌治疗同时进行,以提高患者及照护者生活质量为目的的一种积极且全方位的医疗服务。
【推荐意见】对于肺癌患者,应通过早期识别、积极评估,有效控制疼痛、咳嗽等相关症状,以患者为中心进行积极且全方位的医疗服务,不应拘泥于概念的差异而影响姑息治疗的实施(1A)。
二、治疗目标、原则和观念
1.肺癌姑息治疗的目标:无论患者处于疾病哪个阶段,无论其是否同时进行针对原发病或其他疾病的治疗,预测、预防并积极进行症状管理,以患者为中心,减少其痛苦,并关注照护者及家庭,以提高患者及家庭照护者的生活质量为目标。
2.肺癌姑息治疗的基本原则:2018年WHO发布了将姑息治疗纳入初级卫生保健的新指南[10],本共识根据该指南的姑息治疗原则,结合肺癌患者特点和我国姑息治疗现状,对肺癌姑息治疗的基本原则进行推荐。姑息治疗应从肺癌确诊开始,可以与其他以延长生命为目的的治疗同时进行;由跨学科小组向患者和家庭提供服务;通过早期筛查和评估,积极进行相关治疗以减轻症状,并关注患者的心理和精神方面变化;必要时帮助患者亲属应对患者的疾病、死亡及他们自身的居丧期悲伤。
3.肺癌姑息治疗的获益:姑息治疗可以改善肺癌患者症状,提高生活质量,延长生存时间;早期姑息治疗带来的获益可以延伸到照护者及患者家属,改善他们的生活质量;早期姑息治疗可以减少住院费用,节约治疗成本[11-18]。
4.肺癌姑息治疗的模型:
「E-warm模型 」是一种基于我国国情的肺癌早期姑息治疗技术[17,19]:E(early)指早期介入;W(whole)指姑息治疗应贯穿肿瘤治疗全过程;A(assessment)指评价患者的状况、整体需求;R(revaluation)指动态评估,根据临床反馈持续改善干预策略;M(management)指肿瘤姑息治疗的多学科会诊。陈梦婷等[17]的研究证实,对晚期NSCLC患者采用E-warm模型姑息支持治疗可以提高患者的生活质量,改善患者心理和营养状况。
5.肺癌姑息治疗开始的时机:对于任何病期的患者,均应尽早开始姑息治疗,并应考虑将常规的症状筛查纳入姑息治疗之中[20-22]。肺癌患者在首诊时应进行姑息治疗需求筛查,并在整个病程中以适当的时间间隔,根据临床需求进行姑息治疗的筛查和评估。
【推荐意见】姑息治疗的目的是提高患者、家属以及照护者的生活质量(1A)。推荐采用 「E-warm模型 」(1A)。患者在确诊时即可开始接受姑息治疗,并贯穿治疗全程,对于未能在疾病早期开始姑息治疗的患者,在后续疾病管理中,仍应积极开展姑息治疗(1A)。
三、治疗前评估及组建团队
1.肺癌姑息治疗的目标设定:确定目标应由姑息治疗团队、患者及家属共同商定,并达成共识。晚期肺癌患者5年生存率不高,疾病变化快,应随患者病情改变而更新目标,并在目标制定中共享决策[23]。
2. 专业姑息治疗团队的创建[24-27]:姑息治疗以跨学科团队(interdisciplinary team,IDT)合作为基础,医生、护士、药师、社会工作者、心灵关怀师、理疗师等通常是IDT主要成员,成员的主要职责见表3。

3.肺癌姑息治疗前的总体评估主要包括以下几个方面:(1)患者特征的评估是以患者为中心进行姑息治疗的前提,包括患者的心理社会困扰、教育和信息需求、影响姑息治疗和护理的文化因素等;(2)抗癌治疗的获益、负担;(3)患者、家庭、照护者的目标、价值观、期望、优先事项;(4)需要进行管理的症状(对疼痛、咳嗽、呼吸困难、厌食、恶液质等进行筛查);(5)实施姑息治疗的团队及工作人员面临的挑战(如工作压力、使用评估量表、治疗药物可及性等)。
【推荐意见】开始进行姑息治疗之前,应以患者为中心,由IDT团队、患者及家属等共同商定个体化的姑息治疗目标,并在开始姑息治疗前进行评估(1A)。
四、肺癌常见症状的姑息治疗
姑息治疗针对症状涵盖的范围不仅包括癌症本身所致症状,同时也涵盖因癌症治疗所引起的症状。
(一)癌症疼痛
癌症疼痛简称癌痛,是指癌症、癌症相关性病变及抗癌治疗所致的疼痛。有数据显示,86%的肺癌患者存在癌痛[28],肺癌术后癌痛发生率为25%~33%[29]。
1.筛查与评估:患者在每次就医时必须筛查疼痛[30],并进行详尽的癌痛评估。推荐采用数字评估量表(numerical rating scale,NRS)进行癌痛评估。对于语言表达困难和交流障碍的患者可使用面部表情疼痛评分量表。6D疼痛评估量表是一种简明多维的疼痛评估工具,将NRS评分,疼痛对功能、情绪、睡眠的影响,神经病理痛的判断和爆发痛的评估作为指标,可以综合评估疼痛情况,且操作简单。评估应遵循 「常规、量化、全面、动态 」的原则,具体可参见《癌症疼痛诊疗规范(2018年版)》[31]。
NRS将疼痛程度用0~10这11个数字依次表示,0分表示无痛,10分表示能够想象的最剧烈疼痛。由患者自己或由医护人员帮助患者理解后,选择一个最能代表自身疼痛程度的数字,具体见图1。按照疼痛对应的数字,将疼痛程度分为:轻度疼痛(1~3分)、中度疼痛(4~6分)、重度疼痛(7~10分)。

图1 数字评估量表示意图
2.治疗:癌痛以药物治疗为主。药物治疗的一般原则[30-33]:(1)口服给药:为首选方式,如果患者存在严重的恶心、呕吐或吞咽困难以及肠梗阻等特殊情况,或不能耐受不良反应,可选用其他途径;(2)按阶梯用药:根据患者疼痛程度,有针对性地选用不同性质、作用强度的镇痛药物;(3)按时用药:按规定时间间隔规律性给药;(4)个体化给药:根据患者病情和癌痛缓解药物剂量,制定个体化用药方案;(5)注意具体细节:密切观察患者疼痛缓解程度和机体反应情况,注意药物联合应用时的相互作用,并及时采取必要措施,尽可能地减少药物的不良反应。
3.难治性癌痛的治疗:约10%~20%的癌痛属于难治性癌痛[34]。多数难治性癌痛患者,往往药物治疗效果欠佳或者出现不能耐受的不良反应。微创介入治疗即所谓的 「癌痛四阶梯镇痛疗法」可使相当一部分患者从中获益[35]。患者自控镇痛(patient controlled analgesia,PCA)是由医护人员根据患者身体状况和疼痛程度,预先设置镇痛药物的剂量,再交由患者 「自我管理 」的一种镇痛技术。PCA的临床推荐[34,36]:(1)可用于阿片类药物的剂量滴定,频繁爆发痛的控制,吞咽困难、胃肠道功能障碍以及临终患者的持续镇痛治疗;(2)不推荐μ受体部分激动剂或激动-拮抗剂;氢吗啡酮适合持续模式给药(静脉或皮下),镇痛效价优于吗啡;不推荐羟考酮注射剂用于鞘内给药;(3)临终患者的镇痛治疗方案中通常需要联合镇静药物,并参考近期治疗方案,首选推荐咪达唑仑联合吗啡持续输注。
【推荐意见】推荐使用NRS、6D疼痛评估量表进行疼痛评估,同时遵循 「常规、量化、全面、动态 」的原则(1A)。应遵循口服给药优先、按阶梯用药、按时用药、个体化和注意细节等原则(1A)。对于难治性癌痛的治疗,PCA技术值得临床推广(1B)。
(二)肺癌相关性咳嗽
肺癌相关性咳嗽为肺癌患者因肿瘤、肿瘤并发症及肿瘤治疗引起的咳嗽[37]。咳嗽是肺癌患者最常见的症状之一,肺癌相关性咳嗽发生率为51%~75%,肺癌患者对咳嗽治疗满意度仅为11%~20%[38]。
1.筛查与评估:患者初诊时,就应对其咳嗽症状进行筛查,询问咳嗽的持续时间、时相、性质、音色,以及诱发或加重因素、体位影响、伴随症状等,对于既往存在咳嗽的患者应询问咳嗽的变化情况。可采用咳嗽症状积分、视觉模拟评分法(visual analogue scale,VAS)、数字分级法和中文版莱切斯特咳嗽问卷(Mandarin Chinese version of the Leicester Cough Questionnaire,LCQ-MC)进行评估。参见《肺癌相关性咳嗽诊疗中国专家共识》[37]。
2.治疗:病因治疗应贯穿咳嗽治疗全程,并根据患者病因变化及时调整治疗方案[37]。肺癌患者合并的非肺癌相关性咳嗽的诊疗详见《咳嗽的诊断与治疗指南(2021)》[39]。
肺癌患者往往镇咳治疗时间较长,所以镇咳治疗应兼顾疗效和不良反应[37]。中枢镇咳药物是治疗肺癌相关性咳嗽的最有效药物。推荐福尔可定作为肺癌镇咳的首选药物。福尔可定不能在体内转化为吗啡,依赖性极小,呼吸抑制作用弱,不易引起便秘,也可以用于新生儿和儿童。由于不良反应的问题,多个指南共识均不优先推荐可待因用于肺癌镇咳治疗[37,40]。在阿片类药物镇咳无效或患者不能耐受的情况下,可选用外周镇咳药。有痰的肺癌相关性咳嗽患者可考虑含有中枢镇咳药物和祛痰剂的复方镇咳药物。甲磺司特可用于肺癌手术后咳嗽治疗。皮质类固醇可用于治疗肺癌患者化疗或放射性肺炎引起的咳嗽。
【推荐意见】对于既往存在咳嗽的肺癌患者应询问咳嗽变化情况(1A)。推荐使用VAS、LCQ-MC进行评估(1A)。中枢镇咳药物是治疗肺癌相关性咳嗽最有效药物,优先推荐福尔可定(1A)。
(三)呼吸困难
呼吸困难是患者的一种主观感觉,由不同强度的多种感觉所构成[41]。50%~87%的肺癌患者有呼吸困难,常被认为是患者最痛苦的症状[30,42]。随着疾病进展,呼吸困难发生率逐渐增加,严重程度亦可逐渐加重。
1.筛查与评估:患者主观感觉是评估患者呼吸困难严重程度的金标准。应在患者首次就诊时进行呼吸困难筛查,并评估病因。可用的评估量表包括NRS、修正的呼吸困难量表(modified medical research council breathlessness scale,mMRC)等。对于无法自我报告呼吸困难的患者,可通过生命体征来于评估呼吸困难[43]。
2.治疗:呼吸困难相关病因包括肺癌的进展、治疗、急性并发症如感染或肺栓塞、合并症如慢性阻塞性肺疾病(chronic obstructive pulmoriary disease,COPD)、心力衰竭等。常见病因治疗具体见表4[30,42-43]。
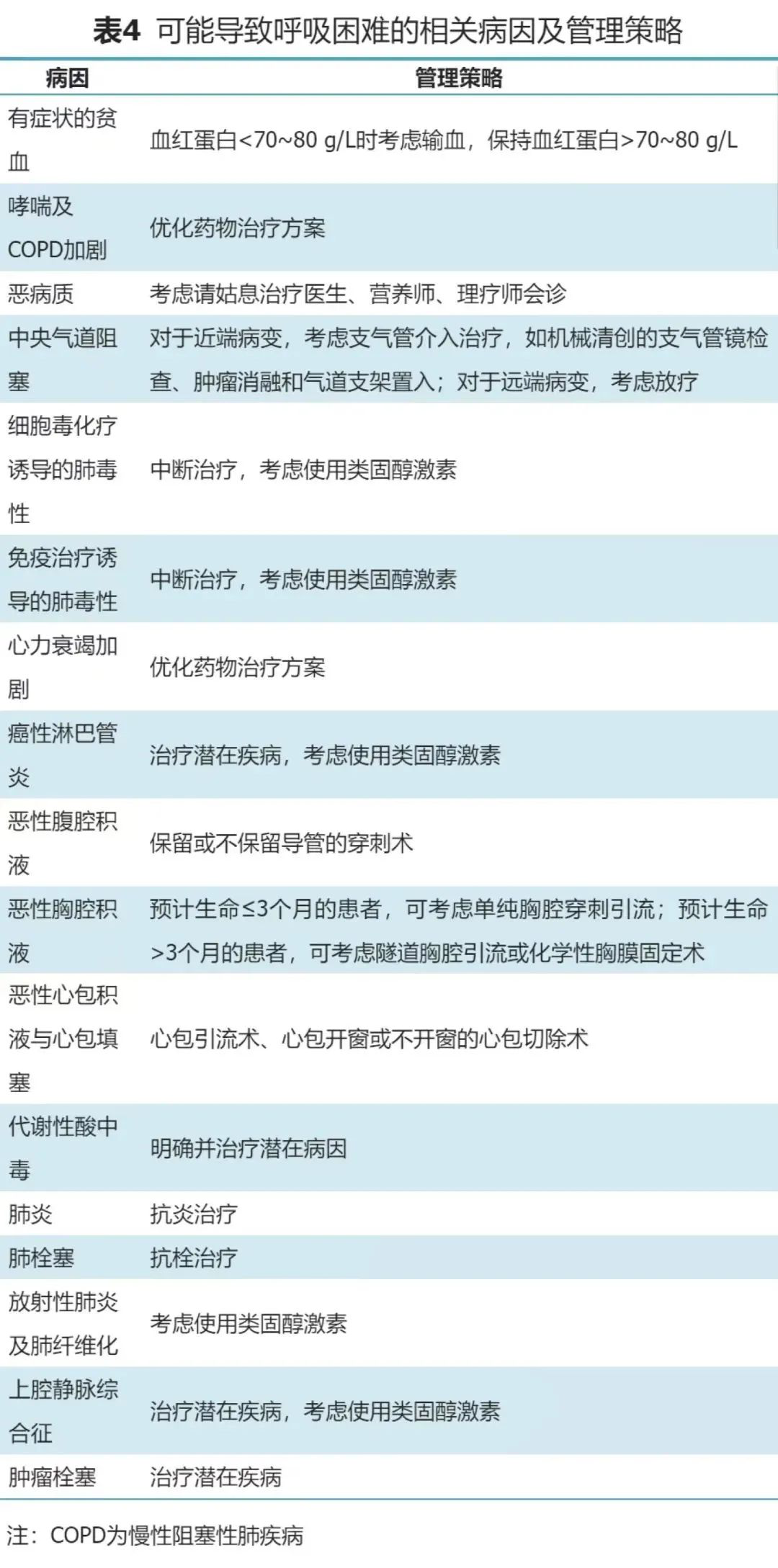
除病因治疗以外,缓解呼吸困难应首先进行非药物治疗。非药物治疗包括呼吸训练、行走或移动辅助设备、改善通风的设备、减缓患者压力,以及针灸、芳香按摩、催眠疗法等。非药物治疗无效时,可考虑药物治疗。对于阿片类药物耐受的患者,可考虑增加25%剂量,对于不能耐受阿片类药物的患者,应严格进行滴定。苯二氮䓬类药物缓解呼吸困难的证据不充分,患者存在焦虑时,可考虑联合使用,但阿片类药物和苯二氮䓬类药物联用会导致呼吸抑制,联用时应密切关注。地塞米松治疗肿瘤患者呼吸困难可能具有一定的疗效,一般在肺癌患者呼吸困难病因治疗阶段可考虑使用类固醇激素[30,43]。
【推荐意见】推荐使用NRS和mMRC进行呼吸困难评估(1A)。呼吸困难应重视病因治疗和非药物治疗,根据患者呼吸困难病因,考虑使用类固醇(2B)。阿片类药物耐受患者,可考虑增加25%的剂量,对于阿片类药物不耐受的患者,应严格进行滴定(1B)。
(四)营养不良与恶液质
肺癌患者中营养不良发生率为9.8%~45.3%[44]。严重营养不良可以造成患者生活质量下降、器官功能障碍和并发症的增加,也可能发展为恶液质,约半数肿瘤患者受到恶液质影响[45]。
1.筛查与评估:营养风险筛查2002(NRS2002)是循证依据最充分的营养风险筛查工具[46-47]。患者主观整体评估参见《中华人民共和国卫生行业标准WS/T555-2017:肿瘤患者主观整体营养评估》[48]。
2.治疗:体重下降、营养不良、恶液质患者最主要的治疗方案应为强化营养咨询,并应制定营养计划。肺癌患者是否需要营养支持计划应在充分与患者和家属沟通后共同制定。医生首先需要处理影响患者进食的症状,如有进食障碍病史,可考虑进行精神病学评估。营养管理方案应建立在改善患者进食治疗的基础上,可短期应用糖皮质激素或孕激素改善患者厌食,应用促胃肠动力药物改善患者的早饱,但需考虑可能的不良反应[47]。
肿瘤营养治疗一般包括肠内营养、肠外营养及免疫营养等方法。经口进食的肺癌患者应首选强化营养咨询。对于肿瘤恶液质患者,由于其不能摄入足够食物满足营养需求,建议补充营养剂,以口服营养补充为首选[49]。伴有营养不良或营养风险的进展期肺癌患者,放化疗期间补充 ω-3多不饱和脂肪酸能减少体重丢失、改善机体营养状态[47]。无法经口进食或 口服营养补充无法满足营养需求时,应及时给予营养治疗。肿瘤恶病质患者表现为低摄入和代谢异常,均能导致蛋白及能量负平衡,需要增加能量及营养素摄入以纠正能量-蛋白质的负平衡,高能量密度、高蛋白及高脂肪源能量配方可以减少入液量,增加患者依从性[49]。肺癌患者应首选肠内营养;当肠内营养无法实施或不能满足营养需求或希望在短时间内改善患者营养状况时,可给予肠外营养。长期或重度营养不良肺癌患者在实施营养治疗初期,肠内营养或肠外营养应从小剂量开始缓慢增加,同时采取有效措施防止再喂养综合征。出现严重放射性肠炎和营养吸收不良,肠内营养无法实施或满足机体需求时,应及时行肠外营养。
【推荐意见】推荐使用NRS2002评估营养状态(1B)。患者营养计划应在充分与患者和家属沟通后共同制定(1A)。营养管理应先从改善患者食欲和通过饮食增加患者营养摄入两方面入手(1A)。肺癌患者营养治疗应首选肠内营养(1A)。
(五)癌因性疲乏(cancer related fatigue,CRF)
肺癌患者化疗期间发生CRF的比例为79%~100%,肺癌CRF预后也较其他肿瘤差,严重影响患者生活质量[50]。
1.筛查与评估:肺癌患者初诊时就应筛查CRF,可使用NRS量表、简易疲乏量表(brief fatigue inventory,BFI)、Piper疲乏修订量表(the revised piper fatigue scale,PFS-R)等进行评估。相关量表和评分标准参见《癌症相关性疲乏诊断与治疗中国专家共识》[51]。
2.治疗:应提供个体化的CRF治疗方案,从药物治疗、心理干预、健康教育、运动指导、营养干预等方面促进肺癌患者的身心健康,降低患者CRF的发生率及程度。活动锻炼是经一级证据证实有效的CRF干预措施,最佳运动形式为有氧运动[52]。在筛查出CRF时,即可开始运动疗法,如运动时间每次20~60 min;运动频率为每周3~5次,持续8周;制定个体化运动方案时,应根据患者自身情况和意愿。社会心理学干预主要包括认知行为疗法、心理教育疗法及表达支持疗法等。临床工作中应根据患者不同的社会支持、病情、个性特征等,了解其心理变化,进行有针对性的干预措施。患者的希望水平与CRF预后相关,通过有效干预提升患者希望水平对减轻其疲乏症状有正向促进作用[50]。
哌醋甲酯治疗CRF存在争议[53],对于积极抗癌治疗过程中、抗癌治疗结束或终末期患者,在排除其他原因(癌痛、贫血等)引起的疲乏后,可考虑使用哌醋甲酯[51]。短期使用地塞米松可以改善晚期癌症患者的疲乏,提高其生活质量[54]。少数中成药被证实可缓解肺癌患者的CRF,针灸等中医引导术在一定程度上也可以缓解CRF[51]。
【推荐意见】推荐使用NRS量表进行CRF评估(1A)。活动锻炼是经一级证据证实有效的CRF干预措施,应根据患者自身情况,制定个体化运动方案(1A)。在活动锻炼、社会心理学干预、西药治疗基础上,可根据患者情况,予以联合中医药治疗(2B)。
(六)情绪障碍
情绪障碍中抑郁和焦虑最常见,肺癌患者中抑郁的发病率较高,为33%~44%[55-57]。抑郁和焦虑会降低患者治疗依从性、减少患者住院时间,从而可能增加死亡风险[56]。
1.筛查与评估:应该在首诊时、以适当的时间间隔,以及根据临床需要,对患者进行抑郁和焦虑的筛查和评估,尤其是疾病状态发生变化时[58]。癌症患者的抑郁和焦虑筛查推荐采用医院焦虑和抑郁量表(hospital anxiety and depression scale,HADS)和患者健康问卷抑郁自评量表-9(patient health questionnaire-9,PHQ-9)。HADS包括14个条目,分为两个子量表(焦虑子量表和抑郁子量表)[59-61]。PHQ-9是可靠的抑郁症筛查工具,快速简便,可自评[62-65]。
2.治疗:应建立在良好的医患关系上,实施基于评估的治疗,采取药物、心理和物理等综合治疗方式[58,65]。心理治疗应该由心理医生或精神科医生通过语言或非语言沟通,引导和帮助患者改善行为习惯、认知应对方式等[66]。认知行为治疗已被证明可以有效减少癌症患者的焦虑和抑郁以及身体症状(疼痛和疲乏)。姑息治疗中也可酌情考虑其他治疗,如集体治疗、意向引导等方法[58,66]。
中重度抑郁和焦虑主要以药物治疗为主[58]。常用药物包括:5-羟色胺再摄取抑制剂(selective serotonin reuptake inhibitor,SSRIs)、5-羟色胺与去甲肾上腺素再摄取抑制剂(serotonin-norepinephrine reuptake inhibitors,SNRIs)等抗抑郁药物和苯二氮䓬类药物[64-65],具体见表5。有氧运动、冥想、瑜伽、按摩和音乐疗法等对改善患者抑郁和焦虑状态有一定积极作用[67]。
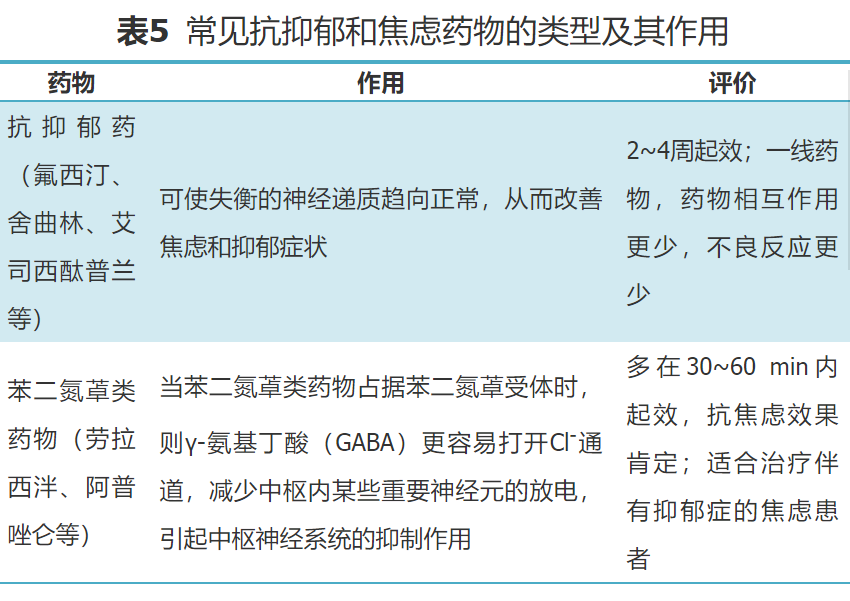
【推荐意见】推荐使用PHQ-9和HADS量表进行筛查和评估(1A)。焦虑、抑郁治疗应基于良好的医患关系和充分的医患沟通(2B)。在心理治疗基础上,对于中重度焦虑、抑郁,可根据患者情况,给予SSRIs、SNRIs和苯二氮䓬类药物等,药物治疗可同时配合有氧运动(1B)。
(七)咯血
肿瘤并非是肺癌患者咯血的唯一病因,如支气管扩张、结核、肺曲霉菌病等也可能是导致患者咯血的原因[68]。22.8%~33.1%的肺癌患者会出现咯血,其中1%~2%可能出现大咯血(24 h内咯血>500 ml或1次咯血量100 ml以上),肺癌合并大咯血常危及患者生命[69-71]。
1.筛查与评估:应确定肺癌患者是咯血,而不是口腔、鼻腔出血,也不是上消化道出血。确定是否为大咯血,评估患者咯血量及生命体征情况。短时间内快速、大量咯血可以危及患者生命,应尽快评估患者是否需要立即进行抢救。也应警惕外观无明显咯血,肺内却持续出血且蓄积于肺泡内的弥漫性肺泡出血[71]。应确定肺癌患者的咯血原因,明确患者是否合并全身或者肺外疾病,是否存在使用抗凝药物等情况。如不涉及紧急抢救,应询问患者咯血次数和时间,长时间累积出血量较大的患者,也应予以有效治疗。
2.治疗:咯血患者应尽可能卧床休息。大咯血患者应绝对卧床,就地抢救,避免不必要搬动,以免加重出血。出血部位明确的患者应采取患侧卧位,呼吸困难者可取半卧位,缺氧者给予吸氧。咯血患者不应使用镇咳药物,应鼓励患者将血痰咳出。但是,当肺癌患者考虑咳嗽为咯血原因时,可给予可待因,禁用吗啡等抑制咳嗽反射的中枢性镇咳药物,避免血块堵塞气道造成窒息。应保持大便通畅,避免患者因用力排便加重出血。患者的饮食以流质或半流质饮食为主,大咯血期间应禁食,禁食期间应给予足够的热量补充[71]。
咯血的内科治疗应以血管活性药物为核心,静脉持续输入或泵入收缩血管药物(垂体后叶素),有垂体后叶素使用禁忌或血压偏高者,给予舒张血管药物(如酚妥拉明、硝酸甘油等)[72]。其他止血药物如氨甲苯酸、云南白药、巴曲酶等只能作为辅助治疗措施,不可过度应用,这些止血药物的使用应注意个体化[71-72]。
在确保患者生命安全的前提下,快速进行支气管镜检查具有诊断和治疗的双重意义[71]。支气管镜介入治疗是近年来常用的咯血外科治疗手段,方法有局部冰盐水或药物灌注、电凝、激光、球囊导管填塞等,但操作风险较大,疗效也逊于支气管动脉栓塞治疗[72]。支气管动脉栓塞治疗与支气管镜介入治疗相比,疗效确切,风险可控,基本不受咯血患者自身条件制约[72]。大量咯血造成血流动力学不稳定,收缩压低于90 mmHg(1 mmHg=0.133 kPa)以下,或血红蛋白明显降低的患者,可酌情考虑输血[71]。
【推荐意见】明确咯血原因,评估患者咯血量及生命体征情况。短时间内快速、大量咯血会危及生命,应尽快评估患者是否需要立即抢救(1A)。内科治疗应以血管活性药物为核心,其他止血药物为辅助治疗(1B)。支气管动脉栓塞治疗可作为内科治疗无效时的首选治疗方式,对于无法进行支气管动脉栓塞的患者,应考虑行支气管镜介入治疗(1B)。
(八)临终喘鸣
不同研究中对临终喘鸣的定义不同。通常喘鸣用于描述患者吸气和呼气相关的,或者上呼吸道累积的分泌物震动产生的噪音,仅见于虚弱且无法咳嗽的终末期患者[73]。死亡患者中临终喘鸣的发病率为12%~92%[74],发生临终喘鸣到患者死亡的中位时间为11~28 h[74]。目前尚无肺癌患者临终喘鸣的相关数据。
有临床研究显示临终喘鸣与呼吸困难无显著相关性[75]。因为出现临终喘鸣的患者往往无法表达主观感受,所以尚不清楚其是否会造成患者的痛苦。但有问卷调查显示临终喘鸣对患者家属和照护者有严重的心理影响[74-76]
1.筛查与评估:肺癌是发生临终喘鸣的风险因素,其他的风险因素包括:认知障碍,男性,骨、肝、肠道、脑肿瘤,肺炎,在临终关怀病房时间超过9 d等[74]。临终喘鸣的严重程度通常分为4级:0级:无噪音;1级:仅在非常接近患者时才能听到;2级:安静房间内,在床尾清晰可闻;3级:安静房间内,在房门口清晰可闻[74]。
2.治疗:主要是非药物治疗,包括改变患者体位,侧卧以方便分泌物流出;抽吸分泌物等[77]。医护人员应与患者家属和照护者进行充分沟通,减少其心理痛苦。无充分证据显示某种抗毒蕈碱药物比其他抗毒蕈碱药物或安慰剂对于喘鸣缓解更有效[77]。有研究显示,对于期望生存时间仅为几天的喘鸣患者,预防性给予皮下东崀菪碱20 mg,每天4次,可以减少临终喘鸣发生率[78]。
【推荐意见】可酌情尝试使用抗毒蕈碱药物进行临终喘鸣的预防(2B)。发生临终喘鸣的患者应进行积极护理,并与患者家属和照护者积极沟通,尽可能减少患者家属和照护者的心理痛苦(2A)。
(九)肺癌转移症状
超过半数的肺癌患者存在不同部位的远端转移,最常见转移部位是脑、骨骼、肝脏和肾上腺[79]。肺癌脑转移常见体征为共性的颅内压升高和特异性的局灶性症状。颅内压升高常表现为头痛、呕吐和视神经乳头水肿等征象[80],不同转移灶还会发生特异性局灶性症状,详见《中国肺癌脑转移诊治专家共识(2017年版)》[81]。50%肺癌骨转移患者出现临床症状,包括骨痛及骨相关事件等。肺癌骨转移晚期还可出现乏力、消瘦、贫血、低热及相关心理痛苦等症状,详见《肺癌骨转移诊疗专家共识(2019版)》[82]。
【推荐意见】应积极鉴别肺癌转移症状,姑息治疗应兼顾转移病灶和相关症状同时进行(1A)。
五、姑息性放化疗
对于肺部病灶较大、无手术指征、化疗控制不理想的情况,同步放化疗或单纯姑息性放疗已成为重要治疗手段[83]。
姑息性放疗可用于缓解症状,并可能预防原发或远端转移导致的疼痛、出血或梗阻症状。在有限远端转移的患者中,姑息性放疗可用于治疗局限性症状、弥漫性脑转移或骨转移。姑息性放疗的剂量和分割应根据治疗目标、症状严重程度、身体状态和整体治疗流程进行个性化管理。具体放疗方案可参考《美国国家癌症综合网络(NCCN)临床实践指南:非小细胞肺癌》(2022.V2版)[84]。
姑息性化疗对于转移性NSCLC患者具有生存获益,且这种获益与患者是否出现症状无关,患者无症状时就应尽早给予姑息性化疗[85]。含铂两药方案曾是姑息性化疗的基础,近年来靶向药物和免疫治疗在肺癌领域广泛应用,晚期肺癌患者治疗方案有了进一步发展,可参考《中国临床肿瘤学会非小细胞肺癌诊疗指南》(2021版)[86]和《Ⅳ期原发性肺癌中国治疗指南(2021年版)》[87]。
对于哪些患者适合接受姑息性同步放化疗目前尚无定论,有限的临床研究显示,在Ⅲ期患者中姑息性放疗与含铂两药方案联合可能获得更好的生活质量和总生存时间,因此对于可接受化疗、美国东部肿瘤协作组(ECOG)体能状态评分0~2分,且预期生命超过3个月的患者,可进行姑息性放化疗[88]。
【推荐意见】对于转移性NSCLC患者,早期姑息性化疗可以带来多重获益;姑息性放疗可用于治疗局限性症状、弥漫性脑转移或骨转移;姑息性同步放化疗联合的适合患者人群尚无定论(1A)。
六、肺癌常见症状的护理
(一)姑息治疗的常规患者教育
在患者进行姑息治疗时,应对患者进行常规教育,告知患者姑息治疗的目的。死亡教育也是姑息治疗中不可或缺的一部分,应积极沟通了解患者的健康状况和需求,根据患者情况制定护理目标和措施[55,89]。
(二)肺癌症状群的症状管理教育
肺癌患者的常见症状包括疼痛、咳嗽、呼吸困难、乏力、厌食等[90],针对患者的不同症状进行宣教。应向患者说明出现疼痛、咳嗽等症状不代表疾病进展。对患者进行症状群相关知识和处理方式的普及,内容包括:症状产生的原因,持续的时间以及表现形式;教会患者使用评估量表,指导患者掌握缓解症状的一般策略;根据不同患者的不同症状及需求,制定个体化的目标和措施[89,91]。
(三)具体症状管理的护理
1.镇痛泵护理:在植入镇痛泵前,向患者讲解镇痛泵的工作原理、手术方法等,缓解患者紧张焦虑和恐惧感;指导患者正确使用镇痛泵,教会患者使用NRS评分方法评估疼痛[92]。在患者使用期间,医护人员应妥善固定镇痛泵,保持导管通畅;每日对穿刺部位消毒,更换敷贴,保持敷料干燥,警惕感染;定时观察患者生命体征、肢端感觉以及不良反应的发生情况等,并妥善处理不良反应[93]。
2.咳嗽、咳痰护理:应评估患者的咳嗽和痰液情况,指导患者缩唇呼吸、腹式呼吸等呼吸功能锻炼方法及有效咳嗽的方法,并鼓励患者主动咳痰;定时巡视患者,观察患者呼吸频率、幅度及节律等,及时清除患者呼吸道分泌物,保持呼吸道通畅;对于咳嗽无力或痰液黏稠的患者,可采取常用的护理措施如胸部物理治疗、湿化和雾化、机械吸痰,必要时协助医生建立人工气道,如有需要及时给予氧气吸入[94]。
3.口腔黏膜炎护理:每日对患者进行口腔评估,观察有无红肿、红斑、溃疡、疼痛等;指导患者保持口腔清洁,鼓励能经口进食的患者选择高蛋白、高维生素的食物,少量多餐,避免食用辛辣、粗糙等刺激口腔黏膜的食物;对于佩戴义齿的患者,指导其妥善护理义齿,有龋齿的患者应加强对残根的清洁处理[91,95]。
4.肠内和肠外营养护理:应定期对患者进行营养风险筛查和营养评定,包括饮食情况、体重丢失量、体质指数等;对于进行管饲肠内营养支持的患者,注意放置恰当且明显的管路标识,妥善有效地固定管路,并每天进行检查,防止管道移位,保证管道通畅;营养液输注前后、特殊喂药前后用约20~50 ml温水或生理盐水冲洗喂养管;肠外营养液应现配现用,并保证配制和输注过程中的无菌操作;输注时建议使用输液泵,输注时间一般不超过24 h,输注后应用生理盐水冲洗。输注后观察并记录输注量以及输注中、输注后的反应,做好常见并发症的护理[47,89,96-97]。
5.心理护理与社会支持:应了解患者的家庭状况,评估患者是否存在焦虑或抑郁的心理症状,并评估引起焦虑、抑郁的危险因素,积极采取预防措施。为患者提供舒适的就医环境,指导患者学会调整呼吸、放松身心、控制情绪。指导患者家属避免言语刺激患者,多给予患者家庭支持,保护患者情绪,为患者树立信心;同时鼓励患者家属参与护理干预,共同调节患者心理状态,使患者保持良好心理状态,积极配合治疗[20,58,89]。
【推荐意见】教育患者正确看待症状,教会患者使用简单症状评估量表(1A)。对肺癌姑息治疗患者,护理医务工作者应以患者为中心,与姑息治疗多学科诊疗团队其他成员共同制定护理计划,肺癌姑息护理中有常规护理和肺癌特异性症状的护理,应遵循各自护理规范(1A)。
随着肿瘤治疗领域的进展,包括肺癌在内许多癌症的治疗模式发生了巨大变化,大多数肺癌患者接受免疫检查点抑制剂或靶向治疗,医患双方都面临着新的挑战,包括预防和治疗新的不良反应和应对更大的预后不确定性。因此,肺癌姑息治疗的内涵变得更加丰富,重要性日益凸显。姑息治疗更应由跨学科医务人员共同参与,在与患者及家属协商的基础上,以患者为中心制定个体化治疗策略。基于我国姑息治疗不同地区、不同医院差异很大,本共识仅给出肺癌姑息治疗的最基础推荐,为肿瘤姑息治疗相关领域同仁提供理论和实践参考,以期进一步提高我国肿瘤姑息治疗诊疗水平。
组长:王杰军(上海长征医院肿瘤科);吴永忠(重庆大学附属肿瘤医院)
副组长:罗素霞(河南省肿瘤医院);潘宏铭(浙江大学邵逸夫医院);余慧青(重庆大学附属肿瘤医院老年肿瘤科)
执笔者:余慧青(重庆大学附属肿瘤医院老年肿瘤科);杨列军(重庆大学附属肿瘤医院老年肿瘤科)
共识专家组成员(按姓氏汉语拼音排序):陈元(华中科技大学同济医学院附属同济医院胸部肿瘤科);陈梦婷(重庆大学附属肿瘤医院营养科);候小明(兰州大学第一医院肿瘤内科);黄诚(福建省肿瘤医院肿瘤内科);黄小平(重庆大学附属三峡医院肿瘤分院胸部肿瘤科);黄岩(中山大学肿瘤防治中心肺癌科);刘彩霞(内蒙古医科大学附属医院肿瘤科);柳江(新疆维吾尔自治区人民医院肿瘤内科);刘勇(徐州市中心医院肿瘤内科);欧阳伟炜(贵州医科大学附属肿瘤医院胸部肿瘤科);尚春香(青海省肿瘤医院肿瘤内科);唐春兰(陆军军医大学附属西南医院呼吸及危重症科);田玲(重庆大学附属肿瘤医院缓和医疗科);王昆(天津市肿瘤医院疼痛科);王思雄(重庆大学附属肿瘤医院老年肿瘤科);维拉(新疆维吾尔自治区肿瘤医院疼痛科);杨鸿(重庆大学附属肿瘤医院缓和医疗科);姚文秀(四川省肿瘤医院胸部肿瘤科);于起涛(广西医科大学附属肿瘤医院胸部肿瘤科);张俊萍(山西白求恩医院胸部肿瘤科);张沂平(浙江省肿瘤医院胸部肿瘤内科)
利益冲突:所有作者均声明不存在利益冲突
参考文献
[1]World Health Organization. Implementing world health assembly resolution on palliative care[EB/OL].[2022-02-23].https://www.who.int/news/item/12-10-2021-implementing-world-health-assembly-resolution-on-palliative-care.
[2]Worldwide Hospice Palliative Care Alliance. Global atlas of palliative care, 2nd ed, 2020 [EB/OL]. [2022-02-10].http://www.thewhpca.org/resources/global-atlas-on-end-of-life-care.
[3]International Agency for Research on Cancer. International agency for research on cancer [EB/OL]. [2022-02-10].https://gco.iarc.fr/today/.
[4]中华医学会肿瘤学分会, 中华医学会杂志社. 中华医学会肿瘤学分会肺癌临床诊疗指南(2021版)[J]. 中华医学杂志, 2021, 101(23):1725-1757. DOI: 10.3760/cma.j.cn112137-20210207-00377.
[5]FahyBN. Current guidelines for integration of palliative care in oncology[J]. Surg Oncol Clin N Am, 2021, 30(3):431-447. DOI: 10.1016/j.soc.2021.02.002.
[6]HussainiQ, SmithTJ. Incorporating palliative care into oncology practice: why and how[J]. Clin Adv Hematol Oncol, 2021, 19(6):390-395.
[7]姜姗, 李忠, 路桂军, 等. 安宁疗护与缓和医疗:相关概念辨析、关键要素及实践应用[J]. 医学与哲学, 2019, 40(2):37-42. DOI: 10.12014/j.issn.1002-0772.2019.02.08.
[8]JordanK, AaproM, KaasaS, et al. European Society for Medical Oncology (ESMO) position paper on supportive and palliative care[J]. Ann Oncol, 2018, 29(1):36-43. DOI: 10.1093/annonc/mdx757.
[9]海峡两岸医药卫生交流协会全科医学分会. 姑息治疗与安宁疗护基本用药指南[J]. 中国全科医学, 2021, 24(14):1717-1734. DOI: 10.12114/j.issn.1007-9572.2021.00.418.
[10]Worldwide Hospice Palliative Care Alliance. WHO publishes new guides on integrating palliative care into healthcare [EB/OL]. [2022-02-10].http://www.thewhpca.org/latest-news/item/who-publishes-new-guides-on-integrating-palliative-care-into-healthcare.
[11]TemelJS, GreerJA, MuzikanskyA, et al. Early palliative care for patients with metastatic non-small-cell lung cancer[J]. N Engl J Med, 2010, 363(8):733-742. DOI: 10.1056/NEJMoa1000678.
[12]TemelJS, GreerJA, El-JawahriA, et al. Effects of early integrated palliative care in patients with lung and GI cancer: a randomized clinical trial[J]. J Clin Oncol, 2017, 35(8):834-841. DOI: 10.1200/JCO.2016.70.5046.
[13]El-JawahriA, GreerJA, PirlWF, et al. Effects of early integrated palliative care on caregivers of patients with lung and gastrointestinal cancer: a randomized clinical trial[J]. Oncologist, 2017, 22(12):1528-1534. DOI: 10.1634/theoncologist.2017-0227.
[14]VanbutseleG, PardonK, Van BelleS, et al. Effect of early and systematic integration of palliative care in patients with advanced cancer: a randomised controlled trial[J]. Lancet Oncol, 2018, 19(3):394-404. DOI: 10.1016/S1470-2045(18)30060-3.
[15]MayP, GarridoMM, CasselJB, et al. Prospective cohort study of hospital palliative care teams for inpatients with advanced cancer: earlier consultation is associated with larger cost-saving effect[J]. J Clin Oncol, 2015, 33(25):2745-2752. DOI: 10.1200/JCO.2014.60.2334.
[16]FerrellB, SunV, HurriaA, et al. Interdisciplinary palliative care for patients with lung cancer[J]. J Pain Symptom Manage, 2015, 50(6):758-767. DOI: 10.1016/j.jpainsymman.2015.07.005.
[17]陈梦婷, 余慧娟, 杨列军, 等. 基于WARM模型的早期跨学科姑息疗法对非小细胞肺癌的疗效评价[J]. 中华医学杂志, 2021, 101(45):3736-3741. DOI: 10.3760/cma.j.cn112137-20210607-01298.
[18]ChenM, YangL, YuH, et al. Early palliative care in patients with non-small-cell lung cancer: a randomized controlled trial in Southwest China[J]. Am J Hosp Palliat Care, 2022:10499091211072502. DOI: 10.1177/10499091211072502.
[19]WeiL, PingG. Exploring the challenges of implementing palliative care in China[J]. Euro J Palliative Care, 2017, 24(1):12-17. https://www.researchgate.net/publication/314243768.
[20]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: palliative care. ed2nd.2021 [EB/OL]. [2022-02-10].https://www.nccn.org/guidelines/guidelines-detail?category=3&id=1454.
[21]FerrellBR, TemelJS, TeminS, et al. Integration of palliative care into standard oncology care: American Society of Clinical Oncology clinical practice guideline update[J]. J Clin Oncol, 2017, 35(1):96-112. DOI: 10.1200/JCO.2016.70.1474.
[22]HensonLA, MaddocksM, EvansC, et al. Palliative care and the management of common distressing symptoms in advanced cancer: pain, breathlessness, nausea and vomiting, and fatigue[J]. J Clin Oncol, 2020, 38(9):905-914. DOI: 10.1200/JCO.19.00470.
[23]RothAR, CanedoAR. Introduction to hospice and palliative care[J]. Prim Care, 2019, 46(3):287-302. DOI: 10.1016/j.pop.2019.04.001.
[24]TingFI, UyCD, BeberoKG, et al. The role of the medical oncologist in the holistic care of patients with cancer in the Philippines[J]. Ecancermedicalscience, 2021, 15:ed115. DOI: 10.3332/ecancer.2021.ed115.
[25]AbdulrahmanGO. The effect of multidisciplinary team care on cancer management[J]. Pan Afr Med J, 2011, 9:20. DOI: 10.4314/pamj.v9i1.71195.
[26]PatelJN, WiebeLA, DunnenbergerHM, et al. Value of supportive care pharmacogenomics in oncology practice[J]. Oncologist, 2018, 23(8):956-964. DOI: 10.1634/theoncologist.2017-0599.
[27]SteinGL, CagleJG, ChristGH. Social work involvement in advance care planning: findings from a large survey of social workers in hospice and palliative care settings[J]. J Palliat Med, 2017, 20(3):253-259. DOI: 10.1089/jpm.2016.0352.
[28]BreivikH, ChernyN, CollettB, et al. Cancer-related pain: a pan-European survey of prevalence, treatment, and patient attitudes[J]. Ann Oncol, 2009, 20(8):1420-1433. DOI: 10.1093/annonc/mdp001.
[29]WildgaardK, RavnJ, NikolajsenL, et al. Consequences of persistent pain after lung cancer surgery: a nationwide questionnaire study[J]. Acta Anaesthesiol Scand, 2011, 55(1):60-68. DOI: 10.1111/j.1399-6576.2010.02357.x.
[30]National Comprehensive Cancer Network. NCCN clinical practice guidelines in Oncology:adult cancer pain[EB/OL]. [2022-02-10].https://www.nccn.org/guidelines/guidelines-detail?category=3&id=1413.
[31]中华人民共和国国家卫生健康委员会. 癌症疼痛诊疗规范(2018年版)[J]. 临床肿瘤学杂志, 2018, 23(10):937-944. DOI: 10.13558/j.cnki.issn1672-3686.2019.01.002.
[32]World Health Organization. WHO guidelines for the pharmacological and radiotherapeutic management of cancer pain in adults and adolescents [EB/OL]. [2022-02-10].https://www.who.int/.
[33]FallonM, GiustiR, AielliF, et al. Management of cancer pain in adult patients: ESMO clinical practice guidelines[J]. Ann Oncol, 2018, 29 (Suppl 4):iv166-iv191. DOI: 10.1093/annonc/mdy152.
[34]中国抗癌协会癌症康复与姑息治疗专业委员会(CRPC)难治性癌痛学组. 难治性癌痛专家共识(2017年版)[J]. 中国肿瘤临床, 2017, 44(16):787-793. DOI: 10.3969/j.issn.1000-8179.20107.16.714.
[35]ScarboroughBM, SmithCB. Optimal pain management for patients with cancer in the modern era[J]. CA Cancer J Clin, 2018, 68(3):182-196. DOI: 10.3322/caac.21453.
[36]王昆. 癌性爆发痛专家共识(2019年版)[J]. 中国肿瘤临床, 2019, 46(6):267-271. DOI: 10.3969/j.issn.1000-8179.2019.06.228.
[37]中国抗癌协会癌症康复与姑息治疗专业委员会. 肺癌相关性咳嗽诊疗中国专家共识[J]. 中华医学杂志, 2021, 101(35):2751-2759. DOI: 10.3760/cma.j.cn112137-20210603-01264.
[38]罗素霞, 赖国祥, 张力, 等. 中国肺癌患者咳嗽管理现状及医护人员观念和实践调研[J]. 中华医学杂志, 2021, 101(21):1583-1591. DOI: 10.3760/cma.j.cn112137-20210413-00877.
[39]中华医学会呼吸病学分会哮喘学组. 咳嗽的诊断与治疗指南(2021)[J]. 中华结核和呼吸杂志, 2022, 45(1):13-46. DOI: 10.3760/cma.j.cn112147-20211101-00759.
[40]MolassiotisA, SmithJA, MazzoneP, et al. Symptomatic treatment of cough among adult patients with lung cancer: CHEST guideline and expert panel report[J]. Chest, 2017, 151(4):861-874. DOI: 10.1016/j.chest.2016.12.028.
[41]ParshallMB, SchwartzsteinRM, AdamsL, et al. An official American Thoracic Society statement: update on the mechanisms, assessment, and management of dyspnea[J]. Am J Respir Crit Care Med, 2012, 185(4):435-452. DOI: 10.1164/rccm.201111-2042ST.
[42]KathiresanG, ClementRF, SankaranarayananMT. Dyspnea in lung cancer patients: a systematic review[J]. Lung Cancer (Auckl), 2010, 1:141-150. DOI: 10.2147/LCTT.S14426.
[43]HuiD, MaddocksM, JohnsonMJ, et al. Management of breathlessness in patients with cancer: ESMO clinical practice guidelines†[J]. ESMO Open, 2020, 5(6):e001038. DOI: 10.1136/esmoopen-2020-001038.
[44]BossiP, DelrioP, MascheroniA, et al. The spectrum of malnutrition/cachexia/sarcopenia in oncology according to different cancer types and settings: a narrative review[J]. Nutrients, 2021, 13(6):1980. DOI: 10.3390/nu13061980.
[45]RoelandEJ, BohlkeK, BaracosVE, et al. Management of cancer cachexia: ASCO guideline[J]. J Clin Oncol, 2020, 38(21):2438-2453. DOI: 10.1200/JCO.20.00611.
[46]ArendsJ, StrasserF, GonellaS, et al. Cancer cachexia in adult patients: ESMO clinical practice guidelines[J]. ESMO Open, 2021, 6(3):100092. DOI: 10.1016/j.esmoop.2021.100092.
[47]中华医学会肠外肠内营养学分会. 肿瘤患者营养支持指南[J]. 中华外科杂志, 2017, 55(11):801-829. DOI: 10.3760/cma.j.issn.0529-5815.2017.11.001.
[48]中华人民共和国国家卫生和计划生育委员会. 中华人民共和国卫生行业标准WS/T555-2017:肿瘤患者主观整体营养评估[EB/OL]. [2022-02-10].http://www.nhc.gov.cn/wjw/yingyang/201708/fb23588e8ea64da7ae93c8d81b1fa663.shtml.
[49]中国抗癌协会肿瘤营养专业委员会, 中华医学会肠外肠内营养学分会. 中国肿瘤营养治疗指南2020[M]. 北京:人民卫生出版社, 2020.
[50]宋岩, 支修益. 肺癌化疗患者癌因性疲乏与希望水平的相关性研究[J]. 癌症进展, 2021, 19(5):525-529. DOI: 10.11877/j.issn.1672-1535.2021.19.05.24.
[51]中国抗癌协会癌症康复与姑息治疗专业委员会, 中国临床肿瘤学会肿瘤支持与康复治疗专家委员会. 癌症相关性疲乏诊断与治疗中国专家共识[J]. 中华医学杂志, 2022, 102(3):180-189.DOI: 10.3760/cma.j.cn112137-20210811-01789.
[52]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: cancer related fatigue[EB/OL]. [2021-12-07]. https://www.nccn.org/guidelines/guidelines-detail?category=3&id=1424.
[53]张剑军, 钱建新. 中国癌症相关性疲乏临床实践诊疗指南(2021年版)[J]. 中国癌症杂志, 2021, 31(9):852-872. DOI: 10.3760/cma.j.cn112137-20210811-01789.
[54]YennurajalingamS, Frisbee-HumeS, PalmerJL, et al. Reduction of cancer-related fatigue with dexamethasone: a double-blind, randomized, placebo-controlled trial in patients with advanced cancer[J]. J Clin Oncol, 2013, 31(25):3076-3082. DOI: 10.1200/JCO.2012.44.4661.
[55]张春霞, 居倩倩, 谭元菊. 治疗指南:姑息治疗分册.3版[M].北京:化学工业出版社, 2019.
[56]SignorelliMS, SuraceT, MiglioreM, et al. Mood disorders and outcomes in lung cancer patients undergoing surgery: a brief summery[J]. Future Oncol, 2020, 16(16s):41-44. DOI: 10.2217/fon-2018-0835.
[57]FradelosEC, AlbaniE, PapathanasiouIV, et al. Spiritual needs of lung cancer patients and their relation to psychological distress and quality of life[J]. Cureus, 2021, 13(12):e20225. DOI: 10.7759/cureus.20225.
[58]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology:distress management[EB/OL]. [2021-12-07]. https://www.nccn.org/guidelines/guidelines-detail?category=3&id=1431.
[59]NaserAY, HameedAN, MustafaN, et al. Depression and anxiety in patients with cancer: a cross-sectional study[J]. Front Psychol, 2021, 12:585534. DOI: 10.3389/fpsyg.2021.585534.
[60]季加孚, 刘巍, 李萍萍, 等. 姑息医学的艺术与科学[M].长沙:中南大学出版社, 2016.
[61]AnnunziataMA, MuzzattiB, BidoliE, et al. Hospital anxiety and depression scale (HADS) accuracy in cancer patients[J]. Support Care Cancer, 2020, 28(8):3921-3926. DOI: 10.1007/s00520-019-05244-8.
[62]CostantiniL, PasquarellaC, OdoneA, et al. Screening for depression in primary care with Patient Health Questionnaire-9 (PHQ-9): a systematic review[J]. J Affect Disord, 2021, 279:473-483. DOI: 10.1016/j.jad.2020.09.131.
[63]LevisB, SunY, HeC, et al. Accuracy of the PHQ-2 alone and in combination with the PHQ-9 for screening to detect major depression: systematic review and meta-analysis[J]. JAMA, 2020, 323(22):2290-2300. DOI: 10.1001/jama.2020.6504.
[64]中华医学会神经病学分会, 中华医学会神经病学分会睡眠障碍学组, 中华医学会神经病学分会神经心理与行为神经病学学组. 中国成人失眠伴抑郁焦虑诊治专家共识[J]. 中华神经科杂志, 2020, 53(8):564-574. DOI: 10.3760/cma.j.cn113694-20190701-00398.
[65]刘晓华, 彭代辉, 王韵, 等. 伴焦虑痛苦特征抑郁症的临床诊治专家共识[J]. 精神医学杂志, 2021, 34(1):74-78. DOI: 10.3969/j.issn.2095-9346.2021.01.018.
[66]郑钢. 心理学导论[M].11版.北京:中国轻工业出版社, 2008.
[67]FullerJT, HartlandMC, MaloneyLT, et al. Therapeutic effects of aerobic and resistance exercises for cancer survivors: a systematic review of meta-analyses of clinical trials[J]. Br J Sports Med, 2018, 52(20):1311. DOI: 10.1136/bjsports-2017-098285.
[68]张婧娴, 刘玉娥, 高峰, 等. 肺癌咯血的病因分析及介入治疗[J]. 实用医学影像杂志, 2019, 20(6):582-585. DOI: 10.16106/j.cnki.cn14-1281/r.2019.06.013.
[69]柳金德. 260例咯血患者纤维支气管镜检查结果分析[J]. 医学研究杂志, 2007, 36(1):111. DOI: 10.3969/j.issn.1673-548X.2007.01.046.
[70]茆建国, 仪秀芳. 210例老年咯血病例分析[J]. 甘肃医药, 1997(Z1):150-151. DOI: CNKI:SUN:GSYY.0.1997-Z1-023.
[71]北京医师协会呼吸内科专科医师分会咯血诊治专家共识编写组. 咯血诊治专家共识[J]. 中国呼吸与危重监护杂志, 2020, 19(1):1-11.DOI: 10.7507/1671-6205.201911006.
[72]秦北宁, 李红霞, 宋永辉, 等. 咯血诊治临床路径[J]. 国际呼吸杂志, 2015, 35(19):1493-1495. DOI: 10.3760/cma.j.issn.1673-436X.2015.19.013.
[73]WildiersH, MentenJ. Death rattle: prevalence, prevention and treatment[J]. J Pain Symptom Manage, 2002, 23(4):310-317. DOI: 10.1016/s0885-3924(01)00421-3.
[74]LokkerME, van ZuylenL, van der RijtCC, et al. Prevalence, impact, and treatment of death rattle: a systematic review[J]. J Pain Symptom Manage, 2014, 47(1):105-122. DOI: 10.1016/j.jpainsymman.2013.03.011.
[75]CampbellML, YarandiHN. Death rattle is not associated with patient respiratory distress: is pharmacologic treatment indicated?[J]. J Palliat Med, 2013, 16(10):1255-1259. DOI: 10.1089/jpm.2013.0122.
[76]ShimizuY, MiyashitaM, MoritaT, et al. Care strategy for death rattle in terminally ill cancer patients and their family members: recommendations from a cross-sectional nationwide survey of bereaved family members′ perceptions[J]. J Pain Symptom Manage, 2014, 48(1):2-12. DOI: 10.1016/j.jpainsymman.2013.07.010.
[77]KolbH, SnowdenA, StevensE. Systematic review and narrative summary: treatments for and risk factors associated with respiratory tract secretions (death rattle) in the dying adult[J]. J Adv Nurs, 2018, 74(7):1446-1462. DOI: 10.1111/jan.13557.
[78]van EschHJ, van ZuylenL, GeijtemanE, et al. Effect of prophylactic subcutaneous scopolamine butylbromide on death rattle in patients at the end of life: the SILENCE randomized clinical trial[J]. JAMA, 2021, 326(13):1268-1276. DOI: 10.1001/jama.2021.14785.
[79]RiihimäkiM, HemminkiA, FallahM, et al. Metastatic sites and survival in lung cancer[J]. Lung Cancer, 2014, 86(1):78-84. DOI: 10.1016/j.lungcan.2014.07.020.
[80]中华人民共和国国家卫生健康委员会. 原发性肺癌诊疗规范(2018年版)[J/CD]. 肿瘤综合治疗电子杂志, 2019, 5(3):100-120.DOI: 10.12151/JMCM.2019.03-16.
[81]石远凯, 孙燕, 于金明, 等. 中国肺癌脑转移诊治专家共识(2017年版)[J]. 中国肺癌杂志, 2017, 20(1):1-12.DOI: 10.3779/j.issn.1009-3419.2017.01.01.
[82]北京医学奖励基金会肺癌青年专家委员会, 中国胸外科肺癌联盟. 肺癌骨转移诊疗专家共识(2019版)[J]. 中国肺癌杂志, 2019, 22(4):187-207. DOI: 10.3779/j.issn.1009-3419.2019.04.01.
[83]罗茜, 王颖, 吴永忠, 等. IMRT联合后程立体定向放射治疗局部中晚期非小细胞肺癌的近期疗效分析[J]. 重庆医科大学学报, 2017, 42(1):32-36.DOI: 10.13406/j.cnki.cyxb.001101.
[84]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: non-small cell lung cancer[EB/OL]. [2021-12-07].https://www.nccn.org/guidelines/guidelines-detail?category=1&id=1450.
[85]BesseB, AdjeiA, BaasP, et al. 2nd ESMO consensus conference on lung cancer: non-small-cell lung cancer first-line/second and further lines of treatment in advanced disease[J]. Ann Oncol, 2014, 25(8):1475-1484. DOI: 10.1093/annonc/mdu123.
[86]中国临床肿瘤学会指南工作委员会. 中国临床肿瘤学会非小细胞肺癌诊疗指南[M]. 北京:人民卫生出版社, 2021.
[87]中国医师协会肿瘤医师分会, 中国医疗保健国际交流促进会肿瘤内科分会. Ⅳ期原发性肺癌中国治疗指南(2021年版)[J]. 中华肿瘤杂志, 2021, 43(1):39-59. DOI: 10.3760/cma.j.cn112152-20201009-00884.
[88]MoellerB, BalagamwalaEH, ChenA, et al. Palliative thoracic radiation therapy for non-small cell lung cancer: 2018 update of an American Society for Radiation Oncology (ASTRO) evidence-based guideline[J]. Pract Radiat Oncol, 2018, 8(4):245-250. DOI: 10.1016/j.prro.2018.02.009.
[89]陆宇晗, 陈钒. 肿瘤姑息护理实践指导[M]. 北京: 北京大学医学出版社, 2017.
[90]BhattacharyaP, DessainSK, EvansTL. Palliative care in lung cancer: when to start[J]. Curr Oncol Rep, 2018, 20(11):90. DOI: 10.1007/s11912-018-0731-9.
[91]司马蕾, 刘巍. 姑息支持治疗教程[M].北京:高等教育出版社, 2017.
[92]中华护理学会肿瘤护理专业委员会. 癌痛患者护理指引专家共识(2017年版)[J]. 中国护理管理, 2017, 17(12):1585-1587. DOI: 10.3969/j.issn.1672-1756.2017.12.001.
[93]彭琳, 刘伟伟, 崔静, 等. 基于术后疼痛管理指南的患者自控静脉镇痛护理管理方案构建与应用[J]. 国际麻醉学与复苏杂志, 2019, 40(4):318-322. DOI: 10.3760/cma.j.issn.1673-4378.2019.04.007.
[94]尤黎明, 吴瑛. 内科护理学[M].6版.北京:人民卫生出版社, 2017.
[95]马婷婷, 吴琼, 欧阳静, 等. 中国癌症症状管理实践指南—口腔黏膜炎[J]. 护士进修杂志, 2020, 35(20):1871-1878. DOI: 10.16821/j.cnki.hsjx.2020.25.028.
[96]BozzettiF. Nutritional support of the oncology patient[J]. Crit Rev Oncol Hematol, 2013, 87(2):172-200. DOI: 10.1016/j.critrevonc.2013.03.006.
[97]中国抗癌协会肿瘤营养与支持治疗专业委员会. 肿瘤恶液质营养治疗指南[J/CD]. 肿瘤代谢与营养电子杂志, 2015, 3:27-31.DOI: CNKI:SUN:ZLDX.0.2015-03-009.
引用本文: 中国临床肿瘤学会肿瘤支持与康复治疗专家委员会, 中国抗癌协会肿瘤放射治疗专业委员会, 重庆市医药生物技术协会癌症康复与姑息治疗专业委员会. 肺癌姑息治疗中国专家共识 [J] . 中华医学杂志, 2022, 102(27) : 2084-2095. DOI: 10.3760/cma.j.cn112137-20220401-00680.
通信作者:吴永忠,重庆大学附属肿瘤医院,重庆 400030, Email:cqmdwyz@163.com;王杰军,上海长征医院肿瘤科,上海 200000, Email:jiejunw19@163.com.
本文转载自订阅号「中华医学杂志」
原链接戳:标准与规范 | 肺癌姑息治疗中国专家共识


