病情介绍
一般情况:
患者,男,53岁,住院时间:2021年9月23日。主诉:头晕、憋气伴发热1天,意识障碍4小时。
现病史:
患者1天前无明显诱因出现头晕,间断咳嗽、痰中带血,伴呼吸困难,无胸痛,体温最高38.5℃。就诊于当地医院,测血压72/62 mmHg,胸部CT提示双肺炎性病变,左肺下叶为著(图1)。予降温补液、抑酸护胃后未见改善,转至我院急诊科。急查血提示白细胞明显降低(WBC 0.88×109)、PCT显著升高,肝肾功能异常。诊断肺部感染,给予抗感染治疗。患者4小时前出现意识障碍,脉氧测不出,给予气管插管有创机械通气,收入呼吸重症监护病房。
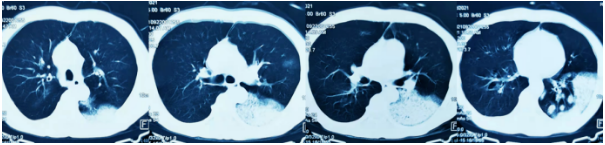
图1 患者胸部CT
既往史、个人史及其他:
体检查出脂肪肝5年,肝功能异常2年,未系统诊断及治疗;否认高血压、糖尿病;无外伤史、输血史;否认肝炎、疟疾、结核病史;否认过敏史。生于黑龙江,久居当地,从事保安工作,居住环境无潮湿霉变,无花鸟、猫狗宠物饲养史。饮酒30年,白酒为主,500 ml/d,未戒酒。吸烟35年,35支/d,未戒烟。
体格检查:
T 36.4℃,P 118次/min,R 19次/min,BP 92/55 mmHg。被动体位,平车入室,气管插管镇静状态,RASS评分-4分,胸廓正常,双肺呼吸音粗,左下肺可闻及湿啰音,未闻及胸膜摩擦音,心率120次/min,律齐,无杂音。
入院诊断
重症肺炎,Ⅰ型呼吸衰竭,脓毒症休克,肝、肾功能不全,白细胞减少症,血小板减少症。
第一阶段治疗:有创通气(9月23-24日)
辅助检查:
患者WBC和PLT均下降,Cr、BNP、AST、ALT、D-二聚体水平均升高(图2)。患者出现多脏器功能衰竭。
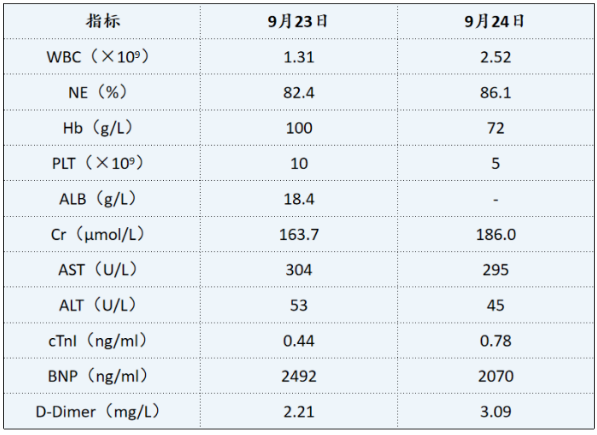
图2 患者辅助检查结果
呼吸支持:
患者氧合指数进行性下降,呼吸机支持力度维持在较高水平(图3)。

图3 患者呼吸支持及血气情况
维持循环:
患者血流动力学不稳定,乳酸水平明显升高,去甲肾上腺素用量达到1.7~1.8 μg/(kg·min)(图4),持续正平衡,但患者血压不理想。
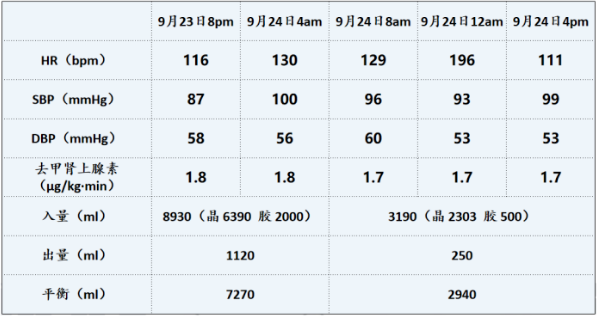
图4 患者循环情况
心电图:
患者心电图如(图5)所示。
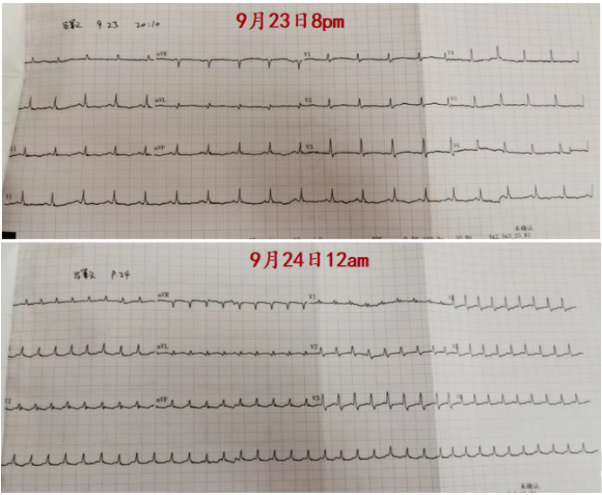
图5 患者心电图
PICCO:
PICCO监测发现患者呈高排低阻表现,肺水增多(图6)。
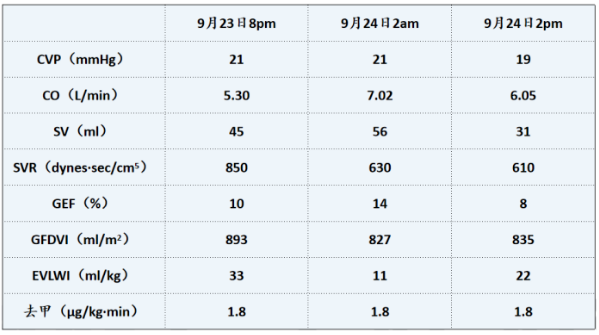
图6 患者血流动力学情况
心脏彩超:
心脏彩超提示患者左心室收缩能力尚可,肺动脉压力升高(图7)。
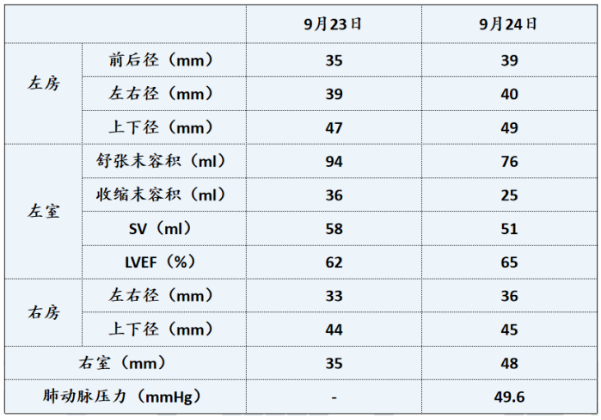
图7 患者心脏彩超
免疫功能:
患者CD4+T细胞、CD8+T细胞水平显著下降(图8),患者处于免疫抑制状态。
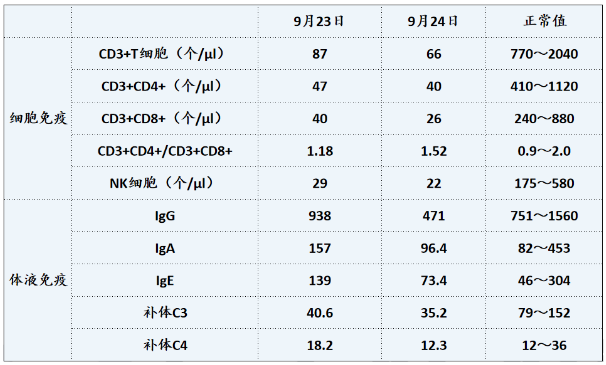
图8 患者免疫指标
床旁胸片:
患者床片胸片可见双肺大面积斑片影,左肺为著(图9)。

图9 患者床旁胸片(9月23日)
病情变化:
患者入科给予美罗培南、替考拉宁抗感染,氢化可的松抗炎治疗,输白蛋白、血制品对症处理。但患者血流动力学和氧合仍进一步恶化。
第二阶段:VA-ECMO(9月24-28日)
综合患者情况,决定予行VA-ECMO。
VA-ECMO术前评估:
- 血流动力学:HR 111次/min,BP 99/53 mmHg;去甲肾上腺素1.8 μg/(kg·min),少尿。
- 呼吸支持:P-A/C模式,Pi 18 cmH2O,Ti 0.8 s,PEEP 8 cmH2O,FiO2 1.0。
- 血气分析:pH 7.06,PaO2 59 mmHg,PaCO2 86 mmHg,Lac 6.4 mmol/L。
- 呼吸力学:C 32 ml/cmH2O,R 16 cmH2O/(L·s)。
建立VA-ECMO:
通过右股静脉和右股动脉建立VA-ECMO。管路位置评估如(图10)所示。

图10 管路位置评估
循环方面:
建立VA-ECMO后,患者循环和血压趋于稳定,去甲肾上腺素剂量降低,ECMO血流量维持在3 L/min左右(图11)。
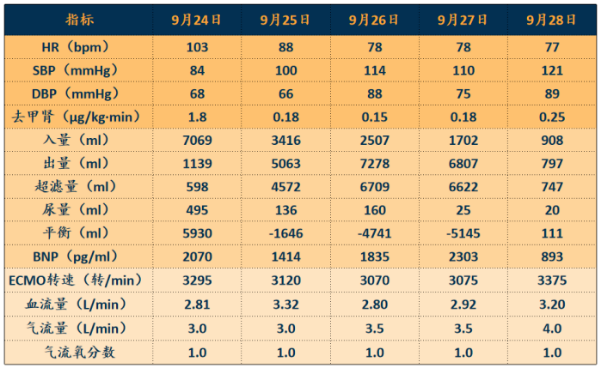
图11 患者VA-ECMO状态下的循环情况
呼吸支持:
随着ECMO的建立,患者氧分压持续下降(图12)。

图12 患者在VA-ECMO状态下的呼吸支持情况
病情变化:
- 建立VA-ECMO后,血流动力学逐渐稳定:平均动脉压在75 mmHg以上,去甲肾上腺素逐渐减量至0.2 μg/(kg·min),乳酸水平下降,维持血滤缓慢的负平衡。
- 氧合持续恶化:ECMO血流量维持在3 L/min的情况下,呼吸机氧浓度逐渐升高,PaO2逐渐降低。
- 存在南北综合征的发生风险!
第三阶段:VAV-ECMO(9月28日-10月3日)
自9月28日开始,将VA-ECMO改为VAV-ECMO,从颈内静脉进行回血。
VA→ VAV术前评估
- 呼吸支持:P-A/C模式,Pi 10 cmH2O,Ti 0.8 s,PEEP 6 cmH2O,FiO2 0.9。
- 血气分析:pH 7.27,PaO2 41 mmHg,PaCO2 54 mmHg,HCO3- 21.4 mmol/L,Lac 4.1 mmol/L,P/F 45.5 mmHg。
- 血流动力学:HR 126次/min,BP 107/81 mmHg。
- 血管活性药:去甲肾上腺素0.25 μg/(kg·min)。
- VA-ECMO参数:血流量3.12 L/min,气流量3.5 L/min,氧浓度1.0。
循环方面:
VAV-ECMO支持6天,血流量5 L/min左右,患者氧合有所改善(图13)。
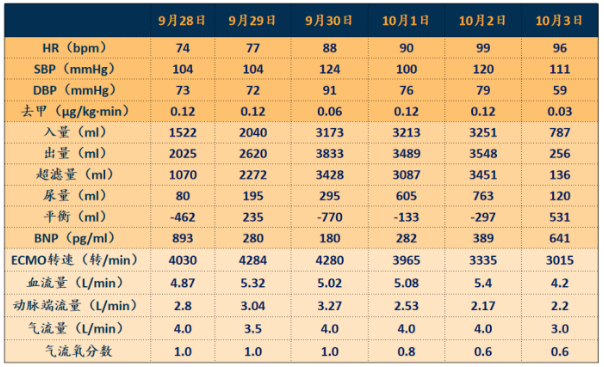
图13 患者在VAV-ECMO状态下的循环情况
呼吸支持:
乳酸水平偏高,FiO2 0.3~0.4,呼吸支持压力并不高,气流量分数逐渐下降(图14)。
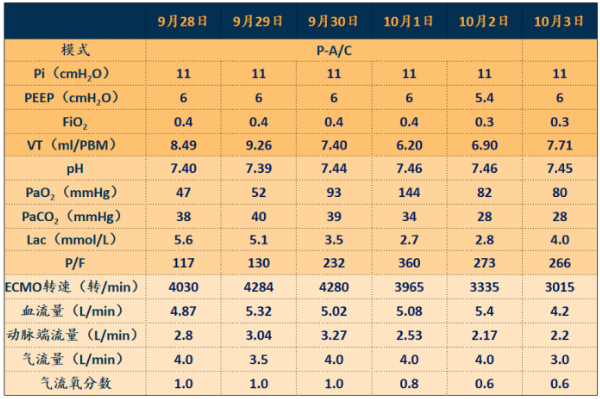
图14 患者在VAV-ECMO状态下的呼吸支持情况
病情变化:
- 转换VAV模式后,呼吸功能:肺顺应性逐渐改善,ECMO气流氧浓度逐渐下调,血气氧合升高至250 mmHg。
- 血流动力学:乳酸维持相对偏高水平,ECMO动脉端流量维持在2 L/min以上,去甲肾上腺素未能减停。
第四阶段:VA-ECMO(10月3-5日)
考虑患者心功能欠佳,决定于10月3日将VAV-ECMO改为VA-ECMO,持续支持心脏。
VAV-ECMO→ VA-ECMO术前评估:
- 呼吸支持:P-A/C模式,Pi 10 cmH2O,Ti 0.8 s,PEEP 6 cmH2O,FiO2 0.3。
- 血气分析:pH 7.42,PaO2 90 mmHg,PaCO2 28 mmHg,HCO3- 20.5 mmol/L,Lac 2.6 mmol/L,P/F 300 mmHg。
- 血流动力学:HR 96次/min,BP 111/81 mmHg;去甲肾上腺素0.16 μg/(kg·min)。
- VA-ECMO参数:血流量4.2 L/min,动脉段流量2.2 L/min,气流量3.0 L/min,氧浓度0.6。
循环方面:
维持轻度负平衡,血流量下降至2.36 L/min,气流量分数下降至0.4 L/min,去甲肾上腺素剂量减低,血压稳定(图15)。
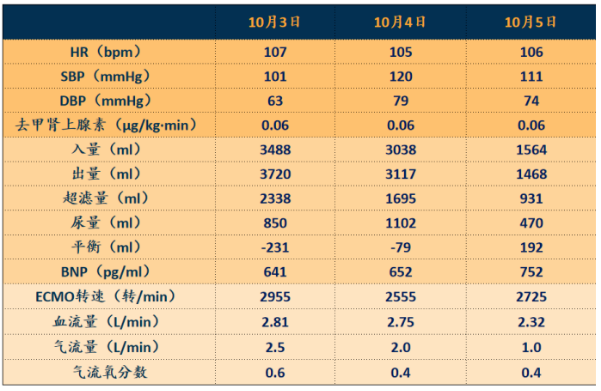
图15 患者在VA-ECMO状态下的循环情况
呼吸支持:
在转为VA-ECMO后,患者的氧合指数较为稳定(图16)。

图16 患者在VA-ECMO状态下的呼吸支持情况
第五阶段:ECMO撤离后(10月5日-11月11日)
ECMO撤离前评估:
- 呼吸支持:PSV模式,Ps 10 cmH2O,PEEP 6 cmH2O,FiO2 0.3。
- 血气分析:pH 7.45,PaO2 73 mmHg,PaCO2 27 mmHg,HCO3- 21.3 mmol/L,Lac 2.5 mmol/L,P/F 243 mmHg。
- 血流动力学:HR 92次/min,BP 120/80 mmHg;去甲肾上腺素0.06 μg/(kg·min)
- VA-ECMO参数:血流量2 L/min,气流量1.0 L/min,氧浓度0.4。
ECMO阶段抗感染
患者入院时可能是肺克导致的脓毒症休克,给予相应治疗。在后续治疗中,出现鲍曼不动杆菌感染,给予头孢哌酮舒巴坦和替加环素,经验性使用卡泊芬净预防真菌感染。患者抗感染过程及指标变化见(图17)。
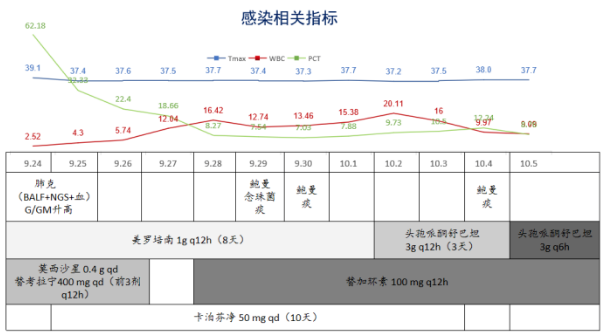
图17 ECMO期间抗感染方案及炎症指标变化情况
病情及预后
- 10月5日撤离ECMO。
- 10月6日—11月5日,继续抗感染、有创通气、液体管理、营养支持、预防VTE治疗。
- 10月15日复查胸部CT:病灶大部分吸收,但仍有感染后机化的表现(图18)。
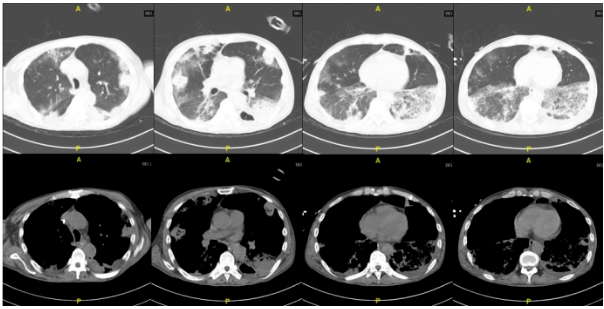
图18 撤离ECMO后复查胸部CT
- 11月6日—11月8日,保留气切导管,撤离呼吸机支持。
- 11月9日—11月10日,拔除气切导管。
- 11月11日,患者出院。
作者简介

王睿
首都医科大学附属北京朝阳医院呼吸与危重症医学科副主任医师,医学博士;中国医师协会体外生命支持专业委员会青年委员;参与多项ECMO相关研究;在国际知名重症杂志和北大核心期刊发表多篇学术论文。
本文转载自订阅号「重症肺言」(ID:RCCRC_0067)
原链接戳:VAV-ECMO成功救治脓毒症休克1例


