
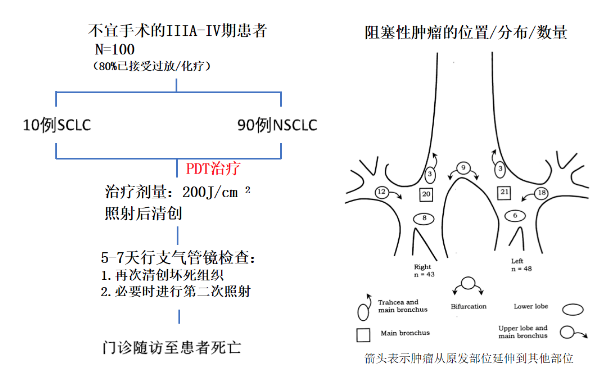
关于光动力疗法(PDT)治疗晚期非小细胞肺癌(NSCLC)患者阻塞的症状以及提高生存期在临床应用方面见上图。从上期《金发光教授:肺癌治疗中「光动力治疗」的作用主要应用于早期中央型肺癌根治治疗……浅谈指南对于PDT的推荐和变迁丨CACP 2022》(点击蓝字可跳转阅读)得知,卟啉类药物作为光动力治疗的关键要素,在全球应用广泛。而我国卟啉类药物自2006年作为唯一被CFDA获批的1类抗肿瘤新药,在临床上也得到了广泛应用。

PDT联合化疗治疗进展期NSCLC,可显著改善气道狭窄。下面我们从这组数据中的3个病人PDT治疗前后的支气管镜下图像对比中对于治疗效果可窥一二。
这个肿瘤如果直接用PDT不但达不到效果反而会增加风险,要先采取介入治疗切除大部分肿瘤,保证气道通畅大于50%以上
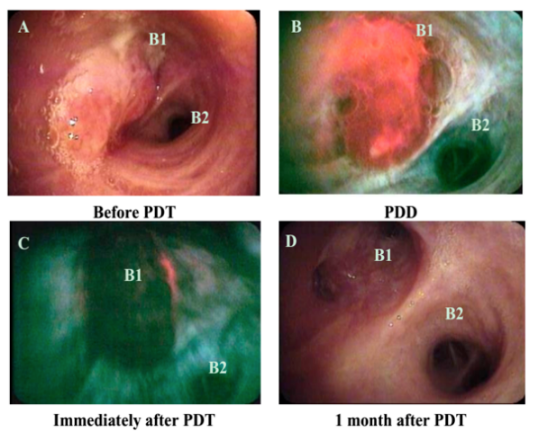
首先将这几个病例的支气管镜检的图片做个对比,图A为光动力(PDT)治疗前,所见左上叶支气管(B1 B2)口有新生物,病检为鳞状细胞癌,图B为PDT治疗前光学诊断可见,图C为正在进行PDT治疗,图D为PDT治疗一月后图像,新生物完全消失,管口通畅。
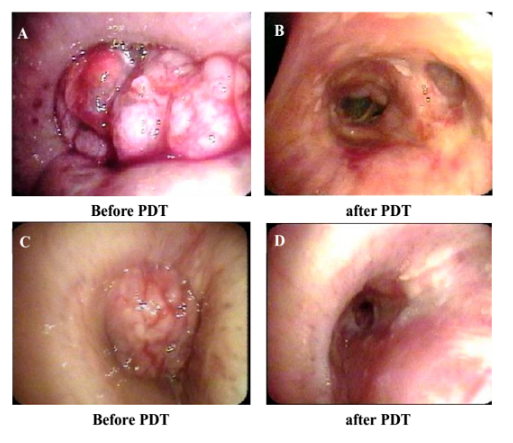
上图A为PDT治疗前,管腔内有巨大新生物,图B为PDT治疗后,管腔内新生物完全消失,图C为另一病人PDT治疗前,可见管壁新生物并管壁增厚,管腔狭窄,图D为光动力治疗后,呈现管腔光滑,狭窄消失。
下面报告我们科PDT治疗的5个病例
病例1:
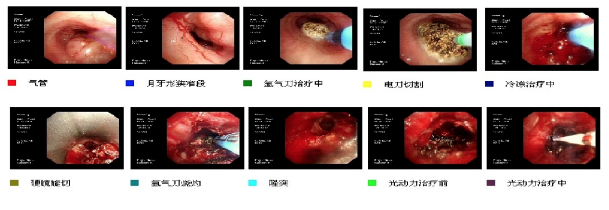
冯某,女性,68岁,反复咳嗽、气短6年,加重半月余。临床诊断为气管腺样囊性癌并双肺转移6年,多次镜下介入治疗。支气管镜下所见气管中下段可见菜花状新生物堵塞,管腔狭窄达90%。更远端只有10%的小缝隙,因此患者呼吸极度困难。
支气管镜检查:全麻下经喉罩进镜,声门结构正常,气管中段以下可见新生物环形浸润性生长,蔓延至左、右主支气管开口,长度约6cm,表面血管丰富,狭窄较严重部位分别位于新生物中段,呈月牙形,一处位于新生物下段,为环形,5.9mm支气管镜不能通过,最大狭窄度约80%。先给予氩气刀烧灼,新生物萎缩不明显,遂给予针形电刀切割并冷冻治疗,新生物上段较前通畅,因治疗效率低,拔除喉罩,插入8.5mm硬镜,使用硬镜直接旋切新生物,气管镜吸出或冷冻取出。治疗中出血,给予生理盐水100ml+垂体后叶素6U静滴、白眉蛇毒血凝酶2单位局部止血治疗,并氩气刀灼烧止血。治疗后,管腔通畅度达到70%以上,再次插入喉罩,支气管镜进入远端见左肺及右肺各级支气管管腔通畅,粘膜光滑,镜下未见新生物。连接光动力治疗仪,激光光纤经活检孔置入到达病变部位,激光激活长度为3cm,对新生物分上下两段分别进行照射,每部位照射13-20分钟(能量设詈功率150mW,能量120J/cm)。治疗完成后吸引下气道分泌物,局部灌注。
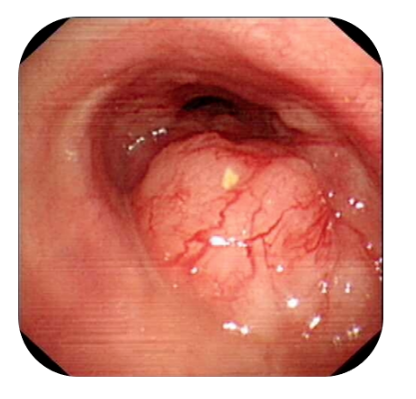
为什么要采取这样的治疗?因为该患者是低度恶性肿瘤,已广泛侵犯气管、长度超过6cm,无法手术。我们知道低度恶性肿瘤就是指恶性肿瘤的肿瘤细胞分化程度比较高,与正常的细胞类似,从而形成的肿瘤。低度恶性肿瘤的生长速度比较慢,有的肿瘤可以维持数年不变。因此这个患者经过多次镜下介入治疗,发展至严重阶段,必须在全麻状态下行硬镜支气管镜下对气管中下段的新生物直接旋切,然后进行治疗。
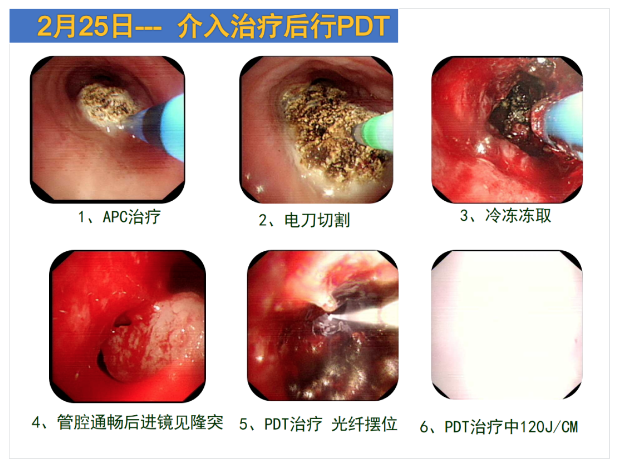
但如果这个肿瘤我们直接用光动力治疗,肯定达不到治疗效果,反而会增加风险。而是要先采取介入治疗后再行PDT,比如激光,APC,电刀,或者是冷冻,或者是几个冷热消融联合应用。消融术先切除大部分肿瘤,保证气道通畅大于50%以上,这时再采用光动力进行照射治疗。图5是光动力治疗,光纤摆位,图6是光动力进行每平方米120焦的光照。
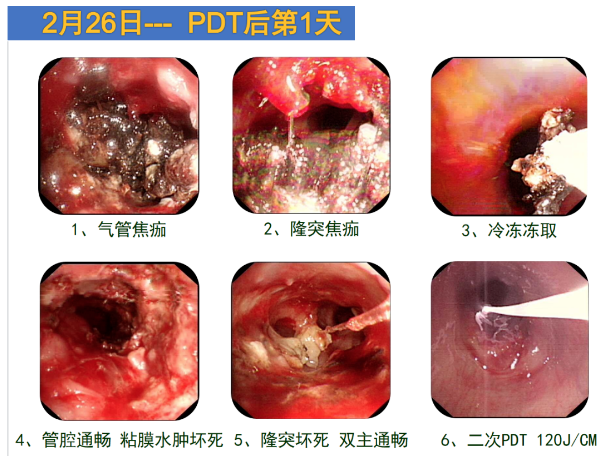
治疗后第一天的情况,气管内有大量的焦痂和坏死物,立即对这些焦痂和坏死物进行了清理,清理以后气道通畅,但仍有黏膜水肿和少许坏死,双侧支气管均有坏死,但双侧支气管通畅。进行第二次光动力治疗。
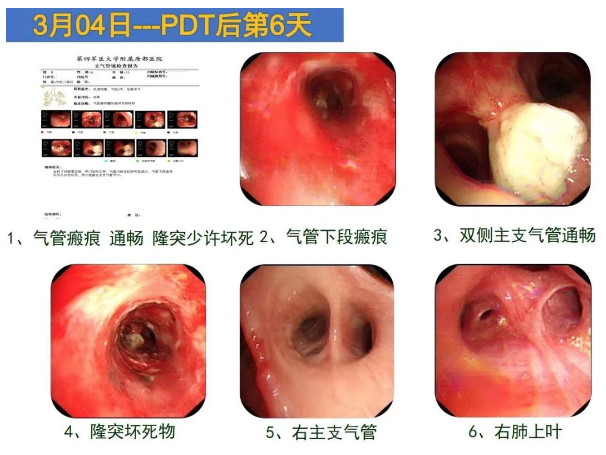
治疗后第六天,气道有瘢痕形成,隆突有少许的坏死,因此光动力治疗以后,局部气道的瘢痕形成速度是比较快的。双侧主支气管是通畅的,隆突有少许坏死病灶,继续进行清理。右主支气管和右肺上叶亦非常通畅。
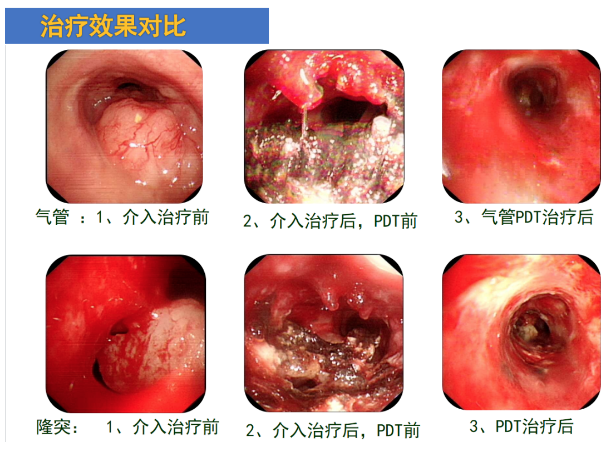
将整体治疗效果做对比,主要是气管和隆突。可见,气管在做介入治疗前,气管上方有严重的气道阻塞,介入治疗以后,在光动力治疗前,气道通畅约50%再行光动力治疗,治疗后整个气道大部分肿瘤基本消除,局部有一些水肿;隆突治疗,最早隆突两侧都有肿瘤侵犯,左主支气管几乎完全闭塞,右主支气管闭塞大约1/3,介入治疗以后,看到局部肿瘤被切除一部分,发生糜烂、溃烂,光动力治疗以后,隆突部位只剩下一个很小的坏死病灶,经过清理以后整个气道通畅。
PDT的关键之处是确定能量、光纤类型以及光纤摆位……另外介入消融治疗过程都是在为PDT治疗提供条件
病例2:
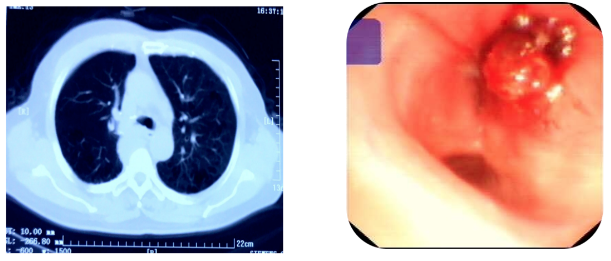
患者樊某,68岁,右上肺鳞癌术后2年复发。复发以后造成了镜下所见的新生物阻塞右主支气管并侵犯隆突,左主支气管是通畅的,隆突受到侵犯,右主支气管阻塞大于80%。从CT也可见,右上肺残肺右肺门旁肿块,右主支气管见新生物阻塞,侵犯隆突。
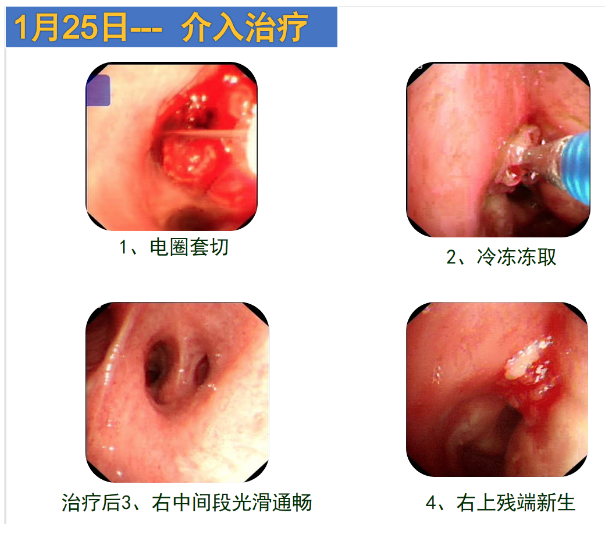
在这种情况下,我们先采取电圈套切,然后清除大部分病灶,再用冷冻冻取,之后再进行PDT光照治疗。光照后可见右上叶残端新生物暴露。
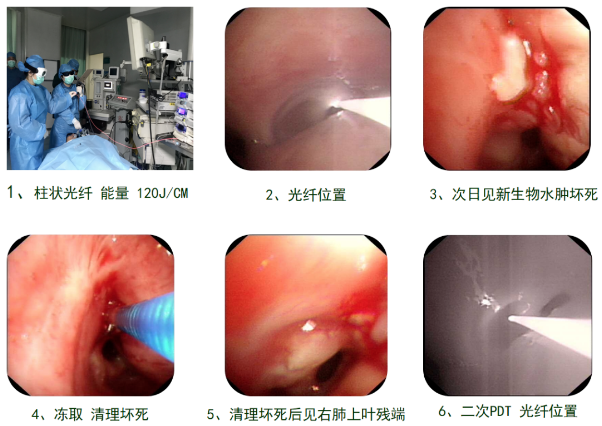
这时体现PDT的关键之处就是确定能量、光纤类型以及光纤摆位。进行PDT光照以后进行冻取,再清理坏死病灶,后见右肺上叶残端,还有部分坏死和部分肿瘤,又进行了二次PDT,光纤摆位。经过前后两次治疗后,从前后支气管镜下图像可看到明显效果。
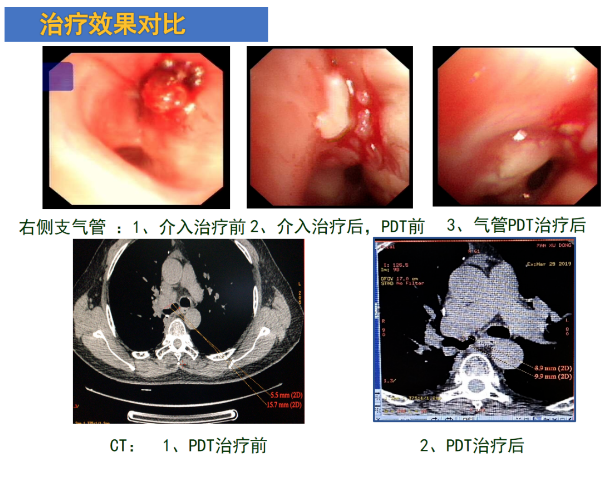
介入治疗前和介入治疗后,右肺上叶这个部位的肿瘤得到了完全清理。
病例3:
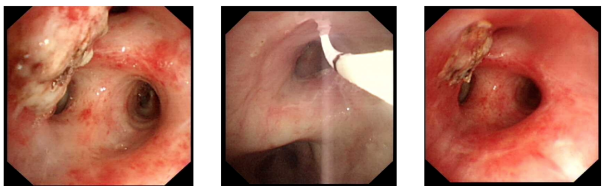
同样,从病理3也可看到PDT治疗的优势,再次体现PDT确定能量、光纤类型以及光纤摆位的重要性。患者徐某,79岁,右肺鳞癌IIIB期,基因检测阴性,(-),同时还伴有阻塞性肺炎,COPD以及2型糖尿病等早期疾病。我们能从图左看到患者的右肺上叶新生物阻塞,病理示乳头状鳞癌。图中,经过PDT光照治疗,光纤摆位,治疗后瘤体发生坏死,局部肿瘤缩小,然后再进行镜下清理。以下是治疗的全过程:
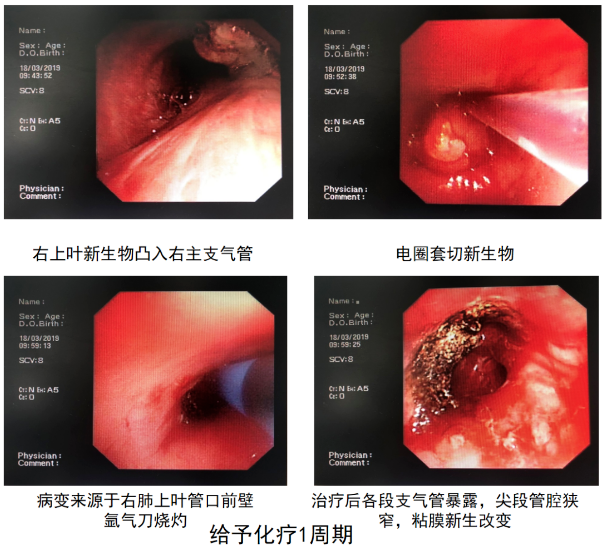
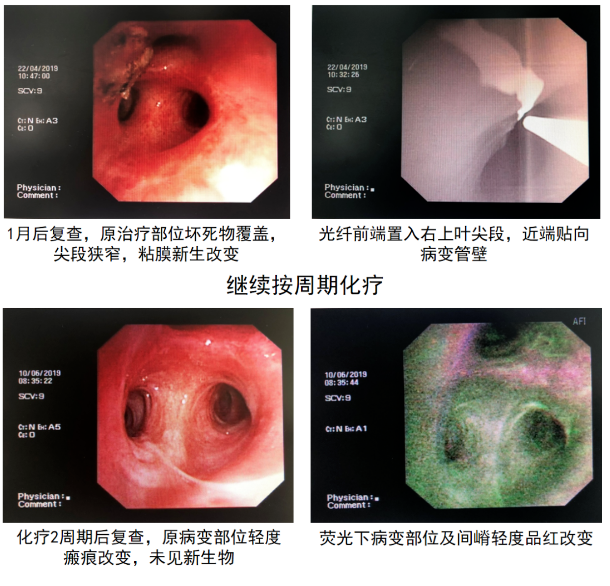
病例4:
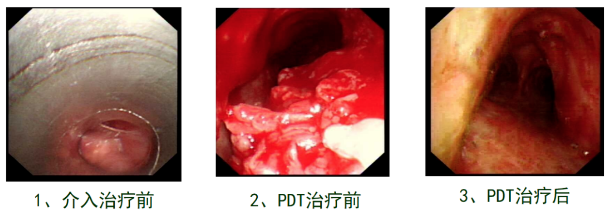
患者刘某,男,60岁,「主因咳嗽、咳痰伴气短3月」入院。CT提示气管高度狭窄,支气管镜下见气管中段延伸至气管下端前壁新生物生长,浸润长度达到6cm,管腔狭窄约70%,活检时易出血。术后病理鳞癌。对于这种病例我们应该在全麻下应用硬镜行针形电刀,结合冷冻进行切除,清理以后再分段照射(150J/CM),照射2次后。我们看看这个病人治疗前和治疗后的情况,介入治疗前,这是硬镜下看到的,气道内有大量肿瘤堵塞气道,光动力治疗前,经过介入的其他方法,比如冷消融热消融,清理部分病灶,管腔通畅达到50%以上再进行光动力治疗。PDT治疗以后,可见整个气道内清理后是气道是清楚的,靠近隆突的气管,管壁上的肿瘤已经消失,气管隆突锐利,能看到两侧主支气管。以下是该病人的整个治疗过程:
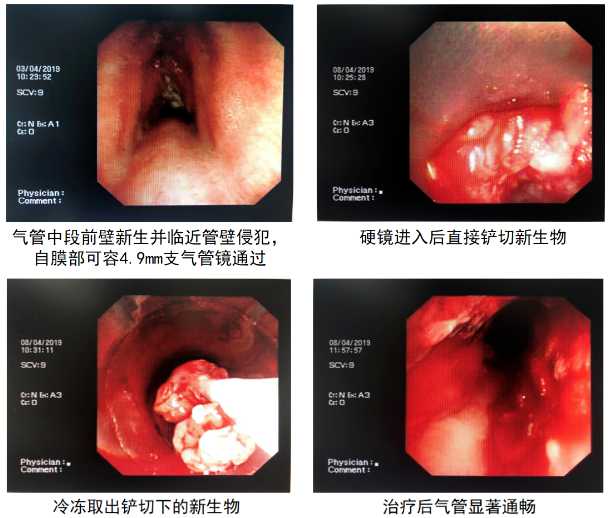
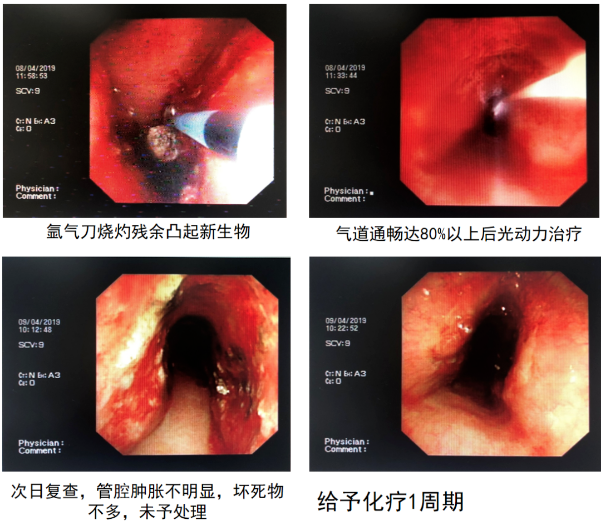
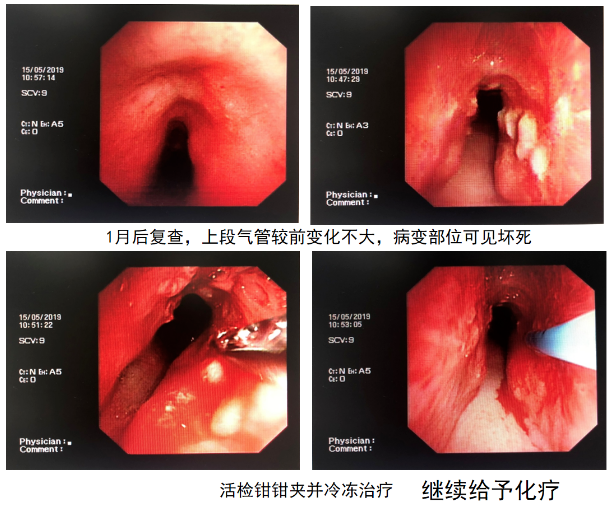
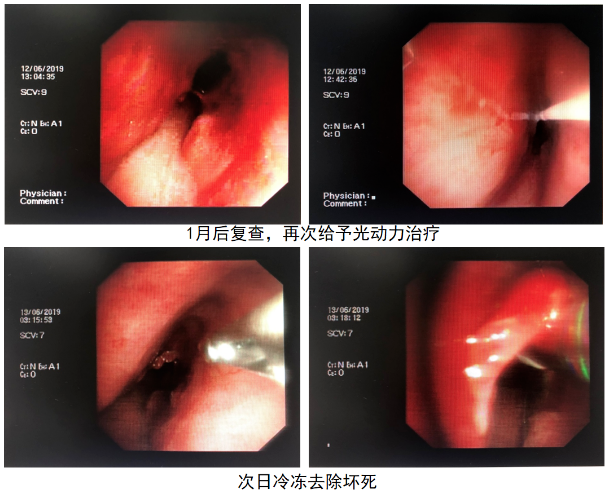
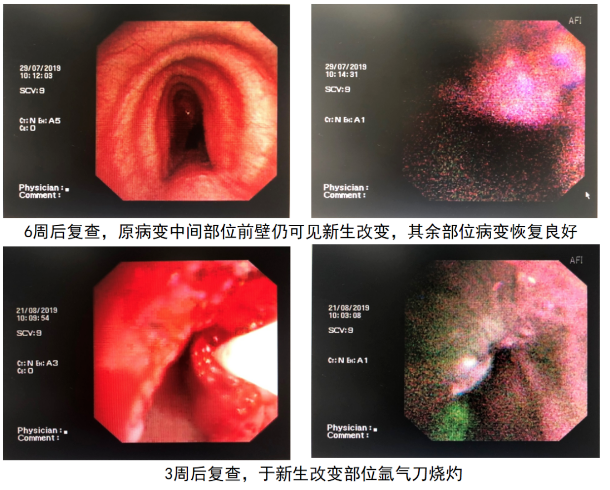

简单讲解一下最为关键的治疗阶段,首先4月8日病人在全麻下进硬镜,电切和冷冻后PDT。治疗过程中患者反复气道痉挛,痉挛时气管管壁接近贴合状态。结束后无法清醒,血气:PH 7.095,PCO2 87.7mmHg,PO2 165mmHg,HCO3- 25.8mol/L。气管插管连接呼吸机,碳酸氢钠125ml静滴。30分钟后复测血气:PH 7.332,PCO2 50.2mmHg,PO2 90.9mmHg,HCO3- 25.9mol/L。2小时后复测血气:PH 7.441,PCO2 36mmHg,PO2 74.3mmHg,HCO3- 24.1mol/L,拔除气管插管;4月9日在全麻下进软镜,见气管明显通畅,新生物减少、坏死、伪膜,再二次PDT分段照射;4月12日病人出院,无咳嗽、气短。
关键点依然是要强调在整个介入治疗过程中为PDT治疗提供条件,确保气道通畅达到50%以上再进行光动力治疗。 两次进镜都是全麻,清理坏死物后进行第二次的分段照射,照射完以后要进行第三次检查,辨认气道肿瘤基本上全部消失后,才得以让病人出院,进行定期随访。
病例5:
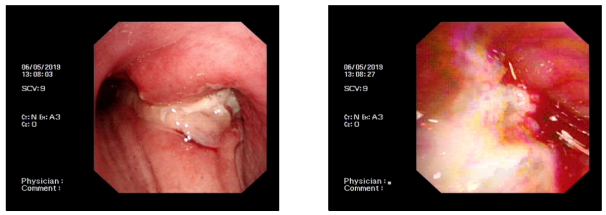
马某,61岁,右肺鳞癌IV期,阻塞性肺炎。左图可见患者的右主支气管新生物阻塞并侵犯隆突、左主支气管上段,右图,右主支气管菜花状新生物完全阻塞管腔。这个病人出现阻塞性肺炎也是我们从气管镜下看到的,右主支气管新生物导致气管完全阻塞,我们想办法要把病灶进行清理,然后再保持右主支气管是通畅的,保持远端气管的通畅,同期解决病人呼吸困难的情况。这个病人我们曾用贝伐珠单抗+培美曲塞+卡铂,治疗8周期,再加放疗1个周期,效果还是不见得很好。所以,这个病人给我们一个提示,我们注意看,虽然操作过程简单,立竿见影,其实是需要详细的术前评估,然后制定方案,在熟练的支气管镜下进行分析,进行介入经验的操作,预防坏死,无窒息,预防水肿,还要密切观察随访。简单总结为以下四点:
一、PDT操作过程简单,立竿见影;
二、需详细的术前评估、制定方案;
三、需熟练的支气管镜下介入经验;
四、预防坏死物窒息、预防水肿、密切观察。
关于PDT治疗的发展展望,主要谈谈PDT临床应用方面的展望。光敏剂方面的现状是:主要均为以血卟啉为主要成为的混合卟啉制剂,其化学组成不定和肿瘤光生物活性成分不明,无法阐述其所含各成分对疗效和毒性的贡献。而展望一下未来,其实研发作用光谱更理性的单体光敏剂,可以更好使肿瘤聚积,低皮肤光敏性;激发光方面,现状:辐照光波长为600-700nm,组织穿透深度仅为MM级。展望:达到有效杀伤深度能够达到肿瘤组织核心;临床治疗方案方面,现状:临床肿瘤PDT是沿用HpD-PDT方案。展望:随着新型光敏剂的研发,出现个体化治疗方案;而基础研究方面,我们的展望当然是希望将来有更加完善和丰富的基础研究。
根据我国指南的推荐,PDT用于早期中央型肺癌(特别是瘤体≤1.0cm)的根治治疗(1C类推荐)。国外一些指南的推荐:PDT用于治疗NSCLC患者有局部症状或局部复发导致的气管阻塞和严重咯血(2A类推荐);PDT用于早期中央型肺癌(特别是瘤体≤1.0cm)的根治治疗(1C类推荐);恶性胸膜间皮瘤的术中治疗。如何改善患者生存质量?我们主要还是要关注两点:一是降低管腔狭窄程度;二是提升肺通气水平。如何提高患者生存期?这是我们的终极目标。要注意的是三个原则:一、缩小手术范围/重获手术适应症;二、早期中央型肺癌的根治治疗;三、术中治疗胸膜转移患者。
专家介绍

金发光
教授,主任医师,博士生导师,现任空军军医大学第二附属医院呼吸与危重症医学科主任,唐都医院大内科主任。兼任世界内镜医师协会呼吸内镜协会副会长、内镜临床诊疗质量评价专家委员会常务委员、陕西省医学会内科学分会主任委员、呼吸结核分会名誉主任委员、中华医学会内科学分会常务委员等。
本文由《呼吸界》编辑 冬雪凝 根据金发光教授讲课内容整理


