非结核分枝杆菌(NTM)既往被称为非典型分枝杆菌,多为机会致病菌,可通过呼吸道、胃肠道及皮肤等途径侵入人体,常见的NTM类型包括:脓肿分枝杆菌(Mycobacterium abscessus)、鸟-胞内分枝杆菌复合群、堪萨斯分枝杆菌、蟾分枝杆菌、龟分枝杆菌等,其中,脓肿分枝杆菌肺病(Mycobacterium abscessus pulmonary-disease,MAB‐PD)是由脓肿分枝杆菌复合群(Mycobacterium abscessus complex,MABC)感染所致的肺部疾病,是致病性快速生长型非结核分枝杆菌肺病的最主要类型。近年来,NTM肺病在我国呈快速增多趋势,成为威胁人类健康的重要公共问题。研究结果显示有肺部基础疾病人群易患NTM肺病。本文就一例支气管扩张合并脓肿分枝杆菌感染患者进行报道和讨论。
临床资料
现病史:
患者女性,67岁,因「反复咳嗽咳痰伴发热13天」入院,患者于13天前受凉后出现咳嗽、咳痰伴发热,痰呈黄绿色,体温波动于38℃~39℃,自行服用泰诺,无明显好转。遂于2022年2月14日至当地医院就诊,考虑「肺炎」,予以克林霉素抗感染、维生素等对症治疗后仍间断有高热,2022年2月24日至我院急诊就诊,查胸部CT提示:右中肺叶、左肺舌叶及两肺下叶支气管扩张伴感染;两肺散在小结节;纵隔淋巴结稍大;肝内钙化灶,予以莫西沙星抗感染、氨溴索化痰等治疗。今为进一步治疗,门诊以「肺炎」收入我科。自发病以来,患者精神状态一般,体力较差,食欲、食量一般,睡眠情况较差,体重无明显改变,大小便无异常。
既往史及其他:
既往一般健康状况良好,有支气管扩张病史13年,曾有咯血病史(具体不详),否认伤寒、结核等传染病病史;43年前患急性黄疸性肝炎,否认高血压、冠心病、糖尿病病史;24年前行子宫切除术;否认外伤、输血史,否认食物、药物过敏史;预防接种史不详。婚育及个人史无特殊,否认家族性遗传病病史。
入院查体:
体温38.2℃,脉搏90次/min,呼吸25次/min,血压130/80 mmHg;呼吸运动稍浅快,肋间隙未见异常,语颤未见异常。叩诊清音,呼吸规整,双肺呼吸音清晰,双下肺闻及少量湿啰音,无胸膜摩擦音。
辅助检查(2022年2月25日):
- 血常规:白细胞计数11.09×109/L,中性粒细胞百分比68.6%,血小板计数372×109/L,血红蛋白116 g/L,淋巴细胞百分比19.5%,单核细胞百分比9.1%,嗜酸性粒细胞百分比2.3%。
- PCT<0.020 ng/ml,CRP 99.70 mg/L,ESR 33 mm/h,BNP 9.22 pg/ml。
- 心肌损伤标志物:高敏肌钙蛋白0.002 μg/L。
- 肝肾功能:白蛋白40 g/L,血钾3.1 mmol/L,甘油三酯1.83 mmol/L,前白蛋白 223 mg/L,ALT 17U/L,AST 20 U/L。
- 凝血功能:凝血酶原时间14.4 s,凝血酶原时间国际标准化比值1.13,纤维蛋白原5.74 g/L,纤维蛋白降解产物9.58 μg/ml,血浆D-二聚体2.60 μg/ml。
- 血淋巴细胞亚群:CD3-/CD19+ 23.62%,CD3+绝对计数1167个/μl(955-2860),CD3+/CD4+绝对计数721个/μl,CD3+/CD8+绝对计数359个/μl,CD3-/CD16+CD56+绝对计数174个/μl。
- 肿瘤标志物:ProGRP、SCC、细胞角蛋白19片段、CA199、CEA、烯醇化酶均正常。
- 丙肝、艾滋、梅毒:阴性。
- 免疫球蛋白:IgG 13.30 g/L,IgA 2.16 g/L,IgM 0.89 g/L,IgE 41.50 IU/ml。
- 自身免疫相关:类风湿因子IgM 125.5,余无异常。
- EB病毒IgG抗体阳性、EB病毒IgM抗体阴性。
- 患者干咳为主,无气道分泌物,故未行分泌物相关培养。
- 胸部CT平扫(2022年2月25日):右中肺叶、左肺舌叶及两肺下叶支气管扩张伴感染;两肺散在小结节;纵隔淋巴结稍大(图1)。
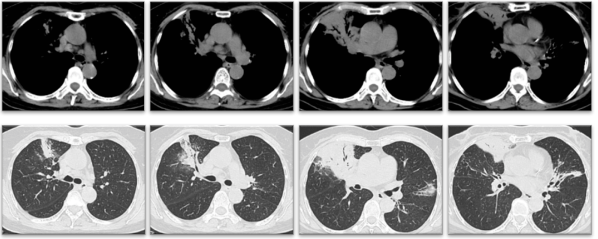
图1:右中肺及左肺舌叶、两肺下叶支气管扩张伴感染
诊治经过
初步诊断及治疗:
入院后诊断「社区获得性肺炎(非重症)、支气管扩张合并感染」,给予头孢哌酮钠舒巴坦钠、莫西沙星及氟康唑抗感染治疗,辅以止咳、化痰、抗凝、护胃等对症治疗,患者体温峰值较前下降,但仍波动于37.5℃左右,伴干咳、乏力症状。
复查(2022年3月2日):
- 血常规:白细胞计数8.03×109/L,中性粒细胞百分比59.6%,血小板计数376×109/L,血红蛋白108 g/L,淋巴细胞百分比28.9%,单核细胞百分比8.2%,嗜酸性粒细胞百分比2.8%。
- ESR 49 mm/h,PCT 0.066 ng/ml,CRP 61.4 mg/L。
- 肝肾功能:白蛋白37 g/L,血钾4.2 mmol/L,甘油三酯1.14 mmol/L,前白蛋白163 mg/L,谷丙转氨酶15 U/L,谷草转氨酶15 U/L。
- 凝血功能:凝血酶原时间14.3 s,凝血酶原时间国际标准化比值1.13,纤维蛋白原6.27 g/L,纤维蛋白降解产物8.20 μg/ml,血浆D-二聚体1.30 μg/ml。
- 自身免疫全套(-);抗环瓜氨酸胎抗体<25 RU/ml,类风湿因子IgA<20 RU/ml,类风湿因子IgG<20 RU/ml,类风湿因子IgM<125.5 RU/ml;T-SPOT(-)。
- 复查胸部CT平扫(2022年3月3日):右中肺叶、左肺舌叶及两肺下叶支气管扩张伴感染;均较前相仿(图2)。
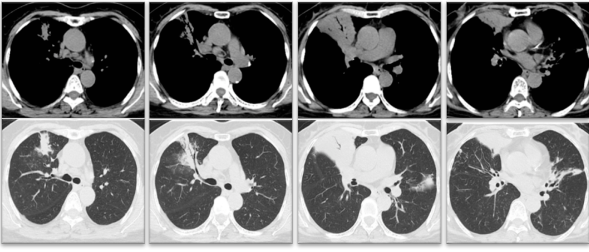
图2:右中肺及左肺舌叶、两肺下叶支气管扩张伴感染,较前相仿
查因:
为明确患者肺部渗出原因,3月7日行电子支气管镜检查,气管镜见下可见气管及左、右主支气管腔内较多黄脓痰,吸尽后可见左右两侧各叶段支气管黏膜充血肿胀,左上叶、左下叶及右下叶基底段支气管管腔见轻度扩张样改变(图3),于右上叶前段行肺泡灌洗,灌洗液送检常规、细菌、真菌、抗酸杆菌及脱落细胞检测。
灌洗液结果:
- 灌洗液常规:有核细胞数2400×106/L、浑浊、粉色、涂片易见无定型碎片颗粒;细胞总数24000×106/L,淋巴细胞占比8%,巨噬细胞占比15%,中性粒细胞占比77%。
- 浓缩涂片查见抗酸杆菌(++)、查见草绿色链球菌(+++)、非致病性奈瑟菌(-)。
- 灌洗液mNGS(DNA)回报脓肿分枝杆菌(序列数198);灌洗液mNGS(RNA)回报脓肿分枝杆菌(序列数4826)。
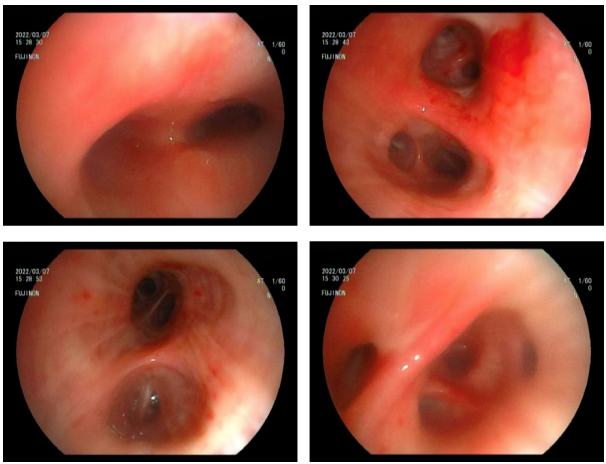
图3:气管下可见远端支气管扩张样改变
最终诊断
最终诊断患者为支气管扩张合并脓肿分枝杆菌感染,3月8日更换为头孢西丁、阿米卡星、克拉霉素及莫西沙星抗感染,患者体温逐渐恢复正常。2022年3月23日复查胸部CT可见右中肺渗出较前稍好转(图4),继续抗脓肿分枝杆菌治疗。
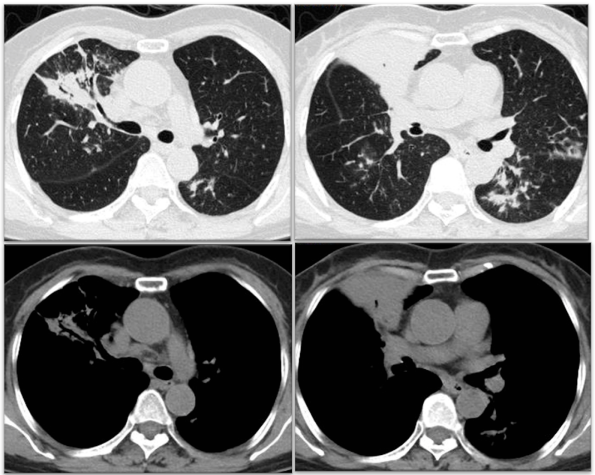
图4:右中肺渗出较前好转
讨论
社区获得性肺炎(CAP)是指在医院外罹患的感染性肺实质炎症,包括具有明确潜伏期的病原体感染在入院后于潜伏期内发病的肺炎,目前我国的流行病学调查显示,肺炎支原体和肺炎链球菌是国内患者CAP的主要致病原,其他病原体包括流感嗜血杆菌、肺炎衣原体、肺炎克雷伯菌等。初治的CAP患者,建议在确定诊断及留取病原学标本后,及时开始经验性抗感染治疗,对于年龄≥65岁或有基础疾病(充血性心力衰竭、心脑血管疾病、慢性呼吸系统疾病、肾衰竭等)的住院CAP患者,需要考虑肠杆菌科细菌感染的可能,且应进一步评估能产超广谱β-内酰胺酶的肠杆菌科细菌感染的风险,高风险患者经验性治疗可选择头霉素类、哌拉西林他唑巴坦、头孢哌酮舒巴坦等抗感染治疗。初始治疗无效的患者,需尽快明确病原体且根据药敏试验结果及时更换抗感染治疗方案。经验性治疗无效,采用常规方法获得的呼吸道标本无法明确致病原时,可经支气管镜留取下呼吸道标本、气管镜下肺组织活检或通过经皮肺穿刺活检留取肺组织标本进行病原学检查。mNGS技术可以同时检测呼吸道定植菌群和引起感染的病原体,对于初始治疗无效的下呼吸道感染患者或危重症患者,推荐留取感染部位的体液或组织进行mNGS检测。本例患者社区发病,初始治疗无效且合并支气管扩张病史,经验性覆盖细菌、真菌治疗后效果不佳,完善病原学检测后及时更换敏感抗感染方案后好转。
NTM在环境中广泛存在,但不同种NTM的致病性不同。通常来说,临床样本中分离到鸟分枝杆菌、脓肿分枝杆菌、堪萨斯分枝杆菌、玛尔摩分枝杆菌、蟾分枝杆菌、瘰疬分枝杆菌、龟分枝杆菌、偶发分枝杆菌及海分枝杆菌等,有致病的可能性,而戈登分枝杆菌、产黏液分枝杆菌、不产色分枝杆菌及土分枝杆菌等一般不致病或致病性弱,分离到该菌株可能为污染或短暂的定植,其致病过程同结核病相似,但机体抗NTM免疫分子反应机制尚未完全阐明,大部分研究认为与CD4+T细胞等介导的免疫反应(cell‐mediated immunity,CMI)和迟发型变态反应(delayed‐type hypersensitivity,DTH)相关。NTM病的诊断应通过临床表现、影像学表现、病原学及病理检查结果进行综合判断。
NTM肺病是最常见的NTM病,是一种慢性疾病,可发生于任何年龄,女性患病率明显高于男性,老年居多,且绝经期女性较为常见。符合以下条件之一可诊断为NTM肺病:①2份分开送检的痰标本NTM培养阳性并鉴定为同一致病菌和/或NTM分子生物学检测均为同一致病菌;②支气管冲洗液或支气管肺泡灌洗液NTM培养和/或分子生物学检测1次阳性;③经支气管镜或其他途径肺活组织检查发现分枝杆菌病组织病理学特征性改变(肉芽肿性炎症或抗酸染色阳性),并且NTM培养和/或分子生物学检测阳性;④经支气管镜或其他途径肺活组织检查发现分枝杆菌病组织病理学特征性改变(肉芽肿性炎症或抗酸染色阳性),并且1次及以上的痰标本、支气管冲洗液或支气管肺泡灌洗液中NTM培养和/或分子生物学检测阳性。
确诊NTM肺病后需根据不同肺分枝杆菌菌种鉴定和药敏试验结果进行治疗,如MAB‐PD是由脓肿分枝杆菌复合群(MABC)感染所致的肺部疾病,脓肿分枝杆菌对标准一线抗结核药均耐药。体外药敏试验结果显示,脓肿分枝杆菌对克拉霉素、阿米卡星和头孢西丁敏感,对利奈唑胺、替加环素、亚胺培南和氯法齐明等中度敏感,因此建议对所有临床上分离菌株进行抗生素敏感性测试,测试完成后再进行抗感染方案的组合。一般认为,组合抗感染的方案治疗的目标是患者临床症状明显好转、影像学好转及痰培养转阴1年以上,也有部分报道认为手术治疗可以改善MAB‐PD患者的预后。
支气管扩张症是由各种病因引起的反复发生的化脓性感染,导致中小支气管反复损伤和/或阻塞,致使支气管壁结构破坏,引起支气管异常和持久性扩张,临床常表现为慢性咳嗽、咳痰、间断咯血,伴或不伴气促和呼吸衰竭等轻重不一的症状。2013年发表的一项研究显示,1.2%的中国患者曾被诊断支气管扩张,且患病率随着年龄增长而升高。2021年《中国成人支气管扩张症诊断与治疗专家共识》指出,支气管扩张症在亚洲人群中属于常见病,应关注稳定期及急性加重时的处理。专家共识指出支气管扩张急性加重的治疗需要综合处理,经验性治疗应常规覆盖铜绿假单胞菌,临床疗效欠佳时,应即刻重新送检痰培养。
既往多项研究指出支气管扩张症是NTM肺病的常见易患因素。2014年国内学者曾对3857例支气管扩张患者进行回顾性分析发现分泌物培养出NTM的患者有431例(11.2%),支气管扩张合并NTM患者的主要症状有咳嗽(100%)、大量脓痰(78.1%)、乏力(66.7%)、咯血(43.8%)、发热(21.9%)等,部分患者T-SPOT.TB阳性(25.4%),影像学主要表现为累及双肺的程度不等的囊状、柱状或囊柱状支气管扩张形成,病变主要散在于肺外带,树芽征、磨玻璃影、淋巴结肿大和钙化较少见。韩国的一项10年全国队列研究发现,支气管扩张患者发生NTM感染的可能性是非支气管扩张患者的19倍,支气管扩张患者年龄、女性、既往肺结核病史和长期使用大环内酯类药物都是NTM感染的高危因素,中国大陆的单中心横断面研究同样显示超过23%的支气管扩张患者合并NTM感染。
支气管扩张是NTM患病的易感因素,NTM也会引起支气管扩张,两者可能互为因果,孰因孰果尚不明确,有学者将两者的关系比喻为「鸡和蛋」的关系。总体来说,当患者具有呼吸系统症状和/或全身性症状,经胸部影像学检查发现空洞性阴影、多灶性支气管扩张以及多发性小结节病变等,临床医生需注意NTM肺病的筛查。
参考文献
[1] 中华医学会结核病学分会.非结核分枝杆菌病诊断与治疗指南(2020年版)[J].中华结核和呼吸杂志,2020,43(11):918-946.
[2] 时翠林, 张建平, 唐佩军,等.脓肿分枝杆菌肺病治疗研究进展[J].中华结核和呼吸杂志,2021,44(3):252-257.
[3] Haworth C S, Banks J, Capstick T, et al. British Thoracic Society guideline-s for the management of non-tuberculous mycobacterial pulmonary disease (NTM-PD)[J]. Thorax, 2017, 72(Suppl 2):ii1-ii64.
[4] 中国研究型医院学会感染与炎症放射专业委员会,中华医学会放射学分会传染病学组,中国医师协会放射医师分会感染影像专业委员会,等.非结核分枝杆菌肺病影像诊断专家共识[J].中国研究型医院,2021,8(3):1-6.
[5] Griffith D E, Aksamit T R. Bronchiectasis and nontuberculous mycobacterial disease[J]. Clin Chest Med, 2012, 33(2):283-295.
[6] Cowman S, van Ingen J, Griffith D E, et al. Non-tuberculous mycobacterial pulmonary disease[J]. Eur Respir J, 2019, 54(1):1900250.
[7] 《中华传染病杂志》编辑委员会.中国宏基因组学第二代测序技术检测感染病原体的临床应用专家共识[J].中华传染病杂志,2020,38(11):681-689.
[8] Yin H, Gu X, Wang Y, et al. Clinical characteristics of patients with bronchiectasis with nontuberculous mycobacterial disease in Mainland of China: a single center cross-sectional study[J]. BMC Infect Dis, 2021, 21(1):1216.
[9] 徐金富,季晓彬,范莉超,等.支气管扩张症患者合并非结核分枝杆菌肺部感染的临床分析[J].中华结核和呼吸杂志,2014,37(4):301-302.
[10] 支气管扩张症专家共识撰写协作组,中华医学会呼吸病学分会感染学组.中国成人支气管扩张症诊断与治疗专家共识[J].中华结核和呼吸杂志,2021,44(4):311-321.
[11] Tan Y, Deng Y, Yan X, et al. Nontuberculous mycobacterial pulmonary disease and associated risk factors in China: A prospective surveillance study[J]. J Infect, 2021, 83(1):46-53.
[12] 中华医学会呼吸病学分会.中国成人社区获得性肺炎诊断和治疗指南(2016年版)[J].中华结核和呼吸杂志,2016,39(4):253-279.
[13] Yang B, Ryu J, Kim T, et al. Impact of Bronchiectasis on Incident Nontuberculous Mycobacterial Pulmonary Disease: A 10-Year National Cohort Study[J]. Chest, 2021, 159(5):1807-1811.
[14] Honda J R, Knight V, Chan E D. Pathogenesis and risk factors for nontuberculous mycobacterial lung disease[J]. Clin Chest Med, 2015, 36(1):1-11.
作者简介

张伟
副主任医师、副教授、硕士生导师;海军军医大学第一附属医院呼吸与危重症医学科副主任;中华医学会呼吸病学分会呼吸危重症医学学组委员;中华医学会结核病学分会重症专业委员会副主任委员;中国医师协会呼吸医师分会危重症医学工作委员会委员;中国医师协会呼吸内镜医师分会青年委员会常委兼秘书长;中国医学装备协会呼吸病学装备技术专业委员会介入治疗装备学组副组长;近年来以第一/共一/通讯在JAMA等杂志发表14篇论著,累计IF超过120分,他引超过1900次;荣获教育部科技进步一等奖、军队科技进步一等奖各1项;荣获 “上海优秀青年呼吸医师”称。

秦浩
海军军医大学第一附属医院呼吸与危重症医学科呼吸治疗师;专业方向为机械通气、危重症监护及呼吸介入;中国医学装备协会呼吸病学装备技术专业委员会委员;中国医师协会内镜医师培训学院呼吸内镜资深讲师;上海市抗癌协会肿瘤呼吸内镜分会委员;上海呼吸治疗联盟核心成员;获实用新型专利2项,参编及参译多部著作;参与国家级课题1项、省部级课题3项,发表论文多篇。
本文转载自订阅号「重症肺言」


