摘要
支气管扩张症(简称支扩)是一种常见的慢性气道疾病,由各种原因导致的支气管不可逆及异常扩张。2021年支扩研究领域取得一系列重要进展,聚焦于机制研究、诊断、分型、治疗及合并症等。研究发现脂质、血小板、呼吸道微生物与支扩病情密切相关,为开发支扩的防治靶点提供了新见解。国际专家共识定义了纳入临床试验中支扩患者的影像学和临床诊断标准。新支扩表型的提出、评估工具的推广及预测因素的发现,推进了支扩个体化治疗的进程。支扩治疗相关的临床研究已发表,如吸入妥布霉素粉剂、气道廓清技术、噻托溴铵等。此外,支扩肺部合并症相关的研究亦有新发现。本文对最新发表的文献进行了归纳分析,以期对临床医生认识支扩有所裨益。
支气管扩张症(简称支扩)是一种气道慢性炎症性疾病,以慢性咳嗽、反复感染和呼吸道损伤重塑为主要特征[1]。近年来,支扩受到了呼吸临床医师的更多关注,但支扩领域仍有很多的问题亟须面对和解决。本文总结了2021年1至12月国内外支扩领域的最新研究进展,以期对支扩有更新的见解和认识。
一、支扩的病因与发病机制
支扩是一种异质性较大的疾病,但各种病因引起的气道重塑和病理性的气道扩张是其最终的共同特征。多项研究结果显示,中性粒细胞炎症是支扩的主要驱动因素,中性粒细胞弹性蛋白酶(neutrophil elastase,NE)通过多种机制在支扩的发生发展过程中起着重要作用[2, 3]。
Bedi等[4] 对支扩患者和健康人(34 vs 6)的血清和BALF进行脂质组分检测发现,中重度支扩患者中血清和BALF中前列腺素E2(PGE2)和白三烯B4(LTB4)水平均明显高于健康人(P<0.05),两者与抗生素疗程呈正相关,与FEV1占预计值%呈负相关。该研究还发现严重支扩患者血清中脂蛋白A4水平明显降低,且脂蛋白A4能够增强支扩患者外周血和气道中性粒细胞对铜绿假单胞菌(pseudomonas aeruginosa,PA)的吞噬和杀灭作用及降低中性粒细胞的活化和脱颗粒[4] 。支扩的发病机制错综复杂,而疾病的发生与代谢密不可分,靶向甄别筛选更具有价值的代谢分子是未来支扩探究的重要方向。
血小板作为临床中常用的一种便捷廉价的检测指标,可能有助于预测支扩患者的疾病风险及预后。Aliberti等[5] 对2006—2017年,来自欧洲和以色列10个中心的1 771例支扩患者进行了回顾性分析,该研究将患者分为血小板减少(<150×109/L)、血小板正常[(150~400)×109/L]和血小板增多(>400×109/L)3组,主要结局为5年病死率,在稳定期和最近一次急性加重1个月后检测血小板数,结果显示7.7%(136/1 771)的患者有血小板增多,与血小板正常患者相比,血小板增多患者体重指数(BMI)和肺功能较低,呼吸道金黄色葡萄球菌的感染比例以及支扩严重程度指数(bronchiectasis severity index,BSI)更高,在稳定期血小板增多与3年(OR=2.69,95%CI:1.50~4.83)及5年病死率(OR=2.51,95%CI:1.44~4.44)相关。此外,血小板增多还与生活质量较差和1年后因严重急性加重住院率增加次要结局相关[5] 。
在病因方面,Chivukula等[6] 发现NEK10突变引起激酶失活进而导致支扩,并发现一个新的常染色体隐性支扩位点(NEK10)的内含子剪接位点。这将为理解支扩遗传性发病提供更多信息。
二、支扩的病原微生物学
COVID-19大流行期间,全球范围内人们面对面的机会变少,从而降低了能够引起支扩恶化的呼吸道病原体的传播。Crichton等[7]对173例支扩患者进行了一项前瞻性观察研究发现,新冠期间支扩急性加重频率明显下降,82%的患者平均恶化次数从2018—2019年2.08次和2019—2020年2.01次下降到2020—2021年1.12次(P<0.000 1),这与实施佩戴口罩和安全距离等措施有关[8],在新冠结束后,这些措施仍然可以被用来预防支扩急性加重。
支扩患者痰液微生物组可能会识别出预后不良风险增加的患者亚组,这些患者可以从精准治疗策略中受益。 Dicker等[9] 在英国开展了一项前瞻性观察队列研究,检测了281例支扩患者的痰微生物,结果发现假单胞菌、肠杆菌科和窄单胞菌与支扩的严重程度有关,且以假单胞菌占优势的患者(n=35)痰微生物多样性降低,病情更严重,恶化的频率更高,全因死亡风险增加(HR=3.12,95%CI:1.33~7.36,P=0.009 1),随访期间病情加重更频繁(HR=1.69,95%CI:1.07~2.67,P=0.02 4)。Mac Aogáin等[10] 也得出了相似的结论,同时还发现支扩患者气道病毒载量也明显高于健康人,其中人副流感病毒3占57%,急性加重患者肺部微生物之间相互作用降低,表明微生物之间的相互作用可以更好地预测患者下一次恶化的时间,这提示应重视调节微生物之间的相互作用,而不是仅仅关注微生物本身,将是未来解决PA感染的新方向。
上述研究均通过痰液评估支扩患者体内的微生物群体状态,并不能完全代表下呼吸道,综合鼻咽拭子、痰液、BALF等呼吸道标本或许更全面准确。
三、支扩的诊断、分型和评估
支扩疾病的异质性以及缺乏标准化的临床和影像学定义,是临床实践中遇到的两个最显著的挑战。临床研究的可重复性的一个关键是使用标准化的入排标准,而这在支扩患者中是缺乏的。2021年发表的国际专家共识重新定义了用于纳入临床研究中支扩的影像学和临床诊断标准[11],共识指出对纳入临床研究的患者,建议首先胸部CT扫描中确认影像学存在支气管扩张。影像学标准包括:(1)支气管内径或外径/伴行动脉直径≥1.5;(2)支气管从中心到外周未逐渐变细;(3)可见外周支气管;(4)支气管内径或外径/伴行动脉直径≥1.0;(5)支气管内径或外径/伴行动脉直径≥1.1;特别指出,支气管内径或外径/伴行动脉直径≥1.0仍然是诊断支扩的影像学方法,其中(1)(2)(3)标准的存在增加了医生在胸部CT上诊断支扩的信心,是影像学诊断支扩更有力的依据。中心阅片可以提高胸部CT确认存在支气管扩张的准确性,在临床试验中应强烈考虑。在临床标准方面,共识指出[11],虽然支扩有多种症状和体征,但大多数符合临床典型支扩定义的患者至少有以下两种症状:(1)1周大部分时间有咳嗽;(2)1周大部分时间有咳痰;(3)有病情恶化史,以上三项标准中至少符合两项可用于纳入临床研究,诊断流程见图1。
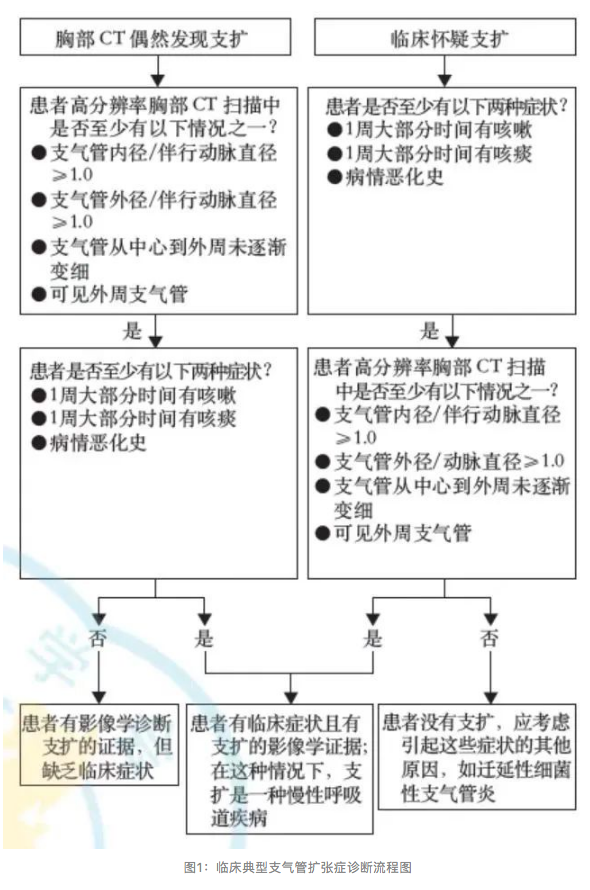
图1:临床典型支气管扩张症诊断流程图
然而,在日常临床实践中,以上三个标准中满足一项可能也足以识别临床典型支扩患者。
此外,该共识也指出[11]:(1)一些影像学支扩患者无症状;无症状的影像学支扩的长期预后意义尚不清楚,需要进一步的纵向研究;(2)应调查与支扩相关的潜在病因或情况,慎重使用特发性或感染后支扩,除非已经排除其他潜在的病因或情况。共识定义了用于纳入临床试验中支扩的入组标准,有助于优化临床试验患者的招募以及对支扩治疗效果进行可靠性的比较,且该定义同样也适用于临床实践。
由于支扩本身疾病异质性较大,目前支扩的分型并未统一。Craven等[12]研发了一种针对中性粒细胞活化特征的分子成像探针,可实时评估中性粒细胞活性的光学内镜成像,体内检测成像反应,间接评估支扩病情的严重程度。另一项单中心的观察性横断面研究[13],纳入了249例患者,报道了以2型免疫反应为主的支扩(外周血嗜酸性粒细胞计数≥300/μl或经口FeNO≥25 ppb),发现该类支扩占非哮喘支扩患者的31%,主要表现为FEV1%明显降低,呼吸困难加重,生活质量更差,BSI更高,该类患者可能是抗IL-5和抗IL-5a治疗的理想候选者,这可能是支扩的一个可治疗特征。
对于支扩病情的评估,问卷评分是评估支扩患者生活质量的常用方法,一项纳入166项研究的系统分析[14],评估了12份健康相关质量生活(HRQoL)问卷,发现圣乔治呼吸问卷是目前支扩研究中使用最广泛的HRQoL问卷。然而,支扩临床研究中使用的现有生活质量和症状评估工具复杂且具有非特异性。Chalmers团队[15]开发了一种简单的视觉模拟结果测量方法,即支扩影响测量(bronchiectasis Impact Measure,BIM)问卷,该问卷的主要内容包括8个指标,分别为咳嗽、咳痰、呼吸困难、疲倦、活动、心理健康、疾病控制和病情恶化情况,BIM问卷不仅一致性高,而且有良好的可靠性,这有助于患者的调查和临床医生对病情的评估。我国卜小宁团队总结了慢阻肺评估测试在支扩患者中的应用及研究现状,指出这一工具有较高的信度和效度[16]。
此外,研究报道外周血肝细胞生长因子与支扩的病情程度相关[17] ,但在支扩中的具体作用是未知的,仍需进一步探究。
四、支扩的治疗
1、抗菌药物治疗:近些年吸入性抗生素在支扩治疗方面的研究有了新的进展,两项研究显示,对于支扩患者,吸入性抗生素能明显降低痰液中PA的数量,减少急性加重次数[18, 19],可更好地控制PA的负荷,但要注意抗生素耐药和副作用的风险[20]。
Loebinger等[21]进行的一项Ⅱ期,双盲,随机iBEST研究,对来自6个国家的107例支扩患者,评估以不同给药方式和剂量吸入妥布霉素粉剂(tobramycin inhalation powder,TIP)的疗效、安全性和耐受性(2种给药方式:TIP连续给药16周、TIP与安慰剂交替给药16周;3种给药剂量:84、140、224 mg),治疗后随访 8 周,结果显示3组不同给药剂量均降低了患者痰液中PA的密度(P≤0.000 1),并呈剂量依赖性减少,也发现连续给药比周期性给药更有效。此研究中使用了干粉制剂,提高了患者的耐受性,为TIP在支扩患者中的应用提供了新的有价值的方法。
2、气道廓清治疗:BTS指南[22]推荐支扩患者应定期接受气道廓清治疗(airway clearance techniques,ACT),以促进分泌物清除并减轻咳嗽症状。徐金富团队对支扩患者开展一项随机对照试验研究发现,支气管镜下ACT治疗能明显延长中重度支扩患者自出院至首次急性加重的天数(168 vs 198,P=0.012),ACT不仅改善了患者的临床症状,也减少了急性加重的频率[23]。该研究针对的患者群体是可耐受支气管镜检查的、咳痰症状明显的急性加重期患者[23],首次探索了支气管镜下ACT在支扩患者急性加重期的疗效,具有较重要临床意义。支气管镜下的廓清技术治疗稳定期患者前景广阔,但未来还需要更多的循证医学依据。
3、支气管舒张剂治疗:Jayaram等[24]发起的一项临床研究,对85例支扩患者连续或周期给予噻托溴铵治疗6个月后发现,支扩合并气流受限患者的肺功能得到了显著提高,FEV1改善了3%,FVC提高了78 ml。该研究不建议常规使用噻托溴铵,但如果患者出现了呼吸急促及气流受限,可考虑试验性治疗。中国支扩联盟目前正在开展前瞻性的多中心临床研究,探索并回答支气管舒张剂在支扩患者的应用疗效、适应证及安全性问题。
4、运动康复治疗:支扩患者的呼吸受限,导致运动缺乏和肌肉无力,最终带来生活质量的降低。国际指南建议对因呼吸急促而运动受限的患者进行肺康复治疗[22]。最近的一项RCT研究发现,支扩患者经家庭肺康复治疗与对照组(33 vs 30)相比,在2月后主要结局指标递增穿梭步行测试(ISWT)距离增加,组间差异为87.9 m(95%CI:32.4~143.5),并短期改善了支扩患者的功能容量、外周肌力和生活质量,但并未维持到6个月后[25]。另一项系统分析报道,对稳定期支扩患者持续 4 周或8次以上运动训练后,可提高患者运动耐力,改善生活质量并降低一年内急性加重次数[26]。
5、新材料辅助治疗:呼吸道上皮细胞表面覆盖的黏液可包埋吸入药物,导致疗效受损。研究开发了基于丝素蛋白和甘露醇的可吸入盐酸环丙沙星微粒,可提高环丙沙星的载药效率及药物通过黏液的渗透性[27]。Almurshedi等[28]开发了一种可吸入纳米结构脂质载体用于增强环丙沙星在肺深部的沉积,以靶向治疗支扩。此外,Tran等[29]研究发现,与天然的槲皮素相比,槲皮素和壳聚糖的复合物纳米胶体能更有效地抑制PA的趋化和生物膜形成。新材料在支扩治疗中表现出良好的前景,但其生物安全性等问题仍有待考验。
五、支扩的合并症
1、支扩合并哮喘:两项系统分析报道,支扩合并哮喘患者FEV1%降低,急性加重更频繁,血液嗜酸性粒细胞水平更高(WMD=-88.98 IU/ml,95%CI:-152.04~-25.96,P=0.006),病程年数较长(WMD=5.89,95%CI:5.08~6.71,P<0.000 01),病情更严重,表明支扩与哮喘严重程度之间的联系[30, 31]。在治疗方面,研究发现使用美泊利单抗或贝那利珠单抗治疗可降低严重嗜酸性哮喘合并支扩患者的加重率,疗效可长达2年[13]。
2、支扩合并慢阻肺:随着HRCT的广泛应用,越来越多地慢阻肺患者合并支扩被发现。研究报道与不伴支扩的慢阻肺患者相比,支扩合并慢阻肺的患者在使用阿奇霉素长期治疗后获益更多,一年内随访期间急性加重率明显降低[32]。最近的一项回顾性研究发现,与无慢阻肺的支扩患者(45例)相比,支扩合并慢阻肺患者(21例)的支气管扩张程度评分更高[(21.89±10.08)vs(32.21±13.09),P=0.001]、入组初期产痰量更高(P=0.012),但在随访3年后无明显差异(81.6% vs 82.4%,P=0.945)[33]。此外,研究还发现,与无慢阻肺的支扩患者相比,支扩合并慢阻肺患者3年及5年后使用ICS联合LABA的比例更高(P<0.05)[33]。在无慢阻肺协同效应的情况下,研究还发现支气管扩张程度评分与痰液中假单胞菌培养阳性有较高的相关性(OR=1.06,95%CI:1.00~1.12,P=0.031),慢阻肺加重了支扩[33]。
3、支扩合并COVID-19:COVID-19对支扩有何影响尚未可知。韩国的一项研究[34],评估了COVID-19患者中支扩的患病率、临床特征和病死率等,结果显示在8 070例COVID-19患者中,132例(1.6%)合并支扩,7 938例(98.4%)无支扩,与无支扩患者相比,COVID-19合并支扩的患者年龄更大(P<0.001),更常出现肺部合并症,包括哮喘(30.4% vs 62.1%)和COPD(17.8% vs 57.6%),也更常出现肺外疾病,高血压(27.0% vs 52.3%,P<0.001)、糖尿病(31.0% vs 61.4%,P<0.001)和心力衰竭(10.1% vs 27.3%,P<0.001)。研究结果还显示,与无支扩患者相比,COVID-19合并支扩患者有更多的氧疗(12.3% vs 29.6%,P<0.001)和体外膜肺氧合(ECMO)需求(0.3% vs 1.5%,P=0.012)以及更高的病死率(2.8% vs 8.3%,P<0.001),支扩患者中重症COVID-19患者的比例也更高(13.1% vs 30.3%,P<0.001)[34],考虑可能因为支扩患者气道纤毛清除功能受损和慢性炎症增加了COVID-19的易感性和病情程度。
因此,在日常生活中,支扩患者在COVID-19流行地区应更加谨慎,注意做好个人安全防护措施。同时,临床医生在工作实践中,对于COVID-19 合并支扩的患者不应仅关注肺部疾病,也应当注意肺外疾病,更应密切关注病情变化,尽早识别,尽早治疗,以防病情恶化,降低病死率。
六、支扩的易患因素及预后影响因素
BMI是评估生长和营养的指标,也是年轻人发生支扩的潜在危险因素。Yang等[35]对2009—2012 年韩国6 329 838例20~40岁支扩患者的研究发现,支扩的发生率随BMI降低而增加,且呈剂量依赖性,与正常体重相比,体重过轻是支扩发生的独立危险因素(HR=1.24,95%CI:1.19~1.30)。但BMI和支扩的预后尚不清楚。另一项队列研究纳入了2 769例支扩患者,随访10年发现,体重过轻(BMI<18.5 kg/m2)、体重正常[BMI=(1.85~22.9)kg/m2]、超重[BMI=(23.0~24.9)kg/m2]和肥胖(BMI>25.0 kg/m2)分别占所有支扩患者的5.1%、40.4%、25.4%和29.3%,与正常体重相比,支扩患者体重过轻与全因死亡率(HR=2.60,95%CI:1.92~3.54)增加相关,而肥胖与全因死亡率(HR=0.71,95%CI:0.55~0.93)降低有关,BMI 是支扩全因死亡率的预测指标[36]。高永华等发现血管炎合并支扩并不增加患者的死亡风险[37]。此外,研究也发现支扩患者的病情恶化与心血管事件有关[38]。临床医生应当关注影响支扩患者病情的危险因素,提前预防可能降低支扩患者死亡风险。
七、展望
未来在科学研究方面应注重于以下几个方面:(1)流行病学研究。支扩并非少见病,应尽快开展大规模的流行病学调查,我国人口众多,缺乏新的支扩流行病学数据。(2)免疫靶向治疗、代谢研究是未来研究重要方向。(3)支扩分型。增加多维度和深层表型研究。(4)总结疾病特征。设计更加符合我国人群个性化的诊疗方案。相信在全世界学者的共同努力下,我们能把支扩的临床资源转化为最佳的循证医学证据,更科学地指导支扩临床实践。
参考文献(略)
作者:王玲 师一涵 杨恒 徐金富;单位:同济大学附属上海市肺科医院呼吸与危重症医学科 同济大学医学院呼吸病研究所
本文转载自订阅号「中华结核和呼吸杂志」
原链接戳:【年度综述】支气管扩张症年度进展2021
引用本文: 王玲, 师一涵, 杨恒, 等. 支气管扩张症年度进展2021 [J] . 中华结核和呼吸杂志, 2022, 45(6) : 592-597. DOI: 10.3760/cma.j.cn112147-20220111-00036.


