目的:探讨鹦鹉热患者的临床表现、诊断、治疗及预后。
方法:对1例鹦鹉热衣原体致重症肺炎患者的临床资料结合文献复习进行分析,总结其临床特点、治疗及预后。
结果:患者男,83岁,因「发热、咳嗽、咳痰5 d,呼吸困难3 d」入院。既往有2型糖尿病病史。胸部CT示右肺大片状密度增高影;CD4+ T淋巴细胞绝对值23个/µL;血气分析示Ⅰ型呼吸衰竭;通过宏基因组高通量测序技术检出鹦鹉热衣原体。诊断为重症肺炎(鹦鹉热衣原体),2型糖尿病,疑似中枢神经系统感染。经多西环素联合大环内酯类药物治疗后痊愈出院。文献复习发现,鹦鹉热患者多因接触病禽起病,全身多系统均可受累,呼吸系统最为常见,中枢神经系统受累较罕见。鹦鹉热的确诊依赖血清学、核酸检测、病原体分离培养,宏基因组高通量测序技术对诊断鹦鹉热具有优越性。治疗方面首选四环素类药物,如多西环素、四环素,疗程至少10~14 d。鹦鹉热预后较好,重症甚至危及生命的鹦鹉热病例多是由于诊断不明、治疗延误所致,整体死亡率约1%。
结论:鹦鹉热为人兽共患病,禽类接触史有助诊断,宏基因组高通量测序技术对诊断鹦鹉热具有优势。治疗上首选四环素类药物,疗程要足。预后较好。
鹦鹉热为人兽共患病,患者多因接触病禽起病,全身多系统均可受累,呼吸系统最为常见。本文报道1例鹦鹉热衣原体致免疫受损患者重症肺炎病例,通过宏基因组高通量测序(metagenomic next-generation sequencing,mNGS)技术检出鹦鹉热衣原体并因此确诊,经多西环素联合大环内酯类药物治疗后痊愈出院。基于本例患者的诊治经过,结合文献复习进行分析,总结探讨鹦鹉热患者的临床表现、影像学特点、治疗及预后,同时了解mNGS在罕见病原体诊断中的价值。
临床资料
老年男,83岁,以「发热、咳嗽、咳痰5 d,呼吸困难3 d」入院。2018年12月7日无明显诱因下出现步态不稳、畏寒,体温不详,无咳嗽、咳痰、胸闷、气促,无腹痛、腹泻,就诊于我院急诊神经内科,血检验提示中性粒细胞百分比、超敏C反应蛋白升高、肝功能异常及低钠血症(白细胞计数8.9×10^9/L,中性粒细胞百分比87.8%,高敏C反应蛋白117.35 mg/L,谷丙转氨酶44 U/L,谷草转氨酶162 U/L,钠132 mmol/L);胸部CT示右肺中叶片状高密度影,边界不清,可见支气管充气征(图1a);头颅磁共振成像示双侧基底节、侧脑室旁、半卵圆区多发缺血、梗死灶、部分软化灶,老年脑(图2a~c)。予头孢唑肟联合莫西沙星抗感染。12月9日出现发热(39.2 ℃)、咳嗽、咳少量黄痰伴呼吸急促,血气分析提示(未吸氧)动脉血二氧化碳分压32 mm Hg(1 mm Hg=0.133 kPa)、动脉血氧分压68 mm Hg,考虑初始抗感染治疗效果不佳,改予亚胺培南西司他丁抗感染。持续高热、气短加重,复查胸部CT示右肺大片状密度增高影(图1b),血气分析示Ⅰ型呼吸衰竭(鼻导管吸氧5 L/min,动脉血二氧化碳分压32 mm Hg,动脉血氧分压68 mm Hg,氧合指数165 mm Hg),加用替考拉宁覆盖革兰阳性菌,仍反复发热。12月12日以「重症肺炎」入院。既往糖尿病病史,自诉血糖控制尚可;前列腺肥大病史,长期服用多沙唑嗪、非那雄胺治疗。否认过敏史,否认活禽及其他鸟类接触史。
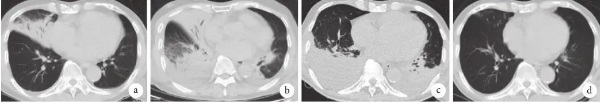
图1:胸部CT检查像
a. 2018-12-07,示右肺中叶片状高密度影,边界不清,可见支气管充气征;b. 2018-12-11,示右肺大片状密度增高影,双侧少量胸腔积液;c. 2019-01-04,示双肺实变影,双侧胸腔积液,右侧为著;D. 2019-05-02,未见异常。
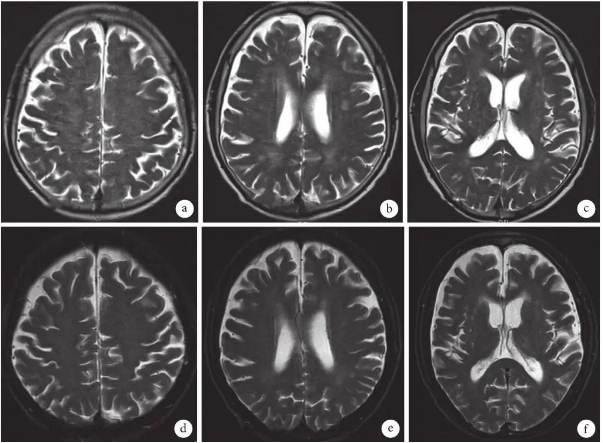
图2:头颅磁共振成像(T2相)检查像
a~c. 2018-12-07,示双侧基底节、侧脑室旁、半卵圆区多发缺血、梗死灶、部分软化灶,老年脑;d~f. 2018-12-26,示双侧基底节区、半卵圆区多发梗死灶,老年脑,与2018-12-07相仿。
查体:一般情况差,平车推入病房,神志清楚,体温37.3 ℃,脉搏113次/min,呼吸35次/min,血压150/95 mm Hg,鼻导管吸氧10 L/min下指脉氧饱和度90%。胸廓对称无畸形,呼吸急促,无胸膜摩擦感,右肺语颤增强,右中下肺叩诊实音,双肺呼吸音粗,右下肺呼吸音明显减低,双肺闻及广泛粗湿啰音,腹饱满,双下肢轻度水肿,余未见异常。
辅助检查:血常规白细胞计数11.6×10^9/L,中性粒细胞百分比97.3%,高敏C反应蛋白140.02 mg/L。降钙素原2.74 ng/mL。红细胞沉降率58 mm/1 h。生化指标:白蛋白24 g/L,谷丙转氨酶161 U/L,谷草转氨酶244 U/L,葡萄糖13.7 mmol/L,肌酐92 µmol/L,钾4.83 mmol/L,钠141 mmol/L。B型钠尿肽前体6380 pg/mL。糖化血红蛋白7.6%。T淋巴细胞亚群:CD3+ 33.2%,CD4+ 19.4%,CD4+ 绝对值23个/µL,CD8+ 12.2%,CD8+ 绝对值14个/µL,CD4+/CD8+ 1.59%。血气分析:鼻导管吸氧10 L/min,pH 7.31,动脉血二氧化碳分压49.9 mm Hg,动脉血氧分压69 mm Hg,动脉血实际碳酸氢根离子24.1 mmol/L,动脉血标准碳酸氢根离子22.3 mmol/L,动脉血氧饱和度91.6%,氧合指数113 mm Hg。
诊治过程
入院后予亚胺培南西司他丁、替考拉宁广谱抗细菌及卡泊芬净抗真菌治疗,胰岛素控制血糖,同时行床边支气管镜检查。治疗后仍反复高热(体温波动于38~39.2 ℃),氧合进一步恶化(鼻导管吸氧10 L/min下动脉血氧分压59 mm Hg,氧合指数97 mm Hg),予气管插管、呼吸机辅助通气。12月15日支气管肺泡灌洗液(bronchoalveolar lavage fluid,BALF)及外周血mNGS均检出鹦鹉热衣原体(表1),外周血mNGS检出少量鲍曼不动杆菌序列,气道分泌物培养示白色念珠菌。遂调整抗感染方案,予多西环素联合阿奇霉素覆盖鹦鹉热衣原体、头孢哌酮舒巴坦覆盖鲍曼不动杆菌、氟康唑覆盖念珠菌,胸腺法新调节免疫。经治疗后,体温逐步下降、氧合改善,多次痰培养均为阴性,复查胸部X线检查示右肺炎症较前明显吸收,拔除气管套管并予高流量吸氧。监测肝功能中转氨酶持续升高,12月23日时达谷丙转氨酶204 U/L、谷草转氨酶641 U/L,考虑药物性肝损可能。停用阿奇霉素、氟康唑、头孢哌酮舒巴坦,改予克拉霉素联合多西环素抗感染,辅以保肝治疗,肝功能逐步恢复。予胸腺法新治疗后多次复查CD4+ T淋巴细胞仍低,最高值仅202个/µL。
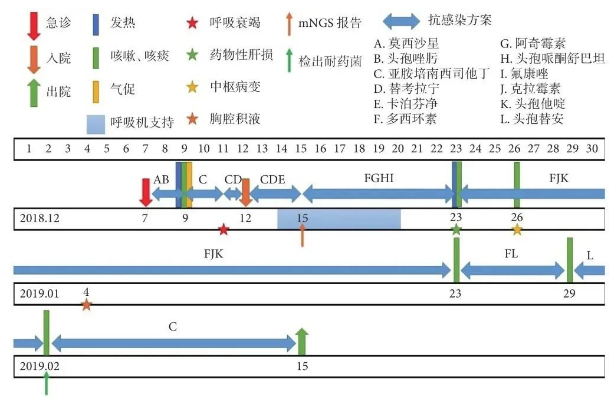
图3:诊疗过程图
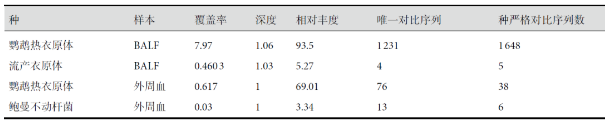
表1 患者BALF及外周血mNGS结果
12月26日体温恢复正常,但患者出现短暂性心率、呼吸减慢伴指脉氧下降及嗜睡,呼唤觉醒后好转。头颅磁共振成像示脑白质变性、皮层下动脉硬化性脑病(图2d~f)。经神经内科会诊考虑中央髓鞘溶解或Wernicke脑病可能,予免疫球蛋白冲击(25 g/d×5d)、维生素B1、甲氯芬酯兴奋呼吸中枢、无创呼吸机辅助通气等治疗后病情缓慢好转。2019年1月4日复查胸部CT提示双侧胸腔积液,右侧为著(图1c),考虑低蛋白血症及肺炎所致,予胸腔穿刺置管引流、补充白蛋白、加强营养支持等治疗后好转。
经积极治疗后,患者肺部感染及各种并发症均得到控制,肺部病灶明显吸收,1月23日停用克拉霉素,29日停用多西环素。2月2日痰培养示多重耐药鲍曼不动杆菌,根据药敏试验结果改予亚胺培南西司他丁抗感染。2月15日出院,复查胸部CT示双肺炎症影完全消散(图1d)。
文献复习
微生物特性
鹦鹉热是一种人兽共患病,因其致病原鹦鹉热衣原体主要寄生于鹦鹉科鸟类而得名。鹦鹉热衣原体可寄生于鹦鹉、鸽、鸡、鸭、鹅、火鸡等多种鸟类,哺乳动物如牛、马、猫、啮齿类等也是其较为少见的宿主。鹦鹉热衣原体经呼吸道进入人体后迅速分裂增殖,随血流播散、侵及网状内皮系统,肺、肝、脾、中枢神经系统均可受侵产生病变[1-5]。
流行病学与传播
鹦鹉热病例以散发居多,患者多因饲养宠物鹦鹉、接触活禽后患病。爆发病例多有职业接触史,如就职于禽类加工屠宰场、农场、兽医诊所、兽医学校、宠物店等场所[6]。鸟类是鹦鹉热衣原体的主要传染源,常呈隐性感染并通过粪便、眼部及上呼吸道分泌物排菌[7]。鹦鹉热衣原体可在鸟粪中保持感染活性长达1个月,人类吸入含有病原体的空气颗粒或接触病禽的羽毛后发病[1]。少数爆发感染病例并无鸟类接触史,仅能追溯出户外活动史,可能与自然环境中的鸽子、野鸟等排菌有关[8-9]。
临床表现
鹦鹉热衣原体的感染潜伏期为5 d到2周[10],发病时多表现为流感样症状,如高热、畏寒、精神萎靡、头痛、肌肉酸痛等,呼吸道症状多为干咳,严重者出现呼吸困难,少数患者伴有胃肠道症状或皮疹。呼吸系统最常受累,以肺炎最为多见,重症患者可迅速进展至急性呼吸窘迫综合征甚至多器官功能衰竭。其他器官系统受累后可表现为心内膜炎、心肌炎、脑炎、肝炎、结膜炎等[1, 3]。患者的外周血白细胞及中性粒细胞计数基本正常,60%的患者出现肝功能异常,主要为不同程度的转氨酶升高,33%的患者合并低钠血症[11]。影像学多表现为单侧的肺叶实变影,以下叶居多,上叶、中叶或舌叶次之,合并胸腔积液少见[11]。
诊断、治疗及预后
明确的鹦鹉接触史有助于鹦鹉热的诊断,但确诊依赖血清学、核酸检测、病原体分离培养等检验手段。血清学检验可采用微免疫荧光试验(micro-immunofluorescence,MIF)、补体结合试验(complement fixation test,CFT)等方法,其中MIF法因其敏感性、特异度更高被优先推荐[12]。核酸检测多采用聚合酶链反应(polymerase chain reaction,PCR),首选急性感染期的下呼吸道标本[6]。鹦鹉热衣原体的培养需要3级生物安全实验室,因此开展较少[1, 6]。治疗鹦鹉热首选四环素类药物如多西环素、四环素,如存在四环素类药物使用禁忌,可选用大环内酯类药物[13]。为减少复发,疗程至少10~14 d,根据患者病情严重程度,可适当延长疗程[12]。喹诺酮类药物对鹦鹉热衣原体的活性稍弱,不作为优选[1]。鹦鹉热一般预后较好,无后遗症,重症甚至危及生命的鹦鹉热病例多是由于诊断不明、治疗延误所致,整体死亡率约1%[14]。
国内鹦鹉热发病情况
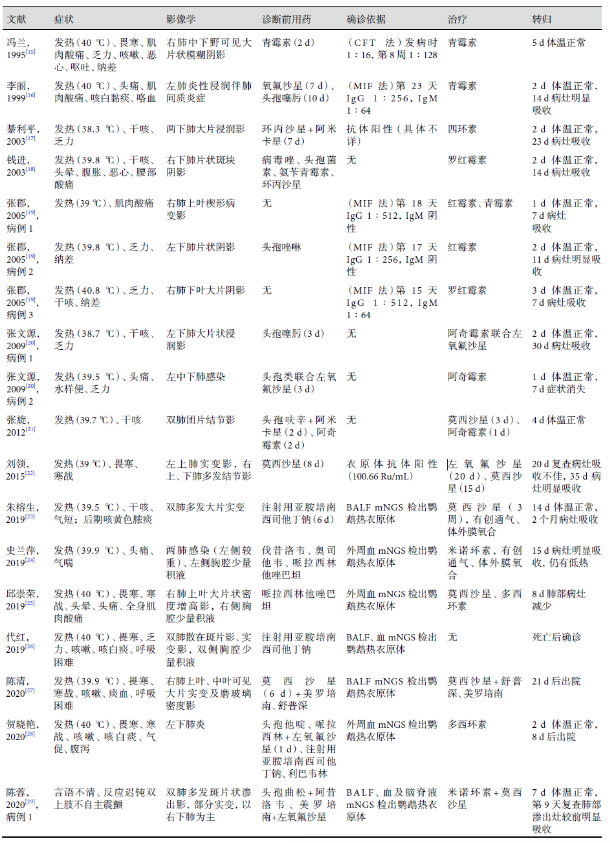
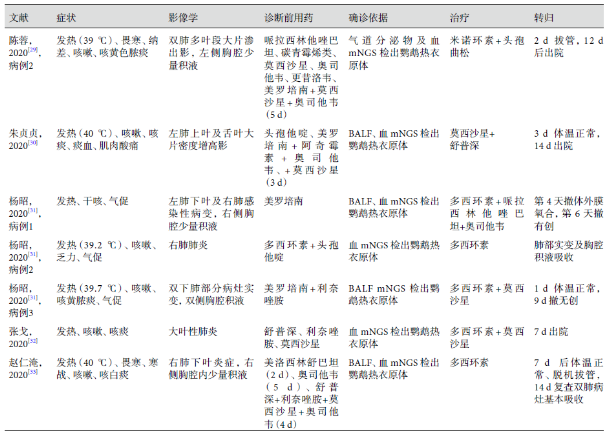
截止至2021年1月,通过万方数据和中国知网检索关键字「鹦鹉热」、「鹦鹉热衣原体」,共检索出19篇全文文献、报道病例25例[15-33](表2)。鹦鹉热病例在国内较为少见,最早的病例报道于1995年。其中20例患者有明确鸟类接触史(饲养或接触鹦鹉、鸽子、鸡、鸭、鹅、野鸟),4例接触史不详,1例无明确接触史,无性别差异,平均发病年龄54岁(9~81岁)。起病症状多为高热(超过39 ℃)、干咳伴有乏力、纳差、肌肉酸痛、头痛等,气促、咯血、恶心、呕吐、纳差、腹泻等较少见,1例以神经系统症状起病。血象一般轻微升高,平均白细胞计数9.8×10^9/L,中性粒细胞比例约84.5%,红细胞沉降率明显增快(平均63.8 mm/1 h)。15例(60%)的患者出现肝功能异常,主要表现为转氨酶升高,最高达正常值的10倍,2例出现胆红素升高,转氨酶升高水平与疾病严重程度无明显相关性。5例(20%)的患者出现低钠血症。影像学改变以片状浸润实变影为主,或呈多发结节影,合并胸腔积液较少见(7例),病情严重者呈现双肺多发病变。7例患者呈血清学阳性,14例患者经高通量测序检出鹦鹉热衣原体,其余4例患者根据接触史、临床表现及治疗效果考虑为鹦鹉热衣原体感染。在治疗上,6例患者使用四环素类药物,5例使用大环内酯类药物,4例使用喹诺酮类药物,4例使用四环素类联合喹诺酮类药物,2例使用大环内酯类联合喹诺酮类药物,1例使用四环素类联合大环内酯类药物。鹦鹉热衣原体所致肺炎严重程度不一,轻症经有效抗感染治疗后症状迅速缓解,1~2周可达到肺部病灶完全吸收;重症患者的肺部病变广泛、进展迅速,需有创机械通气甚至体外膜氧合支持(3例)治疗。整体预后较好,病灶可完全吸收,不遗留肺组织破坏。
表2 国内鹦鹉热衣原体病例的特点
讨论
本例患者高龄、有糖尿病史、CD4+ T淋巴细胞极度低下,为免疫受损人群。以步态不稳、高热、乏力起病,伴咳嗽、咳黄脓痰、气短,实验室检查提示低钠血症、肝功能异常,胸部CT见右中叶片状实变影,初始抗感染治疗(包含莫西沙星)效果不佳,起病5 d后进展至呼吸衰竭。通过BALF及外周血mNGS明确致病菌为鹦鹉热衣原体,诊断为鹦鹉热,发病前无鸟类接触史。予多西环素、阿奇霉素联合抗感染治疗,12 d后体温恢复正常,呼吸衰竭缓解,治疗效果较好。因出现中枢神经系统病变导致住院时间显著延长,并出现低蛋白血症、胸腔积液、院内耐药鲍曼不动杆菌感染等多种并发症,最终痊愈出院,无后遗症。
对国内外鹦鹉热病例回顾总结发现,患者外周血白细胞计数基本正常,可有中性粒细胞比例升高;超过半数的患者出现肝功能异常,主要表现为转氨酶升高;约三分之一的患者发生低钠血症[11]。本例患者急诊就诊时血检验结果均符合以上特点,但对病原学判断及抗生素选择的提示作用有限。其次,鹦鹉热的发病率较低,文献报道美国、比利时的平均每年约10例[1, 10],国内迄今为止共报道25例,鸟类尤其是鹦鹉作为鹦鹉热衣原体的主要宿主及传染源[1, 7],其密切接触史对判断病原体具有重要意义,但与少数爆发感染病例相似[8-9],本例患者无明确鸟类接触史。以上因素均增加了诊断的困难性。喹诺酮类药物对鹦鹉热衣原体活性稍弱[1],国内病例回顾提示半数患者(12例)在明确诊断前曾使用喹诺酮类药物,但治疗效果均不佳。本例患者初始抗感染方案包含莫西沙星(疗程3 d)治疗欠佳,对病原体的判断及后续抗感染方案的选择也造成了一定的干扰。患者的免疫受损状态进一步加速了病情进展,起病5 d后出现双肺广泛病变及Ⅰ型呼吸衰竭。此时病原体仍不明确,频繁更换广谱抗细菌、抗真菌治疗无效,对诊疗提出了极大的挑战。
患者入院后予床边气管镜检查,48 h后BALF及外周血mNGS回报检出鹦鹉热衣原体。本例患者有多年糖尿病史、CD4+T淋巴细胞极度低下,在此类免疫受损患者的诊疗过程中,相较于传统实验室检测手段,mNGS有明显的优势。传统的微生物实验室诊断技术包括微生物的分离培养、病原体特异性抗原或抗体的检测(如乳胶凝集试验、酶联免疫吸附试验)、核酸的分子鉴定(聚合酶链反应最为常用)。这些检测手段仅能检测出有限种类的临床常见病原体,且高度依赖样本中的病原体载量。mNGS通过核酸提取、DNA或RNA的扩增、文库构建、测序、生物信息分析等步骤,检测样本中病原体特异性核酸序列,覆盖细菌、真菌、病毒、寄生虫等多种病原体,敏感性更高,对罕见病原体的检出具有独特优势[34]。在免疫受损患者中,由于可能的病原体范围更广、罕见病原体感染的风险增加,美国感染病学会建议采用侵袭性手段获得标本,进行多病原学方向的检测[35]。本例患者无鹦鹉接触史,鹦鹉热的低发病率、相关血清学检测手段的匮乏导致传统实验室方法检出鹦鹉热衣原体的可能性几乎为零。mNGS迅速明确鹦鹉热衣原体为病原体,为救治患者争取了更多宝贵时间并有效缩短了有创呼吸机使用时间。2019年—2020年国内14例鹦鹉热病例均通过mNGS检出,其中3例为危重病例并使用体外膜氧合,经针对性抗感染治疗后病情痊愈,充分体现了mNGS诊断罕见病原体感染危重病例的优势。
回顾患者的诊疗过程,仍存在一些疑问:
患者以步态不稳起病而就诊于神经内科急诊,病程后期出现呼吸抑制、神志异常以及脑室旁白质病变,是否为鹦鹉热衣原体侵犯中枢神经系统所致?文献报道鹦鹉热累及中枢的发生率为3%~9%[36-37],可表现为脑膜脑炎、小脑共济失调、颅神经麻痹、横贯性脊髓炎、格林–巴利综合征、癫痫等[12]。中枢神经系统的症状可早于呼吸系统[29, 38-39],甚至出现在有效抗感染治疗且体温正常后[37]。因发病率较低,故目前治疗经验有限,采用多西环素、多西环素联合糖皮质激素或血浆置换[37-39]治疗成功的案例均有报道,重症患者可考虑鞘内注射[40]。目前发病机制不明确,病原体直接侵犯中枢[29, 37-38, 40]、自身免疫功能的紊乱[37, 39]可能参与了中枢病变过程。鹦鹉热衣原体的实验室诊断技术较为匮乏,脑脊液mNGS检测为诊断鹦鹉热衣原体中枢神经系统感染提供了有力的手段[29]。本例患者病程中出现的中枢神经系统症状及脑白质病变,不能排除鹦鹉热累及中枢可能。因患者高龄且无法配合,并未行腰椎穿刺明确病因。如条件许可,对此类伴有中枢神经系统病变的鹦鹉热患者,应积极行腰椎穿刺、送检脑脊液mNGS,在针对性抗感染的基础上联合糖皮质激素治疗或鞘内注射可能有助于缩短病程,改善整体预后。
总的来说,鹦鹉热发病率较低,多数病例症状较轻或呈自限性,经针对性治疗后可迅速痊愈,预后较好。但严重患者可迅速出现呼吸衰竭,并出现心、肝、脾、中枢神经系统等全身多系统受累,因此应尽早明确诊断,及时给予针对性抗感染治疗,以免延误病情。发病前的鹦鹉接触史有助于明确诊断。在流感高发季节,临床医生尤其是急诊医生对接触鸟禽后出现高热、呼吸道症状的患者,除流感外需警惕鹦鹉热可能。由于鹦鹉热衣原体的血清学或PCR检测临床开展较少,对于有明确接触史的疑诊患者,在无确诊证据的情况下,可积极给予四环素类药物治疗。需注意的是,少数鹦鹉热患者无明确接触史,以实变影为主的影像学表现也无法与其他常见致病菌所致的社区获得性肺炎相鉴别。对于此类病情危重的患者,mNGS可帮助临床医生更快地取得准确的病原学结果,对改善预后至关重要。
利益冲突:本研究不涉及任何利益冲突。
参考文献略。
引用本文:宋慧慧, 唐昊. 鹦鹉热衣原体致免疫受损患者重症肺炎一例并文献复习. 中国呼吸与危重监护杂志, 2022, 21(1): 12-19. doi: 10.7507/1671-6205.202102033
本文转载自公众号「中国呼吸与危重监护杂志」


