编前语
一位分别在肿瘤科和呼吸与危重症医学科待过、长扎基层一线的呼吸医生,不仅在国际上率先提出了「重症肺癌」的概念,还接连提出「癌肺同治」「PS 评分具有可逆性和波动性」「抗肿瘤药物升降级」「全身治疗和局部治疗并重」等具有指导性意义的治疗策略。促使他做这些研究的动机究竟是什么?呼吸医生在面对肺癌患者时面临的最大难题在哪里?他想要对同行说些什么?在广州医科大学附属第一医院,《呼吸界》记者与周承志教授进行了面对面的交流。
「晚期肺癌已从单纯的化疗时代进入了综合治疗时代,而重症处理是肺癌全程管理中的关键一环」
肺癌常见的危重症分为两大类,一类是肺癌本身所致的症状,包括出血、栓塞、压迫、颅内高压、骨折、截瘫及肿瘤所在相应器官急性功能衰竭等;另一类是肺癌治疗所致的症状,包括手术、放疗急性并发症,化疗所致重度骨髓抑制、TKI所致严重间质性肺病、严重免疫不良反应等。
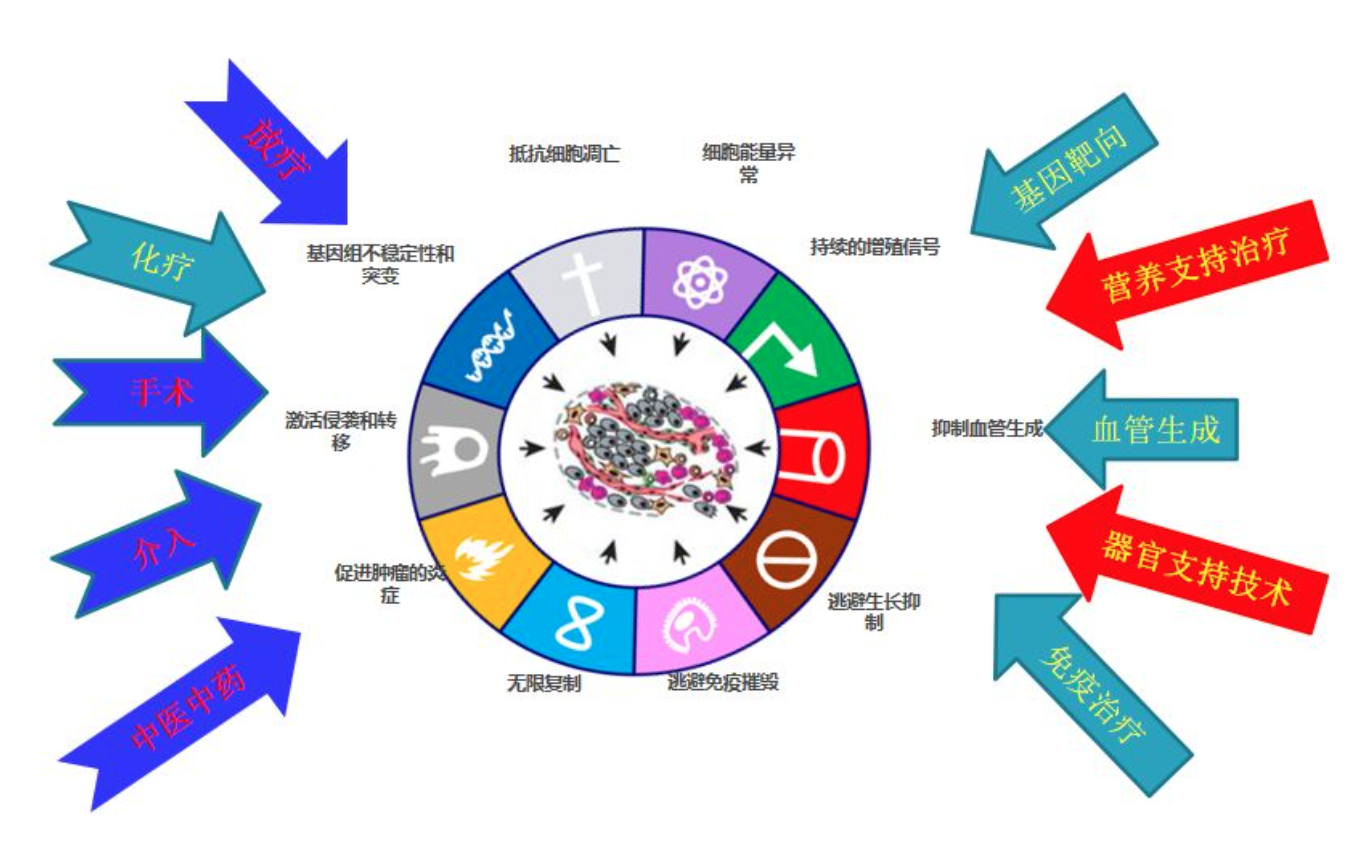
现阶段肺癌的治疗手段除了针对肿瘤本身的治疗,还有各种支持技术,以及二者兼而有之的综合治疗技术。近十余年来,一些效果好、毒性低的系统性治疗手段,如基因靶向治疗、抗血管生成治疗和免疫治疗先后问世,晚期肺癌从单纯的化疗时代进入了个体化综合治疗时代。在过去,大家往往认为已经没有抢救意义的、完全不能够耐受系统性抗肿瘤治疗的重症肺癌患者,可能通过各种支持治疗手段,改善功能状态评分(performance status,PS),使患者可以正常耐受化疗,免疫治疗的不良反应,从而有可能延长几个月甚至到几年的生存时间。所以,我们把这种重症的肺癌系统地提炼出了一段概念性的文字来方便大家理解,关于「晚期重症肺癌」的概念,是我们率先在国际上提出来的,它不是指「终末期肺癌」,而是指因疾病本身各种相关原因、或者在应用抗肿瘤药物后所导致的患者PS 评分阶段性的处于2-4分,但是存在极大可能性能够从现有的系统性抗肿瘤治疗手段中获益的的ⅢB、ⅢC及Ⅳ期肺癌患者。
所谓终末期的肺癌患者,可能是经过很多治疗手段之后病情加重了,实际上可能很多药物都用过了,这个时候已经没有什么治疗手段可以控制肿瘤,即使通过积极抢救等治疗手段把病情暂时稳定,但肿瘤继续进展,已经没有药物去对付,这种叫终末期。我们所说的重症,更多是指初诊患者,或者诊断之后还有很多药物没有用过,比如化疗、免疫治疗等抗肿瘤药还没有尝试过,他还有很多机会,可以从现在已有的这些抗肿瘤的治疗手段中获益,可能延长患者的生存时间。所以这两个概念我们应该把它区别开来对待。

面对晚期重症肺癌的患者,许多科室都不愿意接收,这是临床上客观存在的现象。「晚期重症肺癌」常见于肺癌初诊时伴有急性并发症,如大气道堵塞、大量胸腔或心包积液、大咯血或合并急性呼吸系统疾病,如重症肺炎,肺动脉栓塞等,由于急性重症状态患者往往暂时不适合接受系统性抗肿瘤治疗;常见于肺癌合并慢性心肺疾病,如COPD、间质性肺病、慢性心功能不全等,由于原慢性疾病的渐进性加重过程导致对肺癌的诊疗不及时,初治时PS评分就很差;常见于应用抗肿瘤药物后所导致的严重不良反应使患者PS评分急速转差,如化疗所导致的骨髓抑制合并严重感染,TKI所致的间质性肺病,免疫治疗所致的重要脏器免疫损伤(免疫性肺炎等)。所以,从它本身常见并发症、合并症所涉及的多学科而言,晚期重症肺癌的重症处理显然就是肺癌全程管理中的关键一环。
「只是通过简单的PS评分去鉴别这类病人能不能接受肿瘤化疗或者免疫治疗,就太粗浅了!」
「PS评分具有可逆性、波动性」这个诊疗理念,是基于近年来的临床实践提出的。2012年当时我还在做主治医生,是一线接触临床病人最多的时候。之前我虽然读的是呼吸学科,但后来又因为医院学科建设原因到了肿瘤科工作有5年多时间,之后再回到呼吸与危重症医学科,回到重症病房。由于多了一些交叉学科的临床科室经验,回来后我们就发现,原来很多在肿瘤科不能治疗的重症肺癌患者到了呼吸与危重症医学科这边,我们通过各种支持治疗手段,可以看到完全不一样的结果。比如,呼吸机就可以用在肺癌方面发挥很多的作用。同时我们有全国交叉学科方面的优势,于是在临床实践中,我的头脑里就不断出现这种提醒的声音,要用呼吸与危重症医学科的一些支持治疗手段去治重症肺癌的病人。因为肿瘤(实体瘤)的治疗十分强调PS评分(即生活状态评分),一般认为2分以上,以前甚至2分的都不能化疗。后来因为有低毒的化疗,2分是可以化疗。而现在3-4分的,按照指南的观念仍然是不能化疗及免疫治疗。
那么我们往往只是通过简单的一个PS评分去鉴别这一类病人能不能接受肿瘤化疗或者免疫治疗,就太粗浅了。通过我们的临床治疗,发现PS评分完全可以改善。这个病人现在PS评分3分甚至4分,并不是说意味着以后永远是3分4分,通过相应的支持治疗可以改善PS评分,所以我们提出了「PS评分具有可逆性」,就是可以把它改变回来,得到改善之后再控制并发症和其他相应合并症处理,就能处理得很好。但在这个过程中,有一部分的患者,如COPD患者的PS评分就具有一定的波动性为特征,所以最终我们定义为「PS评分具有可逆性和波动性」,这是我们提出的对待晚期重症肺癌患者的一个诊疗策略。根据临床实践针对这部分患者做了分类:
临床常见PS评分具有「可逆性」的患者:
●具有特殊靶点且治疗有效的患者;
●合并大量心包积液、胸腔积液的初治患者;
●大气道阻塞经局部治疗效果较佳的初治患者。
临床常见PS评分具有「波动性」的患者:
●合并COPD等慢性呼吸、心血管系统疾病的患者;
●合并大量心包积液、胸腔积液的复治患者;
●大气道阻塞经局部治疗效果一般或复发的患者。
「巧妙地用低毒的药物,联合用药,对他进行『癌肺同治』,使这位本来只能采取最佳支持治疗的患者又活了3年多的时间」

在重症肺癌的临床管理上,我们提出一个中心、两个基本点和六个治疗理念和策略。前面讲的关于PS评分是其中的一个理念。所谓一个中心,就是在诊疗策略上强调尽可能实现微创化动态监测靶点及疗效。两个基本点是:必要时通过呼吸等各种支持治疗来实现抗肿瘤治疗,尽可能将每一个药物的作用发挥尽致,尽可能将每一个对患者有用的药都用到。简单理解就是「药尽其用」和「用尽其药」。而具体到六个治疗理念和策略,分别是联合治疗、交替用药、治疗全局观、PS评分具有可逆性和波动性、抗肿瘤升降级策略和癌肺同治。在临床实践中,我们也取得了不错的效果。
病例
邓某,男,59岁,因「咳嗽、气促半年余,加重2周」于2012年1月19日入院(呼吸感染病区)。
7年前确诊COPD长期于澳门地区家庭医生诊治,由于COPD病史而忽略了症状加重是肺癌导致,结果因病情明显加重考虑AECOPD合并双肺感染,经抗感染治疗病情无明显改善在当地上级医院经进一步检查考虑COPD合并肺癌可能,经(肿瘤科)会诊认为PS评分太差且无病理支持不宜抗肿瘤治疗。
既往史:有糖尿病10余年,血糖控制可,吸烟30年*2包,已戒烟半年。
查体:半坐卧位,体温37.3℃,呼吸30次/分,呼吸稍促,SPO2:>95%(3L/min),右肺触诊语颤增强,右上肺叩诊呈实音,听诊右肺呼吸音减弱,右肺可闻及少量干啰音及散在湿啰音。
以下是入院时胸片提示大量心包积液、双肺门及纵隔肿物合并广泛的癌性淋巴管炎(当地医院抗感染治疗无效)
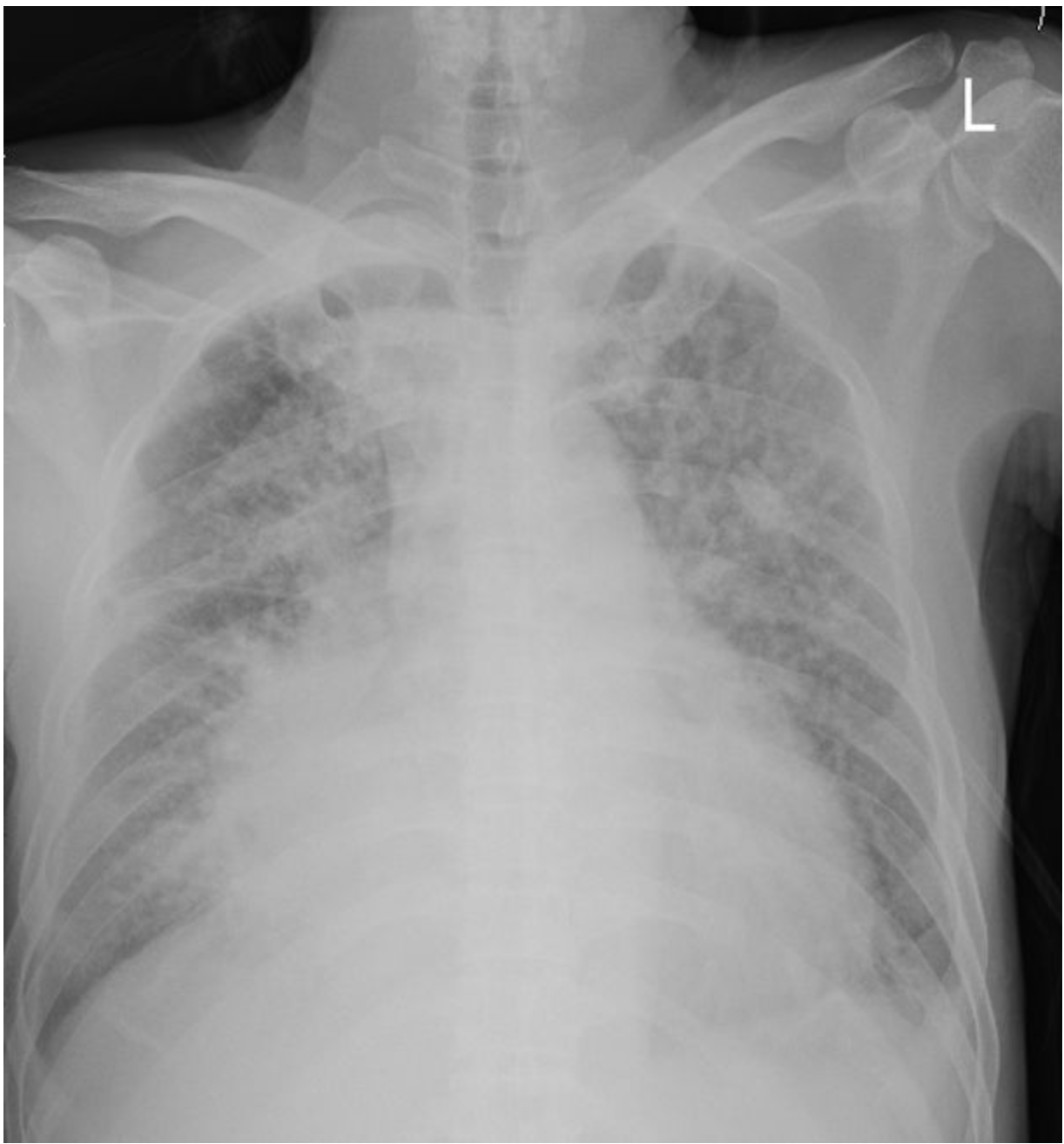
超声所见: 半坐卧位心包探査:心包腔内见液性暗区环绕心脏,前心包暗区宽15-19mm,后心包暗区宽22-28mm,左侧心包暗区宽24mm,心尖部暗区宽16-24mm,剑突下右室下方暗区宽34mm。双后胸探査:于左后胸第9至第10肋间肩胛下角线内、外侧探及暗区,最大暗区深29mm,内见光点。于右后胸第8至第10肋间肩胛下角线内、外侧,距体表18mm探及暗区,最大暗区深 53mm。
超声提示:大量心包积液声像。左胸积液(量少,未予定位)右胸积液(标志点进针23mm)
诊断:1.考虑右中下肺肺癌,并右肺门及纵隔淋巴结转移,两肺多发转移,建议CT进一步检査。2.左下胸膜增厚粘连。
治疗:经验性抗感染治疗+CODP+无创通气等支持治疗。行右侧胸腔积液及心包积液置管引流术,胸水沉渣病理:可见数团异形细胞:免疫组化:CK7(+),TTF1 (+), CK5/6(+),P63 (+), SPB (+), vimentin(-),NSE(-)考虑腺癌。心包积液沉渣病理:可见少量核异质细胞
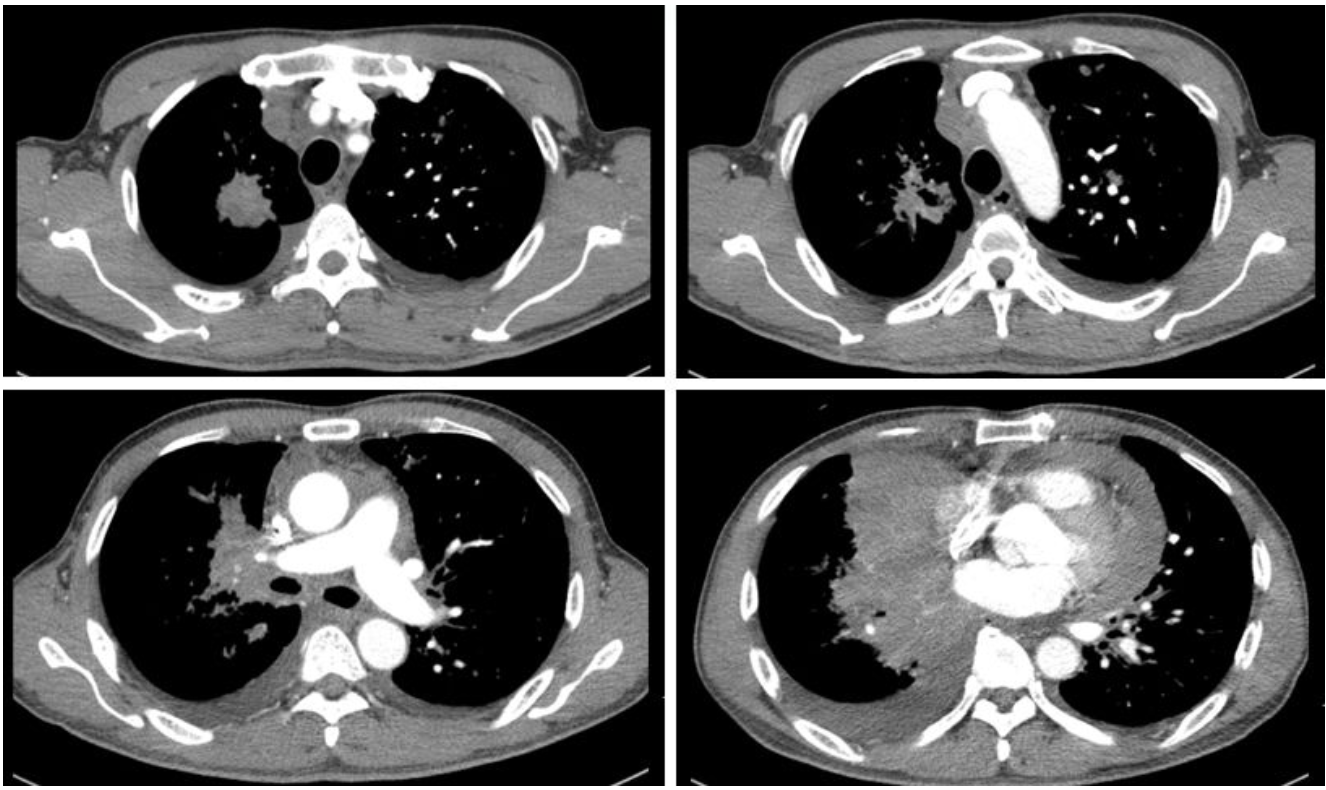
2012年1月21日,这位患者经胸水及心包积液引流后能平卧5到10分钟。病理出来后,支纤镜报告:(右中间支气管)送检支气管粘膜中可见数团异型细胞,免疫组化,CK7 (+) , TTF-1 (-) , CK5/6 (+) , SPB个别细胞(+) , P63 (-),组织改变及免疫组化考虑为腺癌。组织标本:细胞总数及肿瘤细胞比例未达标,EGFR突变阴性结果仅供参考。补充报告:血EGFR突变阴性,胸水EGFR突变阴性。
修正诊断
1.右肺腺癌(cT4N3M1b双肺、心包、胸膜,Ⅳ期,PS3分,EGFR突变阴性);2.慢性阻塞性肺疾病;3.2型糖尿病;4.慢性肾功能不全(失代偿期)?
病人转入呼吸肿瘤病区。
治疗方案该选择?我们停止了抗感染治疗,继续间断无创通气+积极控制COPD等支持治疗。考虑现阶段主要矛盾为肿瘤问题,该如何选择抗肿瘤用药?综合考虑后选择了安维汀:300mg,D1;培美曲塞:800mg,D2。下图是一个疗程后的胸片对比:
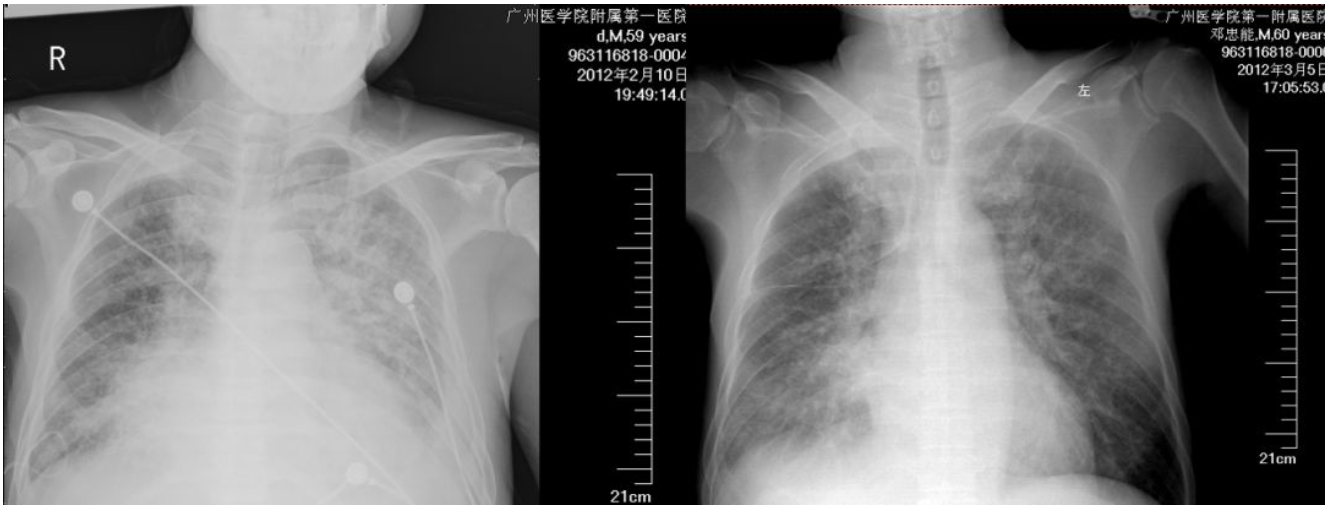
再次诊断显示:右肺腺癌(cT4N3M1b双肺、心包、胸膜,Ⅳ期,PS2分,EGFR突变阴性);慢性阻塞性肺疾病;2型糖尿病;(肾功能正常)
治疗小改变:加上卡铂
下图为后继续治疗和4疗程的改变:1月2日——(4疗程)——5月11日
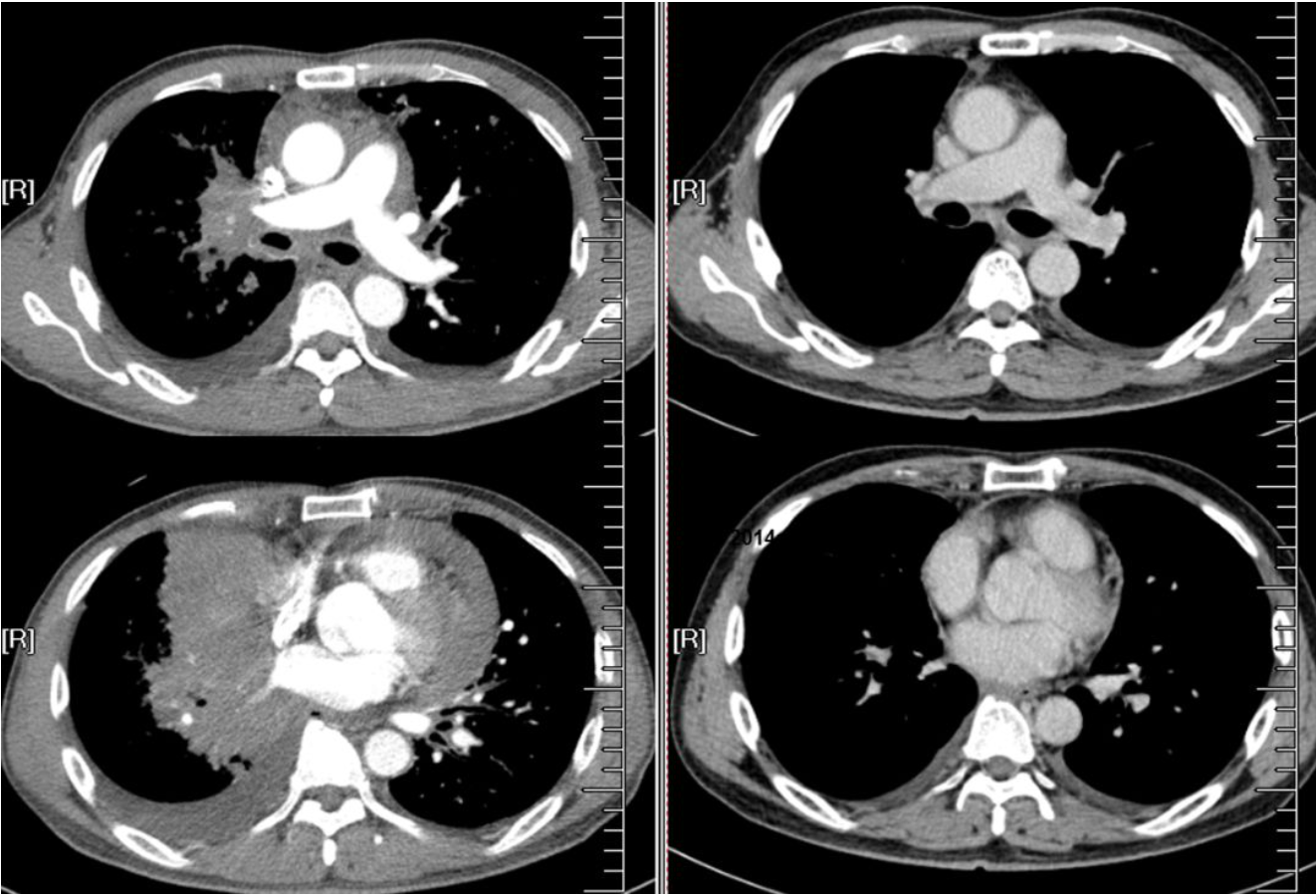
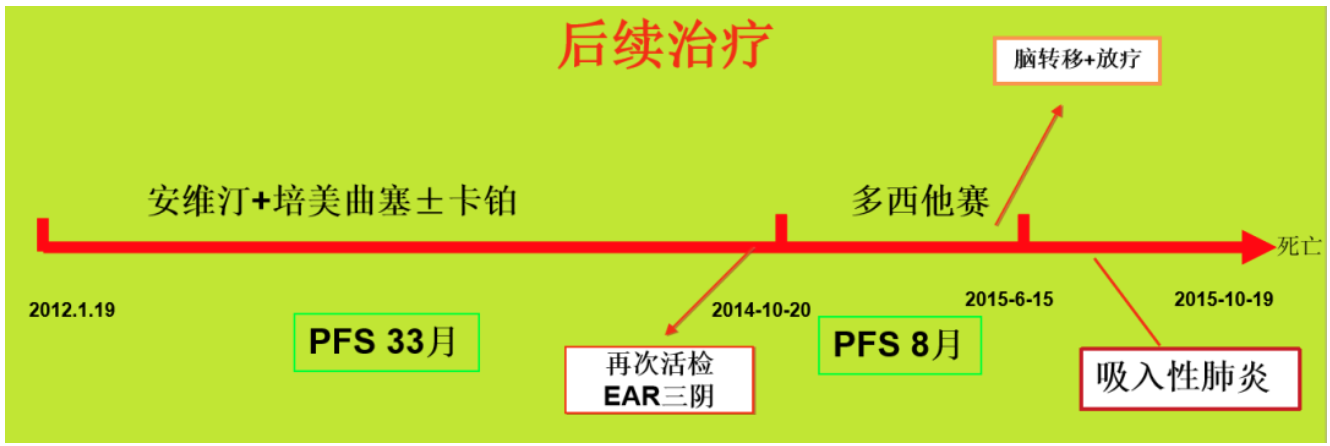
从整个治疗过程中,我们采取了联合及交替用药的理念,在单药的基础上加了培美曲塞,后面患者的PS评分降到2分甚至到1分左右,到第2个疗程我们又把卡铂加上去,又用了3个疗程。这位患者4个疗程下来,基本上从片子上看完全缓解了肿瘤并发症。后来PS评分降到0-1分,已经接近正常人了,他后面完全可以接受系统的任何抗肿瘤治疗。所以到这位患者后来复发的时候,又做了再次活检,这时活检取的标本就很多,而且都是阴性的,再次证明他不是靶向人群,靶向药物对他确实没用。到最后,这位患者经过放化疗,后来活了3年多时间。本来这种病人如果我们当时放弃他的治疗,可能就2-3个月病人就没了。本来按照指南来说他并不适合接受抗肿瘤化疗的,但是通过巧妙的应用低毒药物,通过无创通气呼吸支持治疗,以及COPD的治疗,使患者的生命得以延长,而且最后这三年的生活质量还不错。这种治疗理念同时也印证了我们提出的「癌肺同治」的理念。
「药物使用方面『化疗药物可以升降级』,实在找不到靶点时可考虑『抗血管生成类治疗』」
我们说在治疗上可以巧妙地采取联合、交叉用药的理念和策略,那么,在使用化疗药物的时候如何做到规范用药呢?我们说最好是能准确无误地找到一个靶点,能够靶向用药,但如果实在找不到靶点的时候,又怎么办呢?
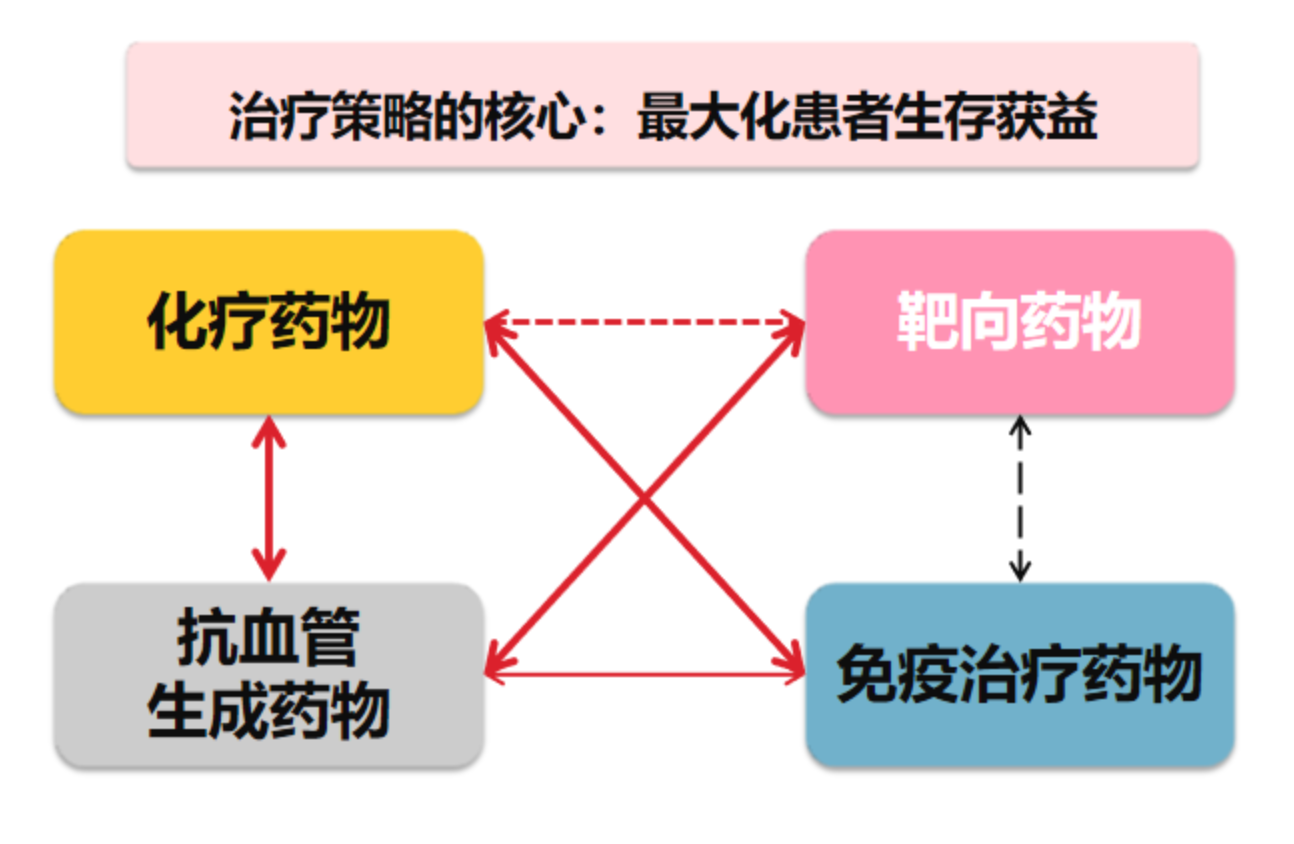
我们提出了化疗药物可以升降级。这个想法来源于呼吸科提出的抗生素可以升降级的理论之上,药物升降其实有很多是根据抗生素的应用而来的。当时我们提出这个理念的时候,肿瘤专科的医生听了以后觉得很奇异,但实际上化疗药和抗生素是有很多类似之处的,其实化疗药就是针对于细胞,可以称之为真核生物的抗生素,而抗生素是针对细菌的,可以称之为原核生物的化疗药。即「化疗药是针对真核生物的抗生素,抗生素是针对原核生物的化疗药」这么一类比的话,大家就好理解了。原来他们的靶点都是一样的,只是针对的东西不同。所以,正是因为抗生素可以升降级,所以我们提出化疗药物也可以升降级。在此基础上,随着肺癌药物越来越多,我提出了「抗肿瘤药物可以升降级」的理念。

对于PS评分很差的患者,实在找不到靶点的时候,患者又不能接受化疗及免疫治疗,但是我们通过各种支持治疗改善了PS评分之后在接受相应治疗。此外,我们还有抗血管生成类治疗,这种抗血管生成治疗多数情况下是一个搭配治疗手段,我们可以把它与其他治疗手段相结合,比如跟化疗结合,跟免疫结合、跟靶向治疗结合才能发挥更好的效果。
「肺癌患者合并COPD诊断及规范治疗率低,将COPD控制在稳定期是进行各种抗肿瘤治疗的基础」
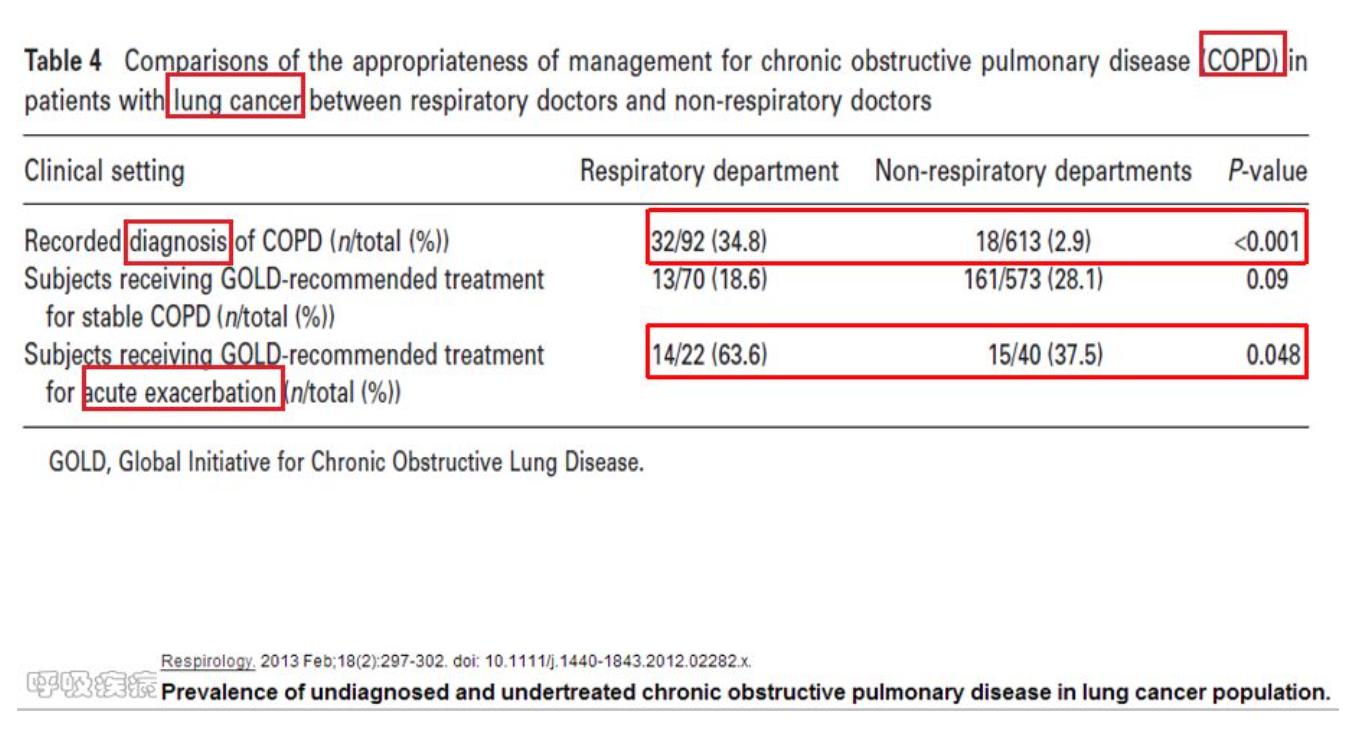
所谓「癌肺同治」是指处理肺部其他疾病或并发症与针对肿瘤的治疗同等重要。而在真实世界中并非如此。以上文献显示当患者肺癌合并COPD时,只有约三分之一的呼吸科医生诊断了COPD,非呼吸科医生基本上对COPD视而不见;即使在急性加重期,也只有三分之二的呼吸科医生想到了针对AECOPD的治疗,仅约三分之一 的非呼吸科医生想到了针对AECOPD的治疗。
那么对于晚期NSCLC合并COPD患者如何抗肿瘤治疗呢?GOLD——抗肿瘤治疗按照肺癌的指南进行;NCCN——抗肿瘤治疗根据PS评分决定。
以下是一些个人的体会:
急性加重期(PS2-4分):靶向治疗+抗血管,化疗?免疫治疗?
肿瘤为主:COPD治疗+谨慎抗肿瘤;
非肿瘤为主:COPD治疗、抗感染、调节免疫;
稳定期:靶向治疗±抗血管±化疗±放疗±免疫治疗;
轻、中度(PS1-2分):COPD治疗+积极抗肿瘤;
重度以上(PS2-4分):COPD治疗+谨慎抗肿瘤;
应将常规COPD治疗贯穿始终:ICS/LABA+家庭氧疗+康复治疗。
这是我们针对肺癌合并COPD患者的抗肿瘤药物应用的初步推荐,仅提供给大家作为参考。
现有阶段肿瘤MDT更多的是肿瘤相关科室的参与。还没有过渡到对重症肺癌患者进行支持治疗,在重症肺癌患者的治疗中,除了应该有抗肿瘤的治疗队伍,还应该有非抗肿瘤的治疗队伍加入,这是重症需要关注的,甚至应该是多学科的支持治疗和抗肿瘤治疗进行有机结合的个体化临床管理。尽管目前我们对于晚期重症肺癌还很难成系统地去讲循证医学,但未来我们也会不断致力于各个分散的、比较小的问题逐一厘清概念,从循证医学的角度逐步完善关于重症的理念。我们也会充分利用交叉学科优势进行肺癌亚专业建设,围绕肺癌的全程管理,以建设完善的临床资料及生物资源库为基础,运用各种前沿的技术平台及分析技术,不断深入探寻与肺癌发生、发展相关的机制及关键环节,研发新的药物和应用技术,并将研究成果有效地转化到肺癌临床(尤其肺癌的早诊早治)的个体化综合处理当中,最终达到不断降低肺癌发病、改善肺癌患者结局的目标。同时我们也能欣喜地看到,对于这些有治疗价值的晚期重症肺癌,在目前抗肿瘤药物层出不穷、支持技术日新月异的今天,经过及时的抢救性治疗,患者可能不仅仅是多活几个月,甚至可能是多活几年。综上所述:「把肿瘤药物用巧,把支持技术用好」是晚期肺癌全程管理之重症处理的精髓所在!
专家介绍 - 周承志

主任医师、教授、硕士生导师,广州医科大学附属第一医院肿瘤中心主任助理、呼吸五区(肿瘤一区)病区主任。兼任中华医学会呼吸分会肺癌学组委员,中国医师协会呼吸分会肺癌工作组委员,中国临床肿瘤学会(CSCO)患教分会及青年委员会委员,广东省精准医学应用学会肺癌分会主委,广东省胸部疾病协会肿瘤危重症分会主委,广东省医学会精准医学与分子诊断专委会副主委,广东省医学会呼吸病学分会肺癌学组副组长。



