摘要
难治性气胸是一个常见的临床问题,选择性支气管封堵术(SBO)是近二十年来发展成熟的一种安全、适宜的治疗难治性气胸的支气管镜介入新技术,中华医学会呼吸病学分会介入呼吸病学学组组织相关专家制定本共识,旨在更加系统地对该技术进行规范,指导临床医师更好地应用该技术治疗难治性气胸。本共识明确了难治性气胸的定义,提出了SBO的适应证、相对禁忌证;在关键技术流程、不同的封堵方法、封堵材料、疗效、并发症等方面形成了较为系统和全面的共识。
难治性气胸(intractable pneumothorax或difficult pneumothorax)是临床上的一个常见而棘手的问题,其病程迁延、严重影响患者生活质量,有时可出现继发感染、呼吸衰竭等并发症,甚至危及生命。随着我国介入呼吸病学技术的快速发展,多种呼吸介入诊疗新技术已被应用于呼吸系统疾病的诊治。1979年前苏联Kabanov等[1]报道了支气管临时封堵治疗气胸的个案,此后Lillington等[2] (1982年)、Okada等[3](1998年)分别报道了类似的个案[1, 2, 3]。我国于2003年在国内外首次报道采用自体血封堵通向胸膜瘘口的责任引流支气管的方法治愈10例难治性气胸的临床观察,并提出了「选择性支气管封堵术(selective bronchial occlusion,SBO)」这一技术名称[4]。近二十年来国内外不断有临床研究或报道从不同方面对该技术进行了探索和实践,使该技术得到了较为系统的发展,虽然目前仅有少数前瞻性、多中心、随机临床研究,但其疗效及安全性在临床上已得到了证实,已成为一种适宜、安全、经济的难治性气胸治疗技术,越来越多地在临床中得到应用。目前国内外尚无系统、规范性的指南或共识文献指导临床医师规范使用SBO治疗难治性气胸。为了进一步规范和推动SBO在难治性气胸中的临床应用,中华医学会呼吸病学分会介入呼吸病学学组组织相关专家讨论、制定本共识。
一、概述
气胸(pneumothorax)是临床常见病,系指气体进入胸膜腔,造成胸膜腔积气状态。气胸可以分为:(1)自发性气胸,包括①原发性自发气胸(primary spontaneous pneumothorax,PSP),指发生于没有肺部基础病变者,发病率男性18~28/10万人,女性1.2~6/10万人;②继发性自发气胸(secondary spontaneous pneumothorax,SSP),指继发于原有肺部基础病变者。(2)外伤性气胸;(3)医源性气胸等。
Bobbio等[5]的流行病学调查结果显示,自发性气胸住院患者中73%接受内科治疗、27%接受外科治疗;其中,27%的病例需要重症监护或过渡性监护(intermediate care)。常用的非手术治疗方法为胸腔穿刺抽气、肋间引流等。结果表明,包括外科治疗在内目前尚无有价值的循证医学证据证明哪一种治疗手段更为有效。
自发性气胸复发率较高,且与年龄、肺部基础疾病、治疗方法等因素相关。Hallifax等[6]发现自发性气胸1年复发率男性患者为18.8%、女性为19.5%;Noppen等[7]进行的前瞻性随机研究观察到自发性气胸经抽气治疗后的1年复发率为26%,而肋间引流的1年复发率为27.3%。而另一项前瞻性队列研究则显示接受肋间引流治疗的PSP在3.6年的随访期内的复发率为54%[8]。新近的一项多中心研究对一组经胸腔镜手术的胸膜下疱及肺大疱(其中27%同时行各种胸膜硬化术)进行中位时间为70个月的随访,发现在随访期中的气胸复发率为9.7%;胸腔镜术后气胸复发的唯一的独立危险因素是术后漏气时间过长,并且同时行胸膜硬化并不能降低气胸复发率[9]。
(一)难治性气胸的定义
气胸经肋间引流仍持续漏气提示胸膜破裂口难以愈合,但对于这种状态在术语上有多种名称,主要包括「难治性气胸」「顽固性气胸」「持续胸膜漏气」等,本共识中将各种原因引起的气胸、且经肋间引流后仍持续漏气统称为「难治性气胸」。除了统一名称外,还有一个关键问题,即持续肋间引流多长时间后确定为难治性气胸?这一问题在临床上有重要意义,因为这是对气胸患者采取更加积极干预的时间折点,但目前对这一时间折点没有明确的界定。
Chee等[10]的临床研究结果显示,PSP在引流14 d后100%的患者瘘口均愈合(但临床实践中仍有一部分PSP患者可持续漏气14 d以上,甚至1~2个月以上),而79%的SSP在引流14 d后瘘口愈合,超过14 d仍未停止漏气者则愈合缓慢、甚至长期持续漏气。《自发性气胸处理:英国胸科学会(BTS)胸膜疾病指南2010》[11]推荐自发性气胸引流3~5 d后仍持续漏气时应咨询外科医师的意见,而引流超过5 d后仍持续漏气时则应考虑手术干预治疗,因为延长引流时间于患者无益;Schoenenberger等[12]的研究结果表明,如果持续漏气>48 h则即使继续引流8~10 d也只能增加一小部分患者的愈合。
对于超过平均住院日仍未停止漏气的自发性气胸采取更积极治疗措施是一种合理的决策,因此,也可以将平均住院日作为难治性气胸时间折点的重要参考。一项来自法国的基于「Programme for Medicalisation of Information Systems」数据库59 637例的大样本流调结果显示,自发性气胸平均住院日男性为6.9 d、女性为7.2 d,总的平均天数为7 d[13]。因此,将7 d界定为采取更加积极的治疗措施的时间折点较为合理。
综合上述资料[10, 11, 12]、结合临床实践,本共识对难治性气胸定义如下:各种类型的气胸经持续肋间引流7 d后仍存在活动性漏气时称难治性气胸。换言之,自发性气胸经7 d或以上的持续肋间引流后仍存在活动性漏气时应给予包括SBO在内的更为积极的干预措施[14]。
(二)难治性气胸的常见病因
临床上各类气胸均可发展成难治性气胸。SSP最常见的基础疾病是慢性阻塞性肺疾病,继发于慢性阻塞性肺疾病的SSP常合并持续漏气,SSP的其他基础疾病还包括支气管哮喘、肺结核、急性肺炎等。医源性气胸也是难治性气胸的常见类型之一,其医源性因素主要包括机械通气、肺部手术、经皮介入、经支气管镜介入等。
(三)SBO
对于难治性气胸,临床上传统的治疗方法包括外科手术及内科治疗两大类,均经胸膜腔进行处理,包括胸腔穿刺抽气、肋间引流、胸膜硬化术、内科胸腔镜治疗、外科胸腔镜手术、开胸手术等。SBO则是经气道进行介入治疗,是一种近20年来才逐步发展成熟的新技术,本共识仅适用于SBO。
SBO是指选择性地将通向胸膜瘘口(或称破裂口)的责任引流支气管可逆性封堵,以阻断或明显减少胸膜瘘口的漏气量,进而使患侧肺复张并加速胸膜瘘口愈合。
SBO包括两个关键技术步骤:(1)责任引流支气管的定位;(2)责任引流支气管的暂时性封堵。
二、适应证与禁忌证
1、SBO适应证:除巨大肺大疱合并难治性气胸优先考虑外科治疗外,原则上符合难治性气胸定义者均为SBO的适应证。难治性气胸同时存在以下情况时建议优先选择SBO:(1)心、肺功能不全和(或)存在其他预后不良的基础疾病者;(2)患者不愿意接受外科胸腔镜或其他外科手术;(3)既往有反复的气胸发作史;(4)患者为未成年人。
2、禁忌证:无绝对禁忌证。相对禁忌证包括:(1)与支气管镜检查相同,参见《成人诊断性可弯曲支气管镜检查术应用指南(2019年版)》。(2)拟封堵部位存在未控制的急性肺部感染或严重的慢性感染。(3)存在明显血流动学不稳定,或呼吸衰竭未稳定者。
三、术前准备
(一)设备与材料
SBO治疗的设备包括探查责任引流支气管所需的设备、支气管封堵所需的设备及材料等。
1、支气管镜:工作通道直径在2.8 mm以上,以便于探查球囊导管通过。
2、探查设备:根据所不同的探查方法准备不同的探查相关耗材或设备。临床上最常用的是球囊探查,目前没有专用的探查用球囊导管,但原则上任何可经支气管镜工作通道的球囊导管均可采用。其他探查方法所需的设备包括呼气末二氧化碳检测仪(专用检测仪或带有呼气末二氧化碳检测模块的多功能监护仪)、Chartis系统等。
3、封堵材料:可分为封堵剂与封堵器两大类。(1)封堵剂:包括自体血+凝血酶、纤维蛋白原+凝血酶等。这两种封堵剂均可自行溶解吸收,气胸治愈后无需再次行支气管镜予取出。(2)封堵器:主要有支气管塞、单向活瓣、填塞球囊、膨胀海绵等。封堵器在气胸治愈后应予择机取出。
术前可根据拟采用的封堵方法准备相应的材料及器械。
(二)患者准备
1、通畅引流:引流不够通畅(如管径太细等)会导致肺复张不良、瘘口不易愈合。这种情况改用较大的引流管后部分患者气胸得以治愈。
2、排除胸腔闭式引流系统漏气:引流系统漏气主要见于引流瓶盖未拧紧、引流管各接头连接处不紧密等。少数情况见于引流瓶破损、引流管与皮肤切口之间存在较大间隙等。上述情况有时被误诊为难治性气胸。
3、血氧、心电监护,必要时可术前给予镇咳。
4、术前有下呼吸道感染者或胸腔感染者应在控制感染后进行封堵。
5、其他准备同常规支气管镜检查。
6、麻醉:一般情况下建议静脉镇静镇痛麻醉,其他麻醉方式可结合临床实际选择使用。
四、操作步骤
SBO包括责任引流支气管探查及责任引流支气管暂时性封堵两个关键步骤。
(一)责任引流支气管的探查
责任引流支气管是指通向胸膜瘘口所属的肺叶或肺段的支气管。准确定位责任引流支气管是SBO技术能否成功的关键步骤。既往报道的探查方法包括球囊探查、经支气管镜呼气末二氧化碳探查、肺侧支/旁路通气评估系统等方法,其中球囊探查较为简便、实用。
责任引流支气管探查原则上按「由近及远,先叶后段」的顺序进行,一般不必探查至亚段。由于自发性气胸多发于上叶,故采用「从上到下」的顺序;医源性或创伤性气胸通常部位较明确,则可先从相应部位进行探查。不同探查方法的具体操作方法如下。
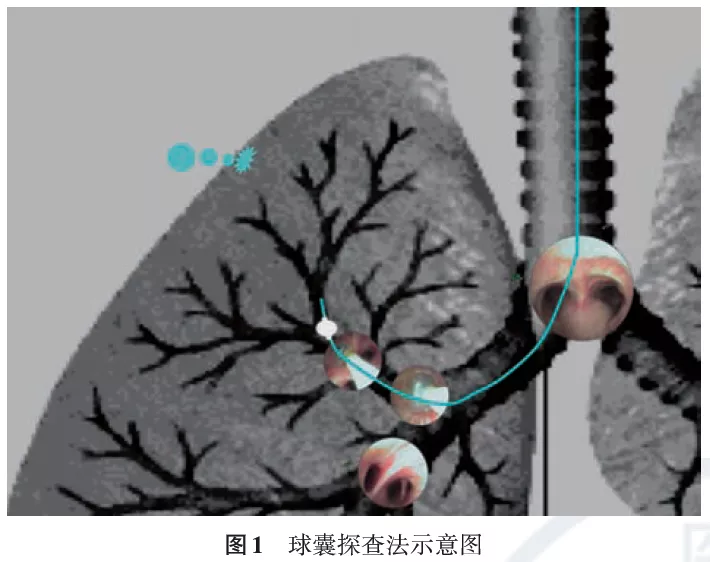
1、球囊探查定位责任引流支气管(图1):
(1)基本原理:球囊探查的原理是通过球囊填塞阻断责任引流支气管的气流,从而使胸膜瘘口停止漏气。球囊探查由于其简便、有效、经济及安全等优点广泛应用于临床,即便在机械通气情况下也可安全地使用小球囊进行责任引流支气管探查。目前国内外的文献中关于难治性气胸病例数较大、资料较全面的临床研究包括我国[15]、日本[16]以及美国[17] 3项临床观察,均采用球囊探查的方法来对责任引流支气管进行定位。
(2)技术流程:经支气管镜工作通道送入球囊导管,将球囊导管送达不同叶段支气管开口,充盈球囊使之紧密堵塞支气管开口,观察水封瓶中气泡是否明显减少或完全停止,若明显减少或完全停止说明该支气管为胸膜瘘口所属肺叶肺段的责任引流支气管。探查步骤如下:①根据术前影像资料可先对可疑支气管进行探查;②对无任何线索者按照「上叶~下叶~中叶支气管」的顺序进行探查;③「先叶后段」探查,多数情况下不需探查到亚段。向亚段或更远端支气管进行探查将大幅度增加操作时间并降低患者的耐受性,且多数情况下亚段之间存在侧支通气,探查不易成功;④以水封瓶中气泡明显减少或完全停止为标准确定责任引流支气管,临床上通常采用肉眼判断水封瓶的气泡量。近期,美国食品及药物管理局(food and drug administration,FDA)已经批准使用数字化胸腔引流系统,如Thopaz(瑞士Medela公司)[18],可对胸腔气体引流量及压力进行数字化监测。如将球囊探查与数字化胸腔引流监测系统结合,则可更加客观地判断探查的结果;⑤建议对探查结果阳性的责任引流支气管进行3次验证;⑥不少患者存在跨叶段或多叶段的胸膜瘘口,用球囊单独探查一个叶段无法使引流管气泡停止、使定位困难,这时可在段以上的支气管进行探查,然后再分别对其所属的各个段进行封堵。
(3)评价:球囊探查的阳性率为64.3%~85.0%[15,19],失败的主要原因包括两方面,其一是不同肺叶肺段之间存在侧支通气,其二是存在多叶段瘘口。其他原因还可能包括技术细节上的掌握,如球囊的充盈程度(贴壁性)是否足以阻断该支支气管的气流。
2、经支气管镜呼气末二氧化碳(end-tidal carbon dioxide,EtCO2)探查定位责任引流支气管(图2):
(1)基本原理:当胸膜瘘口所在肺叶存在较大的侧支通气,或患者存在多叶段瘘口时常常导致球囊探查失败。当球囊探查失败时,建议采用EtCO2测定作为补救措施以提高探查的阳性率。EtCO2探查可以实时、动态地监测患者每一次呼出气体中二氧化碳分压,从而帮助判断患者的通气功能,已被广泛地应用于手术麻醉过程中的常规监测,当EtCO2下降时,常常提示呼吸通路中存在漏气。同理,因气胸患者胸膜瘘口所在的肺叶肺段通过胸腔闭式引流系统与空气相通,其所产生的二氧化碳部分通过胸腔引流管漏出,因此在其所属的责任引流支气管所测得的EtCO2必然较其他未发生漏气的支气管低。基于这一原理,可采用经支气管镜EtCO2实时测定来检查相关支气管及所属肺叶肺段是否存在漏气。EtCO2的优点在于这是一种开放性探查方法,不受多叶段瘘口或交通支的影响,从而可以作为球囊探查失败的补救措施。Bhattacharyya等[20]首次报道了在7例支气管胸膜瘘的患者中采用EtCO2定位支气管胸膜瘘的瘘口,并且最后均封堵成功。他们发现,当撤去水封瓶时,由于漏气的责任引流支气管通过胸腔引流管直接与空气相通,相应支气管无法测得EtCO2,从而成功定位了责任引流支气管。而Moody等[21]也通过同样的方法成功定位和封堵了1例支气管胸膜瘘的患者。但上述两宗病例报道均未建立经支气管镜实时测定EtCO2的方法学,也未建立标准化操作流程,未明确EtCO2参考值、阳性判定阈值等一系列问题。我国学者率先在国际上建立了经支气管镜EtCO2测定探查气胸责任引流支气管的方法学并在临床应用上取得成功,推荐参照该文的方法进行经支气管镜EtCO2探测[19,22, 23]。
(2)技术流程:①支气管镜到达目标位置后,经工作通道送入与EtCO2探测仪连接的探测导管。导管前端伸出支气管镜前端1 cm,EtCO2分析仪中的负压泵通过探测导管将导管前端所在部位的支气管呼出气体泵入分析仪中进行分析。②EtCO2探查顺序:患侧主支气管➝上叶支气管➝段支气管➝基底干支气管➝段支气管➝中(舌)叶支气管➝段支气管。③每更换一个新的取样点需观察分析仪屏幕上的二氧化碳曲线10个呼吸周期,待曲线稳定后(即「死腔」平衡后)记录相应的EtCO2数值。④以患侧主支气管EtCO2测定值为参考值,当患侧某一支气管EtCO2测定值较患侧主支气管下降≥5 mmHg[(4.7±2.1)mmHg]时可判定该支气管为责任引流支气管[19]。⑤由于呼气末CO2检测仪的气体采样工作原理系采用负压泵将气道内的气体通过探测导管吸入分析,当气道分泌物较多时,采样过程中气道分泌物易被吸入从而阻塞探测导管,所以,在置入探测导管前应将气道内分泌物清除。
(3)评价:经支气管镜EtCO2探查是一种新型的责任引流支气管的探查方法,从其探查原理可以看出,该方法在较大瘘口或存在较大的侧支通气时更易获得阳性结果。其单独使用时的探查阳性率为60.7%,与球囊探查联合使用时的联合阳性率为96.4%[19]。

经支气管镜EtCO2探查的缺点是探查过程较为费时,因此建议先行球囊探查,如球囊探查失败,则采用EtCO2探查作为补救措施。
3、肺侧支/旁路通气评估系统(Chartis系统)定位责任引流支气管:
(1)基本原理:Chartis系统主要适用于肺减容前侧支通气的评估,明确肺叶间有无旁路通气存在。临床上利用其具有球囊堵闭及测压显像的功能,可以用于责任引流支气管的定位[24]。
(2)技术流程:①经支气管镜工作孔道置入Chartis系统带有球囊的操作导管;②根据术前影像资料先对可疑支气管进行探查;③无明显线索者的探查顺序为先上叶、后下叶、最后中叶;④按「先叶后段」的顺序进行;⑤将Chartis系统的导管前端球囊置入各叶段支气管内,随后球囊充气后封堵相应靶支气管开口,在自主呼吸状态下,据主机实时监测呼吸波形变化和靶气道内压力变化;⑥同时给予水封瓶负压吸引引流,造成患侧胸腔持续负压状态;⑦若Chartis系统监测到呼吸波形消失,气道压力曲线下降,气道压力降低,其值接近或达到水封瓶负压时可判定为责任引流支气管。
(3)评价:与球囊探查法一样,Chartis系统探查法为闭合式探查,对于存在多个瘘口的气胸患者,该方法同样无法检测出责任引流支气管;当存在较大侧支通气时,该方法也难以鉴别是气胸亦或侧支通气。出现Chartis系统探查不到责任支引流支气管的情况时需要EtCO2检测这种开放式探查进行补充。
Chartis系统探查责任引流支气管的其他缺点包括需要较昂贵的专用设备、耗材费用也较高等。
4、其他探查方法:
包括同位素法[25]、支气管碘造影[26]、经支气管镜注氦定位法[27]、经支气管镜注亚甲蓝法[28]、经支气管镜注氧法[29]、4D CT胸腔造影定位责任引流支气管[30]等,因多为个案、或需要特殊设备、或敏感度和特异度不足,需要更多探索和累积。
5、探查方法的选择:
由于球囊探查具有简便、有效、经济及安全等优点,本共识建议首选球囊探查法定位责任引流支气管。如果球囊探查失败,则使用经支气管镜EtCO2探查作为进一步的探查手段。绝大多数难治性气胸责任引流支气管可经这两种方法明确定位。
(二)责任引流支气管的封堵
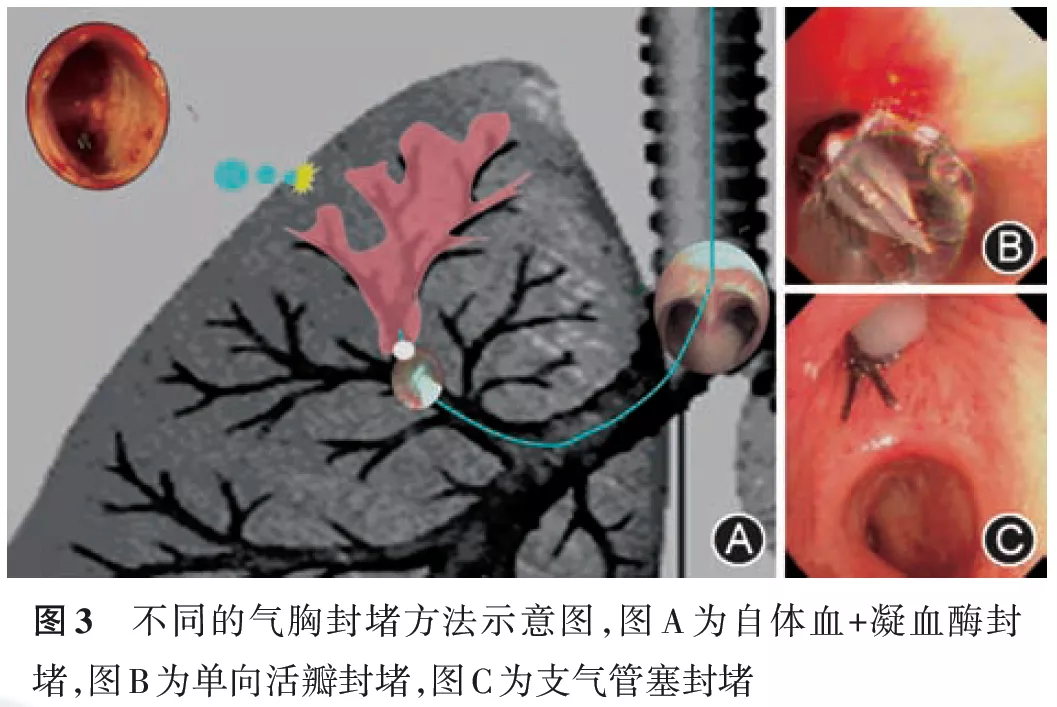
当责任引流支气管确定之后,可选择不同的封堵方法将责任引流支气管暂时性封堵。SBO治疗难治性气胸的基本原理是将责任引流支气管暂时性封堵,使所属肺叶或肺段的胸膜瘘口停止漏气并愈合,因此封堵应该是暂时性的(可恢复性的),以免导致永久肺不张。封堵方法总体上可归纳为封堵剂封堵及封堵器封堵两大类(图3)。
1、封堵剂封堵:
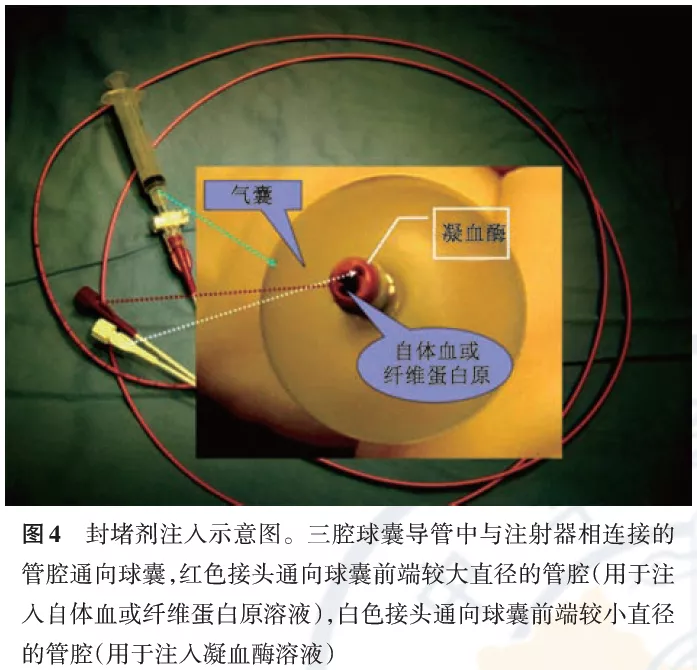
(1)材料:理想的封堵剂应在10~14 d左右自溶吸收(此时胸膜瘘口已愈合),目前常用且安全的封堵剂包括自体血或纤维蛋白原溶液+凝血酶所形成的封堵凝块符合这一要求。自体血是一种较方便、经济、有效的封堵剂,但也可将临床上使用的纤维蛋白原配制成溶液+凝血酶作为封堵剂(图3A)。封堵剂的配制(以下任选一种均可):①每个肺段按自体血20~30 ml(待责任引流支气管确定后即刻抽取)、将凝血酶配制成50~100 U/ml的溶液备用。②纤维蛋白原可配制成10~20 mg/ml的溶液,凝血酶可配制成50~100 U/ml的溶液,备用,如有必要可加入氨甲环酸以延长纤维蛋白凝胶的自溶解时间,保持更长时间的凝胶状态。每个肺段可注入自体血或纤维蛋白原溶液20~30 ml+5 ml凝血酶溶液(50~100 U/ml);一次支气管镜操作一般可同时封堵2个肺段,最多不超过3个肺段。如封堵范围多于3个肺段,应分次封堵。封堵肺段较多时术后需注意观察,避免在罕见情况下血块咳出引起大气道阻塞,并观察是否出现中度以上发热、白细胞升高等。
(2)技术流程:①首先推荐采用前端开口的三腔单球囊导管将两种封堵成分由不同的导管腔同步推进灌注(图4),这样可使两种成分在责任引流支气管中充分混合、向远端流动,在目标支气管及肺泡中较快凝固而形成栓子。②如不具备上述导管,仅有常用的双腔单球囊导管,则建议采用「夹心法」灌注:「首先注入凝血酶溶液(浓度同上)3 ml/段,然后注入自体血或纤维蛋白原溶液20~30 ml/段,最后再次注入凝血酶溶液3 ml/段」。封堵剂推注完毕后,继续保持球囊充盈2~3 min,以确保封堵剂在球囊远端的支气管及肺泡腔内凝固,然后球囊放气、退出。术后继续肋间引流,是否使用负压根据实际情况而定。嘱平静卧床休息,尽量使封堵的肺叶处于较低位置。必要时给予镇咳。
(3)疗效及并发症:责任引流支气管经球囊探查后定位明确的难治性气胸采用自体血封堵术治疗有效率为82.4%,约15%患者在封堵后出现中低热,一般无需特殊处理[15]。
2、封堵器封堵:封堵器主要有单向活瓣、支气管塞、填塞球囊等。除球囊以外绝大多数封堵器所需的医疗费用明显高于封堵剂。
(1)单向活瓣封堵:1)材料:支气管单向活瓣原本设计用于经支气管镜肺减容术。经气管镜将单向活瓣置入相应的肺段或亚段支气管形成单向气流阻断,因此可用于难治性气胸的封堵。目前用于难治性气胸的活瓣均为肺减容活瓣,如Zephyr EBV、Spiration IBV活瓣等。2)技术流程:①通过探查确定目标支气管。②测量目标支气管的直径:采用专用测量器测量。如果没有专用测量器也可以采用球囊粗略估测:将球囊缓慢注液至刚好贴于目标支气管的管壁上,记录注入的液体量,取出球囊导管,将所记录的液体量再次注入球囊,最后测量球囊的直径,所得数据即为目标支气管直径的近似值。③根据测得的目标支气管的直径选择适当大小的活瓣。④通过支气管镜及各种活瓣专用的输送系统将其送达目标支气管后释放。⑤观察活瓣开闭情况、引流瓶气泡是否停止或明显减少。没有完全停止漏气的病例可以继续引流或负压吸引,一部分患者在封堵后继续引流数日后瘘口闭合。⑥瘘口愈合后可择机取出活瓣,对于带有肺减容目的患者活瓣可继续留置,后续按肺减容病例进行随访治疗。3)疗效及并发症:Travaline等[31]采用Zephyr EBV治疗外科手术后持续胸膜漏气40例,术前平均漏气时间为119 d,经置入支气管单向活瓣后,漏气减少或完全停止者共37例(92.5%),其中19例(47.5%)漏气完全停止。2016年Gilbert等[17]进行了一项迄今为止最大宗病例的使用IBV治疗难治性气胸的回顾性临床研究,平均每个患者2.6个单向活瓣,放置IBV后停止漏气平均时间为16 d,医源性气胸的成功率100%,继发性自发性气胸的成功率58%。采用单向活瓣治疗难治性气胸的安全性较好,但目前的资料表明其有效率略低于封堵剂[15,31]。Travaline报道的不良事件主要有活瓣咳出、移位、肺炎、中度缺氧、MRSA定植等。Gilbert报道的并发症发生率为3%,1例为脓胸,1例为对侧气胸。另外,费用昂贵是单向活瓣治疗难治性气胸的主要缺点。
(2)支气管塞封堵:1)材料:商品化的支气管塞目前只有日本Watanabe支气管塞(EWS)[32, 33],但尚未进入中国市场。EWS是一种硅胶材质的支气管堵塞装置,可直接放至责任引流支气管而起作用。它有大(直径7 mm) 、中(直径6 mm) 、小(直径5 mm)三个型号以适应不同内径的亚段支气管,侧面及两端的小突起可起到辅助固定的作用。我国专家在EWS的基础上对该硅胶支气管塞的形状及置入方法进行改良,使其可经软镜置入,目前已申报临床试验。2)技术流程:①通过探查确定目标支气管;②估测目标支气管的直径;③选择或自制恰当大小的支气管塞。由于支气管均有较好的弹性或扩张性,因此选择稍大直径的支气管塞有利于牢固地将其嵌入支气管开口;④自制硅胶支气管塞放置(活检钳前端夹持法放置):于自制支气管塞尖端打一串5~10 mm外科结串(图5)供活检钳夹持用,于自制支气管塞底部扎一线圈供取出用;⑤活检钳通过支气管镜工作通道钳夹支气管塞前端的外科线结串,将支气管镜、活检钳、支气管塞三者成为一体随支气管镜经过鼻腔、喉罩、气管插管、硬镜等路径送达目标支气管开口;⑥用支气管镜前端顶住支气管塞底部,松开活检钳把手,同步前推支气管镜并后退活检钳;⑦观察并调整支气管塞位置。3)疗效及并发症:Yoichi等[16]于2003年报道了一组使用EWS治疗的支气管胸膜瘘的患者,其中难治性气胸40例,结果显示,平均每位患者需使用4个EWS,39.7%的患者漏气完全停止,37.9%的患者漏气减少,57.1%的患者成功拔除胸管。主要并发症包括肺炎3.4%、气促3.4%、发热1.7%,部分病例可出现支气管塞周边轻度肉芽增生,在少数情况下可出现支气管塞脱落。

(3)球囊导管填塞:1)材料:球囊导管填塞主要用于机械通气并发难治性气胸,可起到保证有效通气量及促进破裂口愈合的作用。机械通气合并气胸在急性呼吸衰竭中提示预后不良,其病死率为50%~67%,机械通气合并难治性气胸使用封堵剂对责任引流支气管进行封堵不太恰当,这主要是由于封堵剂很难立刻被取出或清除,如果发生因封堵剂堵塞肺组织而导致通气及换气功能恶化则无法使被封堵的肺叶肺段马上恢复通气。而使用球囊导管填塞漏气支气管则法符合随时撤消封堵的要求,放置过程亦无需中断机械通气,这对于存在心肺功能不全的老年患者尤为重要(图6)。2)技术流程:①确定目标支气管:送入支气管镜,如患者正在进行机械通气,则可将气管导管球囊适量放气以便支气管镜从球囊边通过。探查方法按前述步骤进行;②放置导丝:确定目标支气管后,退出球囊导管,经支气管镜工作通道将导丝送入目标支气管,接着退出支气管镜;③沿导丝将球囊导管送入目标支气管,并再次进镜确保球囊位置正确,向球囊中注入水溶性碘造影剂充盈球囊(可在X线下显影)使之填塞目标支气管,观察引流瓶中气体引流情况;④注意事项:球囊导管填塞成功后可行床旁X线胸片,确定球囊位置以备治疗过程中复查时对照。当球囊导管填塞目标支气管后应当继续留下置导丝,并使导丝从导管先端部向目标支气管远端伸出3~4 cm,以防止在咳嗽时球囊导管被弹出移位。3)疗效及并发症:1982年Ellis等[34]报道了1例采用球囊导管填塞治疗机械通气并发难治性气胸取得成功的病例。机械通气并发气胸使有效通气量的维持变得困难、使通气/血流变得进一步失调,这是一种高危状态。而Ellis的经验为这一棘手的难题提供了一种值得尝试的解决途径。当然近年来随着肺减容活瓣及支气管塞在难治性气胸的成功应用,采用这两种封堵器治疗机械通气并发气胸应该可行且有效。

(4)其他封堵方法:国内外均有个案报道采用膨胀海绵来进行难治性气胸的封堵[35]。膨胀海绵由聚乙烯醛缩醇(PVAc)高分子材料制成,有高度亲水性,吸收液体后可迅速膨胀,膨胀系数约为1∶10,增加自重的20倍,使用时可根据支气管腔情况将膨胀海绵修剪成合适大小。膨胀海绵质地较柔韧,容易取得,价格便宜,对支气管黏膜损伤小。但目前均为个案报道,有待临床上累积更多的病例以进一步验证。
(三)封堵范围
SBO需遵循两个原则,一是最小的有效范围,二是不明显影响通气及氧合。封堵范围以肺段为单位,有时段与段之间存在较大侧支通气,则需要进行叶的封堵。当拟封堵的面积较大或患者的肺功能较差时,注入封堵剂或置入封堵器前可用球囊将拟封堵的部位进行试验性填塞,观察经皮血氧饱和度的变化以及患者耐受程度,根据观察结果决定是否实施封堵。
五、疗效判断
1、治愈:SBO后胸腔引流管完全停止漏气(并已排除引流不畅等因素),或漏气量明显减少并在1周内完全停止漏气者。
2、有效:SBO后胸腔引流管漏气量明显减少,但在1周甚至更长的时间内不能完全停止漏气者。
3、无效:SBO后胸腔引流管漏气量无明显减少者。
六、临床决策
(一)瘘口探查方法选择
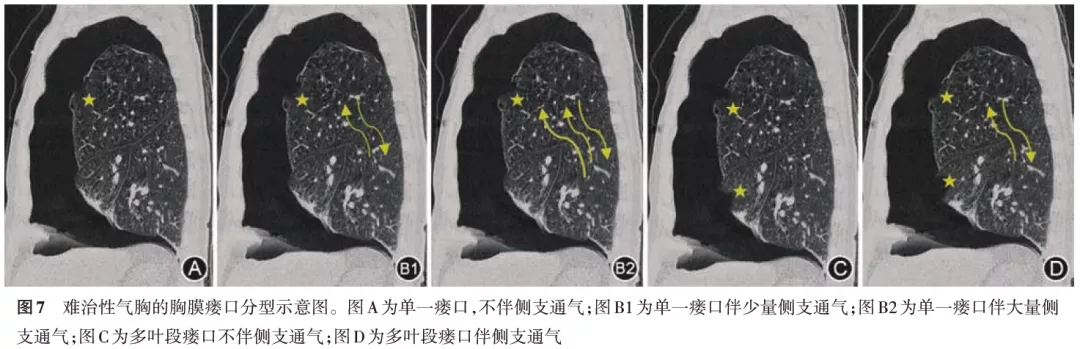
根据胸膜瘘口发生于一个肺叶或多个肺叶、不同肺叶之间是否存在侧支通气,可将气胸分为以下4种类型(图7)。(1)单纯型(A型):只有一个胸膜瘘口,且不存在侧支通气。(2)侧支通气型(B型):只有一个胸膜瘘口,但与其他肺叶之间存在侧支通气。侧支通气量较少为B1型,侧支通气量较大为B2型。(3)多发瘘口型(C型):在不同肺叶同时存在2个或2个以上瘘口。(4)多发瘘口伴侧支通气型(D型):存在多个胸膜瘘口,同时伴有侧支通气。
(二)封堵方法的选择
根据探查结果及上述难治性气胸的分型选择不同的SBO方法,SBO治疗难治性气胸的临床决策建议见图8。
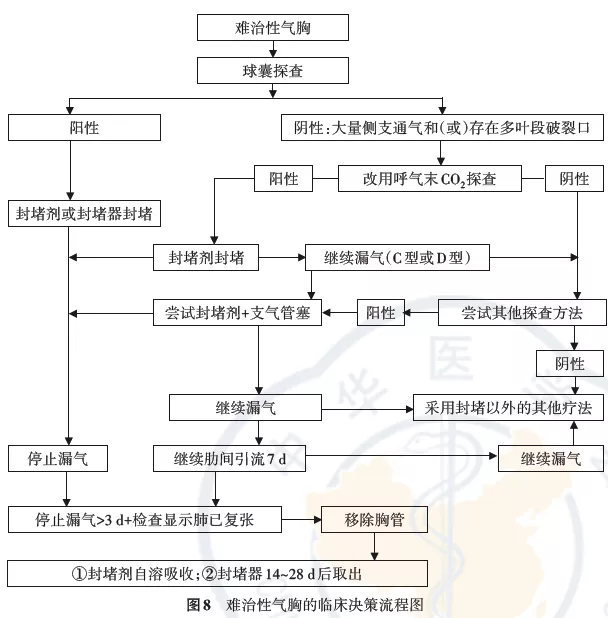
1、球囊探查漏气完全停止者,判断为单一瘘口(A型),可选择封堵器或封堵剂封堵,两种方法均可获得满意效果。
2、球囊探查漏气明显减少者但未完全停止漏气者提示B1型,推荐采用自体血或纤维蛋白胶封堵,采用封堵器与可能有效。
3、采用球囊探查阴性或水封瓶漏气量无明显减少者B2型、C型、D型均有可能。此时应采用EtCO2法进行探查,结果通常是发现有不同肺叶的支气管出现EtCO2下降,此时应结合CT所见采用封堵剂对其中一个肺叶的责任引流支气管进行封堵,如果水封瓶停止漏气则为B2型。如如经前述处理而未能停止漏气,则C型或D型难治性气胸,此时可继续引流,引流后未封堵的破裂口可能愈合而停止漏气;仍不能停止漏气者,则进行第二次球囊探查或进行EtCO2法探查,当确定其他胸膜瘘口所在的叶段后可选择封堵剂封堵,必要时加用支气管塞封堵。
4、球囊探查失败但EtCO2法探查阳性者提示存在多个肺叶/肺段破裂口(C型或D型难治性气胸)或存在单一胸膜瘘口并较大侧支通气(B型或D型难治性气胸),推荐采用封堵剂封堵,亦采用封堵剂+加用支气管塞封堵。必要时可分多次针对不同的可疑责任引流支气管行自体血封堵术。
七、术后处理
(一)术后观察
1、封堵是否影响氧合和通气:主要观察呼吸困难是否加重、有否缺氧、CO2潴留是否加重等。
2、封堵是否并发感染:封堵相关的感染主要为阻塞性肺炎,有时也应注意排除胸腔感染。主要观察封堵后是否出现发热,特别是中度以上发热,必要时检查血常规、复查胸部CT。对于明确并发感染者应及时给予抗感染治疗,经抗感染治后体温不退或中毒症状明显者应考虑将封堵器(剂)移除。
3、封堵器(剂)是否移位:对术后肋间引流气泡再次增加者应注意封堵剂或封堵器移位的可能。通常情况下这种情况无需紧急处理,但如出现呼吸困难时则应进一步检查处理,必要时复查支气管镜或将移位的封堵器(剂)移除。
4、疗效观察:观察肋间引流管气泡是否再次出现或再次增加。对于封堵治疗后气泡未完全停止的患者可观察7 d,部分患者在这一期间内气泡完全停止。对经7 d 观察气泡仍未停止者可考虑第2次探查及封堵,或选择其他治疗方法。
(二)拔除胸腔引流管的时机
支气管封堵术后肋间引流管停止漏气,并维持3 d以上行胸腔引流管夹闭[9,22],夹闭24 h后复查胸部影像并确定气胸已吸收(肺复张),即可拔管。
(三)支气管封堵器的取出
1、关于何时取出支气管封堵器(单向活瓣、支气管塞)目前没有研究结果可供参考。在决定取出时间时应考虑封堵器的特性:硅胶支气管塞组织相容性好,不易刺激肉芽组织增生,不与组织粘连;单向活瓣有时可刺激肉芽组织增生,甚至被肉芽组织包埋。根据专家的临床经验,建议如无阻塞性肺炎、呼吸困难等并发症可在术后2~4周取出;如发生阻塞性肺炎抗感染治疗无效、或伴明显呼吸困难时则应考虑及时取出封堵器。
2、封堵剂通常在术后1~2周内自溶吸收[15,36],无需取出。如有阻塞性肺炎、呼吸困难等并发症则可行支气管镜探查并尽可能将封堵剂清除。
执笔人:曾奕明 王广发 李时悦 李强 张杰
参与编写讨论专家(排名不分先后):白冲(海军军医大学附属第一医院),陈成水(温州医科大学附属第一医院),陈恩国(浙江大学医学院附属邵逸夫医院),陈正贤(中山大学附属第六医院),陈中书(江西省胸科医院),蔡志刚(河北医科大学第二医院),冯起校(南方医科大学中西医结合医院),郭述良(重庆医科大学附属第一医院),侯刚(中日友好医院),金发光(空军军医大学附属第二医院),柯会星(北京医院),柯明耀(厦门医学院附属医院),李静(广东省人民医院),林殿杰(山东省立医院),柳广南(广西医科大学附属第二医院),马文江(浙江大学医学院附属第一医院),马芸(河南省人民医院),任涛(上海市第六人民医院),荣福[南方医科大学顺德医院(顺德第一人民医院)],孙加源(上海市胸科医院),王昌惠(上海市第十人民医院),王洪武(北京中医药大学东直门医院),王可(四川大学华西医院),王臻(首都医科大学附属北京朝阳医院),许飞(南昌大学第一附属医院),邢西迁(昆明医科大学附属昆明市延安医院),项轶(上海交通大学附属瑞金医院),尹金植(吉林大学第二医院),叶乐平(北京大学第一医院),叶贤伟(贵州省人民医院),杨华平(中南大学湘雅医院),杨震(解放军总医院第八医学中心),周锐(中南大学湘雅二医院),周玮(宁夏医科大学总医院),赵静(北京协和医院),张新(复旦大学附属中山医院),蒋军红(苏州大学附属第一医院)
* 参考文献(略)
作者:中华医学会呼吸病学分会介入呼吸病学学组;通信作者:曾奕明,福建医科大学附属第二医院呼吸与危重症医学科(福建省呼吸医学中心)
引用本文:中华医学会呼吸病学分会介入呼吸病学学组. 选择性支气管封堵术治疗难治性气胸专家共识 [J] . 中华结核和呼吸杂志, 2021, 44(5) : 417-426. DOI: 10.3760/cma.j.cn112147-20200901-00960.
本文转载自订阅号「中华结核和呼吸杂志」(ID:cmjlung)
原链接戳:【诊疗方案】选择性支气管封堵术治疗难治性气胸专家共识
本文完
排版:Jerry



