推荐语
24岁青年男性,因左侧胸痛就诊,既往体健,无家族史、无先天性疾病、起病前无免疫缺陷,无特殊物理、生化类物质接触史,无特殊用药史,年轻、体型消瘦、起病隐匿……
寻常思维可能会考虑结核性胸膜炎、肺炎、肋间神经痛、肋软骨炎等等,然而,辗转于两家三甲教学医院、三位教授,逐步揭开疾病的面纱后,有哪些意外发现?
患者简介:梁XX,男,24岁,未婚,无业,重庆大足区居民。
初次诊治情况
因「左侧胸痛3天」于2018年5月15日就诊于重庆某教学医院。
初步病史采集:患者3天前无明显诱因出现左侧胸痛,阵发性,伴痰中带血1次,无潮热、盗汗,无咯血、呼吸困难及喘息、气促等表现。无心前区压榨感、大汗淋漓、意识障碍、心悸。
既往史:无特殊。
家族史:无特殊。
体格检查:生命体征正常,口唇无紫绀,气管居中,全身浅表淋巴结未触及肿大。胸廓对称无畸形,双侧呼吸动度一致,左侧5-6肋间压痛,双肺呼吸音清,未闻及明显干湿性啰音。心脏、腹部(-),双下肢无水肿,杵状指(-)。
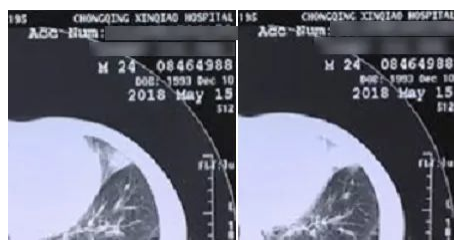
接诊后完善胸部CT检查,左肺上叶舌段影像改变如下:
分析
青年男性,左侧胸痛伴痰血,①胸部CT以左肺上叶舌段炎性病变为主,胸痛部位与病灶部位一致;②左侧5-6肋间压痛,再次与上述影像结果呼应。左肺上叶舌段炎性病变致胸痛伴痰血,合理。

肺部低剂量CT平扫:
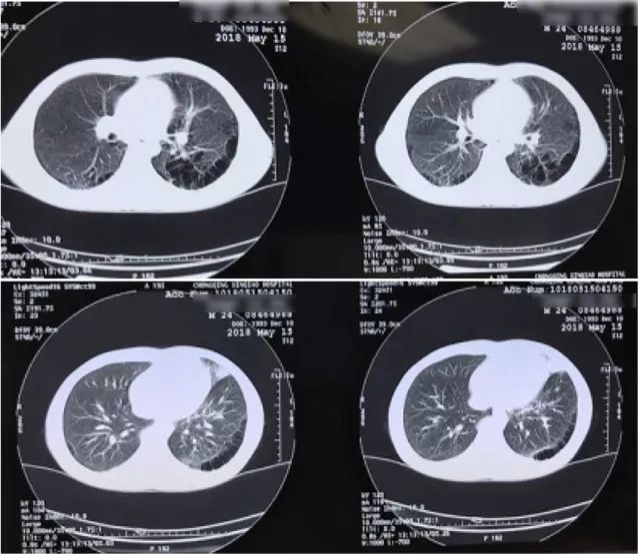
检查所见:
双肺纹理增多、透亮度增加,双肺可见散在的薄壁、无肺纹理透亮区,双肺见散在的小斑片状、条索状稍高密度影,部分与胸膜粘连,以左肺上叶下舌段、基底段为著,双侧肺门不大,气管及支气管未见受压狭窄和阻塞征象。纵隔内未见肿大淋巴结显示。心影未见明显异常。双侧胸膜局部增厚、粘连,胸腔无积液。扫及肝右前叶上段见结节状高密度钙化影。
印象:
1、慢性支气管炎、肺气肿,双肺多发肺大疱形成;
2、双肺散在炎性病灶,以左肺上叶下舌段、基底段为著;
3、双侧胸膜局部增厚、粘连;
4、肝右前叶上段小钙化灶。
首诊医院初步诊断:左肺肺炎;肺朗格汉斯组织细胞增多症?
青年、胸膜下肺大泡,何因、何病?
二次辗转,依然愁眉
诊断存疑,至我院,门诊医生查看患者,继续完善检查如下:
肺功能:1、通气功能:基本正常;2、流速容量曲线:小气道气流轻度受限;3、肺容积:肺总量稍降低;4、弥散功能:中度下降;5、气道阻力:未见明显异常。
支气管舒张试验:阴性。
诊断:1. 左肺肺炎;2.双肺多发肺大泡待诊
一波三折,似乎柳暗花明
继续我院呼吸科专家处就诊,追问病史:吸烟20支/日×7年,长期网吧逗留史7年,4~5小时/天。
自阅片:
① 青年,有明确吸烟史,胸部CT示双肺透亮度增加,考虑肺气肿;
② 特征性病变为胸膜下为主的薄壁、无纹理透亮区改变,进一步考虑:间隔旁型肺气肿;
③ 首次就诊时考虑肺朗格汉斯组织细胞增多症,有待鉴别。
认识间隔旁型肺气肿
与肺朗格汉斯组织细胞增多症
间隔旁型肺气肿
肺气肿按其肺部损伤的解剖部位分为:① 小叶中心型,近端腺泡或腺泡中央型肺气肿;② 全腺泡型或全小叶型肺气肿;③ 间隔旁型或远端腺泡肺气肿。
间隔旁型肺气肿主要涉及肺外围的肺泡管和肺泡囊,通常小叶间隔围成破坏区域的边缘。在年轻人中它可是一个孤立的现象,常常伴有自发性气胸,或见于小叶中心型肺气肿的老年患者。任何类型的肺气肿都可能发展成肺大泡,但是以间隔旁型及全小叶型为主。在肺气肿的基础上,可以很快形成一个直径大于等于1cm,而且壁厚小于1mm的肺大泡。在一些肺气肿患者中,肺大泡会越变越大,最后导致呼吸功能明显受损。肺大泡常发生在胸膜下,因肺泡内空气潴留而逐渐扩大形成,多见于间隔旁型肺气肿。
间隔旁型肺气肿HRCT表现:间隔旁型肺气肿的特点是病变发生在二级肺泡的远端部分,因此多出现在胸膜下。胸膜下间隔旁型肺气肿通常可见壁,但壁很薄且通常与小叶间隔相连。即使很轻微的间隔旁型肺气肿在HRCT上也很容易检出。直径大于1cm的间隔旁型肺气肿称为肺大泡。胸膜下肺大泡通常被作为间隔旁型肺气肿的指标,尽管肺大泡可以出现在其他类型肺气肿中,而且也属于一个独立的现象。[1]
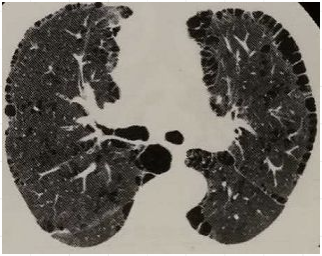
间隔旁型肺气肿影像学改变
肺朗格汉斯组织细胞增多症
肺朗格汉斯组织细胞增多症(LCH)隶属于弥漫性囊性肺疾病,是一组原因未明的组织细胞增生性疾患,集聚的朗格汉斯细胞可波及多个器官。该病在肺的侵犯较为常见,约占病例总数的40%,也可仅表现为肺的独立性病变。早期肺LCH由肺内大量朗格汉斯细胞及嗜酸粒细胞增生形成肉芽肿为特征,从而造成肺组织破坏。LCH病灶主要分布于细支气管周围。病变中晚期,肉芽肿细胞被纤维组织及肺囊肿替代。
肺朗格汉斯组织细胞增多症HRCT表现:HRCT可显示直径小于10mm的囊腔。肺囊腔的壁厚薄不均,可薄至无法辨认至数毫米厚。清晰的壁使这些囊腔得以与肺气肿病变进行区分。某些患者,囊腔可为HRCT唯一的异常改变,但是许多病例中常见小结节(直径常小于5mm)。几乎所有病变均较少累及双肺基底段及肋膈角处肺组织。囊性空腔无论数目及大小,均以双肺上叶为著,基底段极少累及。其肺部病变具有特征性演变过程,起始为小叶中心型结节,随后出现空腔、厚壁囊腔,最终发展为薄壁囊腔。结节病变可自行复原或被囊腔替代。但是囊腔病变一旦形成将永久存在,逐渐成为无法与肺气肿相鉴别的病变。[1]
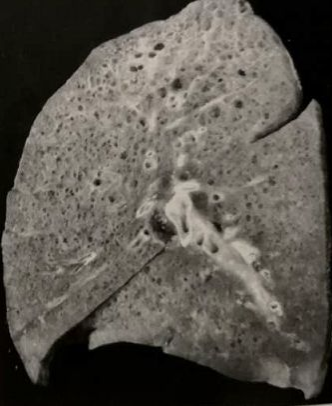
肺朗格汉斯组织细胞增多症解剖改变
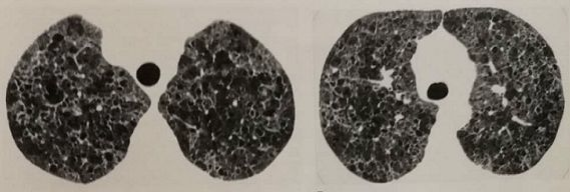
肺朗格汉斯组织细胞增多症影像学改变
揭开面纱
先来看看间隔旁型肺气肿与肺朗格汉斯组织细胞增多症在类型、病因、病灶分布、影像改变上的对比 [1] :
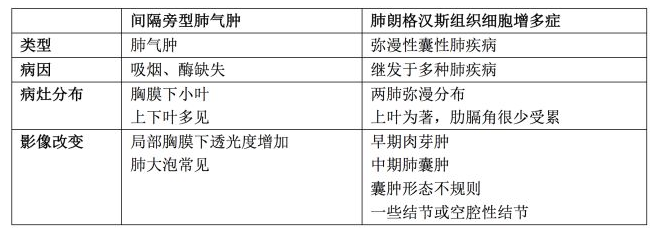
分析本例患者
1、吸烟;2、胸部CT提示肺气肿改变;3、胸膜下多发肺大泡。间隔旁型肺气肿的特点是病变发生在二级肺泡的远端部分,多出现在胸膜下,青年患者中多以吸烟为主要病因。该患者有明确的吸烟史,病变部位与间隔旁型肺气肿相符,与肺朗格汉斯组织细胞增多症的弥漫性分布不符,结合其吸烟史及胸部影像改变,故患者胸膜下肺大泡改变考虑为「间隔旁型肺气肿」。
后期治疗及感悟
1、抗炎;
2、因患者肺通气功能基本正常,暂未给予肺气肿相关治疗,嘱其戒烟、禁长期网吧内逗留。1周后电话随访得知胸痛好转,其余无特殊不适,嘱其1月后再次返院随访。
常见、多发病首考虑;罕少见病需留心,意外发现不意外,知识储备是关键;病史、查体是线索;随访、总结很必要。
参考文献
[1] (美)韦伯(Webb,W.R.),郭佑民,郭顺林.胸部影像学:第二版{M}.北京:科学出版社,2014.3.601,602,608,614-617.
作者介绍



