推荐语
社区获得性肺炎是一个非常「原始」也是非常困扰临床医生的话题,很多情况下,哪怕用尽目前较为先进的病原学检测方法都无法确定社区获得性肺炎的病原体,但临床上如有感染情况出现,要想把握治疗先机,就需要对患者的特殊之处有所觉察与思考,继而根据流行病学把可能的病原体局限在更小范围内。
所以,临床医生进行病原体评估时可利用哪些技巧呢?在此基础上,又该如何进行经验性治疗?前段时间,在中青年呼吸学者论坛上,浙江大学医学院附属第一医院呼吸内科的周华博士就此问题做了多层次的解读,《呼吸界》特此整理并与大家分享。
首先,我们默认讲题的基础是这位病人的「社区获得性肺炎」已经成立,而且聚焦在社区获得性的「细菌性肺炎」这个框架里。
在这种情况下,我们最常见的病原体有肺炎链球菌、支原体、衣原体、军团菌等所构成的非典型病原体;当然还包括流感嗜血杆菌、卡他莫拉菌、金葡菌、副流感嗜血杆菌等等。

目前,我国的指南并未要求临床医生在接诊一个社区获得性肺炎时把病原体从经验性的角度进行深入分辨。但是,在临床上如有感染的情况出现,要想再迈进一步,就需要在经验性治疗的同时对这个病人的特殊之处(如影像学特点、病情轻重等)进行较为完整的认识,根据流行病学来把病原体局限在更小的范围内,使治疗更有的放矢。
重症肺炎的识别包括决定治疗的场所、致病微生物的评估、从特殊支持治疗中获益的可能、可能的病死率,其中「评估这次感染可能的致病的微生物」是很重要的一点。
患者的年龄和疾病严重程度是判断病原体的重要线索
一项在我国开展的临床研究显示:包括36个医院在内的一项前瞻性研究,纳入593例CAP患者进行病原学检测,其中从225名患者分离出242例病原体。对527例患者进行血清培养检测非典型病原体,研究得出,在本试验中,肺炎支原体检出率最高,肺炎链球菌是最常见分离病原体,其次为流感嗜血杆菌、肺炎克雷伯菌。[1]

老年人群体稍有特殊之处。从整体上来说,随着年龄的增长,病原体是在发生改变的,在老年性肺炎里(以70岁为界限),混合性感染的比例、以肠杆菌科细菌为代表的革兰阴性菌的比例比一般的社区获得性肺炎要高很多。所以对这部分病人来讲,社区获得性肺炎的治疗应关注混合感染、关注革兰阴性菌。[2] [3]
除此之外,在判断病原体的时候,还有另一个很重要的校正因子:疾病严重程度的评分。美国推荐PSI评分,欧洲推荐CURB-65评分,这两种评分方式都分成两部分组成。

第一部分:什么人生病了——男性还是女性、有没有护理机构相关、有没有基础疾病……这决定病原体可能有所区别。
第二部分:这次生病了以后(这次病原体的感染),对患者的脏器功能造成了多大的损害——比如意识状态、循环、呼吸、内环境如何,有没有出现胸腔积液等。
国外研究结果显示,住院CAP(非ICU)患者肺炎链球菌检出率高,而住院CAP(ICU)患者常见致病菌也是肺炎链球菌 [4],另外,疾病严重程度的不同是分辨病原体的第二个校正因子,非ICU患者与ICU患者一个很重要的病原体差别是后者军团菌和铜绿假单胞菌的比例增加了。
PSI评分的结果怎么看?
有文献告诉我们,假如这个病人PSI评分前部半分特别高(病人的年龄、性别、以前有什么基础疾病——从基础疾病及抗生素暴露看)往往都是那些年龄特别大的、有很多基础疾病的病人。这部分病人我们在判断病原体的时候,可考虑一些相对耐药的病原体,比如说革兰阴性菌(铜绿)或MRSA [5]……因为这些年龄大的人,他会比年轻人更多的医院接触及抗生素治疗的机会,他就有可能有耐药菌;假如是PSI评分的后半部分特别高(这次感染以后脏器功能造成了多大的损害,循环、呼吸、泌尿、内环境——从急性生理机能损害看),那就是急性感染对脏器功能损害特别重的病原体,一般是肺炎链球菌、军团菌、金黄色葡萄球菌、病毒,肺炎克雷伯菌等。
除了年龄、重症程度之外,一些临床表现对病原体的评估及后续诊疗也有价值
欧洲指南、美国指南,以及最新的中国指南并未要求临床一线医生在CAP的治疗里判断病人在ß-内酰胺类的基础上需不需要加大环内酯类,但是,日本指南对CAP治疗要求根据评分来判断,在没有高危因素的社区获得性肺炎中辨别是ß-内酰胺类单药治疗还是ß-内酰胺类+大环内酯联合治疗。
它有一个评分的标准,主要是来帮助鉴别一般的细菌性肺炎和非典型病原体感染(在日本,军团菌肺炎被放在细菌性肺炎里讲,所以这个非典的病原体不包括军团菌),非典型病原体指的是支原体、衣原体的感染,这些感染的特征:年龄偏轻(低于60岁)、一般没有基础类疾病或者症状轻微、有顽固性咳嗽、胸部听诊结果不理想、无咳痰或者在痰涂片未发现疑似致病菌的细菌、末梢血白细胞数量往往低于10000/ul,这样的评分标准可以帮助临床医生在轻症肺炎中决定需不需要加大环内酯类。

「影像学」是呼吸科医生优于其他科室的手段
细菌性肺炎的影像学表现 [7]:
通过气管支气管树获得:大叶性肺炎、支气管肺炎;
通过肺血管结构发生:脓毒栓塞性肺炎(细菌和菌栓)。
影像学上,我认为最重要的一点是我们需要把通过血道播散到肺的这部分病人与通过气道播散的肺炎患者中完全识别出来,否则经验性治疗可能会失败,这种病人可以通过病史结合影像学把它识别出来;剩下的病人,有能力就识别,没有能力就按指南来治疗,最经典的通过气管途径获得的肺炎有两大类:
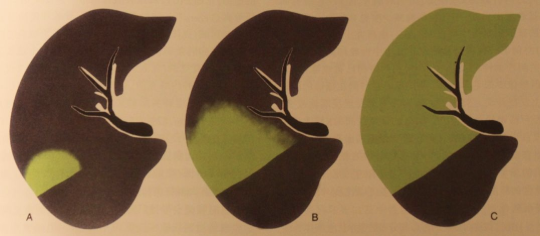
大叶性肺炎
影像学表现特点为很少「跨叶」,开始表现为半叶或者是小叶的实变,然后肺组织和实变组织有慢慢过渡的渗出性的改变,如果不处理的话,最终会导致整叶的实变。基于临床特征和影像学,可以在部分病人身上判断病原体类型。
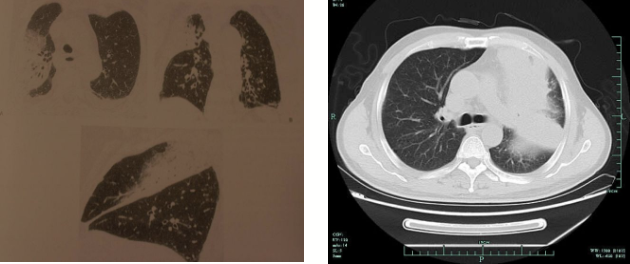
支气管肺炎
通过气道播散的病原体,也叫小叶性肺炎,小叶性肺炎可以是两肺多发,或者某个肺叶里的多发,往往表现为小叶中央结节、肺段实变和磨玻璃影,极少变成像大叶性肺炎一样整叶的病变。
这种支气管肺炎最大的特点就是小叶中央结节是最初的基础改变,在不接受抗生素治疗的前提下,会慢慢融合变成肺亚段实变,肺亚段实变再融合变成肺段实变,但极少变成大叶性肺炎这样整叶的实变。它还有一个很大的特点:绝大部分病灶都不以胸膜下为主。因为它中心是小叶中央型结节,所以早期很少直接累及胸膜,离胸膜的具体位置大概在0.5~1厘米,但如果到后期都一直不处理它,还是会在实变后再累及胸膜,这与血源播散有很大的区别。

血源播散的肺炎早期应该是随机分布的,可以以胸膜下为主,其影像特点(又叫脓毒性栓塞,常见于金葡菌):多发结节和肿块;多见于肺周和下野;多伴有空洞和液平。[8]
举个例子,下面是两位患者发烧一个礼拜的肺部影像,左边患者病灶大多数在胸膜下边,多发空洞,甚至在部分的空洞中可以看到液平,很早就出现了胸腔积液,他们的白蛋白都是2g,一位已经出现胸腔积液,一位还没有,那么这两位的诊断结果分别如何?

左侧更早地出现胸膜下为主的坏死、空洞,是金葡菌(血源播散),右侧这个病人是肺曲霉菌病(气道播散)。
这两者无论从病灶的分布形态还是胸腔积液上都有很大的区别,影像学对社区获得性肺炎的病原体诊断是有价值的,比如说大叶性肺炎更常见于肺链、肺克、军团菌、病毒,而支气管肺炎更常见于金葡、革兰阴性菌(肺克以外,如铜绿)、厌氧菌、肺链。假如肺炎链球菌肺炎早期被抗生素干预的话,它就停留在支气管肺炎而不会发展成大叶性肺炎:金葡就可能会使病灶增多、增大,但它很少直接融合成大叶性肺炎。
最后再来总结一下,怎么判断一个社区获得性肺炎的病原体?
01
明确是什么人生病了
有没有糖尿病、年龄多大都决定了病原体的构成可能是不一样的。比如说有研究认为,80岁以上的老年人发生CAP,哪怕他没有基础疾病,支原体衣原体感染的机会都非常少,再比如糖尿病的病人,病原体很有可能比一般病人更可能是高毒力的肺克,再再比如说,患者有皮肤破溃,我们就要考虑这个病人可能是血道播散的金葡菌肺炎。
02
感染部位
顾名思义,社区获得性肺炎一定有肺部感染,但会不会是单纯的社区获得性肺炎呢?如果有皮肤感染、尿路感染,会不会有血道播散?假如有更多的脏器感染,那我们是不是需要考虑其他的病原体呢?感染部位也决定了病原体的判断。
03
获得这次感染的场所
有些患者看似是在社区起病的,但事实上是从医院获得的,这部分病人如果未能被识别,那治疗也是失败的,比如,患者在医院里面住了两个月后回家去了,但是在7、8天以后出现症状……他的病原体有没有可能是医院带出去的?这还要打个问号。
04
临床特征
病原体还需要从临床特征里去鉴别。有没有低钠血症?有没有咯橘黄色的痰?有没有砖红色的咯血等等,这些都决定了病人的病原体可能跟一般人不一样,我们或可据此缩小抗感染的范围。
05
影像学特征
(上一部分刚刚说完)
06
既往有无抗生素暴露?是社区起病,还是医院获得的病原体?或者在家里有没有什么暴露?肺炎链球菌是不是对青霉素耐药?还有其他一些特殊的高危因素,比如季节,11月~1月的肺炎我们就会比较多地考虑是不是流感病毒性肺炎。
成人社区细菌性肺炎常见的病原体有肺链、非典型、流感、金葡、副流感……其中最最常见的是肺链、非典型,但具体是哪种,还得通过高危因素、临床表现、影像学、疾病严重程度来判断这个病人、这个个体属于哪一类。
社区获得性肺炎诊治中还需要注意的几点:识别重症患者;识别HCAP;识别吸入风险;识别血源性感染……
病原学的挑战:军团菌哪怕确诊,也还有近20%的病死率,要重点关注;还有金葡菌,主要关注两类人群,从血道入肺(尤其是从皮肤入肺)和流感后继发的细菌性的肺炎;第三,肺炎克雷伯菌。
那么,是不是要推荐每个人都做病原学的常规检测?微生物学诊断的意义大吗?
我们来看看各国医学界不同的观点。
美国观点存在争议,支持意见认为恰当的抗生素治疗能减少死亡率,减缓细菌耐药趋势;反对意见则认为病原学检出阳性率低,需要花费一定时间和增加临床费用;而IDSA-ATS指南建议作病原学检查的妥协性意见,认为检测结果可能有助于改变抗生素处方,尤其在可预见检出率较高时。[9]
而欧洲观点认为无需常规完成微生物学检查,不建议进行诸如培养或革兰氏染色等微生物学检查,也不建议在初级医疗保健机构内进行细菌性病原体生物标记物评价。
我认为,在我国目前环境下,对重症的、治疗效果不好的还是要积极进行病原学检测,痰培养应考虑在正确操作流程下进行脓痰标本细菌培养,涂片革兰氏染色镜检,以对种类鉴别和抗生素敏感性试验结果进行验证。另外还应注意,社区获得性肺炎除了痰培养还要高度重视血培养,中国流调中肺炎链球菌比例始终不如国外的比例高,可能原因之一是国外一入院就双管齐下的做培养,大部分肺炎链球菌都是从血培养中出来的,「所有需入院的CAP患者都应完成两组血培养」。
此外,有创病原检测也不容忽视:
1、胸腔穿刺:如CAP住院患者出现明显(由收治医生判断)胸腔积液,则应完成诊断性胸腔穿刺检查;
2、TNA:鉴于该项检查固有的可能不良反应,只有在个体化基础上,对部分有局部浸润、且创伤较小、确实无法确诊的严重患者,方可考虑进行TNA;
3、PSB和BAL以及气管内抽吸物定量培养(quantitative endotracheal aspirates,QEA):BAL应作为不吸收肺炎的首选检查;
4、对于气管插管及选定的非气管插管患者,如气体交换状态允许,可考虑进行下呼吸道支气管镜采样。
参考文献
[1] Tao Li-li.Chinese Medical Journal.2012;125(17):2967-72 .
[2] Tao LL, Hu BJ et al.Chinese Medical Journal. 2012;125(17):2967-2972.
[3] Am J Respira Criti Care Med 2003. 167:1650-55
[4] Cillóniz C,et al.Thorax.2011;66(4):340-6.
[5] Clin Chest Med. 2011 32(3): 469–479.
[6] BMC Pulmonary Medicine 2009, 9:4
[7] 肺感染影像学,2008,第一版
[8] Chest, 2005,128:162-166
[9] Clinical Infectious Diseases, 2007; 44:S27–72
专家介绍



