推荐语
这位中年男性因咳嗽、咳痰、腹痛、视物模糊入院,入院后给予常规抗结核治疗,但视物模糊仍逐渐加重,并出现烦躁、胡言乱语等神经系统症状,应考虑哪些疾病?会和患者曾有消化道出血病史有关吗?完善了辅助检查后又发现了啥?最终出院诊断如何?为什么说这种症状看起来凶险的疾病其实预后较好?
基本信息:扎X,藏族男性,46岁,牧民。
主诉:咳嗽、咳痰、潮热5+月,腹痛1+月,视物模糊4天。
现病史:患者于5月前无明显诱因出现咳嗽、咳白色黏痰,伴畏寒、发热(最高体温38.6℃),伴夜间盗汗,患者未给予重视 。1+月前出现反复腹痛,以右下腹明显,阵发性加重,伴恶心、呕吐,解少量干结黑便,于外院剖腹探查后行肠系膜活检( 2016-06-29)确诊「腹腔结核」,转入公共卫生医疗中心治疗,因「不全性肠梗阻、消化道出血」给予禁食、静滴HRKO抗结核、静脉营养支持治疗约10余天。4天前无明显诱因出现视物模糊,眼科会诊考虑双眼底片状出血斑,为进一步诊治转入我科。患者精神食欲差,解少量干结黑便,小便量可,体重减轻约10kg。
其他病史:既往有消化道出血病史,诊治不详;否认乙肝、结核病史;长期居住于甘孜州新龙县通宵乡;否认吸烟史;饮酒20年,100g/天,已戒8年;婚育史及家族史无特殊。
体格检查:T:36.2℃;P:92次/分;R:20次/分;BP: 137/65mmHg。神志稍恍惚。双下肺呼吸音稍减低,未闻及干湿啰音。心率92次/分,律齐,各瓣膜区未闻及杂音。全腹软,剑突下及右下腹轻度压痛,无反跳痛,腹部未触及包块。双下肢无水肿。颈软,无抵抗,双侧病理征阴性,脑膜刺激征阴性,四肢肌力五级,肌张力正常。
辅助检查:
血沉 30.0mm/h;CRP 23.30mg/L;TB-IGRA(+);
血气分析:pH 7.402、PO2 91mmHg、PCO2 37.3mmH;
血常规、肝肾功、DIC、尿常规、大便常规+隐血未见明显异常;
痰涂片未查见抗酸杆菌、未查见真菌,见少G-杆菌;痰培养阴性;
心脏彩超示:左房稍大,心包积液,左室舒张功能下降。
肠系膜活检(外院2016-07-05):肉芽肿性炎,抗酸染色阳性。
腹部平片:部分肠道内气液平征象。
胸部CT(外院2016-07-07):双肺下叶实变影,不除外感染,双侧胸腔少量积液。
入院初步诊断
1、左下继发性肺结核 涂(-) 初治
2、右侧结核性胸膜炎
3、腹腔结核伴不全性肠梗阻
4、视物模糊原因待查:双眼视神经炎?
入院治疗:
继续HRKO抗结核、营养支持等治疗;
两次请眼科会诊示:视力检查示:右眼手动,左眼CF/15mm,双眼角膜透明,前房清,晶状体透明,双瞳孔等大等圆,对光反射存在,眼底视盘充血水肿,边界不清,盘周见火焰状出血。建议检查颅内压,并请神经内科会诊,排除神经系统结核侵犯。
完善检查:
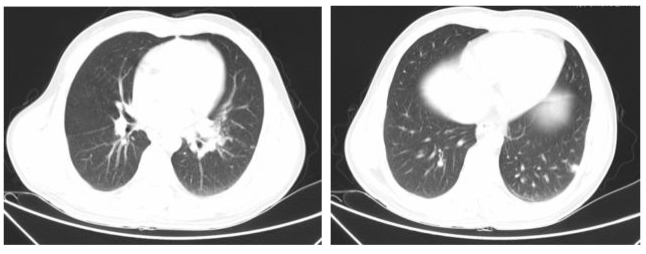
胸部CT(我院2016-08-03)示:左肺舌段及左肺下叶感染性病变可能,结核?或其它? 左肺门增大,左肺门及纵隔淋巴结增多、增大。病变前上纵隔结节影,性质待定。病变较前吸收。
全腹部CT示:腹膜炎,前腹壁见瘢痕影,右侧腹直肌稍肿胀。
脑脊液:压力58cmH20,墨汁染色未查见隐球菌。
脑脊液常规:有核细胞 0;脑脊液生化示:葡萄糖 3.93mmol/L、氯 117.4mmol/L、MTP 0.43g/L。
头颅MRI由于患者无法配合暂时未能检查

诊治经过:
入院第4天,患者出现头晕,呕吐胃内容物(约100g)
伴少量鲜血2次,神志恍愡较前稍加重,大小便正常。
查体:生命体征平稳。神志恍惚。视力減退。双下肺呼吸音稍减低。腹软,右下腹轻度压痛,无反跳痛。
辅助检查:
血常规:HGB 124g/L、WBC 4.98*10^9/L、N% 79.6%、PLT 289*10^9/L,余项正常;
凝血常规:PT 14.0s、INR1.19、D- dimer 0.75mg/lFEU,余项正常;
生化:Na+ 130.1mmol/儿L、CL 98.2mmol/L、TG 3.48mmol/L,余项正常;
呕吐物:隐血阳性;
大便常规:似酵母菌++/HP,隐血阴性。
急诊行头颅CT检查:左顶叶脑沟增宽可能;脑实质未见异常密度,中线居中;扫及双侧上颌窦、双侧筛窦炎。
考虑:消化道出血。
嘱患者禁食、禁饮;给予止血、抑酸等治疗。
再次安排完善头颅MRI。

诊治经过:
入院第7天患者出现神志恍惚、视物模糊较前有所加重,诉夜间较明显,头痛较前加重,烦躁不安,难以入睡,眼球震颤感,轻度咳嗽、咳痰,无痰中带血,无畏寒、发热,无明显腹痛、恶心、呕吐,未解大便,肛门无排气,小便量可。
查体:
生命体征平稳,神志恍惚,慢性病容。视力减退。双下肺呼吸音稍减低,未闻及干湿啰音。全腹软,剑突下及右下腹轻度压痛,无反跳痛。步态不稳。颈软,神经病理征阴性,四肢肌力减弱。

进一步辅助检查:
血气分析:PH 7.412、PO2 57.5 mmHg、PCO2 35.6 mmHg ;
生化:钠 130.5mmol/L 、氯 95.4mmol/L,余无特殊;
血氨:46.0umol/L; 25-(OH)VD 20.54nmol/L;
肌酶、肌酸激酶正常;甲功未见明显异常;
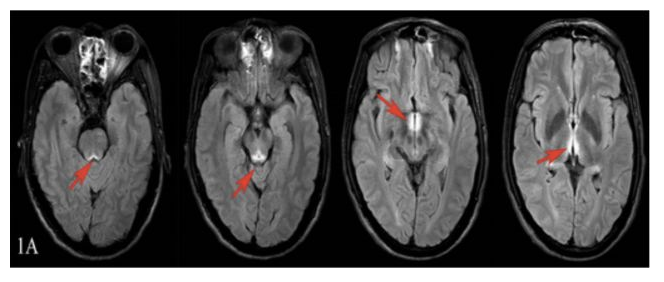
头颅MRI示:双侧丘脑内侧段长T1、T2信号,颅内病变性质待定:脑炎?其他?
针对性治疗:
● 给予甘露醇降颅压,氟哌啶醇镇静
● 请神经内科会诊后考虑:精神行为异常待诊Wernicke’s脑病可能性大?其他?建议加用维生素B1 100mg bid 肌肉注射
● 补充维生素B1,减少葡萄糖液用量,给予甲钴胺针营养神经,继续HRK抗结核、营养支持治疗
转归:
给予维生素B1治疗1天后,患者精神症状明显好转,视力稍恢复,双眼复视。
治疗7天后,患者精神症状好转,视力恢复正常,感记忆力较前下降,无明显胡言乱语,无明显咳嗽咳痰,无恶心呕吐不适,无腹痛不适,无行走不稳。
出院诊断
1、腹腔结核伴不全性肠梗阻
2、韦尼克脑病
3、左下继发性肺结核 涂(-) 初治
4、右侧结核性胸膜炎
5、消化道出血
6、I 型呼吸衰竭
出院后继续HREK抗结核治疗,维生素 B1 20mg t.i.d 口服治疗韦尼克脑病
复查头颅MRI:
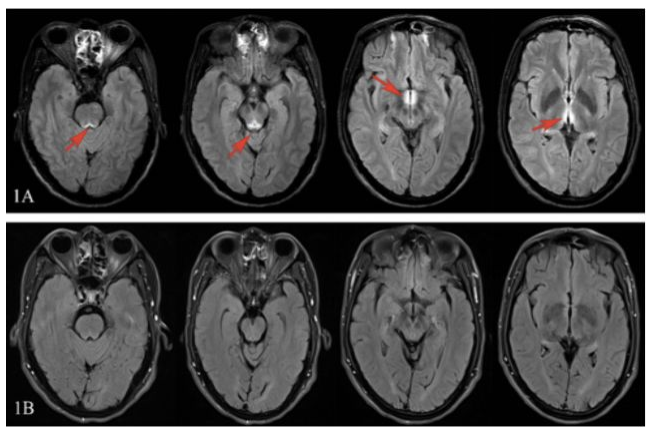
Figure 1A:治疗前头颅MRI示双侧下丘脑、背侧丘脑内侧段、中脑导水管周围长T1、T2信号
1B:治疗3月后随访头颅MRI示病灶明显消失
总结
韦尼克脑病是一种由慢性酒精中毒导致的常见的代谢性脑病,由硫胺缺乏导致的急症,病死率为10%~20%。本例患者戒酒多年,考虑由腹腔结核导致长期进食少、肠道吸收维生素B1减少而引起发病。
韦尼克脑病的典型症状为眼外肌麻痹、精神异常及共济失调三联征。但只有16%的患者可同时出现。本例患者由视物模糊到出现神志恍惚、步态不稳是一个渐进的过程,也使得我们作为呼吸科医生未能及时诊断。
WE由于症状复杂,经常被漏诊甚至误诊,不及时诊治,患者出现昏迷、休克及心血管功能衰竭等。早期肌注或静注维生素B1,预后较好。本例患者及时采用对应治疗,取得了很好的疗效。
参考文献
[1] 王大海, 郭兰婷. 典型韦尼克脑病1例[J]. 临床精神医学杂志, 2016, 26(2):129-129.
[2] Galvin R, Bråthen G, Ivashynka A, Hillbom M, Tanasescu R, Leone MA. EFNS guidelines for diagnosis, therapy and prevention of Wernicke encephalopathy. Eur J Neurol 2010; 17(12):1408-18. doi: 10.1111/j.1468-1331.2010. 03153.x.
[3] Sechi G, Serra A. Wernicke's encephalopathy: new clinical settings and recent advances in diagnosis and management. Lancet Neurol 2007; 6(5):442-55. doi: 10.1016/S1474-4422(07)70104-7.
[4] Lyons DA, Linscott LL, Krueger DA. Non-alcoholic Wernicke Encephalopathy. Pediatr Neurol 2016; 56:94-5. doi: 10.1016/j. pediatr neurol 2015.12.007.
[5] Zhao P, Zhao Y, Wei Z, Chen J, Yan L. Wernicke encephalopathy in a patient with liver failure: Clinical case report. Medicine 2016; 95(27): e3651. doi: 10.1097/MD.0000000000003651
[6] Liong CC, Rahmat K, Mah JS, Lim SY, Tan AH. Nonalcoholic Wernicke Encephalopathy: An Entity Not to Be Missed! Can J Neurol Sci 2016; 43(5):719-20. doi: 10.1017/cjn.2016.269
作者介绍



