中日医院呼吸与危重症医学科四部与五部主任詹庆元教授日前做客《呼吸界》直播间,他与该院于歆医生、主持人王一民医生一起,结合一例37岁的重症流感患者复杂的治疗过程,介绍了重症流感治疗经验,并现场探讨了ECMO应用的各种问题,例如使用ECMO的时机和益处,面临的风险以及处置方法,ECMO的最佳撤离时机等。在直播后,我们请于歆医生补充了这个病例至今为止完整的治疗过程,感谢于歆医生在今天科里依然有9台「魔肺」同时运转抢救重症病人的情况下,于百忙中给我们的宝贵分享。
病例介绍
首先我们来了解一下患者的情况,患者是一名37岁的青年男性,既往体健,主因「发热、咳嗽6天,气短4天」入院。患者有10年饮酒史,每日喝100~250g白酒,未戒酒,余既往史及个人史无特殊。
患者以发热、干咳起病,当地予「抗病毒口服液、头孢类抗生素」治疗效果不佳,快速进展为乏力、气短、呼吸困难并出现意识障碍,予气管插管有创机械通气。
患者各项检查结果
入院查体:T 37.5℃,P 94次/分,R 28次/分,BP 130/65mmHg,SpO2 88%(FiO2 0.85),双上肺呼吸音清,双下肺呼吸音低,可闻及少量湿罗音,心、腹及神经系统查体无明显阳性体征,双下肢无水肿。
辅助检查:动脉血气分析:pH 7.50,PaO2 46.1mmHg↓(面罩吸氧10L),PaCO2 28.1mmHg↓,HCO3 21.8mmol/L,Lac 1.2mmol/L。血常规WBC 4.07*10^9/L↑,N 84.9%↑,L 13%↓。PCT 1.59ng/mL。生化:K 3.3mmol/L,Na 128mmol/L。
支气管镜及病原学:隆突锐利,气道粘膜稍肿胀,双肺下叶各段支气管内少量淡血性稀薄分泌物,无明显出血。BALF:甲型H1N1流感病毒核酸阳性,其他病原学均阴性。
外院胸部CT:
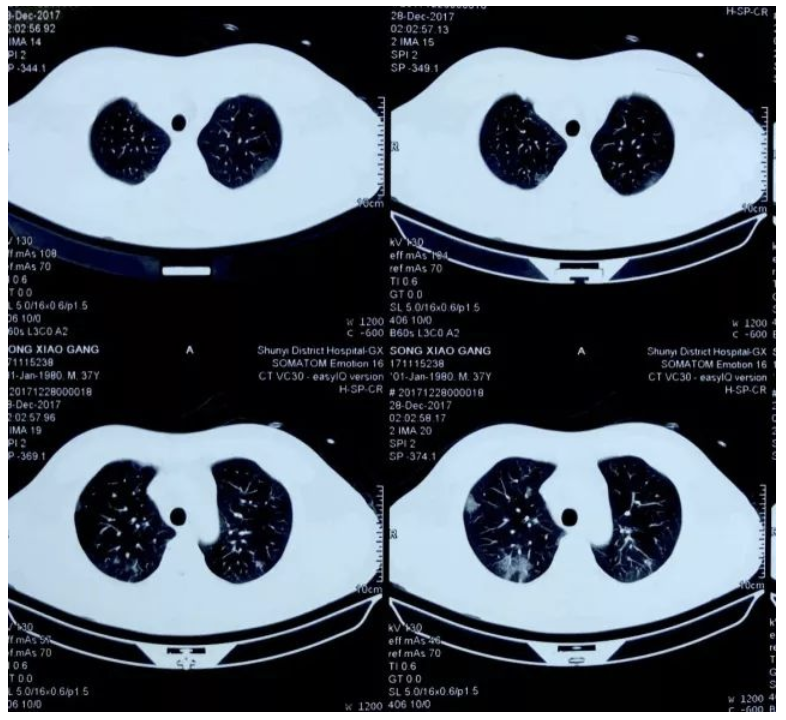
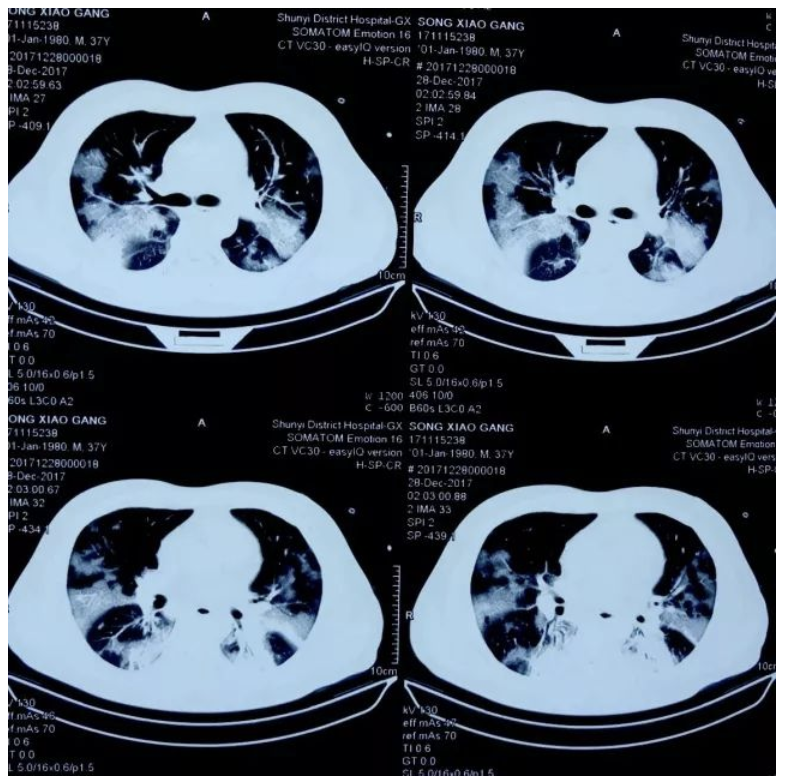
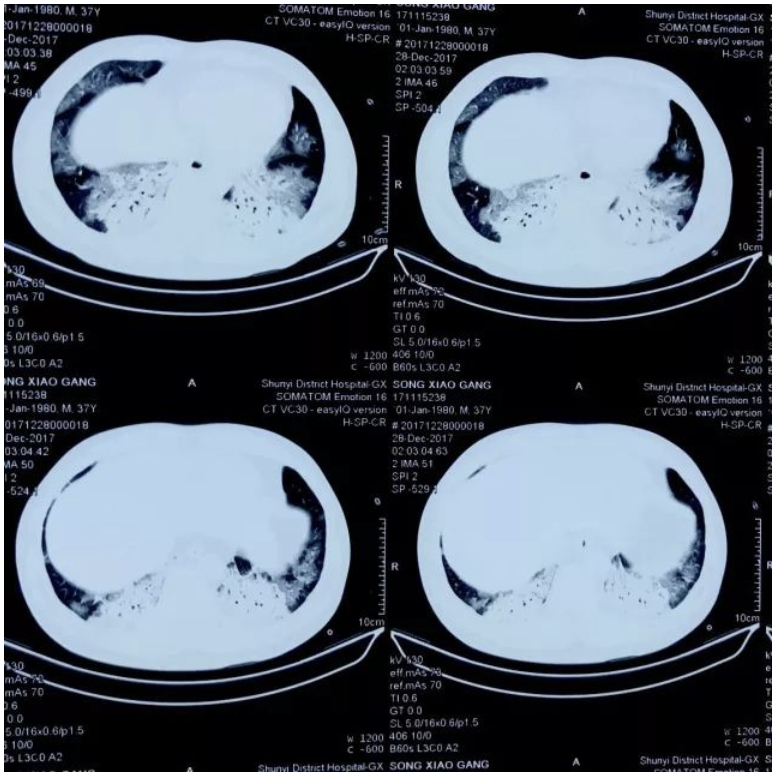
入院诊断及治疗
入院诊断:
1、重症社区获得性肺炎、甲型H1N1流感病毒性肺炎、急性呼吸窘迫综合征
2、急性肝功能损害
3、电解质紊乱、低钾血症、低钠血症
入院后原发疾病治疗:
帕拉米韦 0.3g qd抗病毒,头孢哌酮舒巴坦 3g q8h预防院内感染,异甘草酸镁 100mg qd保肝,TPF 1000ml qd营养支持
呼吸支持:

这名患者起病后病情迅速进展,氧合指数(PaO2/FiO2)很快下降至100mmHg以下,符合重度ARDS的标准。此外,患者的呼吸支持还存在以下几个问题:
1、增加PEEP对氧合的改善并不明显,肺的可复张性不高;
2、该患者自主呼吸非常强烈,表现为潮气量大,呼吸频率快,跨肺压高,而肺部病变呈现出典型的ARDS非均一性改变,发生机械通气相关性肺损伤(VILI)的风险高;
3、即使在大剂量镇痛、镇静及肌松药物的作用下,患者仍明显躁动,加之持续发热,在氧供不足的情况下,患者的氧耗明显增加。
综合以上各种情况,该患者似乎很难从常规呼吸支持方式中获益,如果继续维持现状,患者不仅将长期处于氧供氧耗失衡的状态,发生VILI的风险也高,继续进展还可能引起其他肺外器官的功能损害,于是我们决定启用人工膜肺氧合(ECMO)支持。治疗希望通过使用ECMO,不仅达到改善氧合的目的,并改善患者因缺氧引起的躁动,让肺得到休息,降低VILI发生的风险。
而在该名患者的实践中我们发现,一方面患者度过了ARDS急性渗出期,氧供也得到了改善,呼吸机的支持条件逐渐减低(机械通气:FiO2 0.4,PC 10cmH2O,PEEP 10cmH2O。ECMO 2500转/min,血流量3.5~3.8L/min,气流量3L/min),经过针对原发病的治疗及俯卧位等方式,患者的肺部病变得到改善,体温有所下降,气道内分泌物不多,影像学有所吸收。
但另一方面,患者始终存在常规剂量镇痛、镇静及肌松剂无法控制的躁动,自主呼吸强烈,跨肺压高,发生VILI的风险仍很高。于是我们评估后决定拔除患者气管导管,序贯高流量氧疗,联合ECMO进行呼吸支持。
感染相关指标:
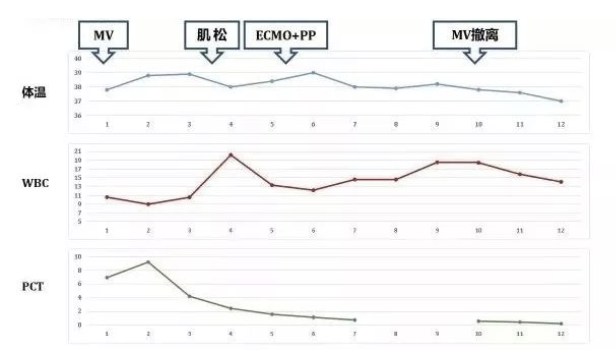
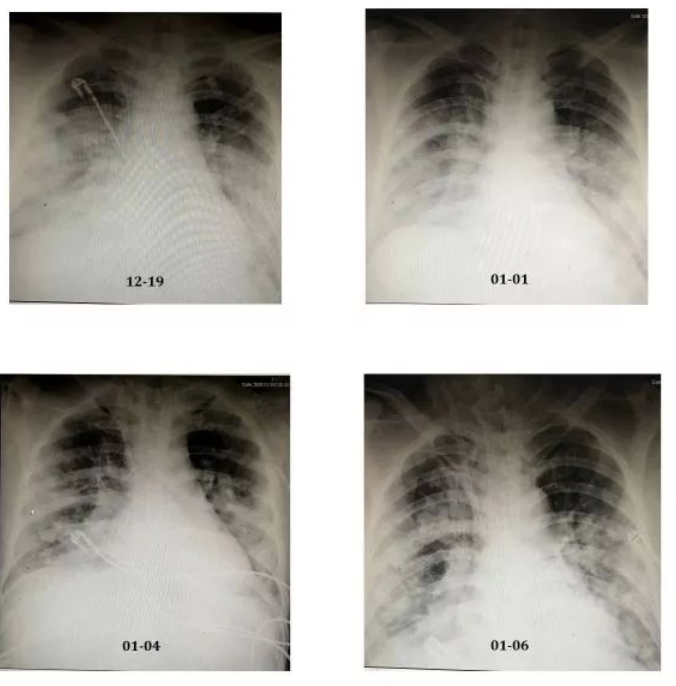
拔管后前2内,患者咳嗽有力,氧合水平维持良好,通气量可,但伴随明显的谵妄症状(胡言乱语、躁动、定向力障碍),考虑患者既往饮酒,不除外戒断,于是继续维持镇静、镇痛药物的泵注,并逐步减量至48小时内停用。拔管后第3天患者神志清醒,定向力准确,生命体征平稳,可在病床上自主活动。
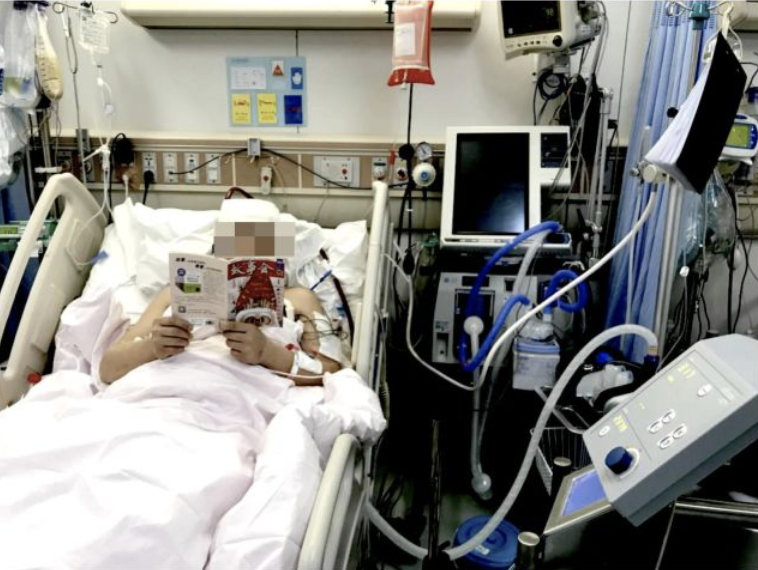
清醒ECMO的实施不仅避免机械通气可能引起的呼吸机相关性肺炎(VAP)的发生,同时尽可能地恢复患者生理状态(拔除胃管经口进食、拔除尿管自主排尿),还减少了镇静镇痛药物的使用。
但另一方面,ECMO属于高风险的支持方式,不仅存在出血及血栓的风险,而且股静脉及颈内静脉导管的留置还存在导管相关血流感染的风险。权衡利弊,我们每天都在评估ECMO的撤离时机:在ECMO治疗第10天,停气24小时后在高流量氧疗的支持下(FiO2 0.3,气流量40L/min)患者呼吸平稳,氧合及二氧化碳水平维持可,肺部实变较明显改善,取而代之的是感染后的机化、网格及磨玻璃影。继续观察24小时后拔除ECMO导管,肝素24小时内减停。
2天后,患者转入普通病房。
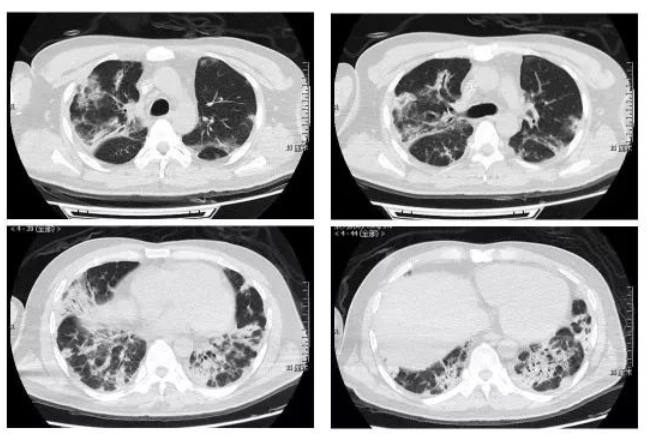
思考与总结
由该例重症H1N1流感病毒性肺炎患者的救治过程我们思考以下几个问题:
1、关于实施VV-ECMO的时机,我们并没有完全遵循指南所推荐的严格的入选标准(年龄小于65岁,ECMO前机械通气时间小于5天,吸入纯氧条件下氧合指数低于100mmHg等),而是根据患者实际情况实施早期干预,ECMO的早期实施不仅可以避免因长时间缺氧可能引起的肺及肺外器官功能障碍,同时可以尽早使肺得到休息,避免VILI的发生,保护右心功能。
2、当度过ARDS早期渗出阶段,如果患者肺部病变有所改善,气道分泌物不多,咳嗽咳痰有力,血流动力学稳定,预计可配合治疗,我们尝试尽早拔除气管导管,撤离有创机械通气,避免VAP的发生,减少镇静镇痛药物的使用,尽早实现患者的生理功能恢复。我们希望通过以后更多的临床实践和研究,实现清醒ECMO在ARDS患者中的应用。
3、ECMO作为一种高风险的呼吸支持手段,伴随出血及血栓、导管相关感染等风险,何时是合适的撤离时机?是否像撤离机械通气一样有类似自主呼吸试验(SBT)的规范化撤离流程?我们仍在进一步探索之中。
在直播中,当主持人王一民医生问起ECMO的撤机时机时,詹庆元教授感叹,每个决定都很艰难、很悬。例如院内感染,撤ECMO一般要考虑几种情况:一是如果有明确的血流感染,而呼吸机或者常规氧疗可以维持住的,肯定要撤,否则一旦出现ECMO相关的血流感染,病死率是非常高的;二是要撤ECMO,最好是病人的呼吸机能维持住,但是又没有明显的后期肺纤维化的时候。詹庆元教授强调,「这点很重要,但也很难说」。因为很多病人带ECMO的时间比较长,不是为了维持氧和,目的是为了让肺休息,这种病人特别容易出现自发性气肿,甚至有的病人出现气胸。所以要撤ECMO,要评价血流感染风险,还有后期到底需不需要ECMO来维持让肺有个充分休息的时间。如果需要,要尽量多留一段时间,这样病人的肺休息的时间越长,修复的时间也更长。
在直播中,詹庆元教授和于歆、王一民医生就该例病例以及ECMO的种种进行了详尽的讨论,更多内容请点击观看视频。
建议在Wi-Fi环境下观看
感谢于歆医生总结这一病例以及詹庆元教授的指导!
作者介绍

于歆
中日医院呼吸与危重症医学科四部医师
特别鸣谢
东阳光药业
中日医院国际远程会诊中心


