常见慢性咳嗽的病因治疗
慢性咳嗽常见的病因是上气道咳嗽综合症(鼻后滴流综合征)、咳嗽变异性哮喘、嗜酸粒细胞性支气管炎、胃食管反流性咳嗽、变应性咳嗽。
一、上气道咳嗽综合症的病因治疗
上气道咳嗽综合症的治疗分为病因治疗和对症治疗。病因治疗是针对导致上气道咳嗽综合症的基础疾病进行治疗,是最重要的治疗方法。
非变应性鼻炎的病因治疗
《咳嗽的诊断与治疗指南(2021)》指出,对于非变应性鼻炎的病因治疗首选第一代抗组胺药/减充血剂,如马来酸氯苯那敏、伪麻黄素等,这些是治疗非变应性鼻炎的常见药物,一般数天到两周起效。
变应性鼻炎的病因治疗
对于变应性鼻炎的病因治疗首选鼻喷激素,如布地奈德、丙酸氟替卡松等。这些鼻喷激素一般每个鼻孔一天两次,经过治疗后会减轻鼻黏膜的充血水肿、鼻涕增多等症状。其次选择的药物是第二代抗组胺药,与第一代抗组胺药相比它对中枢神经的副作用(如嗜睡、头晕等)比较小,对变应性鼻炎的治疗效果比较好。第三类常用的药物是白三烯受体拮抗剂,如孟鲁司特等。以上三类药物的推荐等级是1A(强推荐)。如果是长期的治疗管理,也可以考虑选用特异性变应原免疫治疗(2B),但这种治疗起效相对较慢,效果不突出。它虽然在上气道咳嗽综合症的治疗中被推荐,但推荐等级不高。
慢性鼻窦炎的病因治疗
1、合适的抗菌药物(2B):如果有细菌感染的因素存在要选用合适的抗菌药物。例如针对流感嗜血杆菌、金黄色葡萄球菌等,分别选用相应的抗生素,治疗疗程要在两周以上。
2、小剂量大环内酯类抗生素(2B):其中有一点要说明的是《慢性鼻窦炎诊断和治疗指南(2018)》推荐的小剂量大环内酯类抗生素在上气道咳嗽综合症的治疗方面不推荐,原因是它的疗效不肯定。《咳嗽的诊断与治疗指南(2021)》和《慢性鼻窦炎诊断和治疗指南(2018)》有一定区别,主要是因为前者重点关注的是慢性鼻窦炎作为上气道咳嗽综合症的病因治疗中咳嗽的改善效果,不完全是一般意义上的慢性鼻窦炎的诊断和治疗。
3、联合鼻喷激素(1A):疗程大于三个月,可以避免不必要的手术。
4、口服激素序贯鼻喷激素(2A):针对合并鼻息肉的患者,可以口服激素,然后再使用鼻喷激素,此方法优于单纯使用鼻喷激素,也可避免不必要的手术。
5、鼻内镜手术(2B):如果以上治疗没有效果,可以考虑鼻内镜手术,这需要专科就诊治疗。进行相应的手术之后,使患者的鼻分泌物减少、引流通畅,其咳嗽症状也会得到明显的缓解。
二、上气道咳嗽综合症的对症治疗:症状导向、个体化
上气道咳嗽综合症对症治疗是针对咳嗽症状和常见的上气道咳嗽综合症的病理生理异常来进行治疗。
1、鼻用减充血剂(1B):适用于鼻塞等症状,可以使用如呋麻滴鼻液。但疗程应小于1周,以免产生耐受性和停药后的反弹。
2、第一代口服抗组胺药+鼻用减充血剂(2D):如马来酸氯苯那敏+鼻用减充血剂,疗程2-3周,但推荐等级比较低。
3、黏液溶解剂(2B):如羧甲司坦、厄多司坦等,可以减轻鼻腔分泌物带来的症状。
4、生理盐水鼻腔冲洗:可以减少鼻腔分泌物的倒流,在临床上应用越来越多。
三、咳嗽变异性哮喘的治疗
咳嗽变异性哮喘在我国是最常见的慢性咳嗽病因,在东亚一些国家如韩国、日本也是慢性咳嗽的第一病因。研究显示它占慢性咳嗽的1/3左右,所以咳嗽变异性哮喘在慢性咳嗽的治疗中占非常重要的地位。
咳嗽变异性哮喘可以演变成典型哮喘。咳嗽变异性哮喘如果不经治疗的话,大概有30~40%可以向典型哮喘演变。相反,典型哮喘也可以演变成咳嗽变异性哮喘,特别是在儿童青春期发育阶段。此时,患者的喘息和呼吸困难可以消退,咳嗽症状成为突出的临床表现。因此,部分咳嗽变异性哮喘和典型哮喘可以互相演变。
治疗原则:和典型哮喘相似
具体措施:
1、ICS+LABA或ICS(1B),疗程大于8周,长期或按需治疗(2D)
咳嗽变异性哮喘的治疗在《咳嗽的诊断与治疗指南(2021)》做了比较大的修订。其中采纳了国内外很多的研究成果,例如《咳嗽的诊断与治疗指南(2015)》的咳嗽变异性哮喘推荐的是ICS+LABA,也就是吸入性糖皮质激素和长效β2受体兴奋剂的复合制剂。但此次《咳嗽的诊断与治疗指南(2021)》的修订也把 ICS做为一个选择。也就是说治疗咳嗽变异性哮喘可以选择ICS+LABA,也可以选用ICS。在保留我国原有治疗特色的同时,又吸取了国际通用的治疗方法。这是《咳嗽的诊断与治疗指南(2021)》中最重要的一个改变。而且它也吸取了《2019 GINA哮喘防治指南》更新的关于轻症哮喘治疗的内容,可以长期使用ICS维持治疗,也可以选择按需治疗,这是第二个重要改变。
2、短程口服激素(泼尼松10-20mg/d,3-5d),不推荐长期口服(2C):每日口服激素(泼尼松10~20毫克),使用3~5天缓解症状后,序贯改为吸入激素,不主张长期口服激素。
3、白三烯受体拮抗剂(2B);如孟鲁司特等,对于使用泼尼松治疗无效的患者,可以选择白三烯受体拮抗剂治疗。
4、中药治疗:可以选择一些中药进行治疗,如苏黄止咳胶囊等。
四、嗜酸粒细胞支气管炎的治疗
首选吸入性糖皮质激素,疗程在8周以上(2C)。其次如果病情较重或咳嗽症状较明显,可以短程使用口服激素。在使用泼尼松3-5天后,改为吸入激素来进行长期维持治疗。这样既可以快速缓解症状,又可以维持患者不复发。
相关研究成果显示,嗜酸粒细胞支气管炎患者治疗后容易复发,但是基本不会向哮喘或慢阻肺病演变。 尽管国外有报道嗜酸粒细胞支气管炎可能向慢阻肺病演变并引起气流受限,但只是个案。嗜酸性粒细胞支气管炎患者治疗后可能复发,如果停药后复发可重新吸入激素治疗,也同样有疗效。
五、胃食管反流性咳嗽的治疗
1、调整生活方式
控制饮食、减重、抬高床头及避免睡前进食等。避免过饱,避免酸性、辛辣和油腻的食物,避免饮用咖啡、酸性饮料,戒烟、避免剧烈运动。近年来调整生活方式已经成为胃食管反流性咳嗽的长期管理措施,并受到越来越多的重视。特别是肥胖的患者,如果体重能减轻往往能明显缓解胃食管反流,减少疾病的复发。
2、抑酸药物(1A)
《咳嗽的诊断与治疗指南(2021)》首选治疗是抑酸药物的使用,并推荐质子泵抑制剂。还推荐了最新的药物钾离子竞争性酸阻断剂。这也说明了药物研究和临床研究的的进步,促进了新的治疗方案不断涌现。
在没有质子泵抑制剂的情况下,可以使用H2受体拮抗剂,但其效果不如质子泵抑制剂。值得注意的是,质子泵抑制剂一定要餐前半小时至一小时服用。如果是餐后服用或者进食时服用,它的疗效往往不能显现。在临床上我曾遇到过这样一个病人,吃了两个月的质子泵抑制剂一直不见效,询问后才知道他一直是饭后服用,指导他改为餐前半小时或1小时服用后症状得到了明显的改善。所以正确的服药方法和服药时间会影响治疗效果。
3、促胃动力药与抑酸药联用(1D)
促胃动力药在国外的指南中并不推荐,但在我国主张使用,并推荐与抑酸药联用。
4、疗程
治疗疗程至少8周,咳嗽症状缓解后逐步减量。一般整个疗程要3~6个月,之后改为按需服用或复发时再重新使用。
六、难治性胃食管反流性咳嗽的治疗
1、优化质子泵抑制剂的治疗
首先可以调整质子泵抑制剂的剂量,如剂量加倍(2A)。以奥美拉唑为例,可以由20mg改为40mg每天两次。其次可以更换质子泵抑制剂的种类或品牌(2C)。例如,由仿制药的品牌改为原研药的品牌,或由奥美拉唑改为埃索美拉唑。
2、联用神经因子调节剂
使用巴氯芬和加巴喷丁(2C)。但注意这两个药有中枢神经系统的副作用,如头昏、嗜睡等,所以要逐步加量,使用时注意不良反应。巴氯芬和加巴喷丁治疗难治性胃食管反流性咳嗽为超适用症用药,需要在获得患者的同意和理解后才可以使用,临床上要注意这一点。
3、抗反流手术
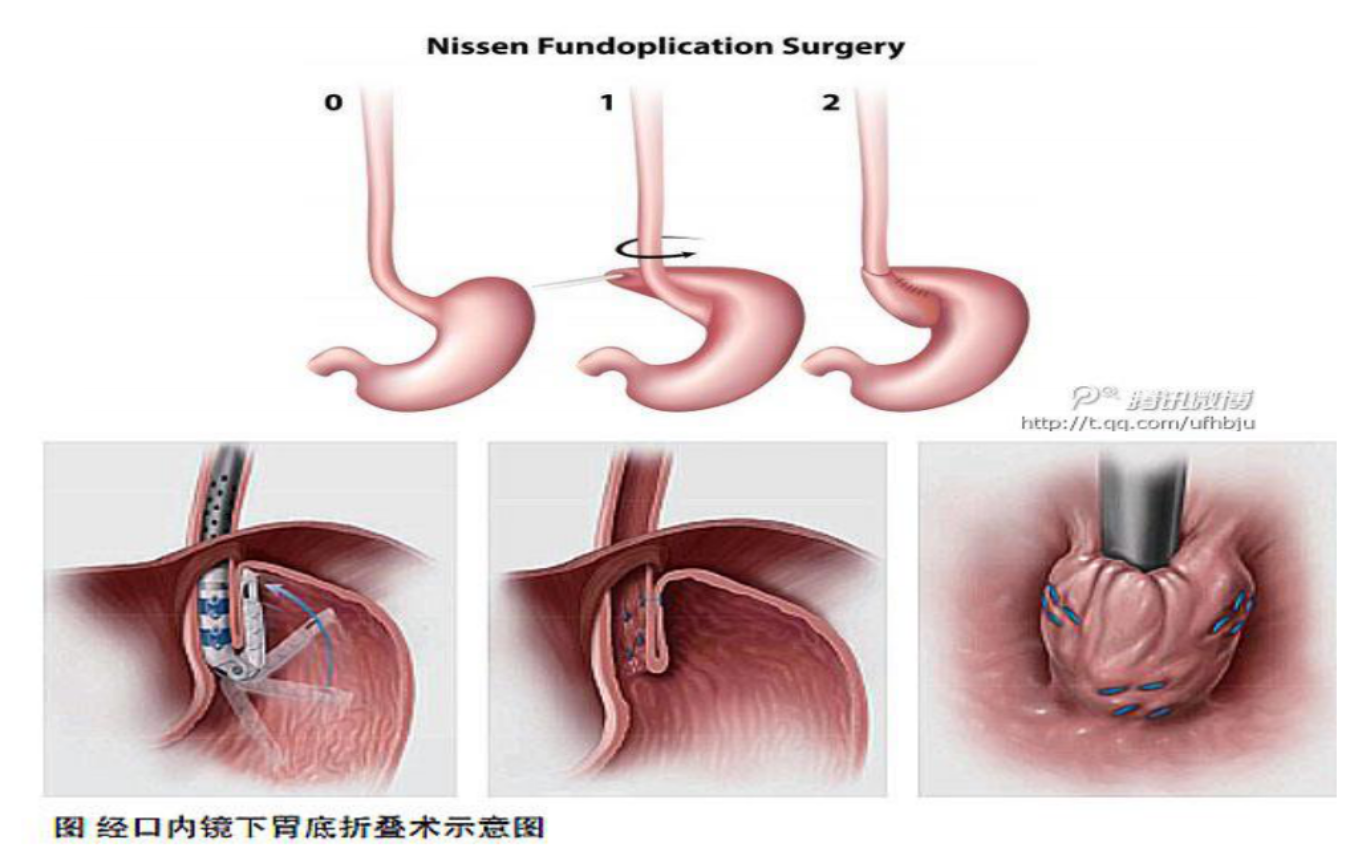
抗反流手术对难治性胃食管反流性咳嗽的治疗,在严格适应症的情况下新版指南推荐强度有增加。目前国外普遍认为抗反流手术是胃食管反流性咳嗽的根治手术。在国内必须接受充分的评估才能接受这个手术。抗反流手术适用于两类患者,一是诊断明确、药物治疗有效但不愿长期服药的患者。二是诊断明确但药物治疗无效的患者。
手术一般使用腹腔镜下胃底黏膜折叠术或经内镜下射频消融等。国内的一些医院开展了这项手术,同时也取得了一定的经验,对难治性胃食管反流性咳嗽的患者可以作为治疗的一个选择。
(图一)
七、变应性咳嗽的治疗
首先使用吸入性糖皮质激素治疗4周以上,或口服抗组胺药,特别是二代的抗组胺药4周以上,必要时可以短期口服小剂量激素(3-5d)。
其他慢性咳嗽的病因治疗
一、慢性支气管炎:
慢性支气管炎在日本被称为吸烟相关性咳嗽,所以慢性支气管炎首要是戒烟或避免环境危险因素暴露。在急性发作时,80%的患者需要抗菌药物(1B)。《咳嗽的诊断与治疗指南(2021)》推荐急性发作莫西沙星为主要治疗药物,同时支气管扩张剂可用于缓解咳嗽症状。
二、支气管扩张症
1、体位引流(2C):保持气道的通畅和干净,减少痰液对支气管壁的刺激,减少细菌定植和急性发作。
2、小剂量大环内酯类药物(2B):特别是在合并鼻窦炎的情况下可能会更有效果。
3、抗菌药物(静脉、口服和吸入)(2B、1B):如果感染明显可以使用抗菌药物,特别是囊性肺纤维化的患者,可以给予如妥布霉素的吸入,是长期管理有效的措施。
4、口服祛痰药物:使痰液容易排出,保持气道干净,减少痰液对气道的刺激,同时减少因细菌感染引起的急性发作。
5、他汀类、甘露醇和高渗盐水雾化吸入(2B):有助于痰液的排出。
6、必要时ICS+LABA(2C):但不主张常规使用。
三、气管-支气管结核
首先要规范抗结核的治疗,必要时局部介入治疗,如球囊扩张、激光治疗、冷冻、射频消融等。治疗原则参考结核治疗的相关指南。
四、ACEI及其他药物诱发的咳嗽
停用ACEI类等可能引起咳嗽的药物,可更换不导致咳嗽的其他抗高血压药物。一般停药1-4周咳嗽消失或明显缓解。
五、支气管肺癌
癌细胞浸润和刺激支气管后可引起咳嗽,因此首先是肺癌的规范治疗。其次肺癌手术、放疗、化疗、靶向治疗、免疫治疗和射频消融术后引起支气管的扭曲或末梢神经瘤也可以导致咳嗽。根据不同的原因对症治疗缓解咳嗽。
六、心理性咳嗽
心理性咳嗽的治疗首选心理干预,再结合抗焦虑或抗抑郁的药物,多数患者的咳嗽能得到明显的控制。
其他罕见病要根据病因而定。 如外耳道耵聍引起的咳嗽,把耵聍取出后患者的咳嗽症状就可以缓解。
难治性慢性咳嗽的治疗
一、病因清楚(RCC)
对病因清楚的难治性慢性咳嗽第一要消除影响疗效的不利因素,第二要强化原来针对病因的治疗措施,第三要控制咳嗽的症状,分为药物治疗和非药物治疗。
二、病因不明(UCC)
对病因不清楚的难治性慢性咳嗽,要尽可能查出病因,如颈椎病或心律失常等少见病因引起的咳嗽,消除病因后咳嗽症状会明显缓解。如果在不清楚病因的情况下也可以控制咳嗽症状,包括药物治疗和非药物治疗。
药物治疗:
1、神经调节因子类:加巴喷丁、普瑞巴林、阿米替林、巴氯芬、卡马西平(2B)
2、利多卡因雾化吸入(2B):疗效在50%-60%,但因药物作用时间短暂,在临床上应用不多。
3、其他:P2X3受体拮抗剂和NK1拮抗剂等在中国的临床试验已经完成,可以尝试。
非药物治疗:
非药物治疗包括语言病理治疗(2B)和咳嗽抑制性治疗(2B),在我国应用较少,还有待探讨。
慢性咳嗽的经验性治疗
无病因诊断依据时,根据病情推测可能病因并给予相应治疗措施,通过治疗反应来确立或排除诊断,以尽快控制咳嗽症状和治疗疾病。主要适应症首先是缺乏病因诊断的辅助检查设备和技术,其次是患者无法耐受或接受相关辅助检查,最后是辅助检查结果阴性但仍不能排除该病。
治疗原则首先是针对于常见慢性咳嗽综合症(2C):如上气道咳嗽综合症、咳嗽变异性哮喘、嗜酸粒细胞性支气管炎、胃食管反流性咳嗽、变应性咳嗽。其次根据病史推测可能的病因来进行治疗(2B)。第三是依据临床特征(2C),分为激素敏感性和非激素敏感性,对其分别治疗。第四是多数与感染无关,在慢性咳嗽治疗过程中尽量避免使用抗生素,但在少数情况下有明显感染征象,如黄脓痰和脓涕者,可以使用抗菌药物治疗(2D)。第五要排除潜在结核感染和肺部肿瘤,可疑肿瘤患者要特别注意,以免延误诊断。使用激素时要注意预先排除结核感染,以免造成结核的扩散。最后如果经验性治疗4周无效,及时转诊查明病因。
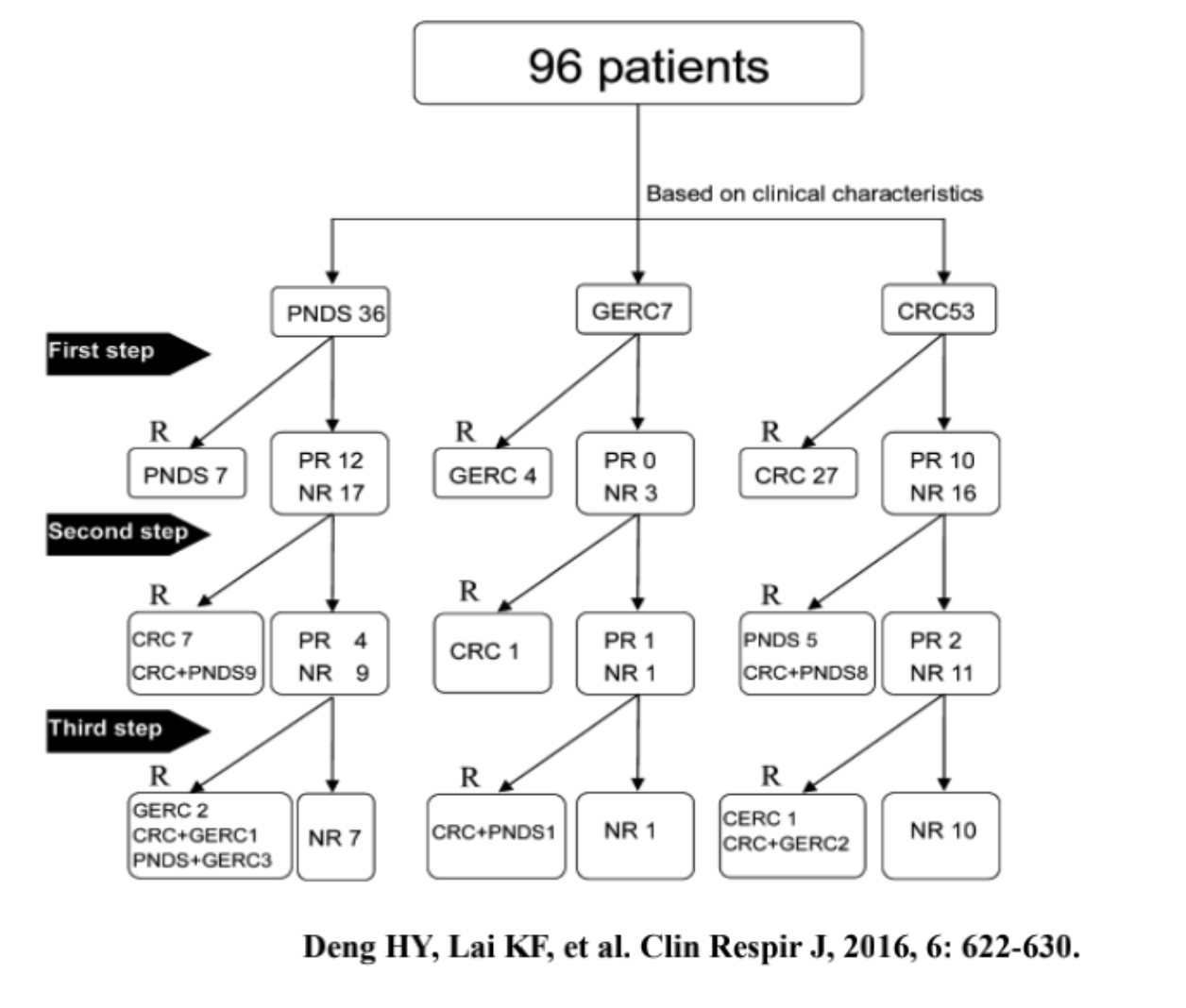
可先考虑根据症状推测可能的病因,再给予相应的病因治疗。有研究先根据临床线索把病因分为三类,第一类是激素敏感性咳嗽,第二类是上气道咳嗽综合症,第三类是胃食管反流性咳嗽,根据病因来启动初始治疗,无效的话再切换成另一种病因的治疗。经过这样的方法治疗有效率可以达到81.2%。
(图二)
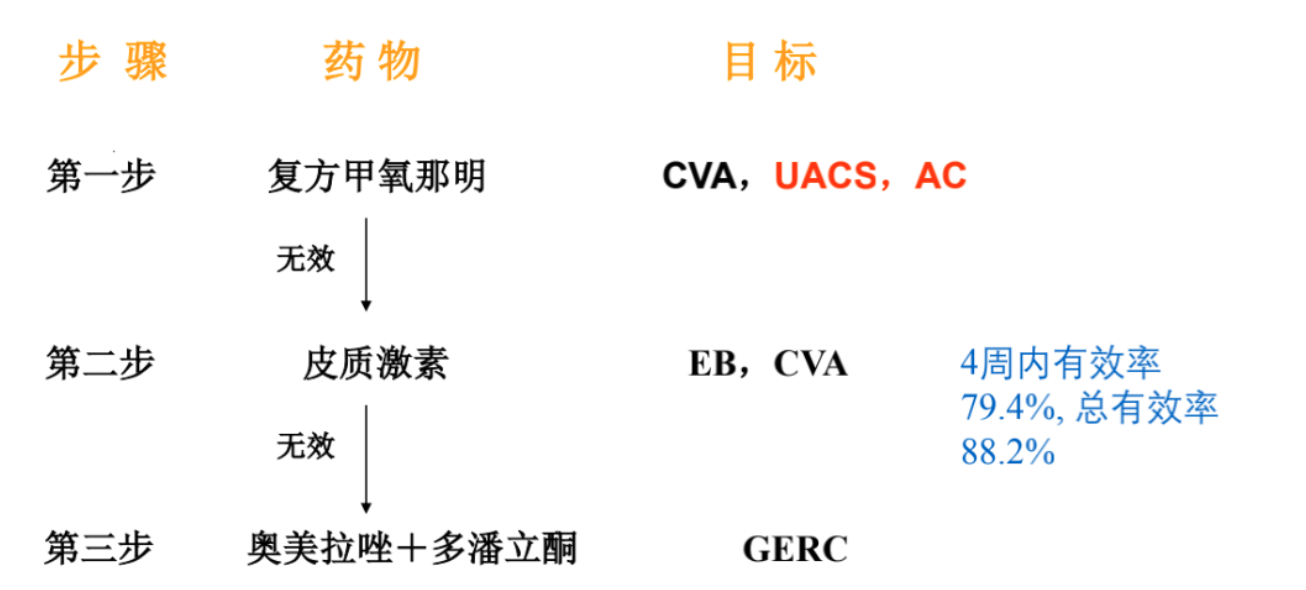
另一种治疗策略为分布覆盖治疗慢性咳嗽的常见病因。第一步使用复方甲氧那明,针对上气道咳嗽综合症、变应性咳嗽和支气管扩张剂有效的咳嗽变异哮喘。使用一周后,如有效则继续使用。如无效则使用皮质激素,针对咳嗽变异性哮喘和嗜酸粒细胞性支气管炎。最后使用奥美拉唑+多潘立酮,针对胃食管反流性咳嗽。研究显示4周内有效率可以达到79.4%,总有效率可以达到88.2%。
(图三)
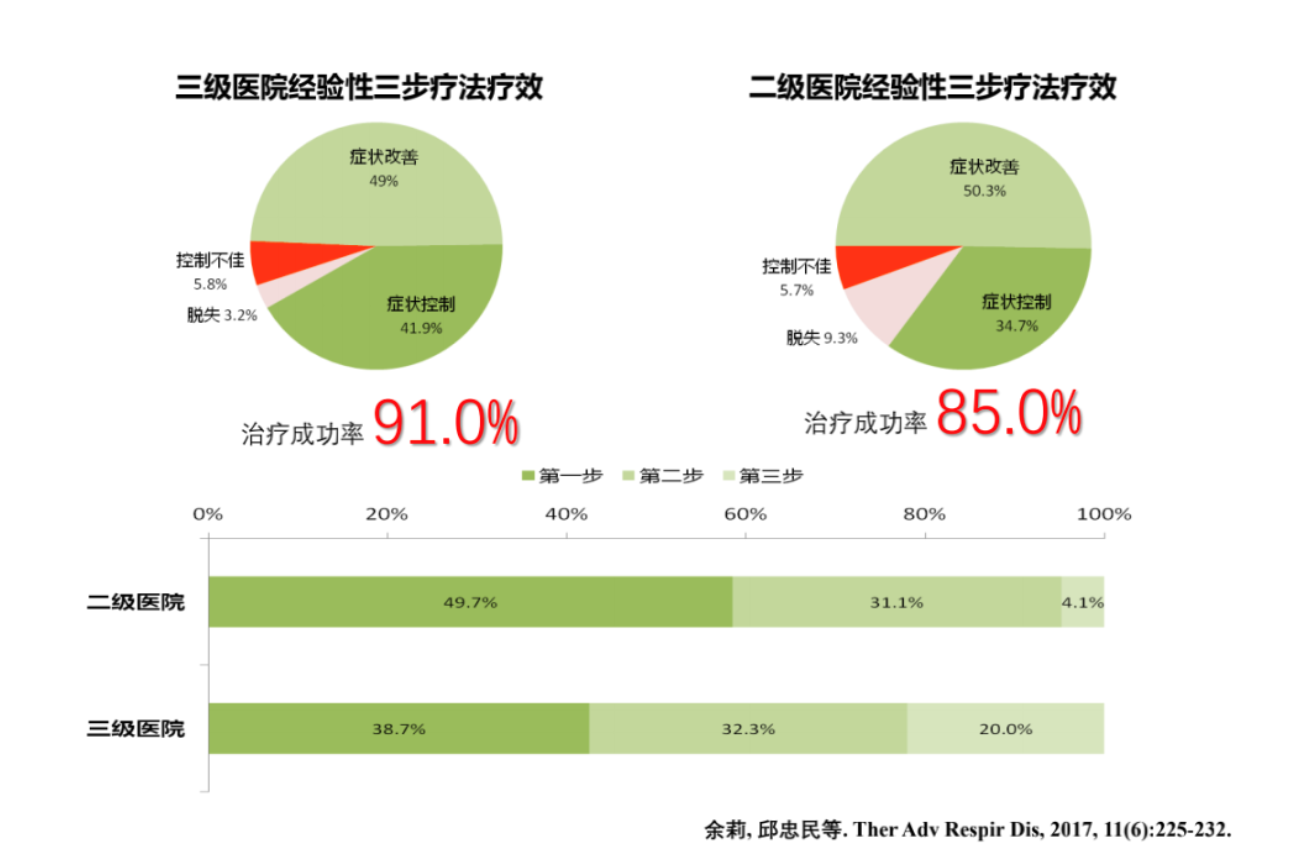
我们在上海进行的多中心研究显示,二级医院和三级医院疗效基本上是相似的,在85%~91%之间,说明经验性治疗特别是以复方甲氧那明为首选的经验性三步疗法可以有效控制患者的咳嗽症状,尤其适合基层医院使用。
(图四)
如何选择经验性治疗的策略?如果有明显的伴随症状指向慢性咳嗽的病因,就采用上述临床症状导向策略。如果没有这些症状来提示咳嗽病因,就采用常见病因导向策略,根据慢性咳嗽病因的常见程度来进行程序化分步进行覆盖治疗。如果执行指南推荐的慢性咳嗽诊治疗流程探查病因,某一环节缺乏病因诊断所需辅助检查,可用经验性治疗来弥补。
小结
慢性咳嗽的治疗目的是消除病因,控制症状,减少复发,改善生活质量;应对慢性咳嗽病因进行规范治疗,治疗有效也是病因确诊的前提;神经调节因子类药物为难治性慢性咳嗽主要治疗药物;经验性治疗可能为基层医院行之有效慢性咳嗽治疗方法;应依据患者临床表现特点,制定合适的经验性治疗策略。
专家介绍

邱忠民
医学博士,教授,博士生导师;同济大学附属同济医院呼吸与危重症医学科主任医师,科主任;中华医学会呼吸病学分会哮喘学组委员;上海市医学会呼吸病学分会副主任委员;上海市医师协会呼吸医师分会委员;中国咳嗽联盟副主席;中国咳嗽诊治指南2009年版和2015年版修订专家组成员。
本文由《呼吸界》编辑 孙煜然 整理、Jerry 排版,感谢邱忠民教授的审阅修改!


