推荐语
进入21世纪以来,无创气道正压通气(NPPV)领域发展迅猛。近年来,多个国家或地区发布了相应指南和专家共识以指导临床实践,涵盖了疾病谱、适应证选择、压力滴定及依从性监测等方面内容。今天小编请中国医师协会睡眠医学专业委员会副主任委员、中华医学会呼吸分会睡眠学组副组长李庆云教授为大家介绍国外睡眠呼吸疾病家庭无创正压通气治疗指南及专家共识,以及我国睡眠呼吸障碍诊治现状和发展。
先来认识下睡眠呼吸疾病谱和家庭NPPV治疗范畴

睡眠呼吸疾病(sleep disordered breathing,SDB)包括睡眠呼吸暂停低通气综合征,睡眠低通气疾病,睡眠低氧血症等五大类疾病。多个共识提供了相应推荐意见和应用指导。如2011年加拿大及2013年波兰颁布的指南,均关注各种慢性呼吸衰竭。
特别是2012年澳大利亚和新西兰组织临床创新机构(ACI)呼吸网络发表的澳大利亚新西兰的家庭无创通气治疗专家共识声明,论述详尽,实用性强,堪称目前最为全面的家庭无创通气治疗指导性文件。该共识由200多位有志于胸科医学的成员共同协作完成,包括消费者、管理者、学者和医师。其目的是制定家用无创机械通气应用的最佳实践指南,为成人家庭NPPV治疗提供具体建议。包括九章内容,除前述睡眠呼吸疾病的NPPV的治疗之外,还包括了脊髓损伤,快速进展性神经肌肉疾病,囊性纤维化等慢性呼吸衰竭疾病的日间NPPV治疗,严重疾病后的呼吸功能不全治疗,儿童患者向成人期过渡的无创通气应用,围手术期应用,及NPPV在临终关怀或生命终末期患者中的应用,气道管理及医护/患者的教育问题等内容。

新近,2017年日本呼吸分会颁布了无创通气的指南中提及长程NPPV治疗,包括5个部分内容。以问题形式引出各种疾病的应用指南,逐一解答限制型胸部疾病,神经肌肉疾病及慢阻肺所致慢性呼吸衰竭,儿童慢性呼吸衰竭等的应用推荐,CHF合并陈-施呼吸患者无创通气模式的选择,CPAP或BPAP通气能否作为肥胖低通气患者的一线治疗等问题。
工作模式和适应证选择
NPPV工作模式的介绍和适应证选择是各种指南和共识的重点内容,当然还包括气道管理、依从性、患者教育及随访等内容。
目前的推荐意见包括,持续气道正压通气(CPAP)模式推荐用于OSAHS,OSAHS合并充血性心力衰竭,肥胖低通气综合征(OHS),部分CSA及COPD-OSA重叠综合征。自动PAP(Auto-PAP,APAP)适应证包括:不能耐受CPAP的OSAHS患者。体位、不同睡眠期变异、饮酒和药物等导致呼吸暂停状态不稳定的OSAHS患者。但不推荐用于治疗OSAHS伴心肺疾病的患者或与阻塞事件无关的夜间低氧。不推荐伴有合并症的OSAHS患者CPAP自我压力滴定。双水平正压通气(BPAP)无备用频率(S模式)用于不能耐受CPAP治疗的OSAHS患者;OSAHS合并中枢性睡眠呼吸暂停(CSA),神经肌肉疾病,胸廓畸形,COPD-OSA重叠综合征及OHS。有备用频率(ST模式)BPAP用于CSA,治疗后CSA,神经肌肉疾病,胸廓畸形等,以及重度OHS和睡眠相关低通气疾病。适应性伺服式通气(ASV)模式适应证包括CSA伴潮式呼吸(CSA-CSR),治疗后CSA或与此有关的CPAP治疗后残余嗜睡,阿片类药物诱导的呼吸控制失调,但是用于治疗射血分数<45%的充血性心衰合并CSA患者目前尚存争议。平均容量保证压力支持(AVAPS)适应证包括重度OHS、重症COPD;COPD-OSA重叠综合征,以及其他睡眠低通气疾病等。
家庭无创通气治疗前均需规范的压力滴定
家庭无创通气治疗前均需规范的压力滴定,大部分指南仅为OSAHS无创通气滴定指南。新近印度发布的OSAHS指南强调压力滴定的循证依据。而前述澳大利亚新西兰的家庭无创通气治疗专家共识声明则详细介绍NPPV治疗各种SDB时的压力滴定及应用注意事项,特别强调睡眠低通气疾病治疗时,需关注CO2变化及氧疗问题。

再来看看ACI专家共识声明——

呼吸机依从性自动跟踪系统标准不一致有待统一
2013年,美国胸科协会(ATS)就家用呼吸机治疗依从性的自动跟踪系统发布了专家声明,指出现代呼吸机采用卡片记录(微型卡或SD卡)及记忆棒等可自动采集依从性数据,包括呼吸机使用时间、残余AHI和漏气等,适用于CPAP、Bi-PAP、Auto-BiPAP及ASV等模式。医生和管理者利用该系统所提供的数据平台,可获得应用信息并收集疗效转归数据,解读报告中的事件及面罩漏气等信息,有助于判断依从性及指导治疗策略的调整。

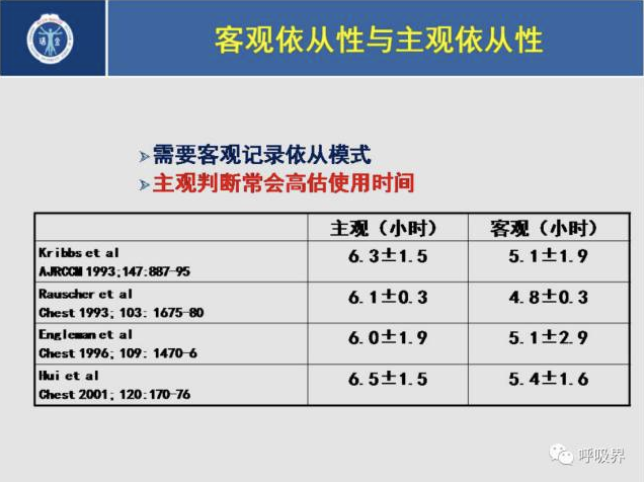
不过,不同供应商的跟踪系统所采用的呼吸事件判断标准并不一致,数据格式欠统一,需特定的解码程序,给跟踪报告的解读带来不便,影响工作效率。其他如数据丢失、记录模块故障等可能影响跟踪系统的使用。未来希望数据采用统一格式,解码工具共享,并形成统一的报告形式。另需注意依从性监测报告电子传输过程的保密性和安全性,保护患者的个人隐私。
我国睡眠呼吸障碍诊治现状和发展
近20年来,我国睡眠呼吸障碍诊治领域已取得长足进步,中华医学会呼吸分会分别于2002年、2012年发布了OSAHS诊疗指南,并于2012年制定了OSAHS患者的CPAP治疗的专家共识。
2017年9月,中华医学会呼吸病学分会睡眠呼吸障碍学组发布了《睡眠呼吸疾病无创气道正压通气临床应用专家共识(草案)》及应用技术专家共识两个重要文件,提供全面认识SDB疾病谱及相应模式选择指导,纳入NPPV最新模式介绍,首推SDB家庭NPPV应用的临床路径,强调不同疾病的压力滴定,引入应用自动跟踪系统的随访理念,提出配置呼吸机处方要求,涵盖详尽应用技术信息。共识解决“三大规范”问题,即规范诊断、规范滴定及规范随访,为实现SDB家庭NPPV应用及管理规范化提供重要指导。


再来看看OSAHS NPPV治疗路径——




