病程简介
小美是一位26岁的女性,3天前在一家私立医美中心做了腹壁整形术与脂肪抽吸术。术后她感到轻微疲乏,但毕竟刚从麻醉中苏醒不久,小美并未重视。回家后的两天里,她相继出现嗜睡、呼吸困难、呼之不应,家人把她送到急诊。
血压121/77 毫米汞柱,心率130次/分,呼吸频率30次/分,血氧饱和度83%。查体:嗜睡,四肢反射对称。由于呼吸状态持续恶化,在尝试了无创通气效果欠佳后,最终予以插管、机械通气。清洁气道时,吸引所见痰液呈粉红色。
新冠病毒检测:阴性
心肌肌钙蛋白I(cTnI):4.31 ng/mL ↑
乳酸:4.5 mmol/L ↑
降钙素原(PCT):3.09 ng/mL ↑
心房钠尿肽(BNP):395 pg/mL ↑
肺部CT(血管造影):全肺弥漫磨玻璃影(GGO)、实变影(图1),胸膜下不受累,未见动脉栓塞
头部CT:轻度脑水肿,左侧苍白球低密度影(图2),提示脑梗死
心电图:窦性心律,心电轴右偏,微小Q波,ST-T非特异性改变
床旁心脏超声:室壁运动正常
支气管镜:气道内可见血样粘液(图3),连续支气管肺泡灌洗(BAL)发现红色逐渐加深(图4);BAL镜检下可见散在巨噬细胞,油红O染色巨噬细胞内可见粉红色脂肪颗粒。
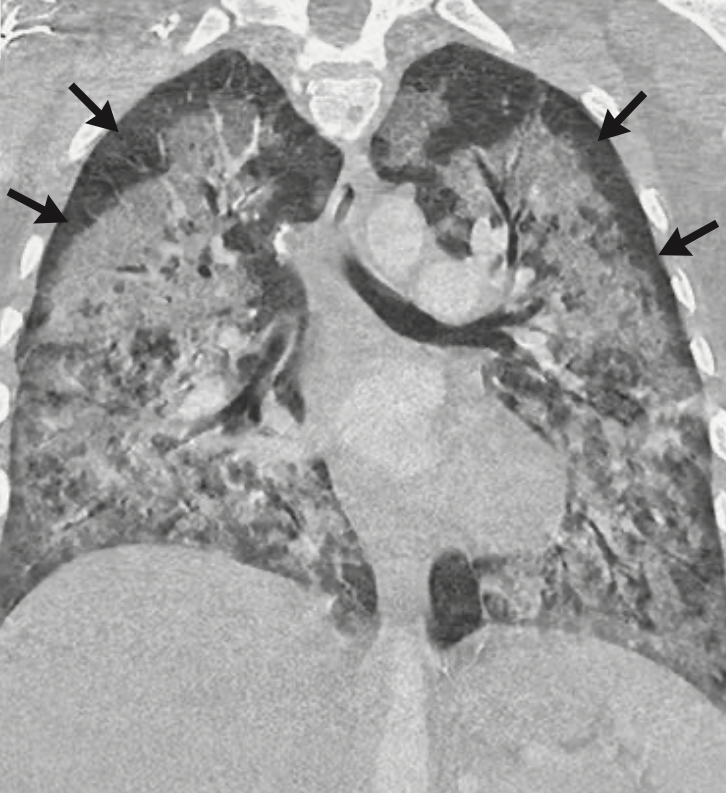
图1.肺部CT可见全肺弥漫磨玻璃影(GGO)、实变影,胸膜下不受累,未见动脉栓塞。
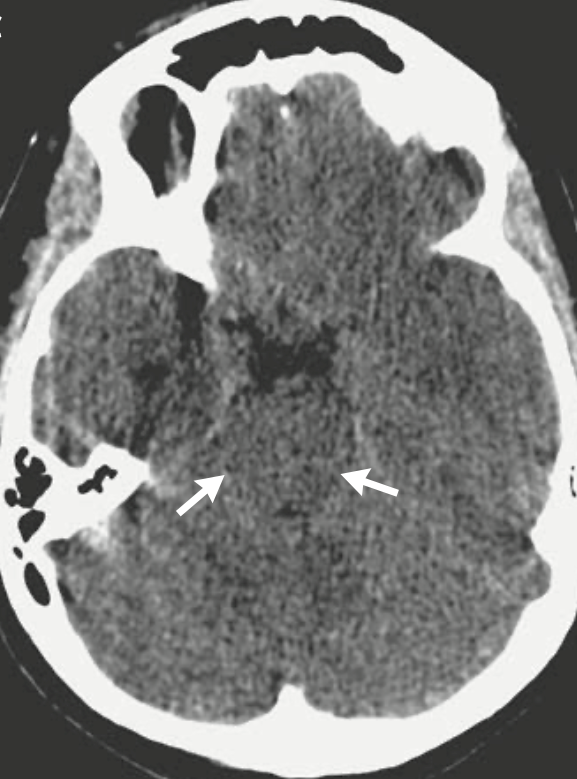
图2. 头部CT:轻度脑水肿,左侧苍白球低密度影,提示脑梗死。
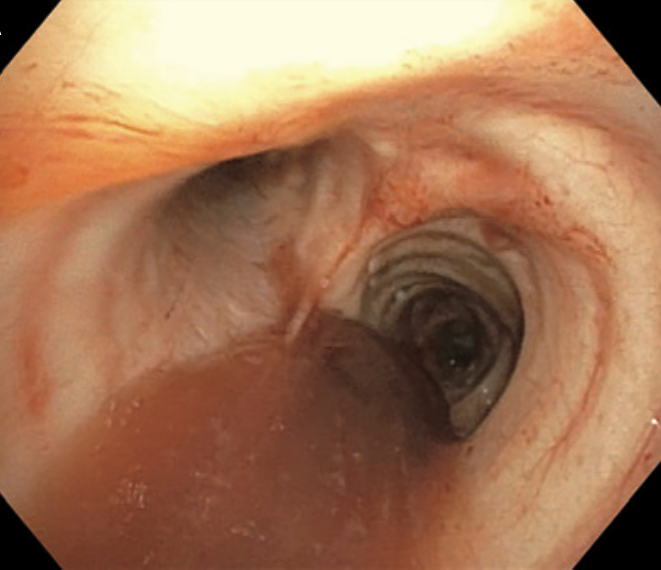
图3. 支气管镜下,气道内可见血样粘液。
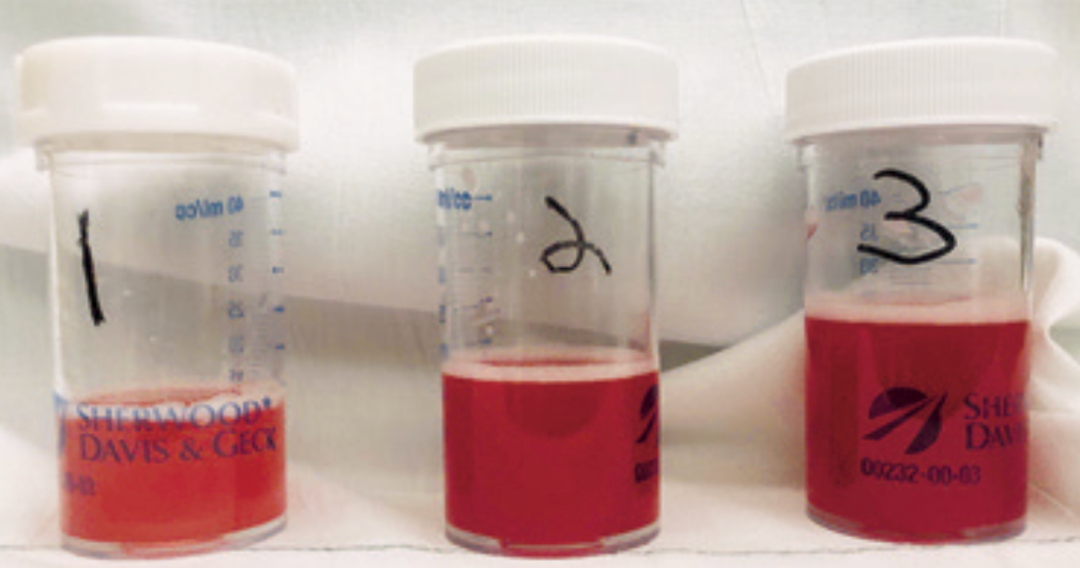
图4. 连续支气管肺泡灌洗发现红色逐渐加深。
临床印象
26岁既往健康女性,吸脂手术(不排除有可能同时做了脂肪填充术,原病例报道中未详细描述手术内容)之后出现呼吸衰竭、弥漫性肺部阴影,脑水肿,首先想到的两个疑诊是:
(1)术后误吸,哪怕是少量的误吸也可能导致广泛的肺损伤;
(2)脂肪栓塞综合征,常见于长骨骨折后骨髓内脂肪进入血液循环所致。少数情况下,其它的脂肪组织创伤,例如脂肪填充手术,也可能并发脂肪栓塞。
肺(血栓)栓塞?
这个病例中,迟发性的术后低氧血症、呼吸衰竭常提示肺栓塞(PE)。但不支持点也显而易见:PE的典型影像学表现并非弥漫性的肺部阴影,且CTPA不支持该诊断。
综合临床表现,我们从急性弥漫性肺泡充盈性疾病(acute diffuse alveolar filling disease)的可能原因分析,建立鉴别诊断。
鉴别诊断
基于急性弥漫性肺泡充盈性疾病(diffuse alveolar filling disease, DAFD)的病因探讨:
肺的终末端组织结构由肺泡、肺泡之间的间质构成。相对应,多数肺疾病从病理上可分为三类:要么累及肺泡,要么涉及间质,或两者均受累。
弥漫性肺泡充盈性疾病指的就是主要影响肺泡的疾病,更具体地,指肺泡内充满物质——常见如水、血、脓液(提示有微生物病原体),少见的有脂质、炎性细胞、肿瘤细胞。影像学上表现为均质性高的GGO/实变影,伴或不伴肺体积减少;临床方面导致呼吸困难和痰液改变。
鉴别诊断?
(1)肺水肿:DAFD最常见的原因。分为心源性与非心源性肺水肿。前者常见于急性心功能不全,例如心梗,但肺部实变影通常受重力影响更集中于背侧、下肺;后者从某种意义上与ARDS等同,对应着其背后的诱发因素与病生。这位患者的GGO/实变影弥漫分布于全肺,更支持非心源性病因。
(2)下呼吸道感染:病原谱广。然而支气管镜下所见呼吸道内并未看见脓液,而是呈现血性,因此感染可能性较小。
(3)肺泡出血:连续的BAL红色加深支持肺泡出血。最常见原因是血管炎,但患者没有支持血管炎的病史或化验、检查结果,因此肺泡出血的原因应另作考虑。
(4)慢性DAFD:病程超过1个月定义为慢性DAFD,常见病因如肺泡蛋白沉积症、肺泡微石症、细支气管肺泡癌等,与患者的急性病程不符。
辩证解读化验异常值
正确解读化验单里的异常值是一大难点。脱离临床场景单独解读化验单是危险的,往往伴随着误差。异常值并不总能指向诊断。例如以下几项检验结果佐证了病情危重,但并未给确诊方向提供更多有效信息:
1)心肌肌钙蛋白I(cTnI)升高 ≠ 心梗
对于胸痛并伴有心电图特征性改变的患者,异常升高的心肌酶高度指向急性冠脉综合征(ACS)。然而,脱离了这一临床场景,心肌酶的提示意义则相对有限。事实上,约40%的重症患者存在不同程度的心肌酶升高。正确理解cTnI的意义需要结合其它线索。本例患者的心电图与心超均不符合ACS。
2)乳酸升高 ≠ 休克
休克导致器官、组织缺血可以导致乳酸升高,乳酸水平亦可一定程度上反应休克的严重程度与变化。但在重症患者中,机体的应激导致交感神经系统紧张,也可以造成乳酸水平升高。我们回顾病史发现患者的血压一直是正常的,发生灌注不足的可能性低。故此处的异常乳酸值并无太大诊治指导价值。
3)PCT升高 ≠ 细菌感染
理想情况下,PCT可有效帮助临床医生鉴别细菌感染与其它病因。从生理角度看,PCT升高是TNF α升高的下游结果——细菌感染只是诱发巨噬细胞分泌TNF α的诸多原因之一。其他情况,例如脂肪栓塞,同样可以导致炎症反应 => TNF α升高 => PCT升高。因此本病例中,PCT升高不能作为细菌感染(进而提示误吸)的依据。
4)BNP升高 ≠ 心衰
BNP是心衰诊断、管理中有用的指标,但其升高并不等同于心室收缩障碍。在本例中,低氧血症导致心输出量代偿性升高,从而造成心脏负荷增加,也可以升高BNP。
脂肪栓塞综合征的病理生理(区别于血栓形成导致的肺栓塞)
除了DAFD,另一重要线索是脑梗。
脂肪栓塞与肺栓塞的共同点是异物阻塞肺动脉;区分点也在于「异物」——脂肪 vs 血栓。相比于血栓,脂滴的顺应性高(容易改变形状、大小),因此可以透过肺毛细血管床,通过肺静脉回流到心脏进而进入动脉系统,最终阻塞脑血管导致脑梗。
正是由于脂滴良好的的顺应性,脂肪栓塞患者的肺动脉CT并不表现为典型肺栓塞所具有的充盈缺损。也因为这一差别,肺栓塞通常只有在合并了先天性卵圆孔未闭时才会合并动脉系统的栓塞(称为「反常栓塞,Paradoxical Embolism」);而脂肪栓塞则不需要动静脉系统之间的「快速通道」,即可同时导致肺动脉系统与脑动脉系统的阻塞。呼吸症状与神经症状共存也是脂肪栓塞的重要识别点。
确诊:脂肪栓塞综合征(Fat emblism syndrome,FES)
FES是一种临床诊断。以本患者为例,基于诱发事件(手术)与症状出现明确的时间关系、临床表现、支气管肺泡灌洗液中可见含脂滴的巨噬细胞,即可下临床诊断。值得注意的是,支气管镜不是诊断的常规要求。已有多种诊断标准可用于协助诊断,如Gurd标准(至少满足1个主要标准 + 4个次要标准)。

管理与转归
FES的主要治疗是支持治疗。
在本例中,主要管理包括机械通气、血压维持、广谱抗生素(万古霉素,头孢吡肟,甲硝唑)序贯头孢曲松。神经系统症状方面,在最初接诊时曾经验性予以抗血小板与他汀类药物,这些药物在脂肪栓塞确诊之后停用,因为脑血管脂肪栓塞的治疗与典型血栓形成所致的脑梗不同,主要基于严格的血流动力学与代谢管理。不建议使用预防性抗癫痫药或激素治疗。
最终小美于入院7天后顺利转出ICU,不伴呼吸系统或神经系统遗留症状。
脂肪栓塞综合征知多少
FES更多见于长骨骨折,例如单独股骨骨折中发生率0.54%,多发骨折时发生率1.29%。单纯的脂肪抽吸术由于负压环境,并发脂肪栓塞血管的概率是极低的。但如果同时进行了脂肪填充,发生FES的概率则明显上升,尤其当填充部位是臀部时(著名的巴西隆臀术导致FES的发生率约为1:1030[2])。
在脂肪的抽吸与填充手术中,一些导致风险升高的高危因素有:
1)手术医生以及医院的资质、技术与经验(强烈建议正规医院整形科就诊!)
2)多次手术;
3)既往异物填充手术史。
FES的致死率约为1.2%[3],多数患者(约72%-90%)的中枢神经症状可以康复到足以独立生活,常见遗留症状包括轻度运动、语言或认知障碍。
参考文献
[1] Gurd R S . Fat embolism: an aid to diagnosis.[J]. Journal of Bone & Joint Surgery British Volume, 1970, 52(4):732-7.
[2] Mark M M , Steven T , Daniel S , et al. Report on Mortality from Gluteal Fat Grafting: Recommendations from the ASERF Task Force[J]. Aesthetic Surgery Journal, 2017(7):7.
[3] Bederman SS, Bhandari M, McKee MD, et al. Do corticosteroids reduce the risk of fat embolism syndrome in patients with long-bone fractures? A meta-analysis[J]. Can J Surg. 2009(5):386-93.
病例来源:新英格兰医学杂志麻省总医院病例记录栏目 2021年第39期;编译:黄健男;审核:徐凯峰教授
本文转载自公众号「帅府园论坛」


