
哮喘治疗目标在于达到哮喘症状的良好控制,维持正常的活动水平,同时尽可能减少急性发作和死亡、肺功能不可逆损害和药物相关不良反应的风险。经过适当的治疗和管理,绝大多数哮喘患者能够达到这一目标。
想要达到最佳的哮喘管理效果,除长期规范化进行药物治疗之外,提高患者的自我管理水平也是至关重要的。《支气管哮喘患者自我管理中国专家共识》中指出开展患者健康教育,提高患者自我管理意识应做到以下几方面:①了解并避免接触哮喘的诱发因素;②指导患者规范用药并定期随访;③帮助患者进行病情自我评估和监测。
一、了解并避免接触哮喘的诱发因素
很多变应原和触发因素均会引起哮喘急性发作,常见的哮喘诱发因素包括:急性上呼吸道感染(如病毒、细菌、支原体等)、室内/室外变应原(如尘螨、家养宠物、花粉等)、职业性变应原(如油漆、活性染料等)、食物(如鱼、虾、蛋类、牛奶等)、药物等[1]。
为避免诱因接触,建议患者在外出时(尤其过敏原流行季节)注意佩戴口罩/面罩防护、季节变换时加强防寒保暖,同时对一些家庭中的诱发因素如香烟烟雾、厨房油烟等加以避免[1] 。
另外,不同哮喘患者的诱因可能有明显差异。因此,应提醒患者平时多注意观察自身哮喘的发作特点及发作前后是否有接触特定过敏原,或者到医院进行过敏原检测,找到相应的过敏原,并做好对应的防范措施[2] 。
二、指导患者规范用药并定期随访
哮喘作为慢性疾病,需要长期规范化治疗。药物治疗是哮喘控制的核心。但国内外调查结果显示,哮喘患者用药依从性普遍偏低,成人患者中约50%不遵医嘱用药。哮喘患者依从性的高低与疾病转归密切相关,依从性差往往导致患者死亡率升高、急性发作次数增加、住院次数增加,同时伴随着患者经济负担的加重。

医生处方药物时应向患者解释说明,即使急性发作缓解,哮喘气道仍然存在慢性气道炎症[3],因此需要坚持长期用药。同时告知患者不可在坚持一段时间治疗后,自觉症状好转,便不再规律用药甚至自行停药。突然停药常导致炎症卷土重来、极易引起严重的哮喘急性发作[4]。因此,叮嘱患者无论用药或调整药物剂量,均应在医生指导下有计划的进行[5]。
定期随访是有效监测哮喘病情变化、及时做出用药调整的重要途径,也是哮喘自我管理的内容。医务人员应定期对哮喘患者进行规律性随访,可以长期动态评估患者病情,更早的对一些危险情况进行干预。规范的随访应包括:①评估哮喘控制水平:检查患者的症状或PEF日记,评估ACT评分,如有加重应帮助分析加重的诱因;评估有无并发症。②评估治疗问题:评估治疗依从性及影响因素;检查吸入装置使用情况及正确性,必要时进行纠正等[6] 。
三、帮助患者进行病情自我评估和监测
为了方便患者评估自己的病情,可以推荐使用哮喘评估问卷(ACT)、呼气峰流速仪(PEF)监测、呼出气一氧化氮(FENO)监测以及哮喘日记等常见工具进行病情监测[2]。
1、哮喘评估问卷(ACT) 是一种问答形式的简易哮喘评估工具,推荐患者每4周进行一次评估。当总分低于20分时则表明哮喘情况不佳,告知患者尽早前往医院并及时调整治疗[2] 。
2、呼气峰流速仪(PEF)是一种简便的、客观判断哮喘病情的常用手段,推荐患者在开始治疗后,需要每日早晚各做1次PEF测定,并记录于哮喘日记上。若患者感到哮喘的症状加重,也可使用PEF进行测定。如结果下降至平时80%以下,则可能提示近期有哮喘急性发作可能[2]。
3、呼出气一氧化氮(FENO)是一种简便可行的、无创气道炎症检测[7]。通过简单的呼气,即可快速灵敏的了解气道炎症情况。当FENO指标明显升高时,则说明气道炎症加重、医生评估后考虑是否调整治疗方案[8]。
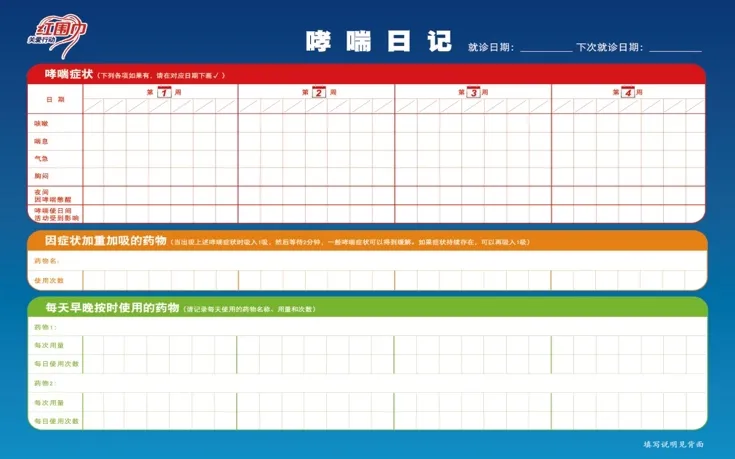
4、哮喘日记是用于记录每天哮喘病情变化的工具,内容包括①患者每天的主观感受、症状发作时的诱因;②每天PEF测定结果;③用药情况,包括日常规律使用的「维持用药」和临时感到喘憋、咳嗽等不适而用的「缓解用药」;④哮喘评估问卷(ACT)结果[2]。指导患者坚持书写哮喘日记,可以帮助综合了解患者的哮喘病情变化、发作规律和治疗反应,从而达到理想的哮喘治疗目标[9]。
坚持记录哮喘日记
总结
哮喘是可防可治的疾病。医生与哮喘患者及其家人建立良好的合作关系,指导患者坚持长期规范治疗、提高自我管理意识,帮助患者树立信心,有助于患者更有效地治疗和控制哮喘。
参考文献
1. 中华医学会呼吸病学分会哮喘学组.中华结核和呼吸杂志, 2018, 41(3): 171-178.
2. 中国健康教育中心, 新探健康发展研究中心. 成人哮喘防治科普手册[R/OL].http://www.nncdc.com/uploadfile/2018/0328/20180328093234900.pdf.
3. Qiu R, et al. J Allergy Clin Immunol Pract, 2018, 6(6): 1960-1967.
4. Harrison T, et al. ERJ Open Res, 2020, 6(2).
5. 中华医学会呼吸病学分会哮喘学组.中华结核和呼吸杂志, 2020, 43(12): 1023-1048.
6. 中华医学会呼吸病学分会哮喘学组.中华结核和呼吸杂志,2018,41(03):171-178..
7. Dweik RA, et al. Am J Respir Crit Care Med, 2011, 184(5): 602-615.
8. Visser CA, et al. Arch Dis Child, 2011, 96(8): 781-782.
9. Global Initiative for Asthma. Global Strategy for Asthma Management and Prevention Updated 2021[R/OL].https://ginasthma.org/wp-content/uploads/2021/05/GINA-Main-Report-2021-V2-WMS.pdf.


