摘要
危重症新型冠状病毒肺炎(COVID-19)幸存者在离开ICU后依然存在不同程度的躯体、认知和精神障碍等后ICU综合征(PICS)表现,对患者进行呼吸康复综合干预对最大限度减少致残率,降低医疗费用,增加社会参与度至关重要。我们结合已有的治疗经验并查阅相关文献证据,就ICU后病房管理和出院后居家管理2个阶段的呼吸康复的评估和干预措施给出推荐意见,基于中国经验,构建呼吸与危重症医学科(pulmonary and critical care medicine,PCCM)医生为主导的多学科团队管理流程。并根据危重症COVID-19幸存者的潜在传染风险提出相应的防护建议。
新型冠状病毒(coronavirus disease 2019,2019-nCoV)感染在全球发生大流行,5%确诊的新型冠状病毒肺炎(COVID-19)患者因病情危重需要入住ICU进一步治疗[1,2,3],其中2/3发展为急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)[3]。既往研究结果显示,因ARDS或脓毒症入住ICU的患者出院后12个月内的病死率为40%~50%,50%~70%的幸存者存在认知功能障碍,60%~80%的幸存者存在肢体功能障碍,高达30%的ARDS幸存者会患上创伤后应激障碍(post-traumatic stress disorder,PTSD),其中既往有抑郁症和低社会经济群体的老年患者受到的影响更严重,医疗资源利用率明显增加,严重影响这些幸存者及其家庭的生活[4,5]。
根据治愈出院的危重症COVID-19患者的特征,结合我们对危重症COVID-19患者早期呼吸康复干预的经验[6],以及国内外有关危重症患者呼吸康复及后ICU综合征(post-icusyndrome,PICS)患者康复干预的循证医学证据及临床经验,组织国内呼吸与危重症医学、循证医学、康复医学领域的专家,包括在武汉抗疫前线的专家共同撰写了本推荐意见。
一、方法学
1、指南发起机构与专家组成员:
本推荐意见由中国医师协会呼吸医师分会和中国康复医学会呼吸康复专业委员会联合发起。专家组成员涵盖循证医学、呼吸与危重症医学、呼吸治疗、康复相关领域、营养等专业专家。
2.推荐意见工作组:
分为推荐意见制定组、证据评价组和专家共识组。制定组负责确定推荐意见主题和范围,指导证据评价组进行证据总结,撰写推荐意见。证据评价组负责相关证据的检索,评价和总结。专家共识组负责对初拟的推荐意见达成共识。所有工作组成员均填写了利益声明表,不存在与本指南直接的经济利益冲突。
3、注册:
本推荐意见已在国际实践指南注册平台(international practice guidelines registry platform,http://www.guidelines-registry.org)进行了注册,注册号:IPGRP-2020CN058。
4、证据的检索:
(1)检索方法:检索PubMed、Ovid、Embase等英文数据库;检索CBM、CNKI、CMJD等中文数据库;相关线上网站中的COVID-19专栏,如WHO、Elsevier、the Lancet、the New England journal of medicine、JAMA、2019新型冠状病毒信息库、中华医学期刊网,从中搜集已发表的COVID-19、后ICU综合征相关的临床实践指南、共识、指导意见和临床研究。检索时限均从建库至2020年4月22日。中文检索词包括"新型冠状病毒肺炎" "后ICU综合征" "指南" "共识" "指导意见" "随机对照试验" ,以及康复相关的中文检索词包括"呼吸康复" "肺康复" "重症康复" "营养" "呼吸治疗" ;而英文检索词包括"COVID-19" "Post-ICU Syndrome" "guideline" "statement" "recommendation" "randomized controlled trial" ,以及康复相关的英文检索词包括"respiratory rehabilitation" "pulmonary rehabilitation" "criticalillrehabilitation" "nutrition" "respiratory care" 。对无法获取全文的临床指南通过电邮与通信作者获取全文。(2)纳入标准:①与COVID-19、后ICU综合征和康复以及ICU早期康复相关的指南、共识、指导意见、随机对照试验;②以英文或中文发表;③公开发表在同行评审的期刊或网站上。(3)排除标准:①研究对象未满18周岁的临床研究;②摘要,无法获取全文。
5、文献筛选和资料提取:
由2名研究人员按照纳入和排除标准使用Endnote X9文献管理软件独立进行文献筛选。筛选过程中两者进行阶段性交叉核对,若存在分歧,则共同讨论或第3名研究人员介入讨论解决。同时由3名研究人员按照预先设定的基本信息,两两独立进行资料提取及交叉核对,若遇分歧则讨论解决。提取信息包括:文献题目、研究样本量、目标人群、研究方法、结果、结论、发表年份、研究机构、国家。
6、质量评价:
指南和共识应用AGREE II进行评价,随机对照试验应用Cochrane风险偏倚评估工具。
二、PICS的定义和临床特征
1、定义:
是指在危及生命的危重疾病后新出现的或恶化的认知障碍、日常生活能力障碍(ADLs)和精神健康损害,并持续到ICU出院后的一组常见疾病[7]。
2、临床特征:
(1)躯体功能障碍:危重症多发性神经病或肌病疲劳、睡眠障碍、食欲减退、呼吸功能减弱;(2)认知功能障碍:记忆障碍,决策和规划受损,难以集中注意力;(3)精神功能障碍:焦虑,抑郁和创伤后应激障碍(post traumatic stress disorder, PTSD)[8]。
三、COVID-19 PICS呼吸康复推荐意见
呼吸康复是对患者的综合照护,包括了教育、运动、心理和营养等,对ICU幸存者在减少ICU后的致残和重建功能起着非常重要的作用。因COVID-19的传染性和病情特殊性可能会影响和改变呼吸康复的实施模式和治疗效果[9]。
1、ICU后病房的呼吸康复
ICU中约25%~45%的患者出现ICU获得性无力(ICU-acquired weakness,ICU-AW)[10]。患者肺功能下降明显,24%的患者在出院一年后仍存在明显的肺功能障碍(肺一氧化碳弥散量下降)和运动能力下降[11]。危重症COVID-19患者从ICU转出到病房,部分患者存在重度限制型通气功能障碍和(或)一定程度的低氧血症,因此,仍需要进行氧疗甚至无创通气支持[12]。据报道气管切开患者撤机后仍有19%需要人工气道,气道管理和判断拔管时机非常重要[13]。此阶段呼吸康复干预以最大限度改善功能障碍为主要目标。
推荐意见
1、适应证:(1)经评估存在身体、认知及精神功能异常或障碍的患者;(2)存在高危风险因素人群:ICU居留时间≥7 d、有创机械通气、ICU焦虑综合征、脓毒血症继发ARDS、血糖调节紊乱、疼痛、不适当的镇静等[8];(3)血流动力学平稳[14]。
2、禁忌证:所有患者均适用,无绝对禁忌证,如果患者出现费力、胸痛、眩晕、出汗、疲乏及严重呼吸困难,血氧饱和度<90%等,建议评估排除原因后进行[15]。患者存在深静脉血栓应暂缓进行。
3、呼吸康复评估:(1)临床评估[16,17]:尤其是生命体征,配合度S5Q,呼吸形态和呼吸频率,血气分析和胸部影像检查;(2)呼吸功能评估:包括肺功能评估,呼吸肌肌力评估,膈肌超声评估,肺部超声评估;(3)气道评估:气道分泌物情况和上气道保护能力,气囊漏气试验;(4)吞咽功能评估:饮水试验(water swallow test,WST)[18]或食团吞咽测试(bolus swallow test,BST),EAT-10进食障碍调查问卷[19];(5)呼吸困难和疲劳评估:改良的英国医学研究委员会呼吸困难量表评分(modified medical research council,mMRC)和疲劳评估(the multidimensional fatigue inventory);(6)肌力评估:握力评估(grip strength),MRC肌力评估(the UK medical research council);(7)关节活动度检查(range of motion,ROM);(8)运动能力评估:6 min步行试验(6MWT或1分钟sitto stand test(60 sta);(9)日常生活能力评估(DEMMI)。
4、呼吸康复干预措施:(1)气道廓清技术:根据肺活量(vital capacity,VC)和呼气或咳嗽峰流量(peak expiratory flow,PEF)确定气道廓清方案,包括肺扩张的选择(如无创正压通气(non-invasive ventilation,NIV)或者患者深呼吸训练)[20,21],结合主动循环呼吸技术(active cycle of breathing techniques,ACBT )。如患者气道分泌物黏稠可结合药物治疗,并选择合适的气道内或外振荡技术;(2)有氧训练:遵循循序渐进,强度、频率和持续时间逐渐增加,可先从低强度床上运动开始,到床边坐位或站位下活动。每日进行20~30 min,易疲劳的患者可采用间歇性或者分次运动形式。如患者在活动中出现低氧血症,应给予氧气支持,维持指脉氧饱和度SpO2>93%;(3)上下肢肌力:力量训练应遵循大负荷,少重复原则,负荷为60%~80%最大重复负荷(repetition maximum,RM,意为患者只能完成目标动作1次的负荷),每组8~12次,每次训练1~3组,组间休息2 min,隔天一次;(4)呼吸肌训练:强度为50%的MIP起始量,时长为1~3组/ d,每组重复15~20次;(5)日常功能训练;(6)有慢性呼吸疾病病史的患者,存在呼吸困难影响康复训练,可给予通气支持,如经面罩行无创通气并滴定压力,以保障康复训练的执行;(7)吞咽功能训练:进食姿势端坐位90度或者仰卧位30~60度以上,吞咽时低头吞咽,避免头颈部后伸;对于疑有吞咽障碍患者,可将食物制作成糊状(普通酸奶样)进食,进食后应及时漱口,避免口腔内残留食物造成误吸。
5、终止指征:出现以下情况建议暂停呼吸康复计划:体温增高>38℃;循环不稳定(血压改变率>20%);胸部影像提示双肺渗出有进展;康复治疗过程中出现呼吸困难、SpO2下降(<90%)经吸氧和无创通气支持无法改善;平均动脉压(mean arterial="">20%;心率(heart rate,HR)<40次>120次/min;意识改变;患者无法耐受。建议排除原因或病情改善后再开始呼吸康复计划。
2、出院后的呼吸康复
随着所有COVID-19危重症患者的痊愈出院,呼吸康复的工作的环境和条件发生变化,将面临更大的挑战。ICU幸存者的功能恢复可能延迟12个月甚至更长时间[22,23];近1/3的患者在出院后的21个月都无法重返工作岗位,并在日常生活中需要大量帮助,给家庭和社会造成了严重的经济负担[24]。而COVID-19危重症患者出院后可能面对的功能性问题会更为复杂,因为他们较一般危重症患者在ICU停留的时间更长,中位时间3~6周,同时,将面对更大的心理压力和一些感染防控的居家隔离措施[25]。因此,此阶段呼吸康复以帮助患者增加社会参与度,更好的回归家庭,回归社会为目标。
推荐意见
1、适应证:出院后仍存在身体、认知及精神功能异常或障碍的患者。
2、相对禁忌证:当患者存在如下情况应暂缓呼吸康复治疗,待病情稳定,经重新评估后再决定是否给予呼吸康复治疗。(1)心率>100次/min;(2)血压< 90/60 mmHg(1 mmHg=0.133 kPa)或>180/100 mmHg;(3)血氧饱和度≤93%;(4)存在其他不适合运动的疾病。
3、呼吸康复评估:(1)临床评估[26]:生命体征,包括心率、呼吸频率、体温、血氧饱和度、血压等,必要时行心电图、胸部CT检查;(2)肺功能评估:肺通气功能、呼吸肌功能;(3)运动能力评估:6 min步行测试或运动心肺实验(cardiopulmonary exerciste test,CPET);(4)肌力评估:握力评估,徒手肌力测试(manual muscle testing,MMT),最大自主收缩(maximum voluntary contraction,MVC),等速肌力测定等;(5)呼吸困难评估:mMRC;(6)身体成分评估:人体成分分析;(7)活动能力评估:de Morton指数(de morton mobility index,DEMMI);(8)生活质量评估:SF-36(the short form 36)或欧洲生存质量调查问卷(the EuroQol© health questionnaire);(9)疲劳评估:多维疲劳量表(multidimensional fatigue inventory,MFI)。
4、呼吸康复干预措施:(1)有氧训练:强度为平均6 min步行速度的80%或50%~70%最大储备心率或伯格呼吸困难指数(Borg Scale)3~4分,时长为30 min,频率为每周5次;(2)肌力训练:强度为8~12 RM,时长为1~3组/d,每组训练间歇为2 min,频率为每周3次,隔天1次;(3)呼吸肌训练:强度为MIP起始量的50%;时长为1~3组/d,每组重复15~20次,频率为每周5次,根据评估结果,训练剂量递增5%,直至最大正常吸气量;(4)气道廓清技术:主动循环呼吸技术(active cycle of breathing techniques,ACBT);(5)平衡训练:由静态平衡训练逐渐过渡到动态平衡训练;(6)恢复日常生活和工作的功能性训练,例如上下楼梯训练,购物训练。
5、终止指征:(1)体温出现波动,>37.2℃; (2)呼吸症状、疲劳感加重,休息后不缓解;(3)出现以下症状应立即停止活动并咨询医生:胸闷、胸痛、呼吸困难、剧烈咳嗽、头晕、头痛、视物不清、心悸、大汗、站立不稳等症状。
3、营养支持
危重症COVID-19患者营养治疗前应对患者营养风险及营养状态进行全面评估[27],对于符合营养不良诊断及营养治疗适应证的患者应尽早开始治疗,定期进行营养监测与复评,明确原因,调整治疗方案直至完成营养治疗。
推荐意见
1、营养治疗适应证:推荐使用MUST或NRS2002、NUTRIC进行营养评估[28]。
2、营养干预措施:患者血清前白蛋白水平低于100 g/L则建议全程营养管理。(1)五阶梯法实施营养治疗:根据病情严重程度、胃肠功能和呼吸支持方式合理选择营养喂养途径[29];(2)目标能量:对于>65岁合并多重合并症患者,推荐27 kcal/kg体重,对于既往严重低体重者,推荐30 kcal/kg体重[30];(3)目标蛋白质量:推荐1g/kg体重满足机体基础代谢要求,优质蛋白应>50%[31];(4)使用无创通气的患者脂肪与碳水化合物供能比推荐为50%:50%,口服肠内营养液(oral nutrional supplement,ONS)补充营养,每日ONS>400 kcal能量,至少30 g蛋白质,持续补充1个月时间[30];(5)补充维生素及微量元素;(6)合并高误吸风险,首选幽门后喂养;(7)机械性通气后存在ICU-AW的患者应注意补充足量的优质蛋白质,1.0~1.2 g/kg体重,补充足量的维生素D3,配合抗阻性体力活动,促进肌肉的合成[6,30]。
四、危重症新型冠状病毒肺炎患者后ICU综合征呼吸康复管理流程
COVID-19肺炎病情复杂且多变,危重症患者往往多系统受累[32],团队中的PCCM医生(院外可以是全科医生)在康复治疗过程中应动态观察及监测患者生命体征及合并症,病情变化及时处理,多学科团队(multidisciplinary teams,MDT)应进行充分的培训、交流、制定计划和及时反馈,与患者及家属进行及时沟通,让患者和家属参与计划改进。
1、防护要求
患者由ICU转出至普通病房时,COVID-19核酸仍可能存在持续阳性或由阴复阳。出院时则要求满足连续2次间隔24 h以上呼吸道标本核酸阴性,且出院后2周及4周需于医院复诊,复查呼吸道标本核酸检测阴性后方可于普通门诊就诊[33]。因此接触不同阶段的患者需严格采取不同级别防护措施。
推荐意见
1、接触从ICU转入病房的患者时,医务人员应采取三级防护[34]。
2、接触转诊门诊康复的患者时,医务人员应采取一级防护[34]。
3、患者在院内参加呼吸康复治疗时应佩戴普通外科口罩[35]。
2、团队
危重症COVID-19患者从ICU转到病房后的呼吸康复实施需要依赖于MDT的共同合作。
1、团队成员:以PCCM医生为主导,由呼吸治疗师、康复相关专业人员及专科护士共同参与[36]。
2、团队应对从ICU接纳的患者做好充分的计划和准备[37],并尽可能以患者和家庭成员的生理-心理-社会需求为治疗目标[38]。
3、病房中的PICS患者呼吸康复管理流程(图1)
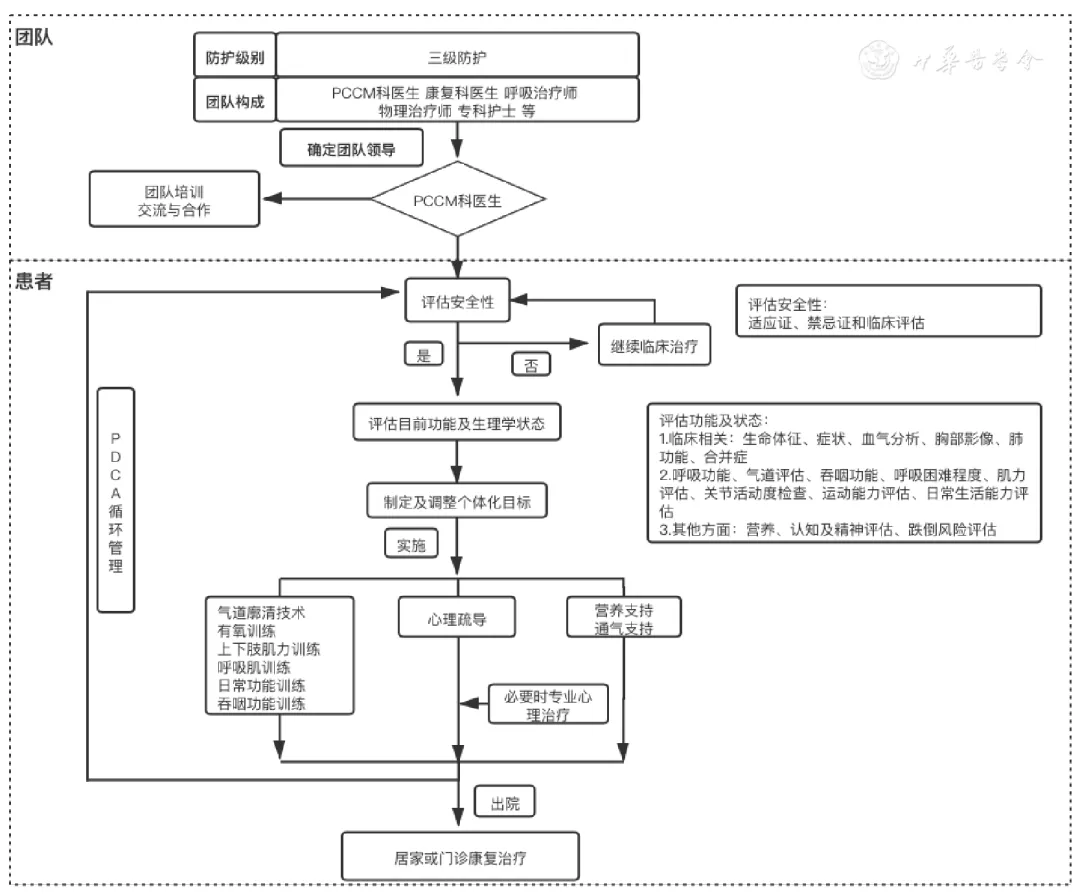
注:PCCM:呼吸与危重症医学科;PDCA:计划Plan,实施Do,检查Check,处理Action
【图1】病房中的后ICU综合征(PICS)患者呼吸康复管理流程
1、MDT团队应在呼吸康复启动前综合评估患者既往病史及目前状态,是否存在呼吸康复的禁忌证。
2、综合评估患者进行呼吸康复干预的临床安全性,个体化制定该阶段呼吸康复目标。
3、注意对患者进行心理疏导,如存在严重的PDST应及时寻求专业的心理医生帮助。
4、严把质量控制关,遵循PDCA(计划Plan,实施Do,检查Check,处理Action)循环管理模式。
5、评估应贯穿于呼吸康复治疗的始终,时刻警惕相关并发症。
6、出院时MDT团队评估风险后进行分诊,对于适合居家呼吸康复的患者,出具居家康复处方。
4、出院后PICS患者呼吸康复管理流程(图2)
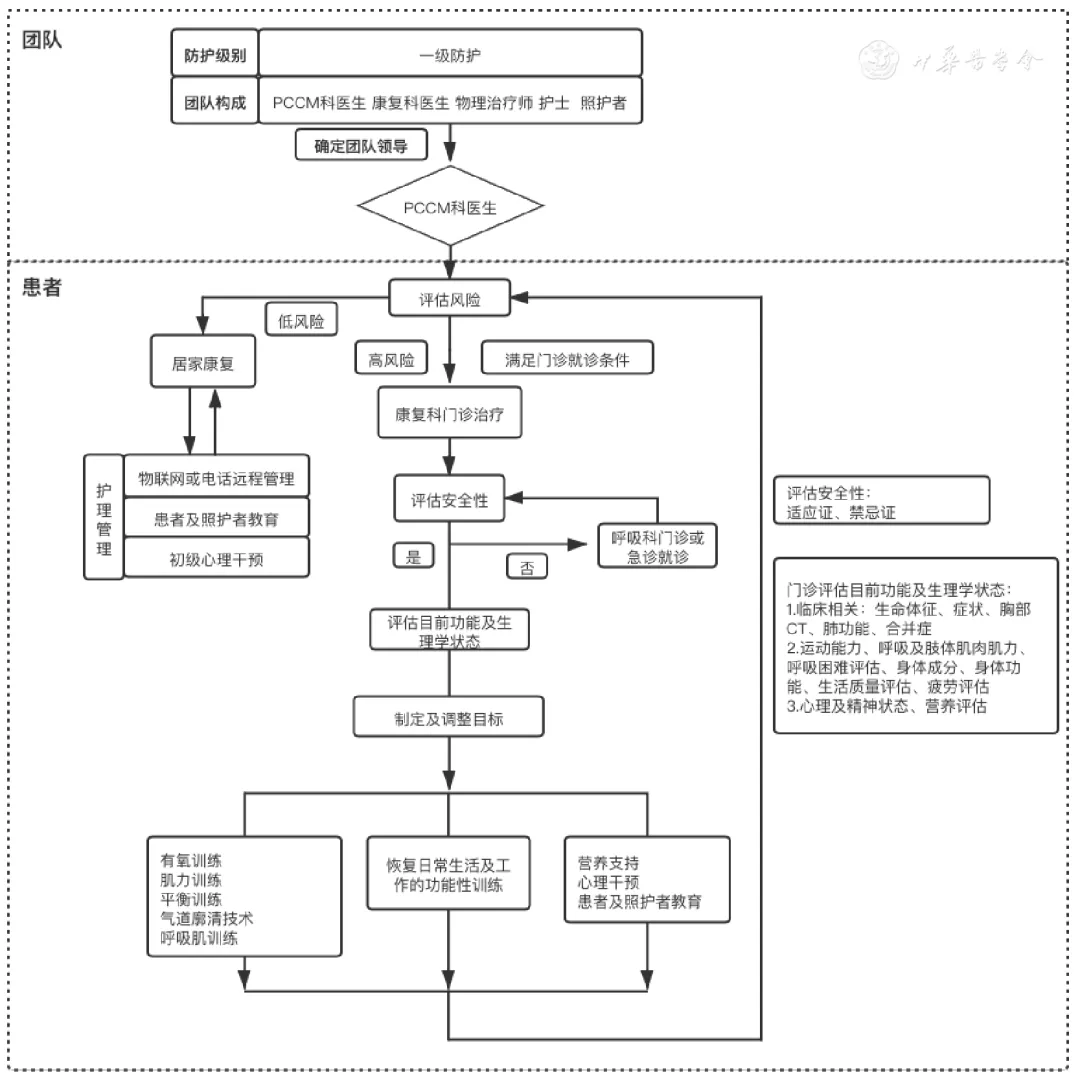
注:PCCM :呼吸与危重症医学科
【图2】出院后的后ICU综合征(PICS)患者呼吸康复管理流程
1、出院时由PCCM医生主导的MDT团队进行风险评估和分诊。
2、因COVID-19传染性强,为减少暴露风险,建议低风险患者出院后主要以居家自我评估和家庭治疗为主[39]。护士可通过电话、网络等远程形式[9]完成随访、初级心理干预[40]、患者及照护者教育和康复训练督导工作,鼓励患者及照护者共同参加并记录日记。
3、评估高风险的患者在解除隔离并复查核酸阴性后,可于康复科门诊进行呼吸康复治疗[39]。并在转为低风险后尽快改为居家康复。
五、结语
本推荐意见是基于国内外有关COVID‑19、ICU患者呼吸康复和PICS呼吸康复的研究结果的回顾,以及在危重症COVID-19患者早期开展呼吸康复管理的经验,给出的危重症COVID-19 PCIS患者呼吸康复的推荐意见,旨在改善患者的功能障碍,降低致残率,减少医疗资源使用率,提高健康相关的生活质量。因对COVID-19认知有限,危重症患者出院后随访时间尚短,撰写时间仓促,错漏不足之处还望大家批评指正。
主审专家:中国医学科学院北京协和医学院(王辰)
主要执笔:中日友好医院呼吸与危重症医学科(赵红梅);浙江大学医学院附属邵逸夫医院呼吸治疗科(葛慧青);四川大学华西医院康复医学中心(喻鹏铭);解放军总医院呼吸与危重症医学部(解立新)
执笔者(排名不分先后):中日友好医院呼吸与危重症医学科(赵红梅,赵青,冯鹏),康复医学科(谢欲晓,王思远);浙江大学医学院附属邵逸夫医院呼吸治疗科(葛慧青,徐培峰,姜柳青);四川大学华西医院康复医学中心(喻鹏铭,杨梦璇,王娇);兰州大学基础医学院循证医学中心/GRADE中国中心(陈耀龙);解放军总医院第一医学中心呼吸与危重症医学科(解立新,赵瑛);北京协和医院营养科(陈伟);北京大学第三医院(刘小夑)
参与讨论专家(排名不分先后):中日友好医院(赵菁,李敏,张祎,于歆,段军,林芳,吴雪);华中科技大学同济医学院附属同济医院(赵建平);中南大学湘雅二医院(罗红);上海交通大学医学院附属第九人民医院(熊维宁);陆军军医大学新桥医院(李琦);广州医科大学附属第一医院(宫玉翠,郑则广);河北医科大学第二医院(阎锡新,王伯丽);新疆医科大学第一附属医院(徐思成);南京医科大学第一附属医院康复医学中心(励建安);中国康复研究中心(张庆苏);中山大学附属第三医院(窦祖林,郑海清);南京医科大学附属江宁医院(潘化平)
参考文献(略)
文章来源:中华结核和呼吸杂志, 2020,43:网络预发表. (DOI:10.3760/cma.j.cn112147-20200512-00592)
作者:中国医师协会呼吸医师分会 中国康复医学会呼吸康复专业委员会
通信作者:赵红梅,Email:Lucy0500@163.com
王辰,Email:wangchen@pumc.edu.cn
本文转载自订阅号「中华结核和呼吸杂志」(ID:cmjlung)
原链接戳:【诊疗方案】危重症新型冠状病毒肺炎患者后ICU综合征呼吸康复推荐意见


