背景
快速进展的低氧血症和急性呼吸窘迫综合征在新冠肺炎患者中较为常见。[1] 尽管已有多种用于评估社区获得性肺炎(community acquired pneumonia,CAP)患者危险程度并指导治疗的评分体系,诸如PSI评分(Pneumonia Severity Index),[2] CURB-65,[3] CRB-65.[3] A-DROP[4] 和SMART-COP[5] 等,但既往研究显示,这些评分会低估病毒性肺炎患者的死亡风险。[6, 7] 而在有限的医疗资源下,因英国国家卫生署建立的国家早期预警评分2(The national early warning score 2,NEWS2)[8]和快速序贯器官衰竭评估评分(quick sequential organ failure assessment score,qSOFA)有较为简单的生理评价而被作为重症新冠肺炎预后评价工具之一。[9]然而上述评分新冠住院患者的表现如何,尚未明确。本研究目的为在新冠住院患者中,比较现有评分体系预测死亡风险的准确性,并评估这些评分在临床实践中的改善医疗决策的可行性。

方法
研究人群
凡根据WHO临时指南确诊,在武汉市金银潭医院2019年12月29日和2020年2月15日之间出院或死亡的成年患者皆回顾性纳入本研究。在排除689名2020年2月15日仍然在院、42名病历中信息不全无法评分以及入院24小时内死亡的患者,共获得654名患者的数据,包括521名存活患者和133名死亡患者。
本研究经金银潭医院伦理委员会批准(伦理号KY-2020-01.01),知情同意豁免。
数据收集
本研究数据通过标准化的数据收集表,于电子病例系统收集。每个患者皆计算8项入院时严重程度评分,包括A-DROP, CURB-65, PSI, SMART-COP, NEWS2, CRB-65 和qSOFA。A-DROP 评分是CURB-65的修改版,评分项包含年龄,尿素氮,SpO2/PaO2,意识状态和血压。[4] 上述评分的定义可见附表1。原始数据评估由2名研究者负责,如有分歧则由第三方评价。
使用第二代测序(next-generation sequencing)或实时PCR(real-time RT-PCR)对呼吸道样本检测新冠病毒。临床症状缓解后,使用PCR对咽拭子进行病毒复测,24小时内两次检测阴性即可出院。
定义
新冠肺炎严重程度的定义参考中国新冠肺炎诊疗指南(第六版)。[10] 灵敏度、特异度和曲线下面积(area under the curve,AUC)均以其值小于0.5为差,0.5~0.7为低,0.7~0.85为中,大于0.85为优。
统计分析
本研究通过描绘受试者工作特征曲线(receiver operating characteristic curves,ROC曲线)评估了A-DROP, CURB-65, PSI, SMART-COP, NEWS2, CRB-65 和qSOFA 对院内死亡的预测价值,并计算灵敏度、特异度、阳性预测值(positive predictive value,PPV)、阴性预测值(negative predictive value,NPV)及其95%置信区间(95% confidence intervals, 95% CIs)。另外也分别计算了AUC及其95% CI、净分类指数(net reclassification improvement,NRI)和综合判别指数(integrated discrimination improvement,IDI)比较不同评分预测院内死亡能力的差异。以双侧P<0.05为差异有统计学显著性。统计分析采用SAS 9.4软件(SAS Institute Inc.)完成,除非另外声明。
结果
评分表现与现有评分之间的比较
在基于患者入院信息的7个评分中,A-DROP 预测院内死亡的表现最佳(AUC,0.87;95%CI,0.84-0.90),其次是CURB-65(AUC,0.85;95%CI,0.81-0.89),PSI(AUC,0.85;95%CI,0.81-0.88),SMART-COP(AUC,0.84;95%CI,0.80-0.88),NEWS2(AUC,0.81;95%CI,0.77-0.85),CRB-65(AUC,0.80;95%CI,0.76-0.84),和qSOFA(AUC,0.73;95%CI,0.69-0.78)。以A-DROP的AUC为参考,其与CURB-65 及PSI评分之间差异不显著,但显著高于其他评分。INR 和IDI值为正表示A-DROP的预测能力较其他评分有所提升。预测院内死亡风险方面,A-DROP ≥ 2, PSI ≥ 3, SMART-COP ≥ 2, NEWS2 ≥ 5, CRB-65 ≥ 1 和qSOFA ≥ 1的灵敏度为中,而CURB-65 ≥ 2的灵敏度最低;CURB-65 ≥ 2的特异度为优(0.91,95% CI,0.89 - 0.93),A-DROP ≥ 2, PSI ≥ 3 和SMART-COP ≥ 2继之,其他评分较低。(图1A,图1B)
Figure 1. The comparison of different clinical prediction rules
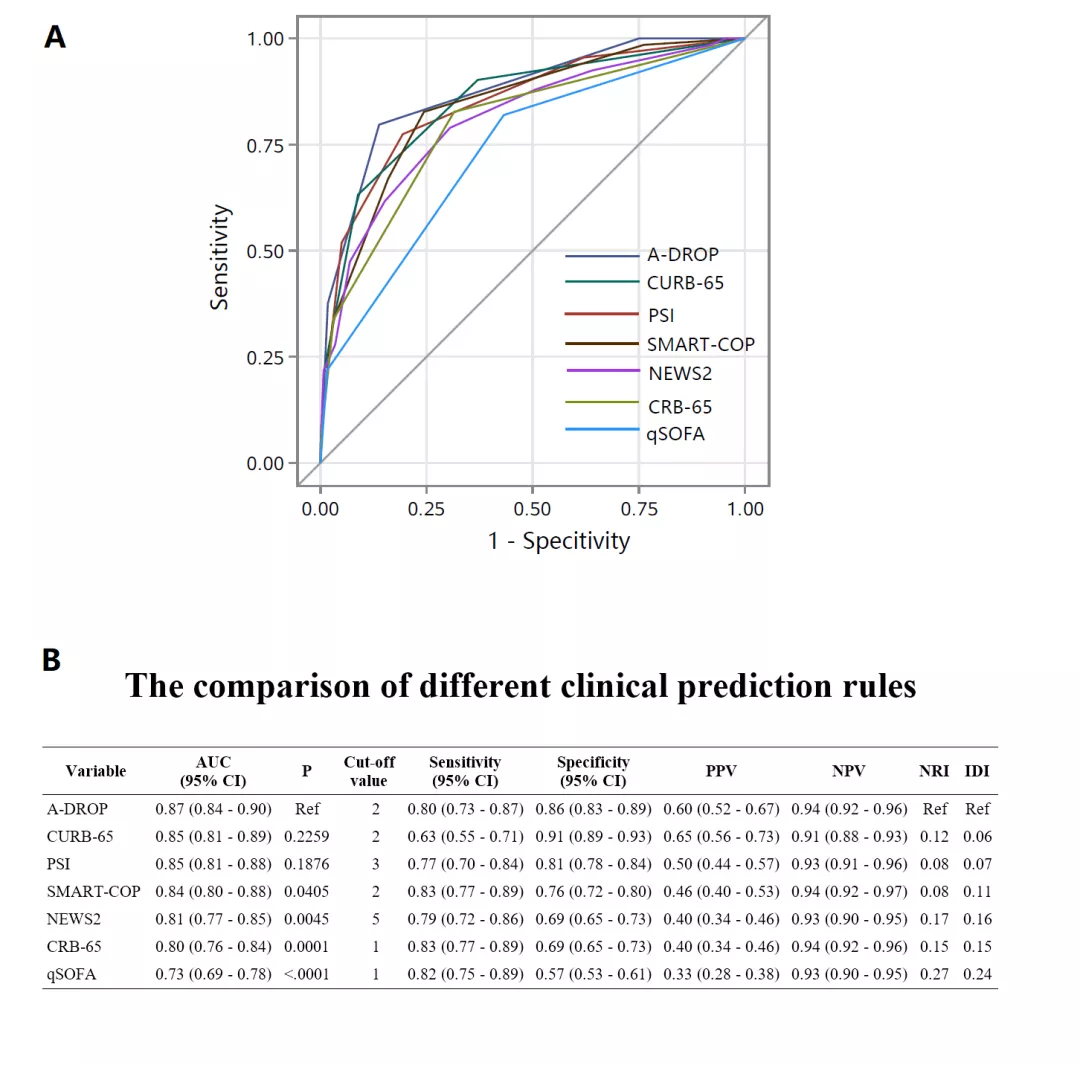
Abbreviations: ROC = Receiver-operating characteristic curve; AUC = area under the curve; CI = confidence interval; qSOFA = quick sequential organ failure assessment; PSI = pneumonia severity index; NEWS2 = national early warning score 2; NPV = negative predictive value; PPV = positive predictive value; IDI = integrated discrimination improvement; NRI = net reclassification improvement.
讨论
本研究利用654名实验室确诊的新冠肺炎住院患者评估了多个严重程度评分预测院内死亡的准确性。研究发现,与其他评分相比,A-DROP可以更有效地评估新冠肺炎住院患者的死亡风险。
研究显示,虽然是CURB-65评分的修改版,A-DROP比当前广泛应用于CAP的评分预测准确性更高。既往研究显示,重症新冠肺炎患者中ARDS较为常见。[11, 12]CT扫描显示双侧弥漫性毛玻璃样影快速进展,肺组织学检查显示大量肺泡损伤伴局灶性出血、细胞性纤维粘液样渗出物和玻璃样膜的形成,也提示新冠肺炎与PaO2/FiO2低密切相关。[13] A-DROP对CURB-65评分改善体现在:更准确的呼吸功能评价(A-DROP :SpO2 < 90% / PaO2 < 60mmHg vs. CURB-65:respiratory rate ≥ 30/min);年龄分层更细致(A-DROP :male > 70/female > 75 vs. CURB-65:age > 65)。A-DROP相对于PSI 评分的优势在于,PSI评分更侧重于基础病而减弱了呼吸功能的评价的权重,从而使其低估了新冠肺炎严重程度。
NEWS2评分评估了呼吸频率、氧饱和度、收缩压、心率、体温和意识水平,上述指标在急诊室中也很容易评价,用于早期识别急性感染患者也行之有效。[8] 然而,NEWS2评分未考虑呼吸支持等级,因此其氧饱和度分级并不能准确反映低氧血症和肺损伤的严重程度。此外,其表现不佳的另一原因可能在于缺少其他器官功能障碍的评价指标。
本研究局限在于,首先本研究是单中心、回顾性研究,受限于研究本身,评分仅有一次,无法动态评分以评价疾病严重程度的动态变化。其次,本研究仅包括有确定结局的患者(死亡或出院),在院患者被排除;最后,由于大部分患者血气数据缺失,本研究未将SOFA评分纳入分析比较。
结论
入院A-DROP评分可有效预测新冠肺炎住院患者的院内死亡风险。
参考文献
[1] Paules CI, Marston HD, Fauci AS. Coronavirus Infections-More Than Just the Common Cold. Jama 2020.
[2] Fine MJ, Auble TE, Yealy DM, Hanusa BH, Weissfeld LA, Singer DE, Coley CM, Marrie TJ, Kapoor WN. A prediction rule to identify low-risk patients with community-acquired pneumonia. N Engl J Med 1997: 336(4): 243-250.
[3] Lim WS, van der Eerden MM, Laing R, Boersma WG, Karalus N, Town GI, Lewis SA, Macfarlane JT. Defining community acquired pneumonia severity on presentation to hospital: an international derivation and validation study. Thorax 2003: 58(5): 377-382.
[4] Miyashita N, Matsushima T, Oka M, Japanese Respiratory S. The JRS guidelines for the management of community-acquired pneumonia in adults: an update and new recommendations. Intern Med 2006: 45(7): 419-428.
[5] Charles PGP, Wolfe R, Whitby M, Fine MJ, Fuller AJ, Stirling R, Wright AA, Ramirez JA, Christiansen KJ, Waterer GW, Pierce RJ, Armstrong JG, Korman TM, Holmes P, Obrosky DS, Peyrani P, Johnson B, Hooy M, Australian Community-Acquired Pneumonia Study C, Grayson ML. SMART-COP: a tool for predicting the need for intensive respiratory or vasopressor support in community-acquired pneumonia. Clin Infect Dis 2008: 47(3): 375-384.
[6] Shi SJ, Li H, Liu M, Liu YM, Zhou F, Liu B, Qu JX, Cao B. Mortality prediction to hospitalized patients with influenza pneumonia: PO(2) /FiO(2) combined lymphocyte count is the answer. Clin Respir J 2017: 11(3): 352-360.
[7] Guo L, Wei D, Zhang X, Wu Y, Li Q, Zhou M, Qu J. Clinical Features Predicting Mortality Risk in Patients With Viral Pneumonia: The MuLBSTA Score. Front Microbiol 2019: 10: 2752-2752.
[8] National Health Service (NHS) England. Resources to support the safe adoption of the revised National Early Warning Score (NEWS2). 2018 [cited 2020; Available from: https://www.england.nhs.uk/wp-content/uploads/2019/12/Patient_Safety_Alert_-_adoption_of_NEWS2.pdf
[9] Rudd KE, Seymour CW, Aluisio AR, Augustin ME, Bagenda DS, Beane A, Byiringiro JC, Chang CH, Colas LN, Day NPJ, De Silva AP, Dondorp AM, Dünser MW, Faiz MA, Grant DS, Haniffa R, Van Hao N, Kennedy JN, Levine AC, Limmathurotsakul D, Mohanty S, Nosten F, Papali A, Patterson AJ, Schieffelin JS, Shaffer JG, Thuy DB, Thwaites CL, Urayeneza O, White NJ, West TE, Angus DC. Association of the Quick Sequential (Sepsis-Related) Organ Failure Assessment (qSOFA) Score With Excess Hospital Mortality in Adults With Suspected Infection in Low- and Middle-Income Countries. Jama 2018: 319(21): 2202-2211.
[10] China NHCotpsRo. Chinese management guideline for COVID-19 (Version 6.0). Feb.19.2020 [cited 2020; Available from: http://www.nhc.gov.cn/yzygj/s7653p/202002/8334a8326dd94d329df351d7da8aefc2/files/b218cfeb1bc54639af227f922bf6b817.pdf
[11] Huang C, Wang Y, Li X, Ren L, Zhao J, Hu Y, Zhang L, Fan G, Xu J, Gu X, Cheng Z, Yu T, Xia J, Wei Y, Wu W, Xie X, Yin W, Li H, Liu M, Xiao Y, Gao H, Guo L, Xie J, Wang G, Jiang R, Gao Z, Jin Q, Wang J, Cao B. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet 2020: 395(10223): 497-506.
[12] Wu C, Chen X, Cai Y, Xia J, Zhou X, Xu S, Huang H, Zhang L, Zhou X, Du C, Zhang Y, Song J, Wang S, Chao Y, Yang Z, Xu J, Zhou X, Chen D, Xiong W, Xu L, Zhou F, Jiang J, Bai C, Zheng J, Song Y. Risk Factors Associated With Acute Respiratory Distress Syndrome and Death in Patients With Coronavirus Disease 2019 Pneumonia in Wuhan, China. JAMA internal medicine 2020.
[13] Xu Z, Shi L, Wang Y, Zhang J, Huang L, Zhang C, Liu S, Zhao P, Liu H, Zhu L, Tai Y, Bai C, Gao T, Song J, Xia P, Dong J, Zhao J, Wang FS. Pathological findings of COVID-19 associated with acute respiratory distress syndrome. Lancet Respir Med 2020.
[14] Zhou F, Yu T, Du R, Fan G, Liu Y, Liu Z, Xiang J, Wang Y, Song B, Gu X, Guan L, Wei Y, Li H, Wu X, Xu J, Tu S, Zhang Y, Chen H, Cao B. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet 2020.
附表 A-DROP评分明细

专家介绍

吴文娟
主任医师,武汉市金银潭医院重症医学科科主任。中华医学会结核病重症专业委员会常务委员;湖北省医学会重症医学分会委员;湖北省病理生理学会危重病医学专业常务委员;湖北省病理生理学会呼吸专业常务委员;湖北省微循环学会重症专业委员会委员;湖北省生物医学工程学会体外生命支持专业委员会委员;学术成绩:近五年SCI论文2篇;重症急性呼吸道传染病优化抗病毒药物治疗方案的研究(科技部重大专项)(阿比朵尔联合奥司他韦与奥司他韦单药治疗重症流感的多中心、双盲、随机化临床研究)。

涂超
武汉市金银潭医院重症医学科副主任;副主任医师;从事重症医学事业9年,积累了丰富的临床工作经验,并在工作中掌握了呼吸机治疗、ECMO、CRRT、床旁纤支镜、床旁超声等各种操作技能;能独立处理各种重症疾患,尤其在重症肺炎(尤其是人感染禽流感并ARDS重症患者)、呼吸衰竭、循环衰竭、脓毒血症、感染性休克、心律失常、多脏器功能衰竭等方面积累了丰富的知识和经验。湖北省病理生理学会危重医学专委会青委会常委;中国非公医协体外生命支持专委会委员;湖北省生物医学工程学会体外生命支持专业委员会第一届委员;中国心胸血管麻醉学会体外生命支持分会专业委员会委员;武汉市急诊医学科质量控制中心第一届专家委员会委员等。


