前言
近年来,血管炎的发病率不断上升,诊断率也不断提高,但因血管炎的临床表现和胸部影像学表现缺乏特异性,容易发生误诊漏诊。在本文中,我们报道一例临床特点酷似医院获得性肺炎的显微镜下多血管炎(MPA),并结合文献对该病例进行讨论。
临床资料
患者,男,69岁。因「发热伴呼吸困难40余天」于2014年3月7日入院。患者40余天前出现发热,体温最高达40℃,以下午及夜间为主。曾在外院住院治疗,先后诊断「上呼吸道感染」、「肺炎」,给予多种广谱抗生素抗感染治疗,以及激素治疗,但病情无明显改善,且出现呼吸困难症状。门诊以「肺炎」收入我院。病程中, 患者食欲欠佳,睡眠质量一般,大小便正常。既往体健。否认外伤史,否认吸烟饮酒史。
入院查体
体温36.2℃,呼吸30次/分,心率108次/分,血压121/77mmHg。口唇轻度紫绀,双肺呼吸音粗,双肺底可闻及Velcro啰音,心律齐,无杂音,腹平软,肝脾肋下未触及,双下肢无水肿。
入院时辅助检查
动脉血气分析示:pH7.456,PaO2 47mmHg,PaCO226.9mmHg,SaO2 84.3%;血常规示白细胞8.49×10^9/L,中性粒细胞百分比79.44%,红细胞3.84×10^12/L,血小板 330×10^9/L;尿常规示尿隐血为(++),尿蛋白定性为(+);ESR 55mm/h;C-反应蛋白 167.2mg/L;抗中性粒细胞胞质抗体(ANCA)、补体、抗核抗体十三项、TORCH系列均阴性;肾功能未见异常;肿瘤指标均正常;痰培养无致病菌生长,G实验及GM实验均阴性。
入院后根据患者外院住院史并使用激素史,以及入院时的病情,考虑诊断为重症肺炎(医院获得性肺炎),间质性肺疾病,给予面罩吸氧、抗感染(美罗培南+替考拉宁+伏立康唑)、化痰、营养支持治疗。但患者症状无明显改善。
2014年外院2月24日胸部CT示双下肺间质性改变(图1)。入院后3月9日复查胸部CT示双肺可见弥漫分布磨玻璃影(图2)。
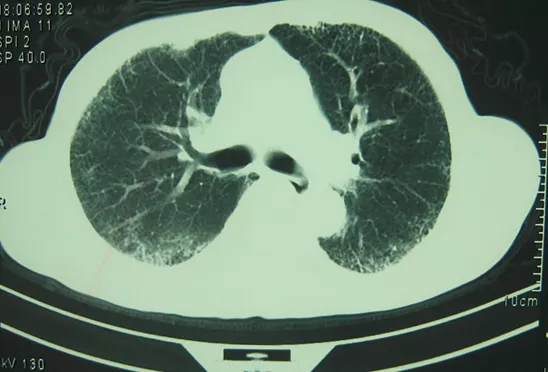
【图1】胸部CT示双下肺间质性改变
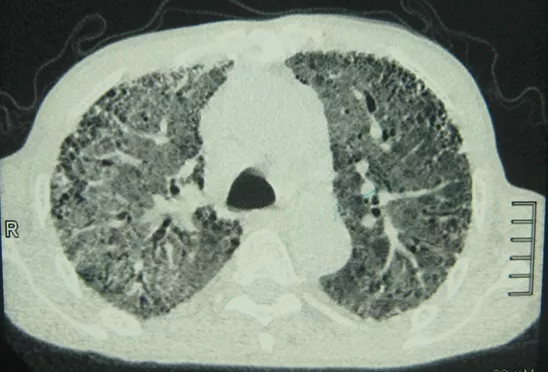
【图2】双肺可见弥漫分布磨玻璃影
经讨论认为,患者抗感染治疗效果欠佳,虽ANCA表现为阴性,但考虑诊断ANCA相关性血管炎,MPA可能性大,肺癌、肺孢子菌肺炎待排除。给予甲泼尼龙40mg,每12小时1次使用,并加用复方磺胺甲噁唑加强抗感染治疗。但患者体温控制仍然不佳,呼吸困难症状无明显减轻,且复查核周型ANCA阳性(1:80),抗髓过氧化物抗体(MPO)阳性。经患者同意,每十天静脉滴注环磷酰胺0.4g。经积极治疗,患者体温降至正常,呼吸困难症状减轻,呼吸衰竭得到纠正。3月30日复查胸部CT示双肺弥漫分布的磨玻璃影,较前明显吸收(图3)。将激素及环磷酰胺逐渐减量,治疗过程中检测核周型ANCA为1:40、1:10,胞质型ANCA均为阴性。并多次复查尿常规、肾功能、血沉均提示患者病情逐渐好转。上述病情变化均支持MPA诊断。2014年5月复查ANCA为阴性,血沉正常。
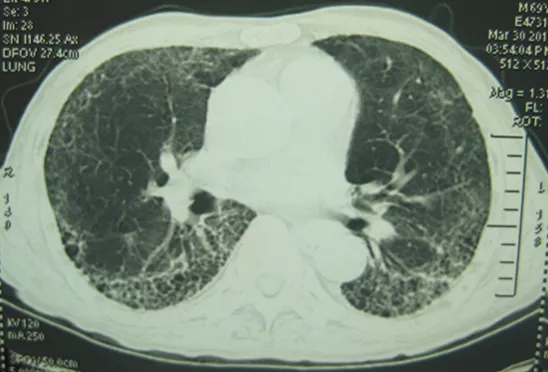
【图3】双肺弥漫分布的磨玻璃影,较前明显吸收
讨论
血管炎是血管壁及其周围的炎症伴有或不伴有坏死,导致受累血管不同程度的狭窄或破坏,使之支配的组织器官发生缺血性损害的一组异质性疾病。多数血管炎是原发的,常称之为系统性血管炎[1]。影响肺脏的原发性系统性血管炎主要包括肺脏毛细血管炎和抗中性粒细胞胞浆抗体(ANCA)相关性的血管炎性疾病——韦格纳肉芽肿、Churg-Strauss综合症和MPA。MPA是一种主要累及小血管的系统性坏死性血管炎,可侵犯肾脏、皮肤和肺等脏器的小动脉、微动脉、毛细血管和微小静脉。常表现为坏死性肾小球肾炎和肺毛细血管炎。因其主要累及包括静脉在内的小血管,故现多称为MPA[2]。本病国外发病率为(1-3)/10万,我国的发病率尚不清楚,但随着近年来ANCA检查的普及,诊断病例有所增加。本病男性多见,多发病于50-60岁。MPA病程长短不一,可呈急性起病,多表现为急进型肾小球肾炎和肺出血,但亦有部分患者起病隐匿,以间断紫癜、轻度肾脏损害及间歇咯血等为表现。该病常累及肾脏,造成坏死性新月体性肾小球肾炎,还可侵犯肺脏、皮肤、关节、消化道等多个组织和器官[3]。
根据相关文献报道,不同病因的ANCA相关性血管炎肺脏受累的特点各不相同,MPA主要表现为肺部浸润影、弥漫性肺间质病变和弥漫性肺泡出血。本病例因「发热伴呼吸困难40余天」入院,患者肾功能正常,无皮肤改变,同时院外胸部CT提示双下肺间质性病变,患者入院后查ANCA为阴性,因此住院初期诊断不明确。但随着疾病的进展,我们发现以下特点:①肺部病变进展迅速;②患者尿常规有隐血、尿蛋白,但不能用肺部感染解释;③经过抗感染治疗,患者症状无明显改善,胸部CT提示双肺病变较前进展。在住院治疗过程中,随访ANCA并进行相关科室会诊,最终明确诊断。
MPA由于缺乏特异性的临床表现,且如果以肺部症状为主要表现而其它临床症状无特异性时容易误诊,尤其是合并肺部感染时,从而导致该病早期误诊率较高,预后较差。文献报道,MPA患者肺部损伤仅次于肾脏[4],Chen等[5]发现,65岁以上确诊的患者中,肺脏受累的比例显著高于65岁以下者。肺部的基本病理改变为肺毛细血管炎或坏死性肉芽肿性血管炎。
在临床上遇到下列情况需要考虑MPA的可能:
①发热、咳嗽、咳痰、咯血、呼吸困难,胸部影像学显示肺间质性改变,经痰培养、痰涂片找真菌、痰涂片找结核杆菌等检查已除外感染因素,特别是经过抗感染、抗结核治疗无效时;
②存在多系统受累,如肾脏、肺脏、皮肤、关节、神经等;
③血沉明显增快;如怀疑MPA可能,应积极行ANCA检查,以明确诊断。
目前,显微镜下多血管炎尚无统一的诊断标准,如出现多系统损害,肺部及肾脏受累或出现可触及的紫癜应考虑MPA的诊断,尤其是伴有核周型ANCA阳性者。肾活检及皮肤或其它内脏活检有利于显微镜下多血管炎的诊断,但部分患者需要排除感染性心内膜炎。文献报道,80%以上的MPA患者ANCA检测阳性,因此ANCA阴性者不能排除显微镜下多血管炎的诊断,建议行肾脏或其它组织活检[6]。
本例患者初始的ANCA检查阴性,考虑原因可能为:存在假阴性可能,ANCA针对的靶抗原有多种,常见的有MPO、PR3,但还存在其他ANCA亚型,因此血清ANCA阴性的血管炎不能完全排除存在其他类型ANCA的可能性[7]。但随着病程的进展,患者ANCA出现阳性,根据相关文献报道,ANCA的滴度通常与血管炎的活动度有关,在一定程度上可反映治疗效果[8,9]。本病例随访时发现,使用糖皮质激素及环磷酰胺药物治疗后,患者的ANCA滴度逐渐下降,与文献报道结果相符。
有学者认为,MPA患者,尤其是ANCA阴性患者的确诊需要依赖病理组织学检查[10]。但该患者住院期间存在呼吸衰竭,不宜行肾脏及肺脏活检,同时患者无皮肤病变,又不可行相对安全的其它组织活检。本例患者以发热、呼吸困难起病,在外院住院治疗效果欠佳,在我科初诊为「重症肺炎(医院获得性肺炎)」,经抗感染治疗无效,但我们通过病史特征、尿常规、胸部CT及ANCA等检查考虑MPA的诊断,通过给予患者糖皮质激素及免疫抑制剂治疗后患者症状明显缓解,ANCA滴度降低,ESR减慢,胸部CT好转,均支持显微镜下多血管炎的诊断。
MPA是一种全身多系统受累的疾病,临床表现复杂、多变,病情发展迅速,本病例首发症状为肺部感染,同时无机会完善病理学检查,给临床诊断带来困难。通过综合患者临床症状、ANCA检测结果及胸部CT给予临床诊断,并通过文献复习我们认为,对可疑患者应及时完善ANCA检查并注意监测结果变化,对MPA做到早发现、早诊断,及时用药,改善患者预后,减少死亡。
参考文献
1. Scott DG, Watts RA. Epidemiology and clinical features of systemic vasculitis. Clin Exp Nephrol 2013;17:607-10.
2. Smyth L, Gaskin G, Pusey CD. Microscopic polyangiitis. Seminars in respiratory and critical care medicine 2004;25:523-33.
3. Villiger PM, Guillevin L. Microscopic polyangiitis: Clinical presentation. Autoimmunity reviews 2010;9:812-9.
4. Eschun GM, Mink SN, Sharma S. Pulmonary interstitial fibrosis as a presenting manifestation in perinuclear antineutrophilic cytoplasmic antibody microscopic polyangiitis. Chest 2003;123:297-301.
5. Chen M, Yu F, Zhang Y, Zhao MH. Antineutrophil cytoplasmic autoantibody-associated vasculitis in older patients. Medicine 2008;87:203-9.
6. Chung SA, Seo P. Microscopic polyangiitis. Rheumatic diseases clinics of North America 2010;36:545-58.
7. Collins CE, Quismorio FP, Jr. Pulmonary involvement in microscopic polyangiitis. Current opinion in pulmonary medicine 2005;11:447-51.
8. Kuboshima S, Tsuruoka K, Shirai S, et al. [An autopsy case of microscopic polyangiitis complicated with pulmonary aspergilloma and cytomegalovirus pneumonia]. Nihon Jinzo Gakkai shi 2007;49:125-9.
9. Zhao MH, Lockwood CM. ANCA defines the clinical disease manifestations of vasculitis. Sarcoidosis, vasculitis, and diffuse lung diseases : official journal of WASOG / World Association of Sarcoidosis and Other Granulomatous Disorders 1996;13:221-6.
10. Kallenberg CG. The diagnosis and classification of microscopic polyangiitis. Journal of autoimmunity 2014;48-49:90-3.
作者:王苒 孙耕耘 - 安徽医科大学第一附属医院呼吸科
本文转载自订阅号「重症与康复」(ID:CriticalAndRehabCare)
原链接戳:病例集锦43 | 酷似医院获得性肺炎一例
本文完
排版:Jerry


