病例介绍
主诉
反复右侧胸痛伴一过性意识丧失9月。
现病史
患者9月前突发右胸背部持续烧灼样疼痛,VAS3-4分 ,伴出汗、乏力、一过性意识丧失 。查HGB 93 g/L→50g/L。超声:右侧胸腔内见大量液性暗区,有隔样回声;CT:右侧包裹性胸腔积液。对症支持治疗后好转,复查HGB水平回升;随访CT积液消失。
近日再次无诱因突发类似胸痛症状,伴大汗、乏力、意识丧失(约10秒),行液体复苏治疗后转入我院。
既往史及个人史
12年前年因眼眶肿物诊为「炎性假瘤」,服用激素(12片/d,每周减2片,服用时间共2月左右)治疗好转;
9年前因眼眶肿物诊为「双眼泪腺炎」,予激素治疗后好转(具体不详);
1年前出现口腔内自发血疱,伴皮肤散在瘀斑,于口腔医院行血疱活检,病理示:左颊粘膜活检,病变符合血疱;
个人史,月经史,家族史:无殊。
体格检查
血压:110 / 61mmHg;
贫血貌,双侧眼睑可见疤痕和淡黄色结节,颊粘膜可见一出血性囊泡;
听诊右下肺呼吸音减弱。
辅助检查
血液学检查
血常规:HGB 121g/L→71g/L→93g/L;WBC 6.23→4.79→4.16×10^9/L;PLT 435→230→181×10^9/L;
尿常规: BLD 80Cells/μl,RBC 330.0/μL;24h尿蛋白 0.10g;
生化:LDH 362U/L,Alb 35g/L,Cr(E) 48μmol/L;
凝血:PT 14.3s,Fbg 5.34g/L,APTT 30.4s,TT 18.7s, D-Dimer 3.40mg/L FEU;出血时间(BT)21 min↑;
ABG@RA:7.423/38.9/71.2/95.4%/HCO3-25.0/Lac1.9;
CRP 31.99 mg/L↑; ESR 118 mm/h↑; 感染:T-SPOT.TB(-);骨髓培养:需氧、厌氧、分枝杆菌均(-);痰病原学均(-);
肿瘤标志物:均阴性;
免疫:Ig系列:IgG 22.78-28.06g/L↑,IgM、IgA正常;血清IgG亚类测定:IgG4 17400 mg/L↑;补体、RF(-);ANA、抗ENA、抗GBM、ANCA、抗磷脂抗体2项(-);Coombs (-),冷球蛋白(-);
胸穿
暗红色血性液体伴血凝块;
胸水常规:细胞数 1.763 × 10^12/L, 白细胞5.74 × 10^9/L;单核细胞: 37.8%;
胸水生化:TP 154g/L,ADA 36.0U/L,Alb 118g /L,LDH 13995U/L,Glu 0.0mmol/L,TC 1.71mmol/L,TG 0.80mmol/L,Cl 97mmol/L;
影像学评估
胸主动脉CTA:胸主动脉及分支未见明显异常。双侧第8-11肋间动脉可见显示,膈动脉略有迂曲、增粗,未见对比剂外溢。腹部CT血管重建:(-)。
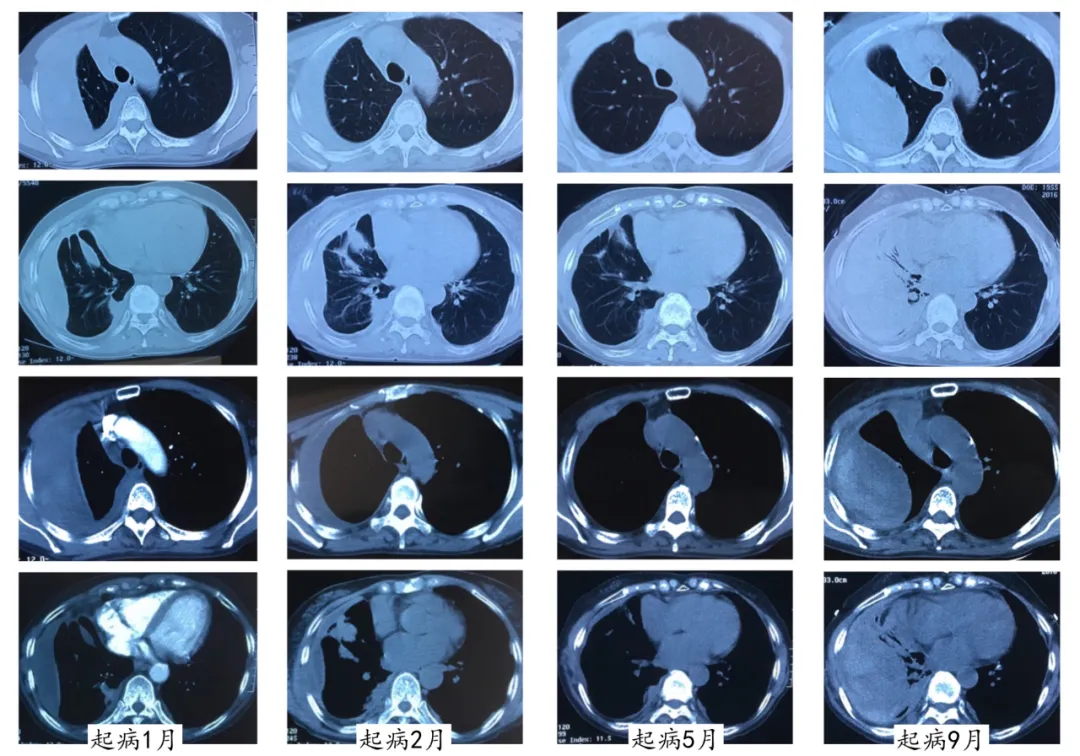
【图1】胸部CT变化。
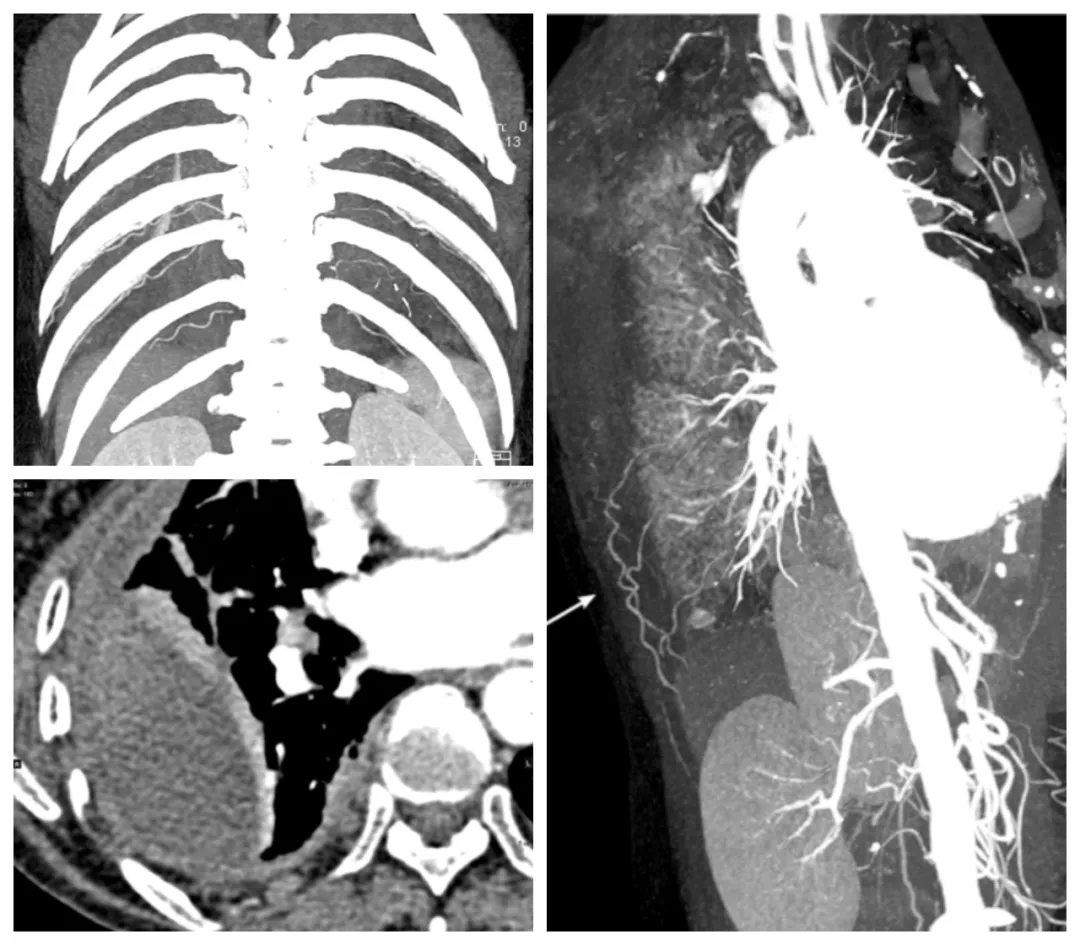
【图2】CT示右侧多个肋间隙内、右肺门、纵隔散在淋巴结,部分稍大
PET/CT:1.右侧胸膜不均匀增厚且代谢不均匀异常增高,不除外原发恶性病变可能,右侧包裹性胸腔积液。右锁骨上、纵隔(2R)双肺门代谢增高淋巴结,性质待定;2.右侧胸廓塌陷,纵隔右偏,右肺多发代谢稍增高斑片、索条,考虑炎性病变。肋骨病变:未见明显骨膨出、骨破坏等表现。
临床诊断
1.目前自发性血胸的诊断的原因考虑为那种原因引起?(单选)
- A 血管性病变
- B 肿瘤性病变
- C 感染性病变
- D 出凝血异常
- E 其他
2.下一步采取的诊治措施是?(单选)
- A 胸腔镜探查,胸膜活检
- B 胸部血管造影,可疑血管栓塞
- C 胸腔置管充分引流,胸水送检病原
- D 对症支持治疗,观察病情变化
进一步检查
右侧胸膜活检:沿第7肋上缘直切口,切除第7肋约5cm,见胸膜增厚明显,白色致密,无脓液,与脏层胸膜黏连紧密,切除增厚胸膜约1*3cm,同时切除肋间淋巴结送检。
病理结果:
肋间淋巴结 :淋巴结肿大,滤泡增生,结合免疫组化考虑为IgG4相关性淋巴结病变. 免疫组化结果:IgG4/ IgG(>40%) ,IgG4(>50个/HPF);
胸膜病理:胸膜组织显慢性炎,见淋巴细胞浆细胞浸润,免疫组化结果:IgG4/ IgG(>40%) ,IgG4(>50个/HPF);
眼眶涎腺:组织显慢性炎,其内见大量淋巴细胞浆细胞浸润,伴淋巴滤泡形成及纤维组织增生,静脉管壁增厚,管腔狭窄,结合免疫组化考虑为IgG4相关涎腺炎;免疫组化:IgG4/ IgG(>40%) ,IgG4(>100个/HPF)。
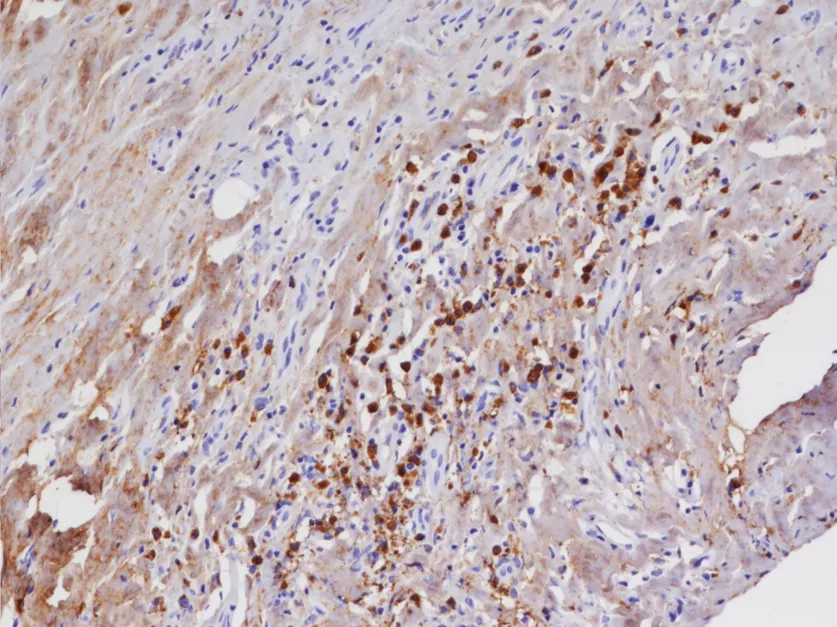
【图3】胸膜活检病理示淋巴细胞浆细胞浸润。IgG4免疫组化(x100)示IgG4>50个/HPF,IgG4/IgG>40%
最终诊断
IgG4相关疾病
治疗与转归
予泼尼松60 mg qd×4周,之后逐渐减量。
患者眼睑肿胀及眶周皮下青斑消失,胸腔内积血吸收,纵隔及肋间淋巴结明显缩小。复查CRP, ESR, BT均恢复正常,IgG4水平由14700mg/L下降至2700mg/L。患者随访2年,未再出现血胸表现。
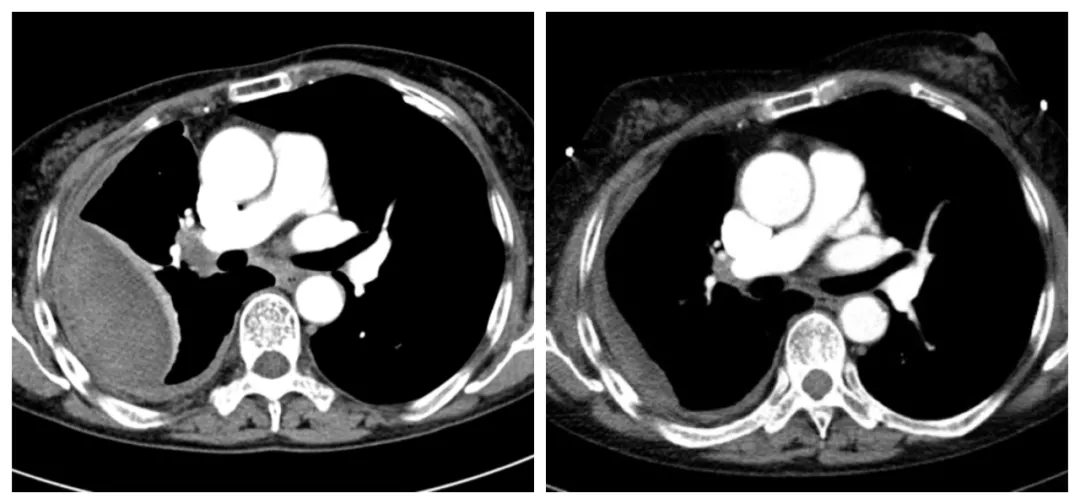
【图4】术前(左)与术后3月随访(右)胸部CT
讨论
IgG4相关疾病
免疫球蛋白4相关疾病(IgG4-RD)是一组由免疫介导的疾病,可累及包括唾液腺、眼眶软组织、纵隔、肺、胸膜、淋巴结、大动脉、胰腺、眼睛、甲状腺等器官。血清IgG4水平的升高是其特征之一,明确的诊断取决于活检和组织病理学结果。常见的病理学特征为富含IgG4阳性浆细胞的致密性淋巴浆细胞浸润,可见不同程度的胶质纤维化和闭塞性静脉炎。
IgG4相关疾病肺部受累
IgG4相关的肺部疾病可能无症状,或伴有咳嗽,呼吸困难、咯血、胸痛等症状。其影像特征可以为结节性、支气管血管性、磨玻璃性和肺泡间质性。胸膜增厚和胸腔积液等胸膜受累有报道较少见。
本例分析
本例患者中,复发胸痛、短暂性晕厥、低血压、血性胸腔积液、血色素下降均支持自发性血胸的诊断,问题的关键是自发性血胸的原因。自发性血胸不常见,其病因包括血管破裂、动静脉畸形、恶性肿瘤浸润、抗凝药物使用、肺梗塞以及血友病等血液学异常。经过仔细的病史记录和诊断评估(血液检查,CTA,PET-CT等)后,没有发现上述原因导致自发性血胸的证据。
另一方面,患者有颜面部结节性病变表现,血IgG4显著升高,右侧胸膜、淋巴结活检病理符合IgG4-RD。根据以下几点,我们推测IgG4-RD是血胸的原因:
诊断思路
(1)血胸之前数年就出现了IgG4-RD的症状和体征。
(2)仔细评估没有提示其他导致自发性血胸的原因。
(3)仔细检索文献,并进行多学科讨论后,无法找出一种同时导致血胸和IgG4-RD的疾病。
(4)邻近血肿的结构(胸膜)有IgG4-RD的明显表现,并且发现了小血管受累的证据。
作者介绍

范俊平
医学博士,2011年毕业于北京协和医学院临床医学八年制专业。同年起于北京协和医院内科接受并完成住院医师培训,2015年至2016年担任内科总住院医师。具备扎实的内科基本功,熟练掌握呼吸科常见疾病的诊治。
文字来源:范俊平、徐燕;版面负责:孙雪峰;版面编辑:张硕
本文转载自订阅号「协和呼吸」
原链接戳:难以捉摸的血性胸水(下)| 病例拾萃[24] · 协和呼吸


