摘要
大动脉炎(Takayasu′s arteritis,TA)是指主动脉及其主要分支的慢性进行性非特异性炎症,病变多见于主动脉弓及其分支,肺动脉及冠状动脉亦常受累。对于累及肺动脉多以狭窄为其主要表现,可出现继发性肺动脉高压,目前经皮腔内血管介入技术是其治疗的一条新的途径,但一侧完全闭塞,另外一侧严重狭窄治疗难度高,风险大,需要恰当的治疗策略才能尽量减少术中及术后并发症。现将广州医科大学附属第一医院近期成功救治的1例大动脉炎引起左侧肺动脉完全闭塞,右侧肺动脉严重狭窄的患者治疗策略报道如下,以期提高对此类患者治疗的成功率。
患者男,40岁,2015年出现咳嗽,步行上三楼出现气促,曾就诊于当地医院考虑肺部感染,治疗(具体不详)后气促仍反复出现。
2017年10月患者运动耐量进一步降低,步行上二楼即出现气促,先后在多地就诊,于外院行右心导管及肺动脉造影检查,提示肺动脉高压,左肺动脉闭塞,右肺动脉明显狭窄。肺动脉压力为91/23 mmHg(1 mmHg=0.133 kPa),平均压47 mmHg,给予泼尼松40 mg,1次/d,环磷酰胺0.4 g/2周,抑制炎症;瑞莫杜林+西地那非25 mg,3次/d+波生坦62.5 mg,2次/d,控制肺动脉压;利伐沙班20 mg,1次/d,抗凝治疗,症状无缓解,于2018年1月2日就诊于广州医科大学附属第一医院。
考虑本例患者为大动脉炎所致肺动脉狭窄,靶向药物治疗无效,于2018年1月8日排除相关检查禁忌证后,于局部麻醉+心电监护下行右心导管检查+肺动脉造影+球囊扩张术,球囊扩张时患者突然坐起,意识丧失,考虑阿斯综合征,遂停止扩张,维持心电监护,复查X线胸片未见异常,术后患者恢复良好。于3月20日、4月18日2次行球囊扩张术治疗,术后患者气促、腹胀症状明显缓解,但此后未规范治疗。
2018年12月患者再次气促加重,床上稍活动即气促、腹胀,进食困难,双下肢轻度凹陷性水肿,再次入院治疗。CT肺动脉造影提示肺动脉多发性大动脉炎,右肺动脉干远端局限性狭窄(重度),右上肺动脉、左肺动脉主干闭塞,继发肺动脉高压(图1),于2019年1月8日再次行右心导管检查+肺动脉造影+球囊扩张术,术中发现左肺动脉主干闭塞,尝试采用超滑细导丝均未能通过。术中测主肺动脉压为87/41(58) mmHg,右肺动脉狭窄近端压力为87/26(54)mmHg,右肺动脉狭窄远端压力为25/18(23)mmHg,远近端平均压差31 mmHg,球囊扩张术后压差降为16 mmHg。鉴于本例患者单纯球囊扩张后右肺动脉主干狭窄仍存在,左肺动脉干闭塞、右肺动脉干狭窄(重度)导致继发性肺动脉高压且合并右心功能衰竭,符合肺动脉大支架置入术适应证,遂考虑行经皮肺动脉支架置入术。考虑术前患者因支气管扩张出现咯血,每日咯血总量为200~250 ml,拟行支气管动脉栓塞术。
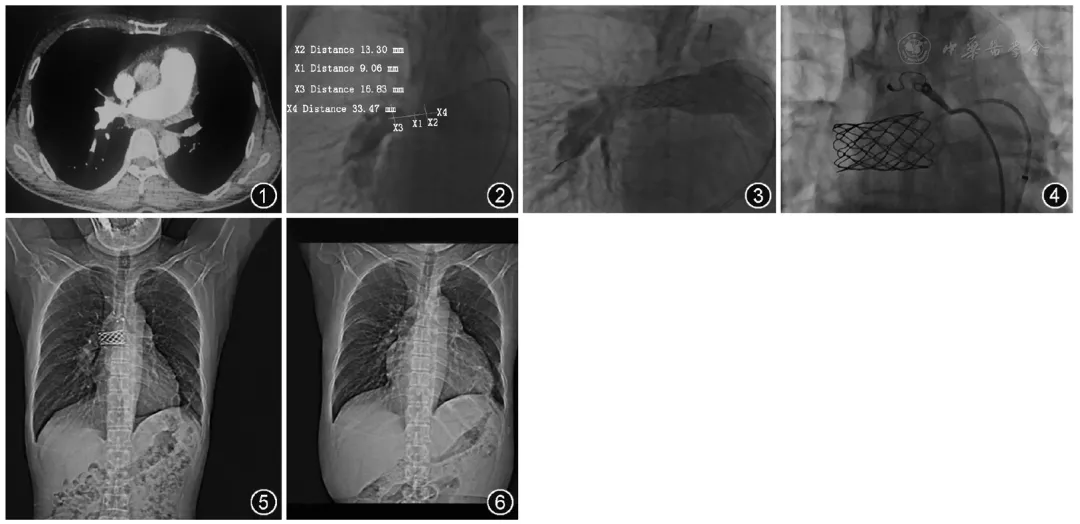
【图1】CT肺动脉造影提示肺动脉多发性大动脉炎,右肺动脉干远端局限性狭窄(重度),右上肺动脉、左肺动脉主干闭塞,继发肺动脉高压
【图2】肺动脉造影提示左肺动脉闭塞,右肺动脉干近端明显狭窄,呈现鸟嘴状,血流缓慢,最窄处直径约9.06 mm,右肺动脉主干近端直径约13.30 mm,远端直径约16.83 mm
【图3】肺动脉支架植入术后测主肺动脉压66/25(40)mmHg(1 mmHg=0.133 kPa),右肺动脉狭窄近端压力46/15(26)mmHg,远端压力42/15(25)mm Hg,远近端无压差
【图4】完成支架植入术后,于病变处行支气管动脉栓塞术,防止支架后血流量增大后导致出血
【图5,6】术后复查X线胸片(2019年2月22日,图5),可见心脏较前缩小(2019年1月17日,图6)
2019年1月25日患者在全身麻醉气管插管下穿刺股静脉以及右股动脉,行肺动脉造影,结果显示左肺动脉闭塞,右肺动脉干血流缓慢,右肺动脉干近端明显狭窄,呈鸟嘴状,最窄处直径为9.06 mm,右肺动脉主干近端直径为13.30 mm,右肺动脉主干远端直径为16.83 mm (图2)。沿导丝送入Numed 45 mm覆膜球囊扩张支架及Numed 20 mm双球囊导管进行支架置入术,同时另一侧血管鞘送入导管至右肺动脉远端,在扩张过程中,向球囊远端肺动脉注射自体血液(采集自患者心房,球囊扩张前给予肝素抗凝),防止血流中断。术后肺动脉造影提示右肺动脉狭窄段扩张至直径13.76 mm,术后测主肺动脉压为66/25(40)mmHg,右肺动脉狭窄近端压力为46/15(26)mmHg,右肺动脉狭窄远端压力为42/15(25)mmHg,远近端无压差,左心房压力为8 mmHg(图3)。因患者存在咯血,行支气管动脉造影,可见右肺上、中叶支气管动脉迂曲,完成支架植入术后同时于病变处行支气管动脉栓塞术(图4)防止支架后血流量增大后导致出血。术后患者胸闷、气促明显好转,无腹胀无咯血等不适,复查胸片(图5)可见心脏较前缩小(图6),生活质量明显提高,预后良好。
讨论
大动脉炎临床罕见,是一种慢性大血管性血管炎,主要影响主动脉及其主要分支和肺动脉,多见于年轻女性,男女比例约为1∶3,文献报道肺动脉受累为40%~100%(平均56%)[1]。国内报道约50%头臂动脉、胸腹主动脉、混合型均可合并肺动脉受累,单纯肺动脉受累极其罕见[2]。本例患者表现为右肺动脉主干狭窄伴左肺动脉闭塞,由于重要部位的血管狭窄,尽管已使用3种降低肺动脉高压靶向药物治疗,但右心衰竭症状仍明显,只有解决肺动脉主干的梗阻问题才是治疗的根本。文献报道肺血管重度狭窄时需考虑进行有创性治疗,如支架置入或血管扩张术等,减低肺动脉压力[3,4],然而介入治疗难度高,风险大,相关报道较少。针对本例患者,我们总结治疗策略如下。
1介入血管选择
肺动脉造影提示左侧肺动脉完全闭塞,尝试采用超滑细导丝均未能通过,血管腔内方法无法恢复血流。请心外科会诊认为闭塞时间较久而且基础疾病大动脉炎外科腔外恢复血流风险高,成功率低不建议行外科治疗。右侧肺动脉严重狭窄,但是导丝可以通过,因此选择介入下恢复右侧肺动脉血流是改善右心衰竭的唯一方法。
2介入扩张策略
本例患者病程较长,影像提示左心房内血流明显减少,左心房较小。如果一次完全扩张大量血液回流入左心房,将导致左心房压力明显升高,出现肺水肿、左心功能衰竭。针对本例患者特点,采取分次球囊扩张逐步恢复血流,待左心系统逐渐适应后完全扩张后置入支架,共进行4次球囊扩张并最终完全扩张后置入覆膜支架,全程未发生肺水肿。最后一次扩张置入支架时,为避免肺水肿发生,已做好房间隔穿刺的备案,若支架置入术后患者左心房压力明显增高,拟行房间隔造口术。此外,患者肺动脉闭塞后肺组织供血减少,支气管动脉发生代偿,出现扩张迂曲,多次住院均有咯血症状,为避免术后发生大咯血,支架置入后给予病变支气管行动脉栓塞术。术后随访1年患者再无出现咯血,分析原因可能是右肺动脉血流改善后支气管动脉代偿增生减少,体肺分流减少。
3介入支架选择
由于术前影像学发现右肺动脉狭窄近端不光滑考虑合并近端血栓形成,采用覆膜支架避免附壁血栓脱落发生肺栓塞。另外扩张直径较大,为避免血管撕裂破裂或小的渗漏采用覆膜支架可以避免术后出血。
本例患者的特殊之处在于,其严重狭窄的右侧肺动脉为右心唯一排血通道,在送鞘以及球囊扩张时极易发生阿斯综合征,采用球囊扩张同时经过狭窄远端自体输血方法,不至于完全阻断右肺动脉血流[5],疗效较好。最后一次球囊扩张并支架置入,为避免置入支架时位置变化术中采用全身麻醉方式,确保手术顺利进行。
* 参考文献(略)
作者:蔡彦 陈海明 李杰英 洪城;单位:广东省中医院 呼吸疾病国家重点实验室 广州医科大学附属第一医院 广州呼吸健康研究院
文章来源:中华结核和呼吸杂志2020,43(8):702-703
(DOI:10.3760/cma.j.cn112147-20191007-00664)



