
典型病例回顾
李XX,男性,62岁,北京市人,主因「间断胸闷、呼吸困难30余年,加重伴双下肢水肿4天」入院。
患者30余年前因间断胸闷、呼吸困难,伴咳嗽,偶咯血,诊断为支气管扩张,每年于冬季加重并输注抗感染和止血药物可好转,期间患者运动耐量逐渐下降,爬1~2层楼需休息。
3年前伴间断双下肢水肿,不规律自服利尿药物治疗。
4天(2016-08-12)前无明显诱因出现胸闷呼吸困难,眼睑和四肢水肿,口服利尿剂未缓解,伴腹胀、腰痛,躯干及上肢皮疹,尿量少于200ml/日。
2天(2016-08-14)前就诊于我院急诊,胸腹部CT示:双肺多发支气管扩张合并感染,心包及双侧胸腔积液。诊断:支扩合并感染,心功能不全,予利尿、化痰平喘、抗感染、抗过敏等治疗,症状无缓解,2016-08-16凌晨出现喘憋加重,意识水平下降,SPO2 70%,急查血气为Ⅱ型呼吸衰竭,遂气管插管接有创呼吸机辅助呼吸,转ICU进一步诊治。
既往:40年陈旧性肺结核病史,左眼外伤摘除术后假体植入;
查体
T 37.0℃,P 95次/分,R 20次/分,Bp 86/61mmHg。镇静状态,昏睡,时有躁动,左眼假体,右侧瞳孔直径2mm,对光反射减弱,睑结膜水肿。桶状胸,双肺弥漫干湿啰音,双下肢轻度水肿。
辅助检查示
血常规+CRP+PCT:
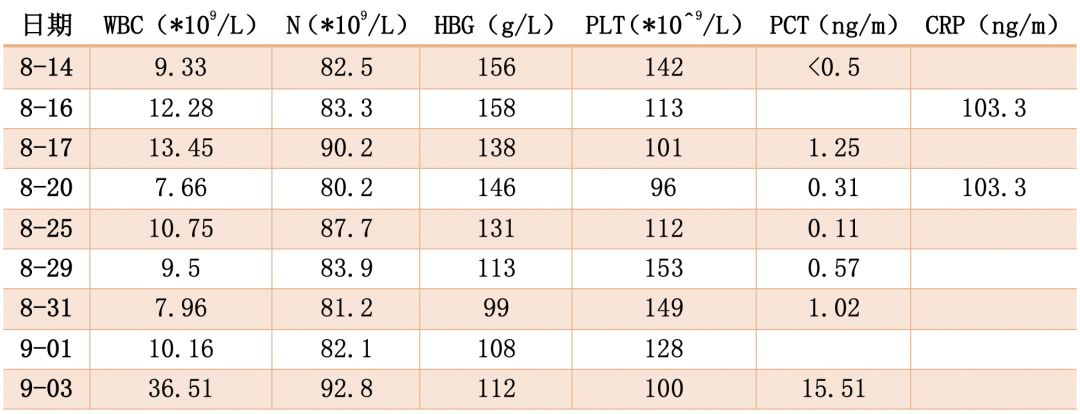
血气分析:
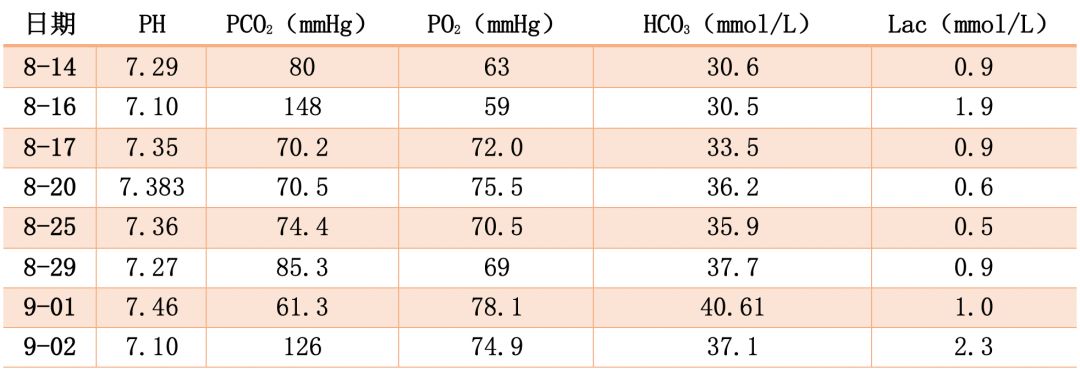
心梗五项:
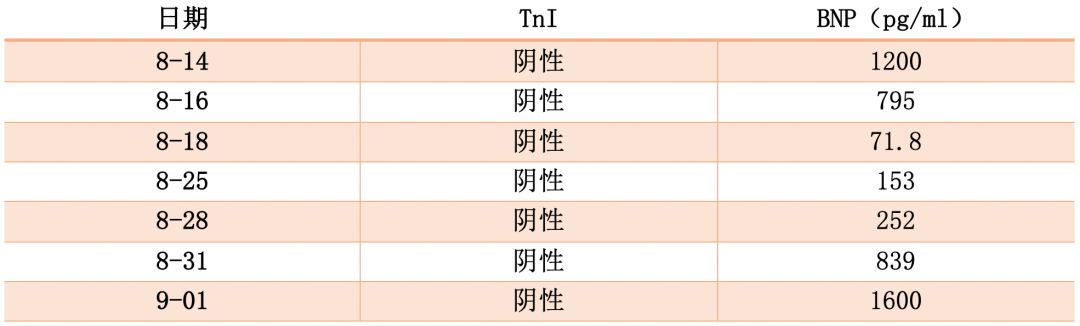
2016-08-15肝肾功:ALT 114IU/L,AST 57IU/L,ALB 26g/L,UA 698umol/L。
2016-08-14胸腹部CT:双肺多发支气管扩张合并感染。双侧胸膜轻度增厚,心包及双侧胸腔积液。左肾囊性灶。腹盆腔积液。下腔静脉粗,请结合临床排除心功能不全可能。腹主动脉硬化。
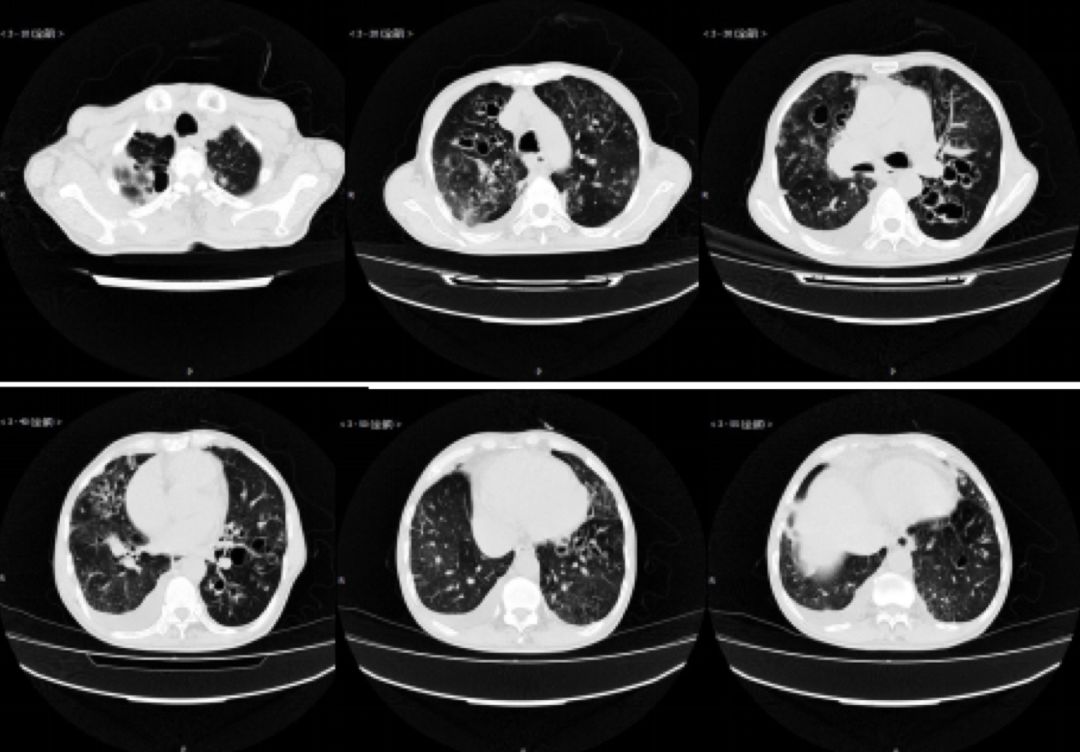
2016-08-19胸部CTPA:右肺上叶前段及左肺舌段急性肺栓塞可能性大。双肺多发支气管扩张合并感染。右心增大,肺动脉增宽。右肺下叶小结节,建议复查。双侧胸腔积液,双下肺部分膨胀不全。
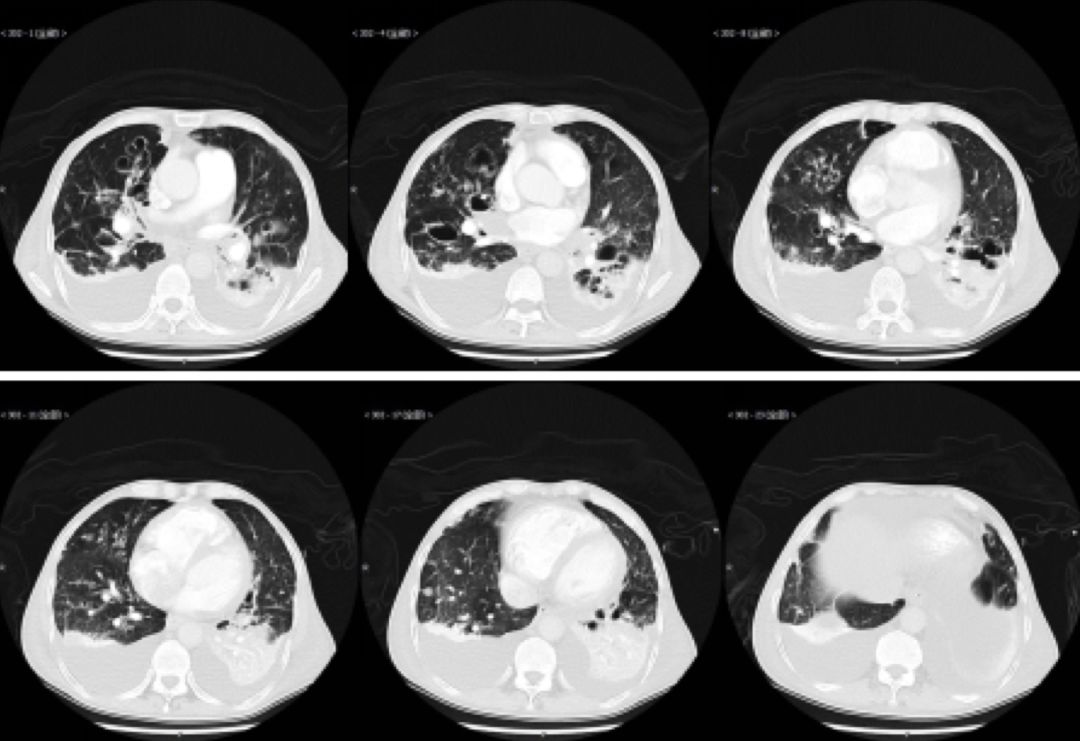
2016-8-29胸部CT:双下肺实变,心包及双侧胸腔积液。
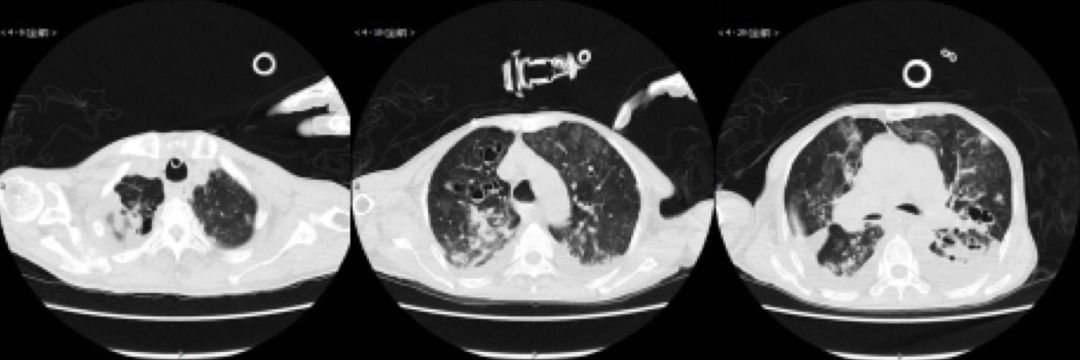
2016-08-16气管镜下所见:气管隆突锐利,各肺段支气管可见较多黄白色黏痰,左下肺基底段及右肺中叶犹著,粘膜充血水肿明显,未见新生物,充分吸痰,并于右肺中叶灌入生理盐水60ml,回收35ml,送检细胞、病原学检查。
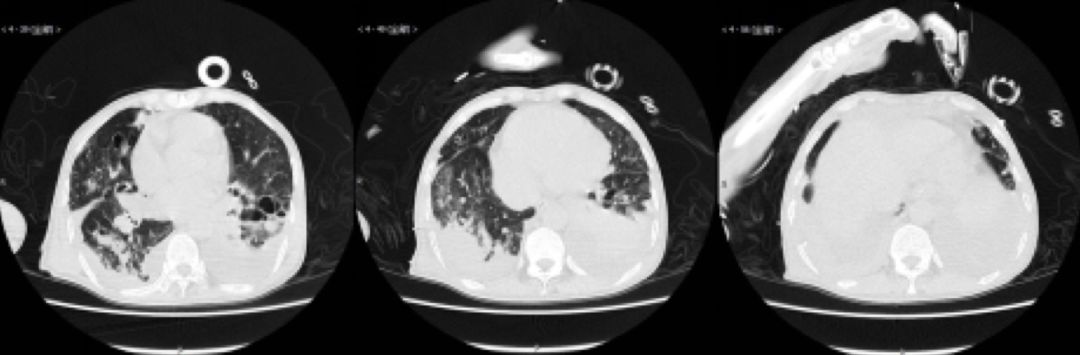
2016-08-25气管镜下所见:气管隆突锐利,各肺段支气管开口处狭窄,可见较多黄白色黏痰堵塞,粘膜充血水肿明显,未见新生物,充分吸痰送细菌涂片及培养、真菌涂片及培养。于右肺中叶行支气管肺泡灌洗,注入0.9%氯化钠注射液20ml,回收黄白色浑浊肺泡灌洗液约15ml,灌洗液分送病原学、GM试验等。
2016-9-1气管镜下所见:气管隆突锐利,左肺下叶各段支气管开口可见较多黄色粘稠分泌物溢出管腔,吸引后管腔尚通畅,余各叶段支气管粘膜略充血水肿,右肺各叶段支气管开口通畅,粘膜略充血水肿,余未见明显异常。
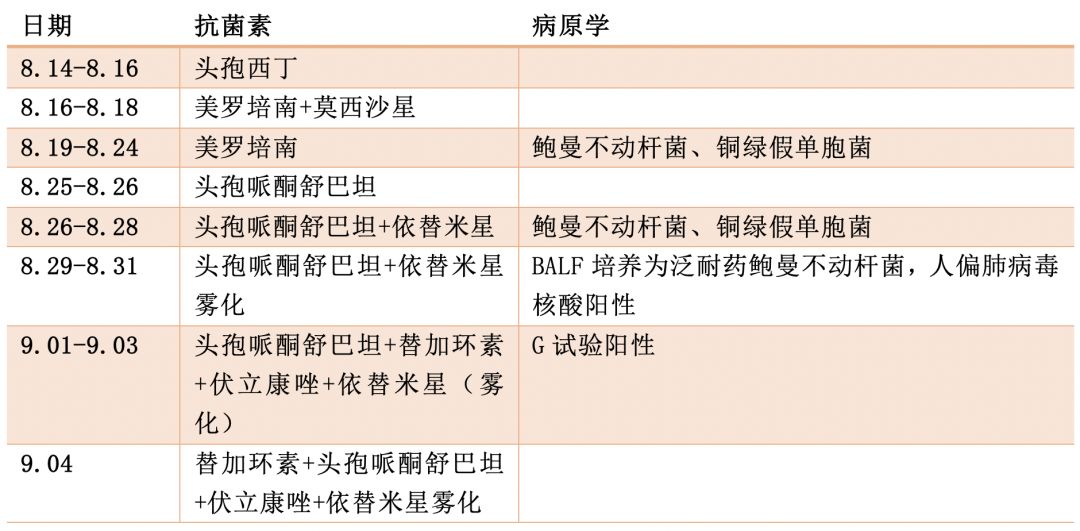
抗感染药物使用情况
诊治经过
患者8月16日至8月21日出现发热,Tmax38.3℃经治疗后体温正常,痰量减少,8月25日再次发热,Tmax39.0℃,痰多,血氧饱和度下降,BALF病原学为泛耐药鲍曼不动杆菌和人偏肺病毒核酸阳性,根据病原学结果调整抗生素后体温下降,但病程中合并肺栓塞、消化道出血、多脏器功能衰竭……
入院后诊断
1、支气管扩张合并感染;2、感染性休克;3、Ⅱ型呼吸衰竭;4、重症肺炎;5、肺源性心脏病;6、真菌感染;7、肺性脑病;8、肺栓塞;9、急性肾损伤;10、消化道出血;11、凝血功能异常;12、双侧胸腔积液;13、心包积液;14、陈旧性肺结核;15、肾囊肿;16、低蛋白血症;17、肝功能异常
经积极调整抗感染治疗方案及反复气管镜吸痰、体位排痰、CRRT、输血、免疫球蛋白等抢救治疗,患者最终因感染性休克死亡。
讨论和文献回顾:这种呼吸道病毒感染难以鉴别,如何通过影像等特征把握先机?
人偏肺病毒(HMPV) 是副黏病毒科肺病毒亚科偏肺病毒属中第一个对人类致病的病毒,其为有包膜的单负链RNA病毒。2001年,vandenHoogen对呼吸道感染住院儿童患者的鼻咽部分泌物标本进行病毒分析发现,其与偏肺病毒属的核昔酸序列同源性达 66%,并将该病毒定为偏肺病毒属的新成员,命名为HMPV。HMPV颗粒呈多形性、球状形或丝状形,其中球状形颗粒尺寸有变化,平均直径 209nm,丝状形282nmx62nm,包膜突起13~17nm,核壳体平均直径17 nm,核壳体长度<200~1000nm。病毒还具有融合基因蛋白、核蛋白和粘连蛋白,其中基因蛋白具有抗原决定簇,是疫苗研制的着眼点,HMPV感染进入细胞也是通过基因蛋 白调节的膜融合方式。HMPV有A、B两个基因型和A、AZ、B、BZ四个亚型。人群对两种基因型无交叉免疫力 [1]。
流行病学
全球均有发病报道,HMPV感染可为全年散发,但大多有明显季节性,美国、亚洲和欧洲的流行季节在冬春季。HMPV可感染各年龄人群,易患对象是婴幼儿、免疫抑制人群及老年人。可单独感染或与其它病毒、细菌合并混合感染。HMPV感染后可导致约50%的实体器官移植术后患者出现肺炎。HMPV感染亦可发生在慢性阻塞性肺疾病人群,导致急性加重。在有肺部或心血管疾病和免疫缺陷的老年患者,HMPV多可引起重症肺炎和急性呼吸窘迫综合征 [2]。
临床特征
HMPV临床表现很难与其他呼吸道病毒感染区别,临床表现:咳嗽、咳痰、鼻炎、呼吸困难、 喘息、发热、咽痛、结膜炎等,成人感染HMPV后引起的疾病与儿童相似,HMPV感染引起呼吸困难多发生于65岁以上老人。在一个七年的回顾性研究中 [2] 发现HMPV的检出率约为5.6% (850/15,311),其中579例患者为肺炎患者,免疫功能正常人群的肺炎患者比例为72.5%(333/459)高于免疫功能低下人群 (63.1%, 246/390)(p = 0.003)。23.9%患者同时并存其他的病原体感染, 其中血液肿瘤患者和长期糖皮质激素应用宿主并存其他感染率最高可分别达(32.8%, 19/58)和(32.2%, 29/90) 。57.1%的患者并存细菌感染。高龄,吸烟和糖尿病是HMPV导致肺炎的危险因素。
影像学特征
在CT表现下,76%的肺炎患者合并双肺病变。其中69%的患者合并小叶中心性结节,79%的患者合并磨玻璃影,43%的患者合并肺实变,45%的患者合并大结节,88%的患者可出现支气管壁增厚,其次为纵隔淋巴结肿大(27%)和胸腔积液(22%)则不常见。免疫功能低下患者的累及肺叶数目更大,胸腔积液发生率更高 [2]。
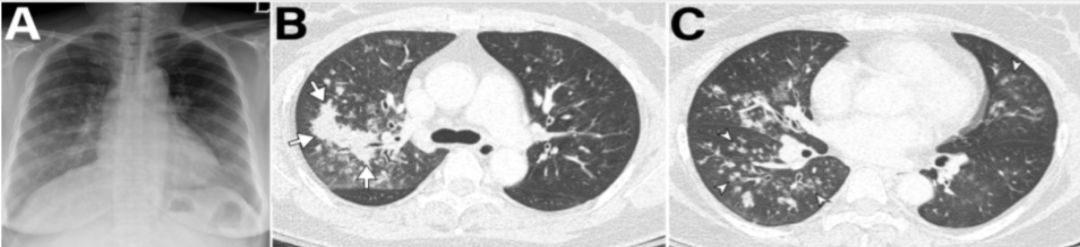
【图1】此患者为55岁无免疫功能低下的HMPV肺炎患者,CT可见双肺多发的磨玻璃结节,结节实变以及支气管壁增厚。5天后患者影像好转。
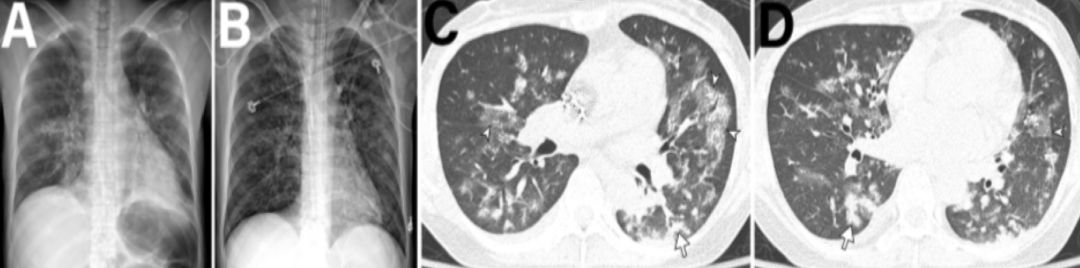
【图2】此患者为38岁的肝移植术后合并HMPV患者,因呼吸困难给予机械通气治疗,由CT可见双肺多发的支气管周围结节浸润,多灶性支气管周围结节实变、磨玻璃样阴影、不规则小结节以及少量双侧胸腔积液。患者服用利巴韦林和预防性抗菌药物,10天后症状好转出ICU。
HMPV致病机制
HMPV进入、感染细胞主要通过胞吞作用,抑制细胞的胞吞作用以后,HMPV的感染率可下降。MPRSS2(一种跨膜丝氨酸蛋白酶)在人肺的上皮细胞中有表达,可以有效的促进感染细胞对F蛋白分解,为HMPV 的感染、复制提供了有利条件,而YuruLiu [3] 等也证实HMPV可持续潜伏于肺部,经糖皮质激素治疗后可被激活而再次感染上皮细胞,这可能是HMPV导致慢性疾病如喘息、哮喘等的一个机制。HMPV感染肺组织后,肺泡的组织学改变表现为 H型上皮细胞增生、细胞核染色质浓染及肺泡弥漫性破坏;电镜下可见透明膜形成 [4]。
病毒检测
HMPV的实验诊断方法有病毒分离、血清学诊断、RT-PCR(逆转录-聚合酶链式反应)、酶联免疫扩增杂交分析等。RT-PCR敏感性高且能早期诊断,是目前广为推荐并应用的方法。
治疗和预防
缺乏针对HMPV感染特效的治疗手段,目前治疗多为支持治疗,有利巴韦林和干扰素(rIFN)、静注免疫球蛋白治疗有效的相关报道。目前HMPV疫苗有减毒活疫苗、病毒载体疫苗、灭活疫苗、亚单位疫苗、DNA疫苗、病毒样颗粒疫苗都在研制中,尚无商品化疫苗问世。
预后
在造血干细胞移植术后患者可出现HMPV导致的上呼吸道感染或下呼吸道感染,病死率高达60%。最近的一篇meta分析指出造血干细胞移植术后合并HMPV感染的总体死亡率在6% ,合并肺炎的死亡率为27%。在Hyun的回顾性研究中指出HMPV感染总的病死率为5.5%,造血干细胞移植术后为22.2%,免疫功能正常人群为3.5%,而实体器官移植术后为0%。30天住院病死率的独立预测因素为吸烟,低的BMI指数以及免疫功能低下(不包括实体器官移植)[2]。Choi SH指出重症的HMPV肺炎跟流感病毒肺炎的死亡率无统计学差异(30-day mortality: 24.0% vs. 32.1%,p=0.30;60-day mortality: 32.0% vs. 38.5%, p = 0.43)。而无论对于无免疫功能低下组(60-day mortality: HMPV 25.6% vs. IFV 31.1%, p = 0.55)还是免疫功能低下组(60-day mortality;HMPV 54.5% vs. 54.3%, p = 0.99)的60天病死率均无统计学差异 [5]。
经验教训
本患者合并支气管扩张、肺心病、肺栓塞,虽然经积极支持治疗及免疫球蛋白治疗仍持续恶化,最终因感染性休克死亡。在临床中遇到经抗感染治疗无效,且影像学有磨玻璃、结节实变等征象时应该考虑有无HMPV感染并行核酸检查,同时积极对症支持治疗。未来疫苗问世后可针对易感人群接种,降低发生重症肺炎的可能。
参考文献
[1] 过依.人偏肺病毒研究进展[N].上海交通大学学报(医学版)2007,27(2) :238
[2] Koo HJ, Lee HN, Choi SH,et al. Clinical and Radiologic Characteristics of Human Metapneumovirus Infections in Adults, South Korea. Emerg Infect Dis 2019;25(1):15-24.
[3] 刘爱玲,谭辉赞,陈明艳.人偏肺病毒的国内外研究现状[J].现代检验医学杂志2013,28(1):97
[4] 苏渊.人偏肺病毒感染[A].全军第十一届儿科专业学术会议暨第四次全国儿科热点会议[C].2010: 54
[5] Choi SH, Hong SB, Huh JW et al. Outcomes of severe human metapneumovirus-associated community-acquired pneumonia in adults. J Clin Virol 2019; 15; 117:1-4.
作者介绍

王兴萍
学士,贵州六盘水六枝特区人民医院内二科副主任医师,黔医计划中日友好医院呼吸与危重症专修医师,参与六盘水市市级科研1项,参与六枝特区县级科研1项,发表文章5篇,致力于呼吸感染、慢性阻塞性肺疾病、哮喘等肺疾病的研究。

李丽娟
博士,中日医院呼吸与危重症医学科二部主治医师,CHINA-CHEST PCCM专科医师;重点研究方向为下呼吸道病原学诊断技术和免疫低下患者肺部感染。长期致力于急性呼吸道感染及新发突发呼吸道传染病关键科学问题的研究。


