
男性,76岁,以「咳嗽、气短1年余,乏力、纳差3个月,发现背部及双上肢包块伴间断发热3天」为主诉于2018年4月3日入院。
第一次住院(2017年3月22日)
患者于第一次入院前2个月出现咳嗽咳痰,为黄色粘痰,量多,自觉发热,体温未测,不伴寒战、畏冷。自行口服罗红霉素、扑热息痛、感冒药10天,体温恢复正常,咳嗽咳痰明显缓解后停药。 半个月前患者因饮水呛咳后出现咳嗽,为持续性干咳,无痰,伴胸闷,活动后气短,自行口服止咳药、罗红霉素,症状呈进行性加重。于当地医院完善胸部CT:提示双下肺炎症。
既往史:胆囊结石胆囊切除术10年。否认高血压、冠心病、糖尿病等慢性疾病病史。
个人史:否认吸烟和嗜酒史,否认毒物及特殊化学物品接触史。
婚育史:已婚,配偶及子女体健。
家族史:否认家族遗传病史。
查体:双肺底可闻及少量细湿啰音。
胸部CT(2017-3-22)

现场点评
> 中国医科大学附属第一医院PCCM学员马江伟大夫:
总结病例特点,患者老年男性既往基本健康,第一次入院前以咳嗽咳黄痰伴发热起病,对症治疗后好转。第一次入院前半月因饮水呛咳后再次出现咳嗽并出现气短,对症治疗效果不佳。肺部CT提示双肺下叶实变影,周围少量渗出。首先还是考虑感染所致肺部病变,因患者存在呛咳病史,需考虑覆盖除社区感染常见致病菌外的厌氧菌。必要时可考虑气管镜及经皮肺穿刺等有创检查,进一步明确病变性质。
经支气管镜右肺下叶基底段TBLB病理:(右下肺):间质纤维化伴炎细胞浸润。

现场点评
> 中国医科大学附属第一医院病理科李庆昌主任:
从图示病理切片,可见存在肺泡结构,肺泡间隔轻度增宽,伴轻度纤维化及少量淋巴细胞浸润,肺泡腔内未见纤维化及巨噬细胞增生,缺乏特异性改变,考虑病理诊断为肺间质轻度纤维化伴淋巴细胞浸润。
诊断及治疗
机化性肺炎可能性大,予莫西沙星0.4日一次静点,同时予糖皮质激素治疗。
患者咳嗽、气短症状明显缓解,于2017年4月25日复查肺CT,提示肺部病变明显吸收。
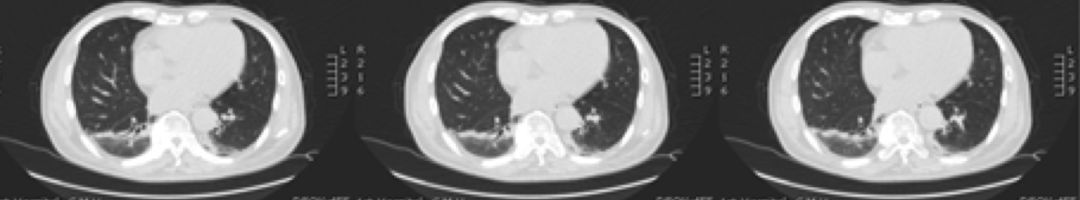
现场点评
> 中国医科大学附属第一医院PCCM学员宋丹丹大夫:
经抗感染及激素治疗后,患者咳嗽气短症状好转,可以从两个方面考虑,第一患者为感染所致肺部改变,经抗感染治疗后病灶有所吸收,第二非感染因素,患者出院后未经抗感染治疗,仅应用激素治疗,患者症状改善明显,肺部影像学基本吸收。
> 中国医科大学附属第一医院PCCM科王赞峰副主任医师:
患者现仍不能除外呛咳后误吸所致肺部病变,有可能为继发的机化性肺炎改变。
患者2017年4月25日~2017年12月29日期间,曾经两次自行停用糖皮质激素治疗,出现咳嗽气短症状及肺部影像学的加重,于门诊加用糖皮质激素后症状及影像学再次好转。
2017年7月17日自行停用激素一个月后,肺部CT:

继续口服激素后,复查肺CT(2017年10月18日)

现场点评
> 中国医科大学附属第一医院PCCM学员李文扬大夫:
患者停用激素后肺部病变部位出现变化,即病灶出现游走,病灶还存在双肺多发、多态性等特点,激素治疗效果好,停用后出现复发,符合COP的临床和影像学特征。为明确诊断,必要时可考虑再次行气管镜等有创检查。
第二次住院(2017年12月15日)
患者自行停用半个月的激素
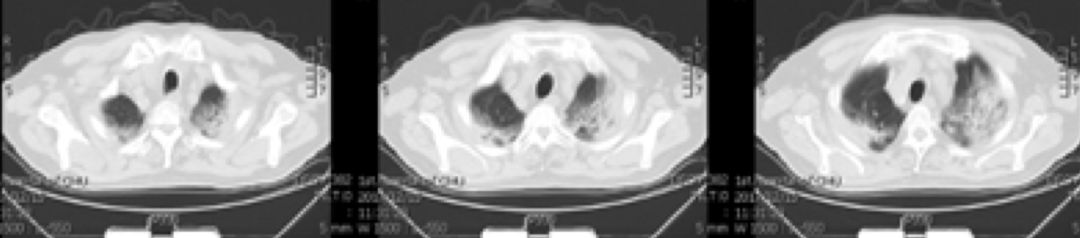
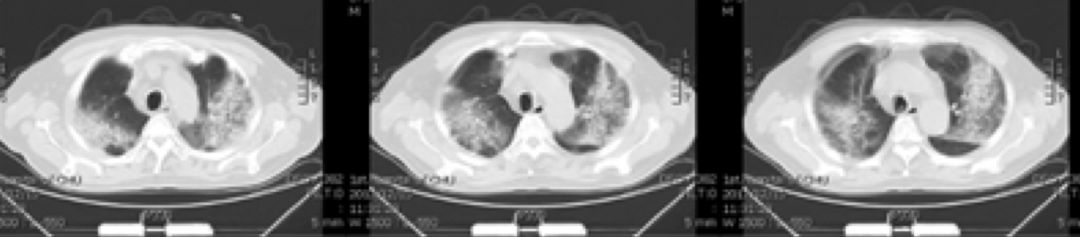
继续加用激素治疗(2018年1月17日)复查肺CT:

现场点评
> 中国医科大学附属第一医院PCCM学员侯海佳大夫:
患者病史较长,存在激素治疗效果佳,但停用激素后短时间内出现症状复发的特点,本次发病部位与以往均不同,以双上肺为著,双肺多发斑片状渗出影、磨玻璃影,如果以一元论考虑,可考虑为机化性肺炎复发。但患者长期应用激素,且当时为流感高发季节,不除外感染所致,尤其是机会性感染所致。
> 中国医科大学附属第一医院PCCM科赵亚滨副主任医师:
患者应用激素治疗效果佳,停用激素后出现复发,COP除外还要考虑到其他对于激素敏感的间质性肺疾病如过敏性肺炎、嗜酸粒细胞性肺炎等,需进一步追问接触史,需再次行气管镜检查,同时完善肺泡灌洗送检,以帮助诊断。
> 中国医科大学附属第一医院病理科李庆昌主任:
过敏性肺炎,病史中应存在过敏原接触史,病理提示细支气管周围病变明显,同时肺泡间隔受累,以浆细胞和淋巴细胞浸润为主。机化性肺炎,则以肺泡内肉芽组织填充为主,同时伴肺泡间隔的轻度受累。
> 中国医科大学附属附属第一医院PCCM科赵洪文主任:
因缺乏病理证据支持,故目前可把COP作为第一可能的诊断,却不能为确定诊断,但目前至少可以明确患者所患间质性肺炎为非感染性,且对糖皮质激素是非常敏感的。很遗憾患者不同意再次行气管镜检查。
第三次住院(2018年4月3日)
患者因诊断COP近一年来长期应用激素治疗,近3个月内口服甲泼尼龙片从24mg/日减至12mg/日。本次入院前3个月开始出现乏力、纳差。本次入院3天前再次出现间断发热,体温最高可达38.5℃,不伴发冷及寒战。咳嗽,咳少量白痰,发现背部及双上肢包块。体重稍有下降,约1~2斤。
入院后行包块处超声检查:左锁骨上窝可见低回声包块,大小2.8×1.2cm,形状不规则,内可见条形血流。左背部可见一梭形低回声区,大小5.1×3.0cm,形状规则,回声均匀,加压可少许改变,可见条状血流。同时行背部及颈部超声下穿刺,取20ml干酪样坏死样物行真菌细菌及抗酸杆菌涂片,培养。
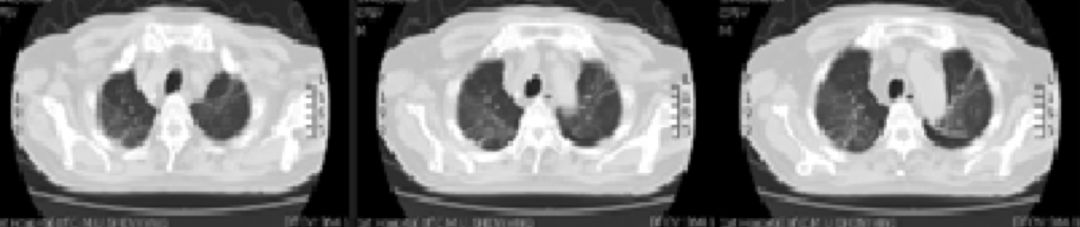
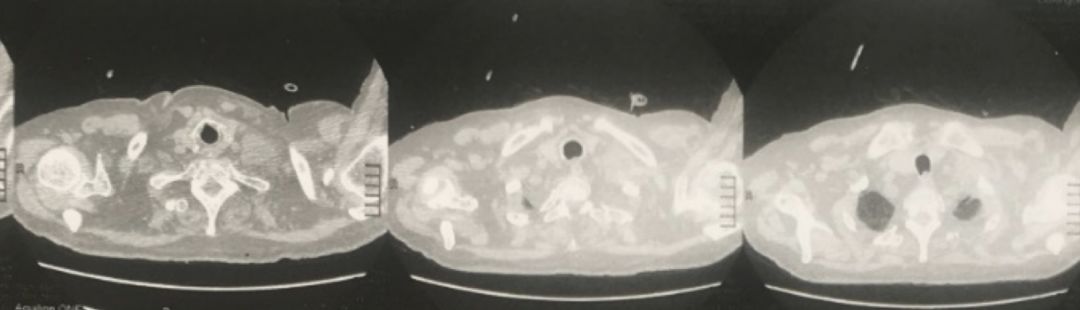
肺CT(2018年4月11日):

现场点评
> 中国医科大学附属第一医院PCCM科王秋月主任:
患者因诊断COP长期服用激素治疗,存在免疫缺陷,本次发热起病,同时发现颈背部包块,穿刺可见坏死样物,考虑感染性病变可能性大,如诺卡菌、放线菌、曲霉菌等,需行穿刺物培养进一步证实。
> 中国医科大学附属第一医院放射线科黎庶主任:
患者肺CT重建后见到肺部病变其实与颈部相连,实为颈部病变延续至胸腔内,与周围肺组织分界清楚,病变中间存在液化坏死。与超声描述性质相似,考虑为感染性。肺诺卡菌病影像学缺乏特征性,可表现为局限或弥漫肺部浸润影,可为磨玻璃、斑片影,大部分以实变为主;单个或多个结节、团块影,结节大小不等;因病变为化脓性感染,空洞比较常见;累积胸膜时可出现胸腔积液。
2018年4月11日穿刺物涂片:阳性杆菌,穿刺物培养回报阴性,联系微生物室延长培养时间。
现场点评
> 中国医科大学附属附属第一医院检验科褚云卓主任:
革兰氏阳性杆菌分为有芽孢和无芽孢,有芽孢的代表菌为炭疽芽孢杆菌,致病力非常强,此外还包括枯草芽孢杆菌,通常视为污染菌,蜡样芽胞杆菌常见于长期鼻饲病人,可引起脓毒血症;无芽孢的有棒状杆菌属、诺卡菌、放线菌、李斯特菌、抗酸杆菌。诺卡菌和放线菌弱抗酸染色可区分,诺卡菌弱抗酸染色阳性,诺卡菌及放线菌需延长培养时间至一周以上,方可生长。
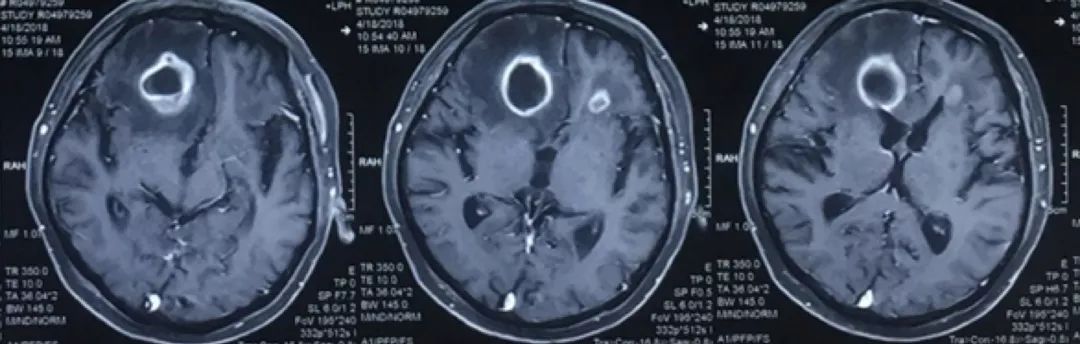
4月16日起患者出现头痛,表现为前额部跳痛,伴恶心,未吐。伴有视力下降,视物不清。查体:强可疑阳性,Kernig征可疑阳性。行头CT及头颅脑MR平扫+增强+弥散:提示双侧额叶脑脓肿。

现场点评
> 中国医科大学附属第一医院放射科黎庶主任:
关于颅内感染的影像学检查,MR要优于CT,CT一般用于急性脑血管事件的鉴别。该患者颅脑CT的病灶呈片状分布与两侧额叶,未沿脑血管分布,且病灶中间存在环状影,故不考虑脑梗塞所致。经头部增强MRI进一步证实,结合患者病史,考虑为脑脓肿。
4月18日穿刺物培养回报:诺卡氏菌。
补充诊断
隐源性机化性肺炎合并诺卡氏菌感染;脑脓肿。
治疗:调整抗生素为美罗培南静点联合复方新诺明口服及脑脓肿穿刺引流治疗后,患者症状好转。
总结
中国医科大学附属第一医院PCCM科赵洪文主任:
该病人经过三次的住院诊治,第一次及第二次住院原因考虑为同一肺部疾病所致,肺疾病后期单纯经激素治疗有效,考虑为非感染性肺疾病,但因缺乏病理学证据支持,无法确诊,通过其病变特点和临床治疗经过考虑COP可能性大。患者第三次住院,因长期使用激素,出现免疫妥协,出现机会性致病菌感染,病原学结果回报是该患者最后治疗成功的关键。所以在临床治疗感染性疾病过程中,我们要积极留取标本,随时和微生物室同事沟通。
作者介绍

赵洪文
医学博士,教授,博士生导师,辽宁特聘教授。中国医科大学附属一院呼吸与危重症医学科副主任、MICU主任。中国残疾人康复协会「肺康复专业委员会」副主任委员,中华医学会呼吸病学分会危重症学组委员 等。

刘亭威
PCCM医师,主治医师,在读博士研究生。从事呼吸重症疾病发病机制及临床研究,熟练掌握普通支气管镜、支气管镜肺泡灌洗及EBUS技术等。参与十三五等临床研究项目,辽宁省细胞生物学会重症医学专业委员会理事,Thorax中文版青年编委。
特别鸣谢
阿斯利康(中国)对本季PCCM疑难病例讨论直播的支持


