
推荐语
肺栓塞这种疾病的临床表现跨度非常大,轻则无症状,重则猝死,临床医生需要独具慧眼地将这些病人识别出来,在这种非常大的挑战面前,无论是欧洲指南还是中国指南都有诊断流程,其中「启动时机」又都是最最重要的,为何专家们说「能想到这个疾病,才是最关键的第一步」?
相关指南上的评分标准中有临床经验性评分、Geneva评分以及Wells评分,国外的医生出门诊,每天看的病人不多,医生有时间给所有的病人做评价,但如果医生一天看数十位病人,就需要第一时间根据病人的临床表现想到是否为肺栓塞,然后才能启动诊断程序。[1]
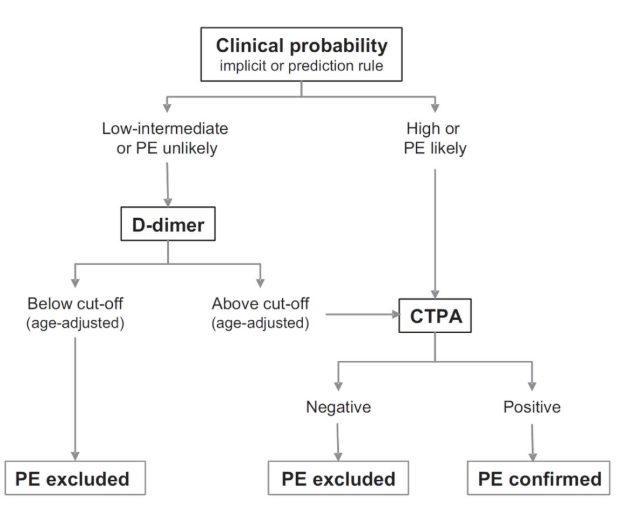
急性肺栓塞的临床诊断流程
下面我们就用一例「既不幸又有幸」的病例来做介绍。
这位病例是青年男性,是一位部队战士,入院前3月就出现胸痛、咯血等症状,两度入院进行抗生素治疗、又两度好转后出院,期间,疼痛在胸部的左侧和右侧间互相转移……
病例简介
男性,28岁,2016年9月2日入院。
自诉2016年6月无明显诱因出现左侧胸痛,与呼吸及体位有关,咳嗽、咳痰带血,每日3~5口,伴有气短,活动后加重,就诊于当地医院并住院治疗,考虑左肺炎、左侧胸腔积液,给予静点头孢类抗生素,治疗9天,症状逐渐好转,复查肺CT影像及胸水吸收,好转出院。
7月患者无明显诱因出现右侧胸痛,伴有气短及咳痰带血,3~5口/日,晨起明显,行肺CT检查示右侧,胸腔积液,住院静点头孢类抗生素10天,阿奇霉素14天,症状好转,出院。
8月30日无明显诱因再次出现左侧胸痛、咳痰带血及气短,行肺CT检查示左肺炎,因反复肺炎,由当地转至我院,门诊以双肺炎收入科。
入院查体:
体温:36.6℃,脉搏:85 次/分,呼吸:18次/分,血压:133/83 mmHg。
口唇无发绀,听诊双肺呼吸音清,未闻及干湿啰音,心率85次/分,律齐,腹软,无压痛。
查体结果看起来并没有明显的阳性体征,再看看患者的影像学资料:
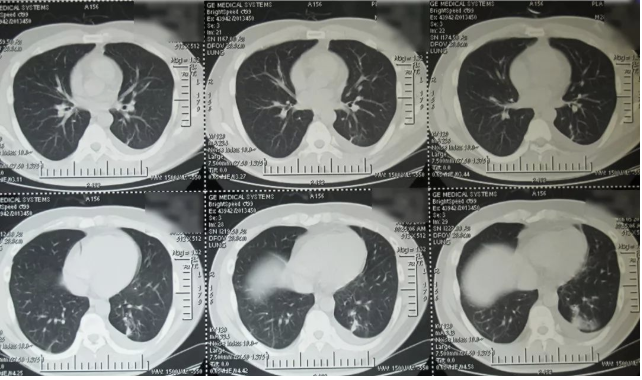
(2016-06-05:左侧有肺炎病灶、胸腔积液)
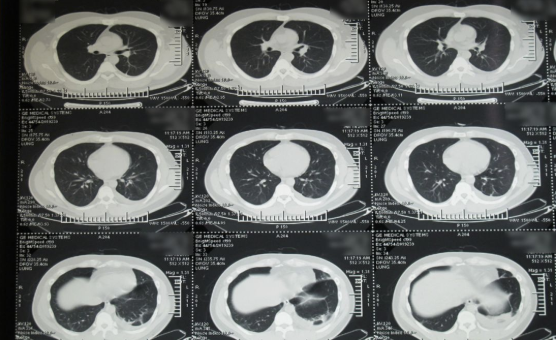
(2016-06-14:用了一段抗生素后,似乎炎症的病灶有所吸收)
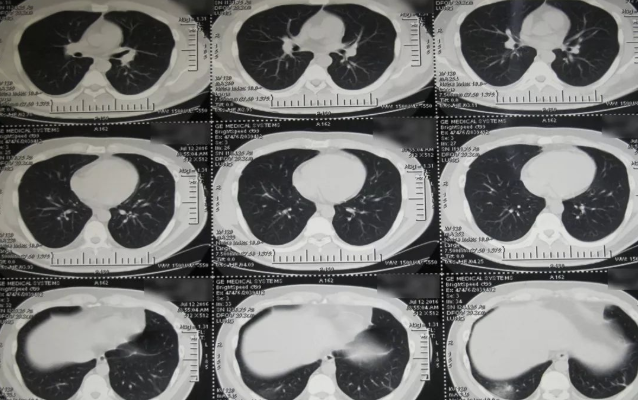
(2016-07-12:病灶跑到了右侧)
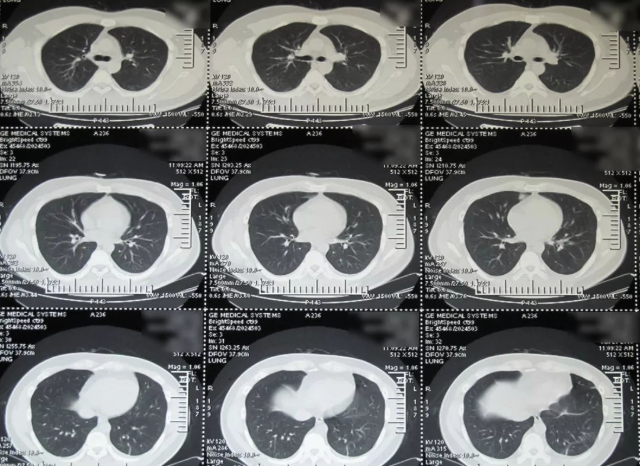
(2016-07-21)
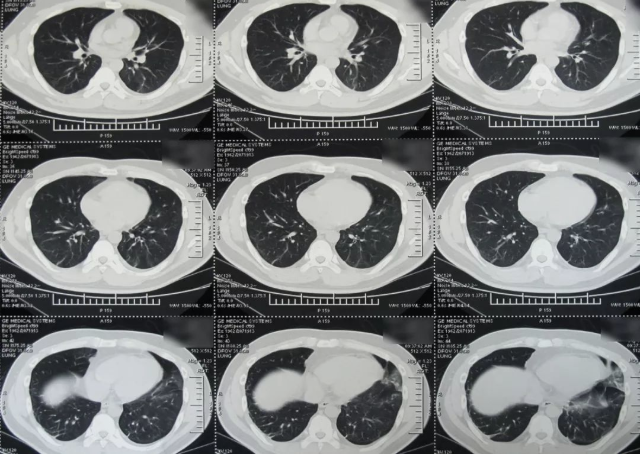
(2016-09-01)
入院时做了一些常规检查,D二聚体是高于正常值,血氧分压还是可以的,C反应蛋白增高、血沉增快、降钙素原增高是值得关注的点,其他没有什么异常……详情如下:
血常规:WBC: 6.5*10^9/L;HGB: 155g/L;GR;69.7%
血气分析:pH 7.388;二氧化碳分压 39.7mmHg;氧分压 80.7mmHg。
C反应蛋白39.8mg/L;血沉 31mm/h,降钙素原 0.106ng/ml;
超敏TNT0.008ng/mL;N端B型钠尿肽原 6.34pg/mL
凝血:D二聚体 2.93mg/L;纤维蛋白原 5.24g/L。
心脏彩超:心内结构及彩色血流未见明显异常
但在这个过程中,我们有个重要发现,在追问病史时,我们发现了切入点:2016年4月时,患者曾右脚踝扭伤,查体发现右脚踝略有肿胀。但患者又能独立完成饮食、如厕等行为,没有完全卧床。
并不是我们只有下肢骨折后才会出现急性肺栓塞,只要运动量相较平时明显减少时,也要提起警惕。
怀疑:肺栓塞?——胸痛、气短、咳血;脚外伤、下肢制动;D-二聚体升高
我们做了评分
临床经验评分:危险因素、气急、胸膜样胸痛,影像学不易解释。肺栓塞高度可能。
Wells评分:5.5分(制动、咳血、DVT表现),三分法中危,二分法肺栓塞可能。
Geneva评分:9分(咳血、心率、单侧下肢肿胀),三分法中危,二分法肺栓塞可能。
这是按照入院指标进行的评分,这样看来,入院时就应该怀疑是肺栓塞,就应该启动肺栓塞的诊断程序……接下来,我们就启动一系列检查:
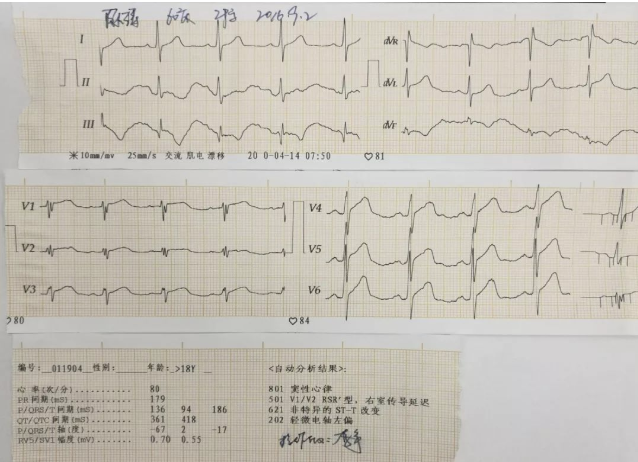
心电图:
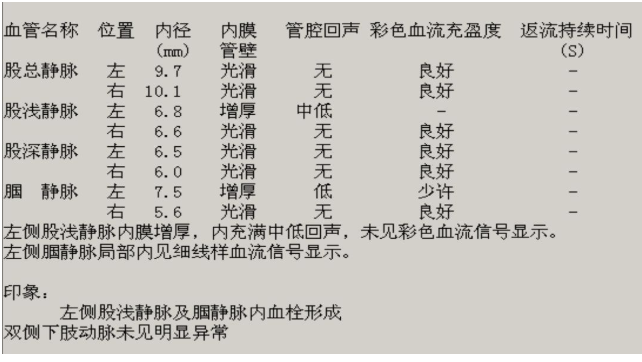
双下肢彩超:
肺通气灌注扫描:

诊断及治疗
肺栓塞 低危
左股浅静脉及腘静脉血栓
左踝扭伤
依诺肝素0.8ml,1/12小时
转归
2016-09-06:患者胸痛较前好转,咳血较前 减少,晨起1-2口痰中带血,查体:听诊双肺呼吸音清,未闻及干湿啰音,左脚红肿较前减轻。
2016-09-09:患者无咯血,无胸痛及呼吸困难,听诊双肺呼吸音清,经治疗病情明确好转,继续抗凝治疗,无明确感染,停用抗生素,观察病情变化。
我们还是要强调了解临床评分联合D二聚体与肺栓塞,如果是阴性就基本上可以排除肺栓塞了。 [2]

但如果单纯使用年龄调整的D-二聚体排除急性肺栓塞是有风险的,所以建议临床评分联合D二聚体与肺栓塞。
目前争议
首要问题是很难建立起一个简单明确的、标准化的、临床医生易于接受的标准,改善日常临床行为。
例如,一项基于Geneva评分的肺栓塞诊断策略,当医生的临床判断与评分结果不一致时,允许临床医生否定评分结果,这类患者几乎占20%。
提倡否定评分的主要理由是在评分中缺乏危险因素或患者的临床特征,而这些特征恰恰对临床医生有重要的暗示作用。如近期长途旅行、家族性或个体性易栓症。[1]
最新进展
另一个限制是记住评分项目和分数,以及分类阈值比较困难;
简化诊断方案已经提出;
用二分法Wells评分取代三分法临床评分已经得到临床验证;
另一项进一步简化的自动化积分法,将所有评分标准依照权重归于一点;
这项策略并未改变Wells评分和Geneva评分的诊断效率,但可加载提醒工具 [1] ;
话说到此,再看看急性肺栓塞的诊断策略,第一个框是关键。
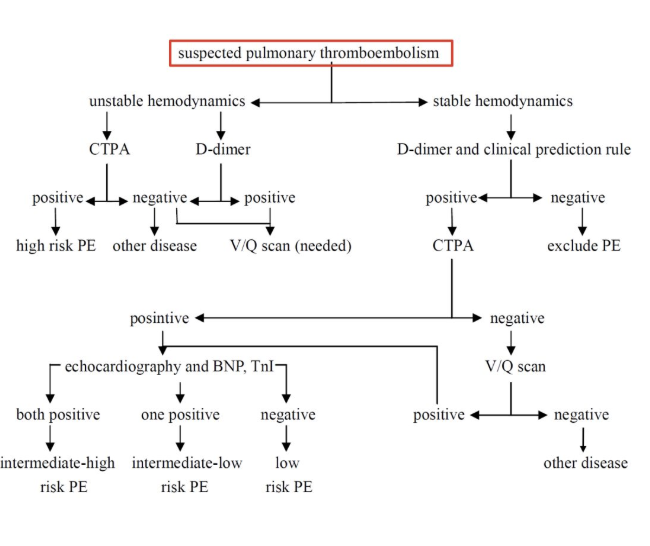
急性肺栓塞病因筛查也非常重要
积极确认DVT
急性PTE患者,推荐积极寻找相关的危险因素,尤其是某些可逆的危险因素(如手术、创伤、骨折、急性内科疾病等)【2C】。
不存在可逆诱发因素的患者,注意探寻潜在疾病,如恶性肿瘤、抗磷脂综合征、炎性肠病、肾病综合征等【2C】。
年龄相对较轻(如年龄<50岁),且没有可逆诱发因素的急性PTE患者,建议进行易栓症筛查【2C】。
家族性VTE,且没有确切可逆诱发因素的急性PTE患者,建议进行易栓症筛查【2C】。
小结
急性肺栓塞是临床常见疾病;急性肺栓塞是临床医生经常想不到的疾病;联合评分系统与D-二聚体是急性肺栓塞的筛查手段;简化临床提醒系统更具实用性。
参考文献
[1] Righin M et al. Semin Respir Crit Care Med 2017;38:3–10.
[2] Owaidah et al. Thrombosis Journal 2014, 12:28
专家介绍



