北京时间2022年5月12日,《柳叶刀·呼吸病学》杂志在线发表了 中日友好医院曹彬课题组联合中国医学医科院病原生物学研究所王健伟课题组等团队 共同完成的新冠康复者2年随访研究。该研究团队前期的研究成果已经详细介绍了新冠康复者急性感染后半年和1年的临床结局 [1,2] ,此次完成的2年随访对于进一步明确新冠康复者的远期结局,了解新冠长期影响的纵向改变,完善新冠感染的自然史十分重要。
研究主要发现
- 无论患者的初始疾病严重程度如何,其身体和心理健康的状况都随着时间的推移而改善,近90%的患者在感染后2年时已经回归至既往工作。
- 新冠病毒感染后引起的至少一种症状的比例从半年随访时的68%下降至2年随访时的55%。
- 新冠长期症状与降低的生活质量和运动能力,心理健康问题,增加的出院后医疗保健负担明显相关。
- 急性期接受机械通气治疗的患者在2年随访时限制性通气功能障碍和弥散功能障碍负担更重,显著高于对照人群。
- 总体而言,新冠康复者在首次感染后两年时的健康状况仍然差于普通人群,这意味着部分患者需要更长的时间才能完全康复。

一、研究背景
越来越多的证据表明相当大一部分新冠患者尽管安全度过急性期,但是仍然遭受新冠长期影响的困扰。新冠的长期影响逐渐受到康复者和研究者的重视,前期出现了许多不同的术语用来描述该长期影响,目前研究中比较公认和常用的为「long COVID」和「post COVID-19 condition」 [3,4]。关于新冠长期影响的真实患病率,目前尚无确切数据,主要是由于新冠随访研究间的巨大异质性,主要体现在随访时间不一致,入选新冠康复者疾病严重程度不统一,研究结局的选择及结局评估工具不一致。目前国内外的新冠随访研究最长的随访时间为急性感染后1年 [2,5-13] ,这些研究存在如下某项或几项局限性:① 随访时间仍然相对较短,大部分研究评估内容主要集中在症状评估和(或)肺脏评估,这不利于综合评估新冠的长期影响;②缺乏康复者患新冠前的基线状态数据,没有非新冠受试者作为对照组,无法进一步评估新冠康复者是否已经回归至既往健康水平或普通人群健康水平;③大部分研究为横断面研究,只能评估新冠康复者在急性期感染后某一时刻的健康状况,这无法评估新冠长期结局的动态改变情况;④ 未按照疾病严重程度分组评估远期结局,这阻碍了对于不同疾病严重程度新冠康复者远期健康结局的了解。因此,需要大样本的纵向队列研究来系统全面评估不同疾病严重程度新冠康复者的远期结局,完善新冠感染后的恢复期自然史。
研究团队前期已经系统全面介绍了 某 医院 出 院的新冠康复者的半年和1年健康结局,为了进一步评估健康结局的纵向改变,针对该队列完成了急性感染后的2年随访。2年随访研究想要回答的科学问题包括:①系统描述不同疾病严重程度新冠康复者在急性感染后2年内的健康结局的纵向改变情况;②通过与年龄、性别和合并症匹配的社区非新冠受试者进行比较,进一步评估该新冠康复者队列在感染后2年时是否回归到普通人群应有的身体健康状况和功能状态。
二、研究方法
(一)研究设计
这是一项双向队列研究,入选了某医院2020年1月7日至2020年5月29日出院的实验室确诊的成人新冠患者,在急性感染后半年、1年和2年时完成规定随访。本研究的排除标准包括:规定随访时间点前死亡;长期居住在养老院或福利院;由于神经或精神问题等无法配合完成随访检查项目;由于卧床或严重骨关节病无法参加访视。
为了评估新冠康复者的健康状态恢复情况,研究团队前期在完成新冠康复者1年随访时,同时对武汉市3383例社区非新冠受试者完成了集中访视[2]。为了评估新冠康复者在急性感染后2年时的健康状态,将完成了3次访视的新冠康复者和社区非新冠受试者根据年龄、性别、心血管疾病、慢性肺病、慢性肾脏病、高血压和糖尿病进行1:1匹配,社区非新冠受试者作为对照人群。
(二)新冠康复者随访安排
符合条件的新冠康复者受邀在感染后半年、1年和2年时参加面对面访视,在2年随访时如果康复者无法参加面对面访视,可通过电话随访完成相关问卷的调查。在每次随访时,新冠康复者接受详细体格检查、6分钟步行实验和一系列问卷调查,包括自我报告症状问卷、mMRC呼吸困难评分、欧洲五维健康量表(EQ-5D-5L)、视觉模拟标尺评分(EQ-VAS)、工作状态和出院后医疗保健情况的问卷调查,以及广泛性焦虑障碍量表(GAD-7),PHQ-9抑郁症筛查量表,创伤后应激障碍量表 (PCL-C)等精神问卷。根据急性期疾病严重程度分级,采用分层非比例随机抽样程序选择患者在随访时接受胸部高分辨率CT (HRCT)和肺功能检查(PFTs)。
(三)非新冠受试者肺功能检查
为了更好的评估新冠康复者在新冠感染后2年时肺功能情况,招募社区非新冠队列中的受试者完善肺功能检查。2年随访时完成肺功能的新冠康复者与社区非新冠队列根据年龄、性别和慢性肺病进行1:1匹配。
(四)主要结局
研究主要结局包括新冠长期症状、健康相关的生活质量、心理健康、6分钟步行距离、回归工作情况。其中新冠长期症状被定义为:感染新冠肺炎后,新出现且持续存在的症状,或者比感染新冠前加重的症状,且这些症状不能用其他疾病来解释。
三、研究结果
1192名同时完成3次随访的新冠康复者被纳入分析,中位年龄57.0岁(IQR 48.0, 65.0), 641名(54%)为男性。该队列中绝大部分为重型患者,806(68%)名急性期住院时接受了鼻导管或面罩普通氧疗(4分组);危重型患者比例相对较低,91(8%)名接受了机械通气治疗(5-6分组);295(24%)名康复者急性期未接受氧疗(3分组)。51名(4%)康复者住院时曾入住重症监护室接受治疗。为了评估纳入分析的新冠康复者是否能够很好的代表本研究的目标整体,将纳入分析的新冠康复者与未纳入分析的康复者的基线特征进行了比较,除了纳入分析的新冠康复者男性比例、吸烟比例和接受氧疗的比例轻微增加外,两组康复者基线特征基本相似。
1、新冠康复者结局的纵向改变
新冠康复者存在至少一个症状的比例从半年随访时的68%下降至2年随访时的55% ,在不同疾病严重程度的康复者中均看到了该下降趋势,差异具有统计学意义。不同疾病严重程度的康复者中,呼吸困难的比例(mMRC≥1)在2年随访时均明显下降。健康相关的生活质量明显改善,特别是焦虑或抑郁,异常比例从半年随访时的23% 下降至2年随访时的12%。在不同疾病严重程度的患者中,运动能力低于预计值下限的比例在2年随访时均明显下降,提示运动能力逐渐改善。根据精神问卷评估,8%的康复者在2年随访时存在焦虑症状,6%的康复者存在抑郁症状,2%的康复者存在创伤后应激障碍。在出院后2年内,18%康复者曾至门诊接受治疗,13%康复者住院治疗。在不同疾病严重程度的患者中,接近90%的患者已经回归至既往的工作中去。
2、新冠长期症状的潜在影响
为了评估新冠长期症状的可能影响,通过2年随访时仍然存在新冠长期症状的康复者与症状完全恢复的新冠康复者进行对比发现,存在新冠长期症状的康复者自我报告存在行动问题,疼痛不适,焦虑或抑郁的风险更高;6分钟步行距离更短;存在焦虑症状或抑郁症状的风险更高;出院后门诊就诊和再住院的负担更高。
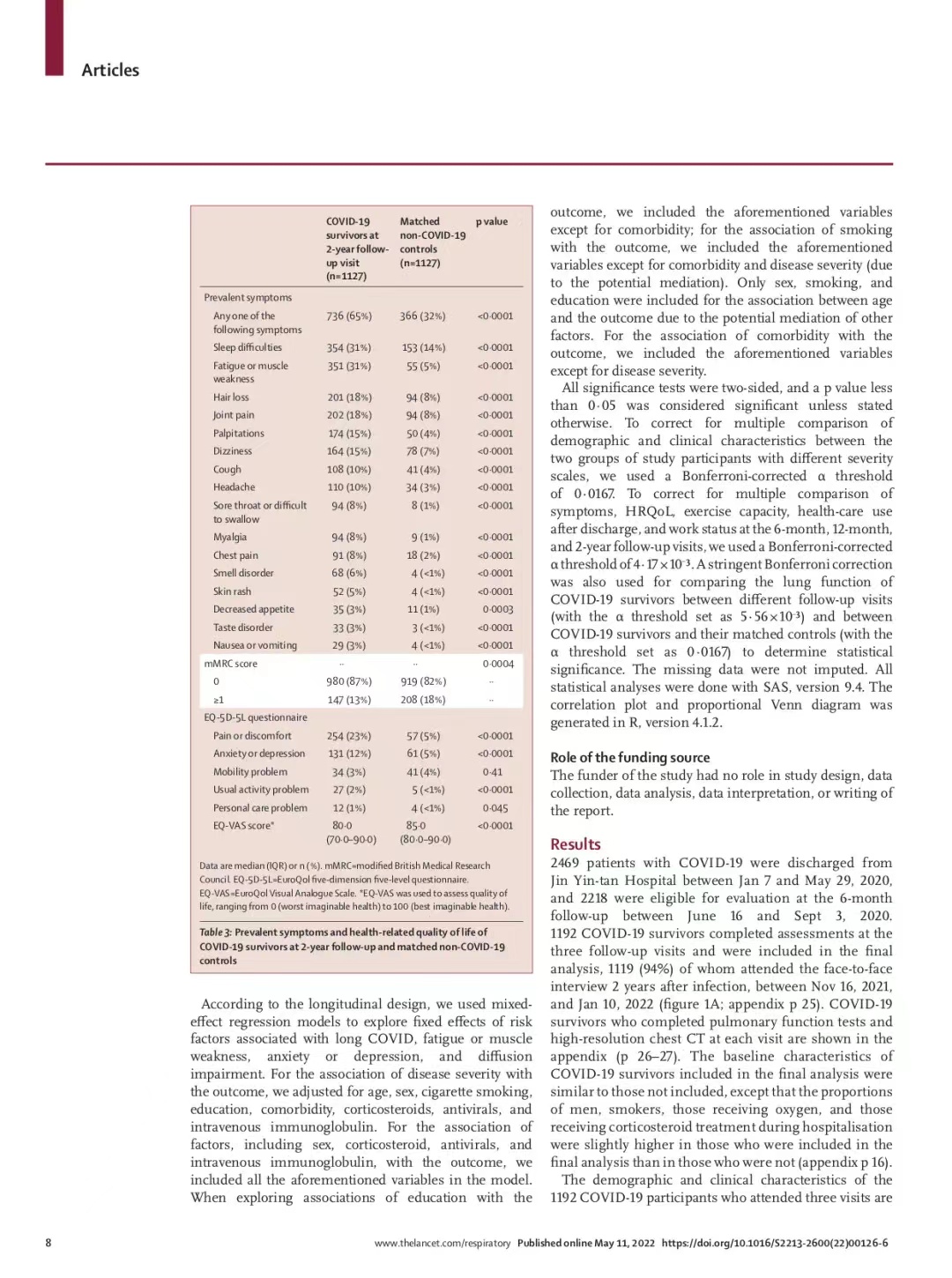
3、新冠康复者与社区对照人群的比较分析
根据年龄、性别和合并症进行1:1匹配,研究得到了1127对新冠康复者和社区非新冠对照人群。65%的新冠康复者存在至少一个现存症状,该比例明显高于社区对照人群的32% (P<0.001)。所有症状的比例新冠康复者均显著高于社区对照人群,最常见的现存症状为睡眠障碍、疲劳或肌肉无力。新冠康复者健康相关的生活质量明显低于社区对照人群,主要体现在日常活动、疼痛不适、焦虑或抑郁的异常比例更高。由此可见,新冠康复者在急性感染后2年时,身体健康状况仍然低于社区对照人群,提示未回归到普通人群应有的健康水平。
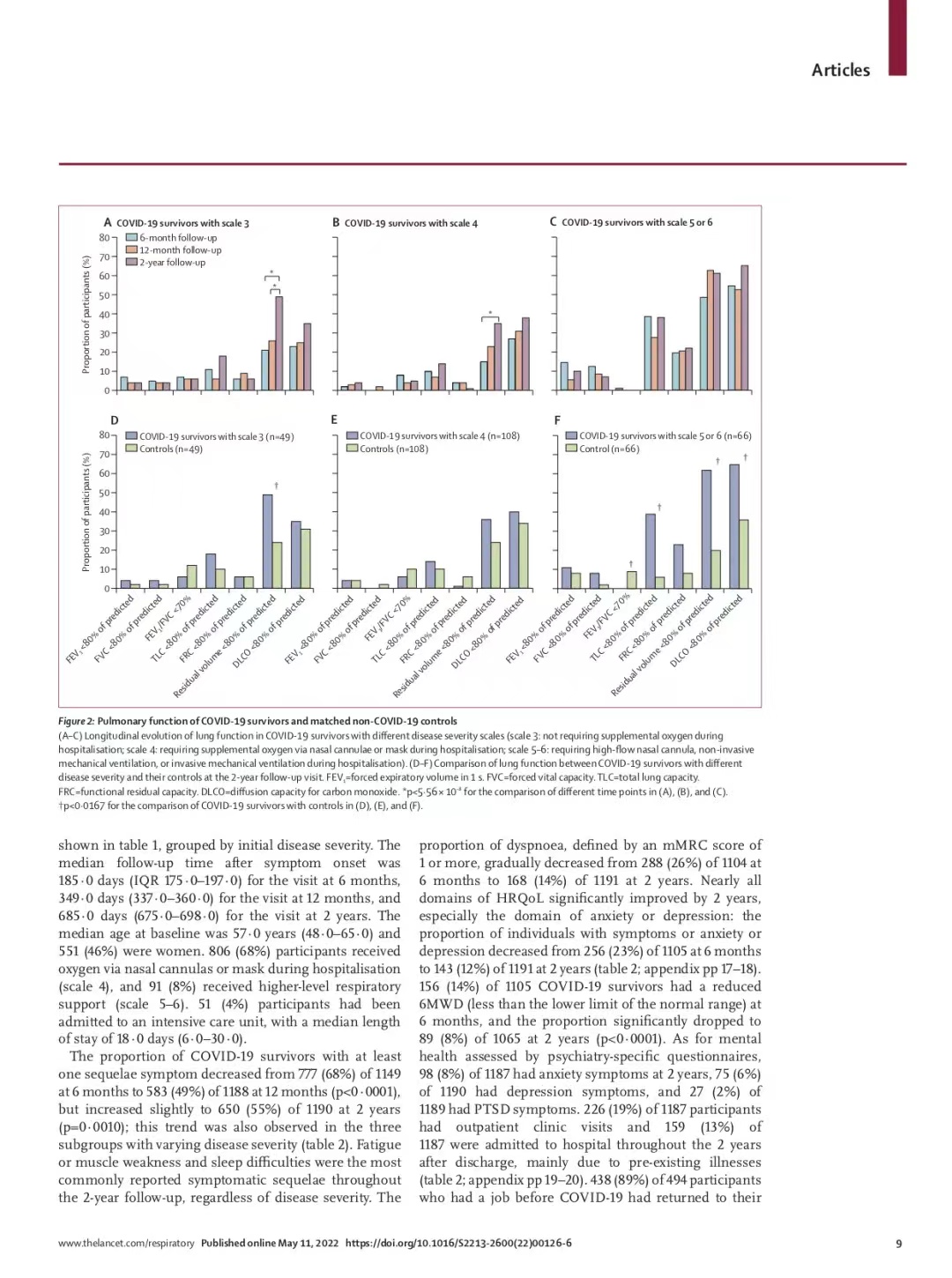
4、新冠康复者肺功能的纵向变化和胸部影像情况
Figure 2A,2B和2C展示了新冠康复者肺功能的纵向变化情况。肺弥散功能障碍(定义为DLCO<80%pre)的比例增加,在三组不同疾病严重程度患者中均未有统计学意义。在3分组和4分组患者中,残气量下降(定义为RV<80%pre)的比例从半年到2年时增加,差异具有统计学意义;肺总量下降(定义为TLC<80%pre)的比例也从半年到2年时增加,但是差异无统计学意义。上述数据提示康复者后期存在出现限制性通气功能障碍的风险。三组不同疾病严重程度的康复者中,肺活量的参数没有明显统计学差异。
5、新冠康复者2年随访时的肺功能与社区对照人群比较
3分组和4分组的新冠康复者与社区对照人群相比,除了3分组中残气量下降的比例更高外,几乎所有肺功能参数间的差异无统计学意义。5-6分组的新冠康复者的肺功能明显差于他们匹配的社区对照人群,主要表现在肺弥散功能障碍(65% [新冠康复者] vs 36% [社区对照人群],P=0.0009),残气量下降(62% [新冠康复者] vs 20% [社区对照人群],P<0.0001)和肺总量下降(39% [新冠康复者] vs 6% [社区对照人群],P<0.0001)。
6、不良结局的危险因素分析
与男性患者相比,女性患者存在更高风险出现新冠长期症状、疲劳或肌肉无力、焦虑或抑郁和肺弥散功能障碍。与急性期未吸氧患者相比,急性期接受了机械通气治疗的患者存在更高风险出现上述四种不良结局。急性期糖皮质激素治疗与远期的疲劳或肌肉无力明显相关(OR 1.36,95% CI 1.12-1.64)。年龄与新冠长期症状和肺弥散功能障碍明显相关,年龄每增加10岁,出现新冠长期症状的风险升高8%(OR 1.08,95%CI 1.02-1.15),肺弥散功能障碍的风险升高33%(OR 1.33,1.14-1.54)。
四、局限性
1、缺少一组非新冠感染的住院患者作为对照组,本研究观察到的结局异常难以说明是新冠肺炎所特有的;
2、本项研究的到访率中等,可能存在选择偏倚。通过纳入分析新冠康复者和未纳入分析的新冠康复者的基线特征进行比较,大部分基线特征相似,而纳入分析康复者在急性期住院时接受氧疗比例更高,提示病情相对更重。因此,没有参加随访的康复者可能比参加随访的康复者存在更少的症状,这有可能会导致高估新冠长期症状的患病率;
3、这是一项单中心研究,入选新冠康复者来自于新冠疫情早期,感染毒株主要为原始毒株,因此该结论尚无法直接外推至疫情后期出现的变异毒株。此外本项研究中入住重症监护室的患者比例太低,目前研究结论无法代表这类特殊人群的远期结局;
4、与目前的大多数新冠随访研究一致,本研究新冠康复者的基础疾病和在随访时的目标结局多是由患者自我报告,因此存在信息偏倚的可能;
5、部分结局没有在三次随访时都进行收集,如工作状态、医疗保健利用情况和精神专业问卷评估的心理健康,这导致这些结局无法完成进行纵向多阶段的比较。
五、研究结论
新冠病毒急性感染后2年内,不同疾病严重程度的新冠康复者的症状、运动能力、心理健康、生活质量持续好转,近90%的康复者已经回归至既往的工作中去。新冠康复者感染后2年时症状负担仍相对较高,整体健康状况仍然低于普通人群水平,但是不影响日常工作和生活。未来需要更长时间的随访才能明确新冠康复者何时才能完全回归至普通人群健康水平,另外需要探索干预措施来减轻新冠长期影响对于生理和心理的作用,加速恢复过程。
参考文献
[1] Huang C, Huang L, Wang Y, et al. 6-month consequences of COVID-19 in patients discharged from hospital: a cohort study. Lancet 2021; 397(10270): 220-32.
[2] Huang L, Yao Q, Gu X, et al. 1-year outcomes in hospital survivors with COVID-19: a longitudinal cohort study. Lancet 2021; 398(10302): 747-58.
[3] COVID-19 rapid guideline: managing the long-term effects of COVID-19 - NICE, RCGP, and SIGN. https://www.nice.org.uk/guidance/ng188
[4] Soriano JB, Murthy S, Marshall JC, Relan P, Diaz JV, Condition WHOCCDWGoP-C-. A clinical case definition of post-COVID-19 condition by a Delphi consensus. The Lancet Infectious diseases 2021.
[5] Wu X, Liu X, Zhou Y, et al. 3-month, 6-month, 9-month, and 12-month respiratory outcomes in patients following COVID-19-related hospitalisation: a prospective study. Lancet Respir Med 2021.
[6] Zhang X, Wang F, Shen Y, et al. Symptoms and Health Outcomes Among Survivors of COVID-19 Infection 1 Year After Discharge From Hospitals in Wuhan, China. JAMA network open 2021; 4(9): e2127403.
[7] Liu T, Wu D, Yan W, et al. Twelve-month systemic consequences of COVID-19 in patients discharged from hospital: a prospective cohort study in Wuhan, China. Clin Infect Dis 2021.
[8] Zhou F, Tao M, Shang L, et al. Assessment of Sequelae of COVID-19 Nearly 1 Year After Diagnosis. Front Med (Lausanne) 2021; 8: 717194.
[9] Wynberg E, van Willigen HDG, Dijkstra M, et al. Evolution of COVID-19 symptoms during the first 12 months after illness onset. Clin Infect Dis 2021.
[10] Seessle J, Waterboer T, Hippchen T, et al. Persistent symptoms in adult patients one year after COVID-19: a prospective cohort study. Clin Infect Dis 2021.
[11] Fumagalli C, Zocchi C, Tassetti L, et al. Factors associated with persistence of symptoms 1 year after COVID-19: A longitudinal, prospective phone-based interview follow-up cohort study. Eur J Intern Med 2022; 97: 36-41.
[12] Liu YH, Chen Y, Wang QH, et al. One-Year Trajectory of Cognitive Changes in Older Survivors of COVID-19 in Wuhan, China: A Longitudinal Cohort Study. JAMA neurology 2022.
[13] Pan F, Yang L, Liang B, et al. Chest CT Patterns from Diagnosis to 1 Year of Follow-up in Patients with COVID-19. Radiology 2022; 302(3): 709-19.