
前言
在《呼吸界》日前推出的「遏制、终止、终结肺结核」第二季系列直播中,我们邀请了王辰院士及结核病领域专家赵雁林、李燕明、沙巍、余方友、逄宇、李仁忠、初乃惠、陈效友,他们在直播间就「我国结核病综合医院诊疗能力及新形势下防治技术对策、耐药肺结核的诊疗技术与新进展、非结核分枝杆菌的临床鉴别诊断和精准治疗」等话题为大家做了精彩报告并互动,《呼吸界》编辑特此整理直播文字,经专家审阅后与大家分享。
王辰院士:如何提高综合医院对肺结核的诊治能力

今天我们一起对「综合医院对肺结核的诊治能力」这个非常重要的话题和医学界同道做些交流。首先回顾一下全球结核病流行现状。
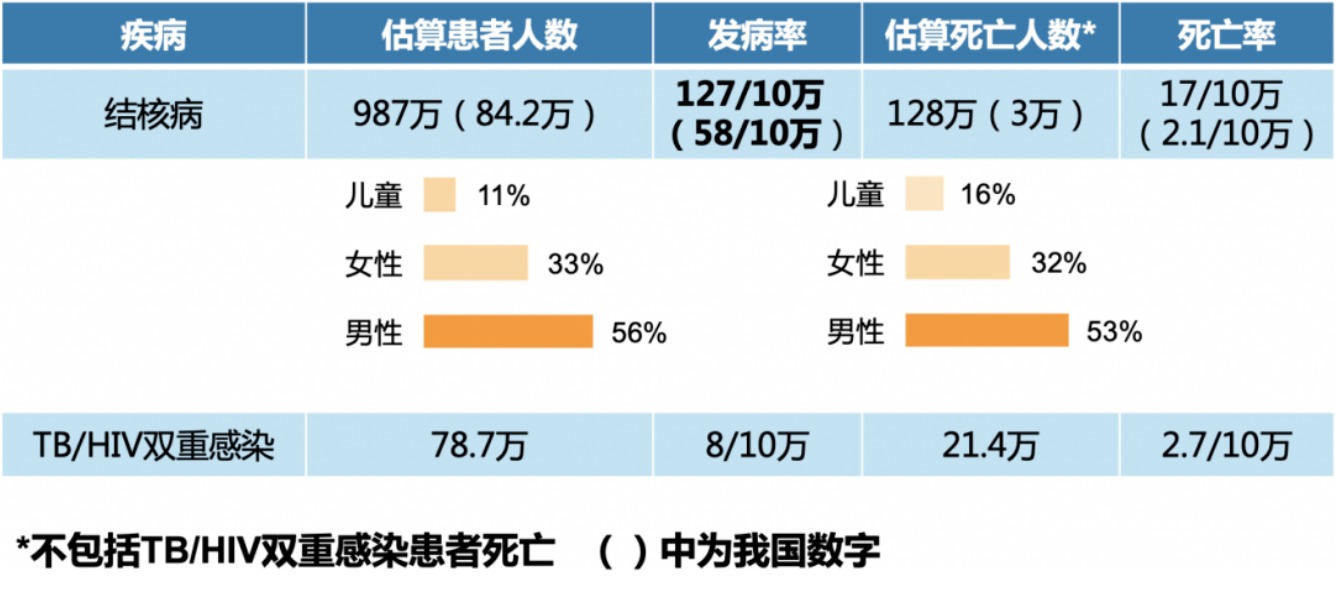
图:2021年WHO 全球结核报告中2020年结核流行状况
在历史上,结核病是一极为重大和突出的疾病,人群发病率曾经长期在300/10万甚至更高的水平上。上世纪40年代,随着异烟肼、链霉素等药物的出现,结核病得到了控制,但即使到现在,结核病的发病率还是高达127/10万,这也就意味着结核在全球范围内还是极为常见的、严重危害人群健康的疾病。
解放前,我国结核病发病率极高,现在已经降到了60/10万左右,这个水平和之前相比有了大幅降低,但在国际上,结核病控制得好的国家,其结核发病率已经降到3~89/10万,我国的结核发病率还是他们10倍。而且近年来,我国结核发病率的下降速度不尽如人意。按照世界卫生组织要求的下降速度,我们国家的结核的发病率下降速度明显滞后于「所期望的」下降速度。
最近5年,我国结核的发病率没有显著变化,同时耐多药结核发病率有升高的趋势,和国际上耐多药结核非常突出的国家(如俄罗斯)的早期趋势有些相仿,这是让我们非常担心的情况。
中国的人口基数巨大,患结核的人口总数也是非常巨大,在世界范围上,负担排名前三的国家依次为印度、中国、印度尼西亚。
一旦患上结核,患者会受到多重影响,不只是「局部受到了感染」,在患结核的过程中乃至患了结核后相当长的时间内,人体的免疫状况受到了干扰,处于一种异常状态。研究发现白塞病等等疾病的发生都与「感染过结核」有关。结核对人群和个体的健康状况都会造成很大影响。因此,我们必须对结核的问题给予充分关注,我们现在有很多「可为」的办法来解决结核问题。既然结核防控比较好的国家能将结核的发病率控制在10/10万以下,我们为什么不行呢?
到底用什么样的方法能够降低结核的发病率?我国现在的结核防控体系上存在着哪些突出的问题?目前,在结核的预防、诊断、控制、治疗上均存在令人担忧的情况和很大的改进空间。
在「预防」方面,防止得病,首先要控制传染源,我们国家在传染源的控制方面有诸多需要思考的地方。
在「诊断」方面,谁能诊断结核病?基层医疗机构?综合医院?结核病专科医院?目前我国诊断的重点是在结核病的「专科医院」。但实际上,大批结核患者的都是在「基层医疗机构或综合医院医院」就诊。我们在临床发现,大量以肺部阴影为代表的结核患者,辗转很多家医院都没能及时诊断,其中开放性、传播性结核的患者在未被诊断出来的时间内没有被隔离、没有被及时治疗,因此还在传播着结核病,给预防带来了很大的困难。
在「控制」方面,已经患病的人该怎么防止小病变大病、轻病变重病?怎么防止传给周围人、不让患者人群扩大?我们现在的诊断时间偏晚、诊断手段不够完备、隔离的方式方法有待进一步加强。
在「治疗」方面,针对耐药尤其是耐多药的结核,我们的识别能力有限。其实耐多药结核的检测应当在结核治疗之中列为常规,但一般的医疗机构甚至区域内的大型医院都没有完备的耐多药结核基因检测或耐药性识别的设备。另外,在诊治时,结核与「非结核分枝杆菌」的鉴别诊断上都还存在问题。
结核病是如此常见和多发的疾病,对人民健康构成重大影响,我们就不得不给予充分重视了。但现在重视的程度够了吗?在这点上,我们还有很大改善和提升的空间。
历史上谈「痨」色变,中国人曾在世界上被视为「东亚病夫」,一个几乎首当其冲的疾病就是结核病,可见结核病始终是影响中国人健康的大病。现在这个疾病「过去」了吗?它的确显著好转了,但没有完全过去,而且至今依然是我们需要面对的健康重大问题。
最近两年,COVID-19给全球带来巨大影响,对结核的防控也带来了很大影响,而我国在结核防治上很重大的问题就是体系亟需完善。
解放后,我国建立了大量结核病的防治机构,结核得到了空前的控制,但是近年来已经处于「居高不下」的状况了,一个非常重大和突出的原因是结核从出现症状到诊断、到治疗的时间过长了。及时发现、隔离并及时治疗结核,减少传染源,才能够真正控制结核流行。这一点我们做得不够完善,不够完善的很大问题在于综合医院对结核病的诊断和治疗能力不够,结核病患者最早期就诊的基层医疗机构和综合医院不能及时识别。研究发现综合医院不能及时诊断结核,患者要到专科医院才诊断出来,至少造成了两个月的诊断延滞,彼时患者已经出现了空洞、咯血,并已经在综合医院及社区播散了结核杆菌,再加上个别人还存在着随地吐痰的不良习惯,这都造成了病原的传播。
目前我国在结核病防控中最重大和突出的问题,我们认为第一位的原因就是综合医疗机构对结核的及时诊断、治疗、隔离能力缺失。当我们重视一个事情的时候,仅仅是想到把这个事情、这个体系独立出来,似乎是想加强它的能力,但实际上反而容易把本应全民防控、全行业防控的责任局限在某一域,乃至形成一个相对隔绝的、「画地为牢」的状态,最终造成了独木难支的结果。卫生从来不是简单的技术问题,它还包括很深刻的社会问题、经济问题。
由于诊断延误导致治疗延误,由于诊断时没有意识到耐多药结核的存在,以至于在治疗上不够及时有效,造成了耐多药结核进一步增多,这又是一个重大问题。所以综合医院是我们今天讲的一个重点,综合医院如果能够及时在以「肺部阴影」为代表的结核表现中早期诊断识别、隔离、治疗,能够基于对耐药性的判断来采取相应的正确治疗方法,对结核的治疗、防控会得益很多。
现在有很多因素都影响结核的救治,我们在这里也呼吁有关部门应该在设计和推行国家结核防治体系和能力建设时,一定要把综合医院纳到结核的防治体系里,「综合医院在结核诊断和治疗上能力的不足乃至缺失」是我国结核防治最应当解决的问题。
今天我们重点谈的就是综合医院关于结核病「促防诊控制康」的能力提升和体系建设,我们国家应对结核病的卫生体系建设中,应重点关注综合医院包括呼吸科、骨科、消化科等一切有可能发生结核的地方。其中占结核病90%或以上的「肺」结核,在综合医院的呼吸学科中应被给予充分关注。一定认真学习和提升对结核的应对能力,这才是真正改善我国结核防治状况的重要手段和路径。由此,综合医院的呼吸学科等相关学科的对结核病的诊断和识别能力会明显增强,而基层医疗机构也应该提高对肺结核的识别诊断的能力和一系列长期照护能力,这就是我们今天要讲的话题。
李燕明教授:综合医院如何具体实施结核病的防控

我简单介绍一下综合医院如何具体实施结核病的防控,先和大家分享一下全球的态势。刚才王院士已经提到,在WHO 2021年全球结核病报告里,我们可以看到全球的结核发病的情况,受COVID-19流行影响,2020年全球结核病被低估,新诊断和报告的结核病患者数较2019年大幅下降,降幅达18%,死亡数出现逆转,增加约10万例。
COVID-19的流行突然逆转了全球结核病防治的积极趋势,2020年全球结核病例报告例数从2019年的710万例下降到2020年的580万例,其中印度,印尼、菲律宾、中国减少130万(占93%)。全球2020年TB死亡人数为2005年来首次同比增长,而TB预防性治疗下降21%,全球范围内诊断MDR/RR-TB下降22%,治疗下降15%。
鉴于2021年COVID-19在结核高负担国家的流行,结核的流行情况将更为严重,我们需要同时应对「传统」呼吸道传染病和新发突发呼吸道传染病的双重挑战。

图:全球报告例数、三个国家报告例数、三个国家死亡例数
COVID-19大流行对结核防控每个阶段都产生潜在影响:
在「暴露和危险因素」方面,虽然COVID-19的流行在非家庭的社区接触、佩戴口罩、改进感染预防和控制措施等方面存在有益的影响,但防疫措施也可导致更高的接触密度、贫困加剧、艾滋病毒和2型糖尿病等危险因素控制减少、卡介苗接种率下降等,导致的负向影响大大抵消了正向影响。在「检测」方面,包括减少了对有结核病风险的人的筛查服务、减少预防治疗、漏诊、减少了利用公共交通服务和医疗设施的机会、从国家结核病规划中调拨资源至COVID-19防治等方面产生负向影响;在「确诊」方面,包括实验室服务从结核病转向COVID-19转移、负担过重的卫生保健和实验室服务;在「治疗」和「治疗成功率」方面,包括运输中断导致较高的治疗前随访损失、资源和药品库存中断、减少获得治疗和医疗照护的机会、运输服务中断导致治疗依从性下降、由于治疗依从性差而导致治疗完成度降低等。
总体来说,在COVID-19大流行对结核防控每个阶段都产生了负向影响,而这些因素使得结核防控整体面临很严重的态势。
同时,COVID-19对全球经济产生灾难性影响,COVID-19流行导致2020年经济损失为全球生产总值(GDP)的4%(约3万亿美元) 。这些费用在多个层面上影响了全球结核病应对措施,导致贫困加剧,从而导致结核病死亡率上升,进而造成了易感性、死亡、贫困的恶性循环。

那么中国是什么情况呢?2020年,我国TB病例数减少14.2%。国家CDC比较了2017-2020年中国春节前11周和后15周结核病病例报告情况,可以看到每年春节过后,结核的报告情况明显呈回升态势,但在2020年回升得比较缓慢,应该有很多结核患者并没有被诊断。

我们再看看2021年的情况,据国家卫健委2017~2021年全国法定传染病报告发病死亡统计表,2021年我国结核病新发人数「反弹」,发病率 59.0/10万,新发病例82万,较2018年上升,已经看到了COVID-19对我国结核防治的影响。
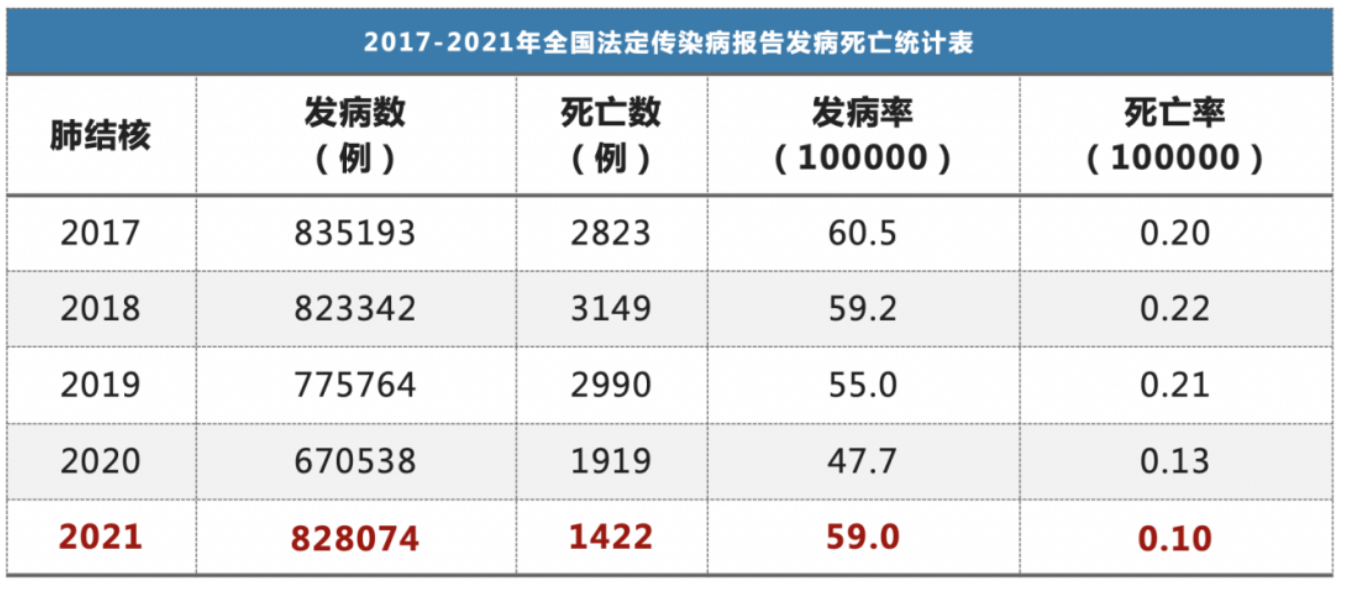
我国耐药结核负担也很高,较全球平均水平,耐药结核治疗率低,治疗脱落率高;而且未建立完善的耐药结核病监测系统,125个国家已拥有持续监测的利福平耐药结核病数据,中国还未形成连续的耐药结核监测数据。
下面这张图片代表着全球和中国的耐药情况,红色线代表耐药结核的发病情况,蓝色线代表治疗的情况,差值越小说明接受治疗比例越高。我国的差值高于全球,提示我国有很多耐药结核并没有得到很好的治疗。另外,从黄柱可以看出我国耐药结核的治疗脱落率非常高,耐药结核的治疗费用是非常高的,一般患者负担起来都存在困难,这是造成脱落率高的重要因素。

从中国结核病未来流行发展趋势来看,结核病死亡人数及发病率会逐渐下降,但目前的努力无法达到WHO终结结核病战略设定的里程碑及目标,同时,我们还面临诸多不利因素影响,如我国庞大的人口基数;社会人口老龄化加深;糖尿病、免疫抑制等高危人群增加;医疗资源和医疗质量不均质化;综合医院结核诊疗能力不足。

图:中国结核病死亡病例数和发病率的估计、预测以及里程碑和目标;A:结核病死亡病例数;B:发病率。
中国现行结核病综合防控体系包括:疾病预防控制机构、定点医疗机构、基层医疗卫生机构。他们各自有不同的职能和挑战。但很重要的一点,综合医院未在我国结核防控体系的主体框架中。其实90%有症状的结核患者首诊在综合医院,但作为首诊单位,综合医疗机构承担功能有限,未将早期发现和诊断患者作为其任务,对结核诊治能力弱、认知度不够,综合医院数量和资源优势未在结核病防治工作中发挥作用。
综合医院现在面临的一个问题就是「对结核的识别能力减退」,非定点医院结核诊断延误诊断的情况普遍存在。肺结核是一个「伟大的」模拟者,容易被误诊为肺炎、肿瘤等其他肺部疾病。肺结核诊断的延误导致治疗的延误,个体层面导致疾病进展和治疗困难,群体层面导致结核菌的持续社区传播。

结核病诊疗延迟不仅发生在我国,在结核高负担国家是普遍存在的。有研究进行了结核延误诊治的系统分析,纳入124篇文献18个国家,其中14个低和中低收入、4个中高收入国家。研究将延误分成了三种:患者延迟(出现症状到就诊)、卫生系统延迟(就诊到确诊)、治疗延迟(确诊到治疗)。可以看到在我国三种延误的情况都存在。延迟相关因素中,「患者延迟」包括女性、农村、认知、人际和社区风险因素;「卫生系统和治疗延误」包括组织和政策因素影响,如卫生资源缺乏、复杂的行政程序和系统等。
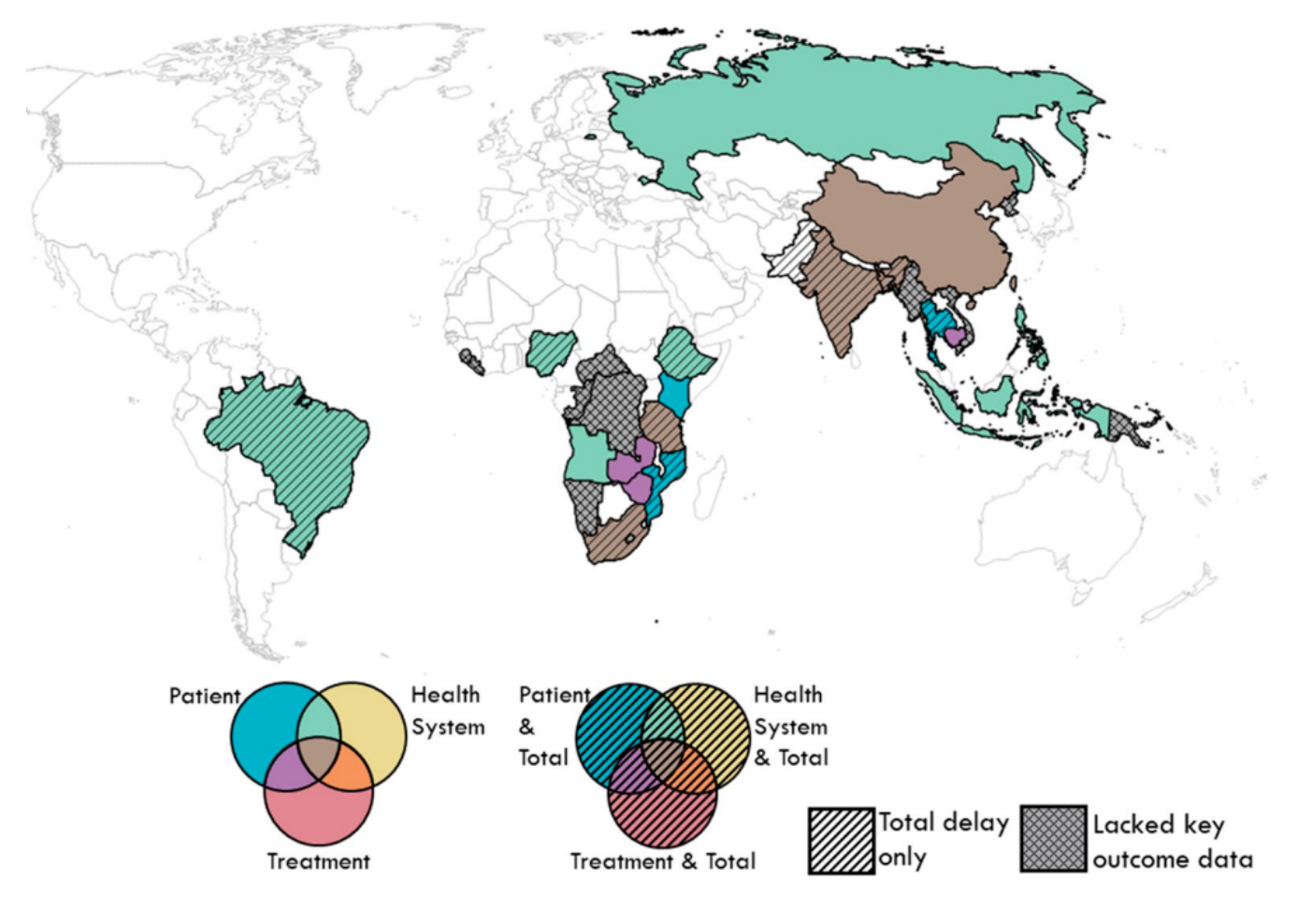
综合医院结核微生物诊断能力弱。这是张文宏教授团队一项研究:

图:中国20家定点医院,延误诊断(就诊到确诊大于14天)肺结核病患者的回顾性研究,纳入400名确诊新发患者,对「患者接受检查情况」和相关不同层级医疗机构的微生物实验室设备进行评估。
从研究结果看,很多确诊肺结核的患者在综合医院并没有得到相关检查,而综合医院开展结核相关微生物检查的能力严重不足。
各国国家结核 病防治体系特点
我国制定结核病防控策略的时候,其他国家有没有什么优点和教训值得我们学习?
法德等欧洲国家结核病防控体系特点: 欧洲结核发病率很低,诊防治体系链条清晰,疾控机构负责分析和监管数据、公众宣传等,综合医院负责诊疗,耐药或者广泛耐药结核病集中管理诊治,综合医院与参比实验室紧密合作,所有菌阳结核病患者均开展药敏实验指导下的(耐药)结核病治疗,医疗保险健全。
日本结核病防控体系也非常有特点: 非常重要的一点就是全面筛查早发现,日本对所有胸部X射线存在异常阴影者或者咳嗽咳痰2周以上者进行结核病筛查(3次痰涂+3次痰培+1次PCR),可见力度是非常强的。 另外患者在综合医院治疗,实验室力量雄厚。 医疗机构与公共卫生机构合作紧密,前者负责诊治、报告,后者负责管理和监督; 所有涂阳菌阳患者必须收入院,直至痰转阴; 进行高质量痰液收集,初诊患者均实施药敏实验。
俄罗斯结核病防控体系的经验及问题: 俄罗斯是结核发病率不算非常高、但是高耐药的国家,它的体系和我国有类似的地方,就是结核专科负责诊治。 俄罗斯为全民进行筛查,成人每年一次胸片,国家肺结核和传染病医学研究中心专负责数据统计、追踪、监管等工作,各级结核病专科医院负责诊治,活动性肺结核患者接受强制性治疗。 但是俄罗斯存在医防相对独立、信息沟通差,体系框架复杂等问题。
将不同疾病负担国家结核防控体系进行对比可以发现,「高疾病负担国家」的特点: 防控体系不够健全; 主动发现和筛查的工作滞后; 患者管理不合理,大多数只能在定点医院就诊,延误时间; 资金投入不足; 宣传教育工作不到位; 耐药结核未能集中管理治疗。
反之, 「低疾病负担国家」具备以下特征: 结核病诊治的职能赋予综合医院、社区诊所,大幅提高了早诊早治几率; 医疗机构负责诊治及上报登记,疾控部门统一管理; 耐药患者诊治规范、集中管理; 具备健全的医疗保险; 主动筛查,早期发现; 资金投入充足。
如何提高我 国综合医院对结核病的诊治能力
未来综合医院在结核的管理体系中应该发挥非常重要的作用。 可以考虑从以下几个方面着手:
1、提高防治的意识: 目前结核病防治核心知识知晓率不足,遏制结核病行动计划(2019—2022年)要求公众结核病防治核心知识知晓率达到85%以上,而一个小规模研究发现某省三级综合医院门急诊护士对 10 条结核病防控核心信息总知晓率为 69.2%(3 396/4 910),而对10条核心信息全部知晓率仅为1.4%(7/491)。
2、增强识别诊断能力: 因症就诊是发现患者的重要途径,需要提高因症就诊患者的结核识别能力。
国家呼吸质控中心2021年质控报告纳入31个省区市2347家医院,2020年平均每家医院只发现63例结核病患者。 肺结核患者病原学结果为阳性的比例仅为38.36%。 2021年医院数量3.6万家,参加含分枝杆菌鉴定的临床卫生室间质评实验室仅2337家,参加含结核病核酸检测的室间质评单位仅1205家。
3、提升病原诊断能力:为应对新冠疫情,全国参加新冠室间质评数量大幅增加,越来越多实验室具备分子诊断能力,为综合医院结核分子诊断开展提供实验室基础。综合医院引入分子诊断技术和液培技术能大幅提升医院结核病病原学阳性率,提高结核病诊断能力。
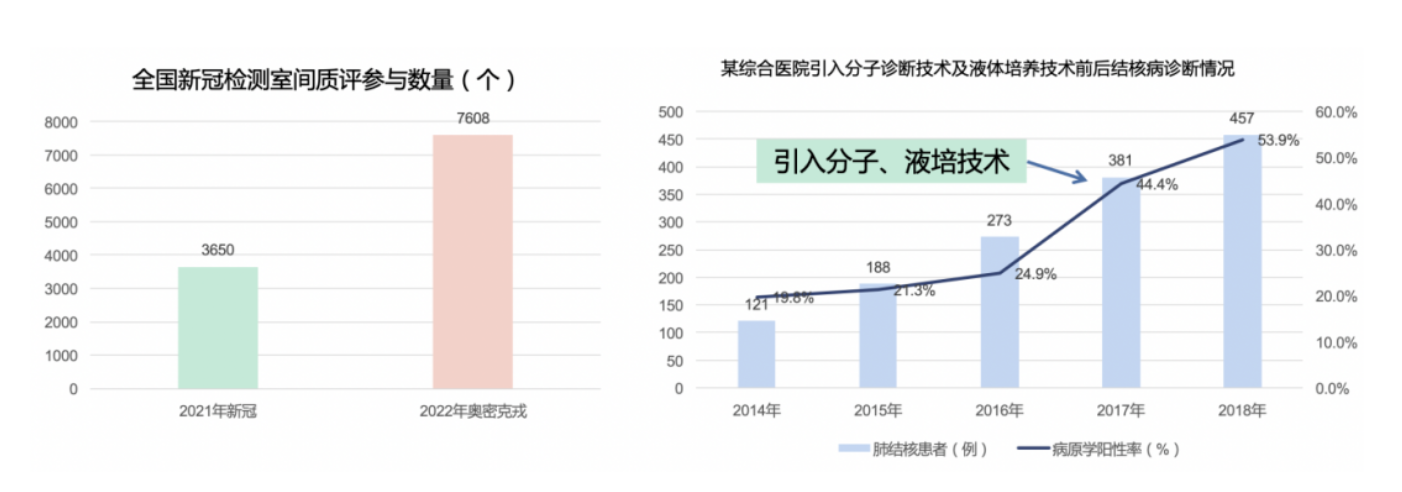
图:(左)全国新冠检测室间质评参与数量(个);(右)某综合医院引入分子诊断技术及液体培养技术前后结核病诊断情况。
4、加强知识技能培训:要对综合医疗机构工作人员开展教育和培训,包括结核病知识教育、院感防控知识、结核病监测筛查培训、保密教育以及相关法律法规培训等。
5、建立质控体系:从国家层面建立一个系统性的质控体系是非常重要的,需要卫生部强有力的领导;需要与国家质量规划、政策和战略相结合;需要制定国家标准、指导方针和绩效衡量标准等。在次国家级(区域、省、州、区)水平,需要监督实施数据收集、将质量改进指导和支持纳入工作内容、在国家水平定期交流质量改进活动,确定区域改进优先事项等。在医疗机构水平方面,需要成立质量委员会、监督质量改进活动、制定质量管理计划、定期汇报质量改进活动、根据国家指标收集数据等。最终确保在改善结核病过程和结果方面的可持续性,构建质控体系,开展明确的活动共同努力加强高质量卫生系统的属性。国家呼吸质控中心也初步制定了「综合医院肺结核质控指标」,希望从国家质控层面推动综合医院结核病诊疗能力。
6、开展结核相关研究:综合医疗机构需要加强结核病研究。目前结核病研究文献数目排名前6的机构均为结核病定点医院。作为结核高负担国家,我们在结核的诊疗方面应该开展更多的科学研究,综合医院在研究方面的优势也应该合理发挥。
7、设立结核病房:目前结核医疗机构少、床位有限、疫情应对不足。2020年综合医疗机构共有20133个,2020年结核相关医疗机构共有329个,仅占综合医院的1.6%。2009年结核病床位数共有2.4万张,结核病门诊量为244.6万例次,结核病患者出院量为129.8万例,床位使用率为87.0%,2020年受新冠肺炎疫情影响,部分定点医院作为新冠定点医院征用,存在结核病患者就诊就治的困境。
总之,作为结核病患者因症就诊的首选医院,综合医院的对结核诊疗能力的提升必然会对我国结病防控带来重要影响,整体提升我国结核病的防诊治水平。
参考文献
[1] TheWorld Health Organization. Global tuberculosis report 2021
[2] The intersecting pandemics oftuberculosis and COVID-19: population-level and patient-level impact, clinicalpresentation, and corrective interventions. Lancet Respir Med. 2022 Mar23:S2213-2600(22)00092-3
[3] Lancet Respir Med. 2022 Mar23:S2213-2600(22)00092-3
[4] Lancet Reg Health West Pac. 2020Oct;3:100032
[5] 国家卫健委2017~2021年全国法定传染病报告发病死亡统计表
[6] 25 years of surveillance of drug-resistant tuberculosis: achievements, challenges, and way forward. Lancet Infect Dis. 2022
[7] https://www.who.int/teams/global-tuberculosis-programme/data
[8] Ending tuberculosis in China:health system challenges. Lancet Public Health. 2021 Dec;6(12):e948-e953
[9] 《中国结核病防治工作技术指南》2021年,中国疾病预防控制中心编
[10] 国家统计局http://data.stats.gov.cn/easyquery.htm?cn=C01
[11] China CDC Weekly.doi10.46234/ccdcw.2021.071
[12] Patientpathway analysis of tuberculosis diagnostic delay: a multicentre retrospectivecohort study in China. Clin Microbiol Infect. 2021 Jul;27(7):1000-1006.
[13] Theepidemiology of extrapulmonary tuberculosis in China: A large-scalemulti-center observational study. PLoS ONE, 2020, 15(8):e0237753.
[14] Durationand determinants of delayed tuberculosis diagnosis and treatment in high-burdencountries: a mixed-methods systematic review and meta-analysis. Respir Res.2021 Sep 23;22(1):251.
[15] Mindthe gap -Managing tuberculosis across thedisease spectrum. www.thelancet.comVol 00 Month , 2022
[16] 遏制结核病行动计划(2019—2022年)
[17] 三级综合医院门急诊护士结核病防控核心信息知晓率的调查分析.循证护理, 2021, 7(2):5
[18] 国家呼吸质控中心2021年质控报告 (31个省区市2347家医院),2022年临床检验室间质量评价计划
[19] 2022年新型冠状病毒奥密克戎变异株核酸检测室间的质量评价报告
[20] 分子生物学和液体培养方法提高综合医院结核病病原学诊断能力的价值.中国防痨杂志, 2021, 43(2):4
[21] Improving the cascade of globaltuberculosis care: moving from the "what" to the "how" ofquality improvement. Lancet Infect Dis. 2019 Dec;19(12):e437-e443
[22] 2021中国卫生健康统计年鉴
[23] 中国结核病诊疗医院基本情况分析.中国防痨杂志,2012,34(11):708-711
[24] Reducing tuberculosistransmission: a consensus document from the World Health Organization RegionalOffice for Europe. EurRespir J. 2019 Jun 5;53(6):1900391
本期直播嘉宾

王辰
呼吸病学与危重症医学专家。主任医师,教授,中国工程院院士。中国工程院副院长,中国医学科学院北京协和医学院院校长。国家呼吸临床研究中心主任,国家呼吸医学中心主任,中日医院呼吸中心主任。

李燕明
北京医院呼吸与危重症医学科主任,博士生导师,主要研究领域:呼吸系感染,气道过敏性疾病,呼吸危重症。牵头承担国家传染病重大专项课题、国家重点研发计划、国自然面上项目,作为分中心负责人参与卫计委行业专项、国家科技支撑计划等多项研究。国家呼吸专科医疗质量控制中心常务副主任;中国医师协会呼吸医师分会常委。
本文由《呼吸界》编辑 Jerry 整理、排版,感谢李燕明教授的审阅修改!
* 感谢厦门致善生物科技股份有限公司的大力支持


