编者按
新冠疫情全球暴发已2年余,现仍肆虐横行。南加州大学医学院PCCM专科临床医学教授乔人立长居美国,以第一线呼吸医生的身份奋战抗疫一线,他如何以专业视角看待和总结美国新冠疫情?他独特的解读和思考将给我们带来怎样的启发?《呼吸界》继续推出对乔人立大夫的独家专访《美国新冠两年所见》。
这个47岁男性因新冠肺炎引起缺氧性呼吸衰竭,患者没有家人,伦理委员会的介入,取得一致结论
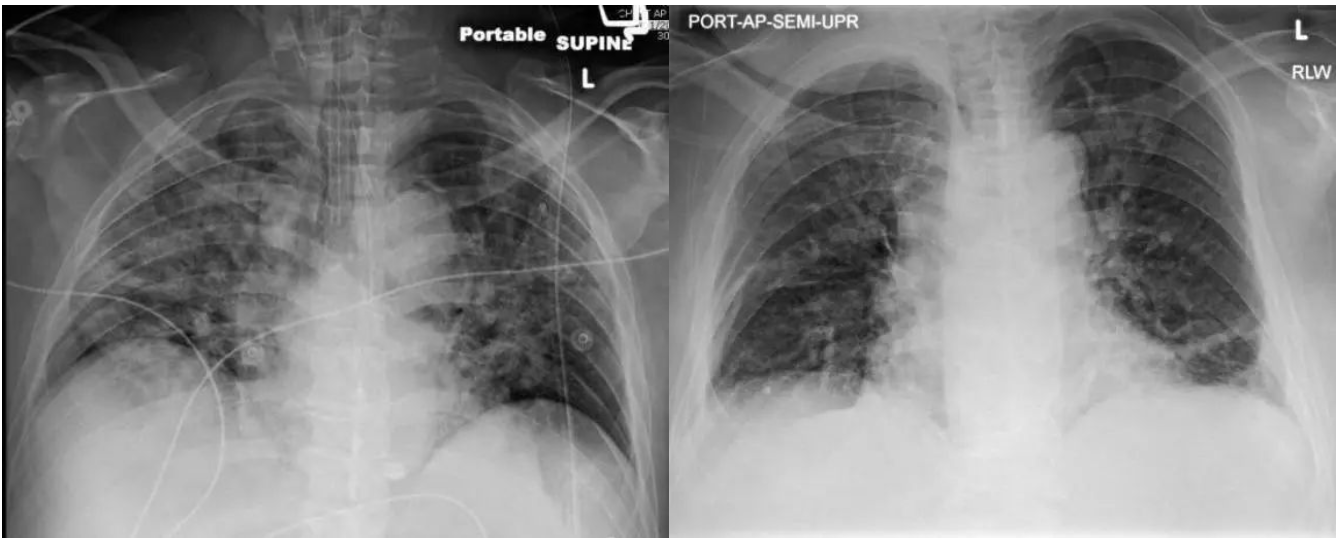
图1:我经手过的第一例ICU新冠重症患者,印象极为深刻,但我们最终治好了他。左图为与该患类似情况的患者入院时胸部CT,右图为经改善后胸部CT。
这个案例我在很多场合讲过,也想分享给国内同道,因其复杂性。该案例发生在2020年5月下旬,患者入住总医院4楼东ICU一进门右边的第一个单间,记得非常清楚,12床。美国疫情暴发于2020年3月,很快开始大规模波及洛杉矶。整个社会、医院乃至于每个人心中都充满担心与紧张,处于没有经验的状态。就是在这种状态下,我接下了第一次ICU轮转。
这个患者名叫帕布罗(化名),是个47岁的男性,拉丁语裔,homeless。他是晕倒在街头被警察送到急诊室的,诊断为新冠肺炎,引起缺氧性呼吸衰竭。X光片显示双肺弥漫性毛玻璃影,典型的新冠肺炎。急诊室立刻气管插管,开始呼吸机支持,转入ICU。即使使用吸入氧浓度100%,PEEP 20的最高支持,而且是在全身肌肉麻痹行俯卧位情况下,他的血氧饱和度也才能勉强维持在85%以上。血氧饱和度在正常人应该100%,到90%临床上就认为是缺氧。
缺氧是新冠肺炎的典型表现,而且是最严重的情况。新冠患者以缺氧划分为重症,如果需要呼吸机支持,那就是危重症。帕布罗的严重缺氧一度引起过休克,曾经需要3个升压剂才能勉强稳住血压。PEEP是一种呼吸机设定,通过机械通气设置保持肺内压力在呼气末仍然处于正值。自然呼吸时这个压力为零,20cmH2O几乎就是肺脏可以承受的极限上限。
我接手时,帕布罗已经在呼吸机上14天,呼吸机支持设置仍然处于最高状态。除此之外,每天要把他放在旋转床上腹卧位16小时,仰卧8小时。常规情况下,14天是呼吸机支持的一个关口。气管插管的气囊持续压迫黏膜会因为持续缺血坏死的反应造成气管狭窄,因此,14天如果不能脱机就需要做出抉择,或者气管切开造瘘,或者因为继续医疗好转的机会越来越小而可以考虑撤除治疗。
帕布罗没有家人,无人可以替他做这些讨论。因此,上一班的团队请求医院的伦理委员会介入,已经有了一致结论。
住院医认为这是一个医疗属于徒劳的病例,伦理委员会决定撤除支持,但我决定不放弃
轮转第一天的第一个病例报告就这样开始了。「这是一个医疗属于徒劳的病例,伦理委员会已经决定撤除支持。」住院医的报告两句话就停住了。如果病人已经处于撤除支持状态,细节讨论便没有了什么意义。团队准备挪向下一个病例。
当时中国的疫情才刚趋于稳定,美国的疫情则进入猖狂阶段。我心中虽然很有跃跃欲试的想法,自己却第一批就因为无防护下紧密接触而被隔离。好容易重返第一线的第一天,心中充满「英雄情结」,准备随时解人于倒悬。结果,没想到第一个病例就是一盆冷水。「等一下,为什么认为医疗徒劳?」我叫住了住院医。「他的血氧饱和度从来没有上到90%。」住院医说。「人在85%的饱和度也是有可能存活的呀。」我曾在秘鲁安第斯山上进行高原研究两周多,4600米海拔,那里居民的血氧饱和度常年都在90%以下。我拿出手机里头年登上惠特妮山的照片,4230米的山顶上,手指上血氧饱和器读数84%。
帕布罗除了严重缺氧,还有肾功能衰竭,需要CRRT连续透析。但肾功能受损应该是初期休克状态的后遗症,现在他的血压已经不需要升压剂支持。虽然肾功能仍然不全,却已经开始生成尿液。于是,我们决定逆转帕布罗的撤除医疗状态,留下DNR,但是支持治疗仍然继续。我每天都要亲自检查肺部顺应性,并相应调节呼吸机的设定。
我们尝试试用ACEI药物……同样与ACE结合,ACEI与病毒对细胞的最终作用完全相反,因此理论上有可能形成拮抗
关于治疗方面的尝试,我们曾考虑试用ACEI药物。ACE(血管紧张素转化酶)是肺细胞上相对特有的一种酶蛋白,与血压调节有关,治疗高血压最常用的药物有一大类就是ACE的抑制剂(ACEI)。冠状病毒侵入细胞的第一步也是通过与ACE结合。病毒感染后,ACE表达水平下降,而在使用ACEI药物时,ACE水平会升高。也就是说,同样与ACE结合,ACEI与病毒对细胞的最终作用完全相反,因此理论上有可能形成拮抗。可惜,医院流行病总监反对,未能执行;其次,系统观察X光胸片可以看出,帕布罗肺野上初期的弥漫性毛玻璃影已经转变为局灶性实变,外周分布。肺部炎症导致纤维化之前,常有一段机化期,表现为淋巴细胞浸润,甚至可见多核巨细胞。这种病理变化在新冠尸体解剖有过报告,而影像学所见,完全符合机化性病变。其他原因引起的机化性肺病变一般都对激素治疗反应良好。于是,决定一试。既然要试,就要足量。3天后,局灶实变明显改善。
当时,医院总监也曾经试图干预,激素用量2mg/kg连续超过24小时必须申请批准。一申请往往就会费很多嘴皮,于是我们特地把每天三次的计量分成2高1低,避免「持续」高量,耍了个小心眼。
在当时,ICU每天满座,新冠与非新冠患者仍混在一个单元里,每天查房都是看完了新冠患者再看其他患者,以期在医生力所能及之下尽量减小交叉感染的可能性。因此,那1个月里每天查房,12床都是第一个。整整1个月时间他都一直住在12床,但他一直气管插管,用呼吸机,我们一句交谈也没有。1个月后我得以休息两周,虽不去医院,却一直在关注ICU情况,尤其帕布罗的病情进展。轮转快结束时,帕布罗已非常接近脱机条件。在我离开后第3天他就成功脱机,转去了普通病房,又转去康复。
患者的情况转机是从影像学改善开始的……轮转结束前,我几乎是强压住心里边的冲动才没有拔管,让呼吸肌的力量再多恢复几天
细致回想,帕布罗情况的扭转是从影像学改善开始的。最早肺部顺应性首先增强,将同样体积的气体送进气管,所产生的肺内压力开始下降。接着,氧饱和度也出现改善。第一天吸入氧浓度持续在80%时,使得整个团队都非常高兴,开始燃起了希望。吸入氧浓度80%仍然非常高,可此前一直必须保持使用100%。1个月下来,帕布罗吸入氧降到了50%,PEEP 5。
说实话,轮转结束前,我几乎是强压住心里边的冲动才没有拔管,让呼吸肌的力量再多恢复几天。非常希望亲手拔掉呼吸机上的每一个新冠患者的气管插管。帕布罗在呼吸机上一共高达49天后才最终脱机。这中间因为疫情造成资源紧张,一些按常规应该做的都没有实行。
本应进行气管切开,可气管切开属于可能传播传染的极高危状态,疫情期间必须由指定的专门团队操作。一开始没有积极争取排队,因为一直以为帕布罗脱机的可能性近于零。后来轮到了又赶上他并发感染,而失去了机会。但最终帕布罗成功脱机,这个病例说是一个「奇迹」大概也不过分。
想尽一切办法对一个不属于「VIP」的患者进行治疗,想一想是为了什么?……一些反思,本应可以做得更好
平心而论,帕布罗决不属于VIP,甚至被称为美国社会所淘汰的对象都不过分。对他的情况,除了医护人员,不会有多少人关心,更不会成为新闻。但是我们团队对他的救治是非常积极的,甚至想尽一切办法对他进行治疗。动机很简单,疫情是一场人类与病毒的战争,而不是人类之间的争斗。因此,所有人无论什么阶层,无论什么阵营,都应该属于一方。病毒致死任何一个病例,都应该视为整个人类的一次失败。我希望在我的手里这个失败可以尽量地少。
帕布罗在呼吸机上一共高达49天后才最终脱机,这中间因为疫情造成资源紧张,一些按常规应该做的都没有实行。比如本应进行气管切开,可气管切开属于可能传播传染的极高危状态,疫情期间必须由指定的专门团队操作。一开始没有积极争取排队,因为一直以为帕布罗脱机的可能性近于零。后来轮到了又赶上他并发感染,而失去了机会。因此我才会说,最终帕布罗的成功脱机是个「奇迹」。
前后算下来,1个月时间里,我们经手新冠病例31个,除了2例经鼻高流量,其他患者全是气管插管呼吸机支持。共发生3例死亡,其中1例因消化道大出血。
新冠疫情中,各种科研结果多如牛毛,文献中常用的一个统计学指标是28天死亡率,这一指标用来反应疫情情况。作为医生,我们是一个接一个地管理每个患者的每一天每一刻。可是,一旦抽象为统计数据,我们管理的这一组患者死亡率不到10%。这在当时又是属于一个好得让人难以相信的数据,比起所有文献上报告,都低得不在一个数量级。
但是,我们知道,需要呼吸机支持的新冠患者预后大都非常暗淡,死亡率在早期中国的报告约75%,早期纽约情况也相差不大,后来偶然见到最好的报告也是20%。我们的管理肯定没有出大错,才有这个可能。但却又实在没有什么「经验」可谈。这中间还冒出过各种「神药」,有效、无效的药物如走马灯一样层出不穷,甚至喝氯酸都曾有过推荐。
我们团队也曾给帕布罗申请过瑞德西韦,但没有申请到。但如今再回头看,没得到这种「神药」最感到可惜的,绝对不会是帕布罗和他的医护们。既然致死病例多半都是高龄多合并症的人,帕布罗的年轻与没有既往史可能才是治疗成功的关键。可是,会不会病毒传到美国西岸时已经有所突变?使其致病性有所降低?目前无从知晓。但有一点可以肯定,当帕布罗在最高程度呼吸机支持下长时间在死亡线上挣扎的那段时间里,不会有人问这样的问题。
纵观美国新冠疫情,感染后急性后遗症如何?康复措施如何?下期我们将继续与您分享乔大夫的《新冠两年美国所见(4)》
专家介绍

乔人立
美国内科委员会四重认证专家(内科,肺疾病,危重症,睡眠医学);南加利福尼亚大学临床医学教授,PCCM专培委员会顾问。


