今天我给大家分享的经验主要基于学术方面,也会谈到我一些个人经验以及在这段时间里的反思。当临床确诊出一个炎症或者疾病,尤其是感染性疾病,做病原学检测,核酸检测是一个「金标准」。为什么包括我个人在内的我们湖北影像界的同仁会提出用CT作为筛查或临床确诊的依据?因为我们在这一特殊时期有所感悟:核酸的是病原、是原因,在抗击疫情的这段时间内,突然大规模的、大范围的集中爆发了这么多肺部有炎症的患者病例。CT显示的是结果。不管是什么原因造成的肺部损害,CT展示的是一个直观的、客观的肺部损害的证据。所以,我提出用CT作为主要依据,拿出了CT影像自身诊断新冠肺炎的标准。注意:此处的标准并非「金标准」,只是在这段特殊的时间、特殊的地点,比较适用的,实践性的经验。
问:CT影像在这次新冠肺炎「战疫」中起到哪些作用?

这些个疑似病例。需要说明的是,这里大部分针对的是核酸阴性、病原学检查不清楚什么原因造成的病例。这次在湖北省,尤其武汉市重点地区,有以上其中任何一条,我们都把它纳入疑似病例。
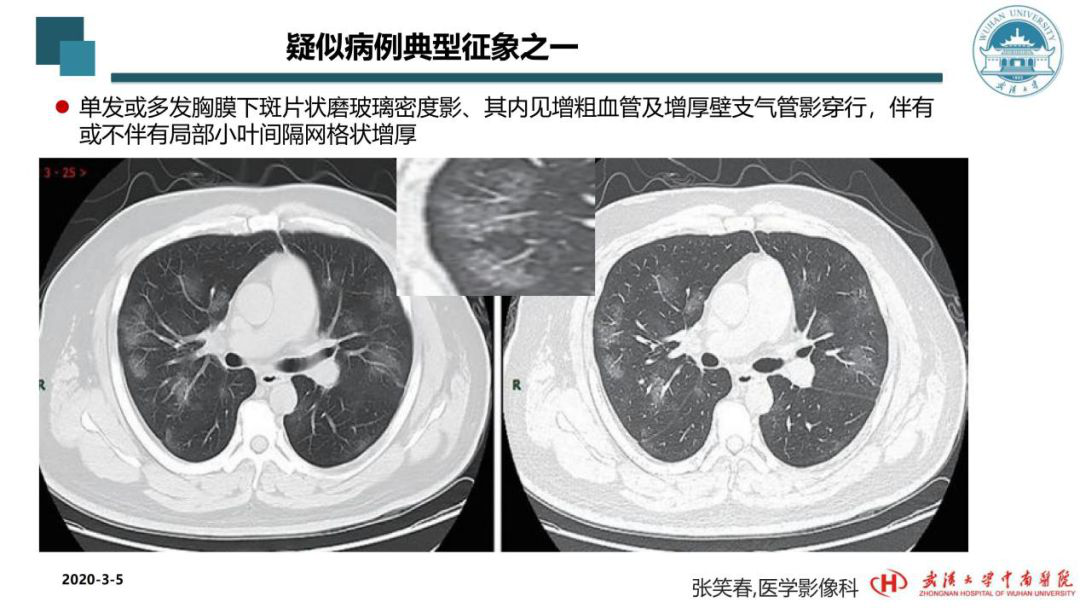
这位患者的核酸检测是阴性。但在当时,有一部分病人不一定核酸是阴性,因为他们还没有做核酸检测,或是正在排队等待做核酸检测。这位患者的双肺可见成片磨玻璃密度影,双肺多发。中间小图为局部放大的图像。里边有肺间质的小叶间隔的增厚,表明了炎症不只是肺泡的渗出,还有间质性改变。可见内部已累及血管,血管是增粗、僵直的。这是我们当时看到的肺部CT的影像学之一。
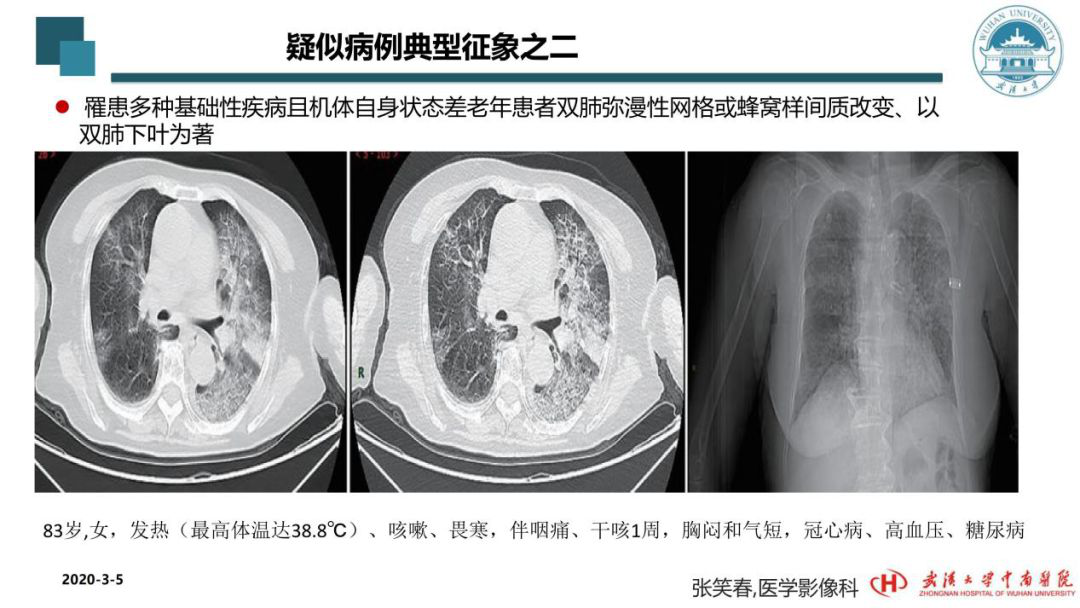
此次新冠肺炎的影像学表现,并不像一开始大家怀疑的像SARS那样典型的表现,它的影像学表现是多种多样的,具有复杂性、多样性的特点。比如老年患者中,他们的肺部CT影像学会出现更加让人觉得迷茫的改变,看上去像细菌感染,或者像支原体感染,很容易让人摸不着头脑。这是一位83岁的老年女性患者,第一次CT检查,影像学显示为实变,周围双肺弥漫性的改变。仅从CT的角度,谁都不敢把它作为一个新发的传染病学来诊断。但基于在湖北省武汉市新冠肺炎疫情的大环境下,她的核酸检测当时是阴性,像这种影像学表现是比较重的,所以我们一般在核酸检测为阴性的时候,要排查其他的病原体,比如流感病毒、EB病毒,以及细菌、真菌。这位患者因为有冠心病、高血压、糖尿病,几乎所有的病原体都排除了,甚至少见的细菌如克雷伯这样的细菌也要排查。都排除以后,我们认为这位患者高度疑似新冠肺炎,所以CT上呈现出这样的肺部损害结果,我们建议临床一线负责治疗的医生将她收入院进行单间隔离治疗,之后再重新取样,慢慢来核查她是否核酸阳性。
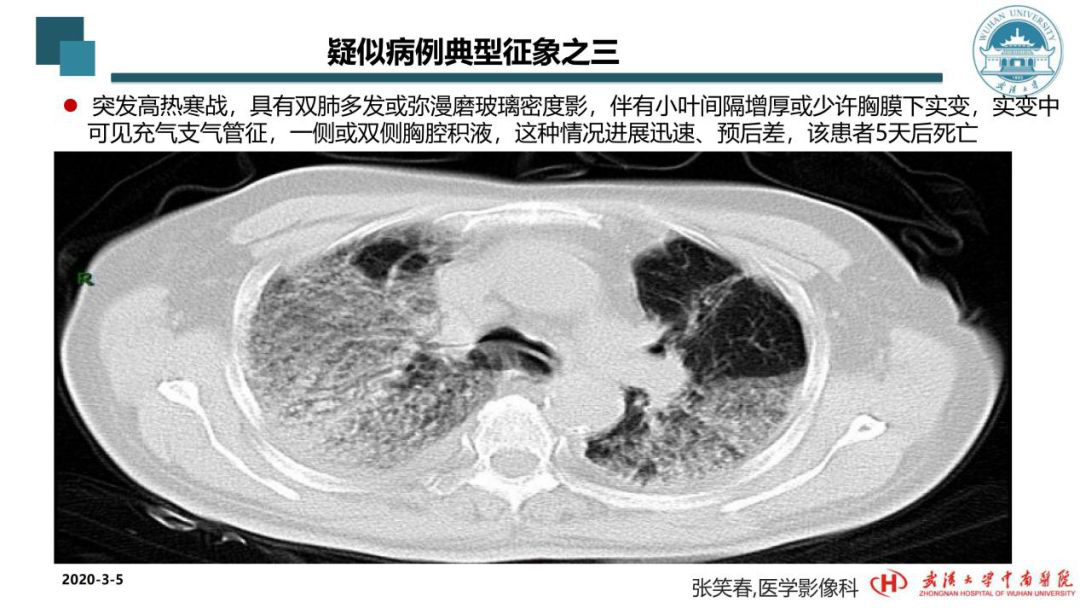
这是另一个典型的疑似病例。临床中也有患者的CT一做出来就表现很重,比如这位患者。他的症状特别重,突发高热、寒颤。这时从双肺CT可见几近亚实性的改变,已经不是磨玻璃密度影,且胸膜下已有实变,甚至还有少量的胸腔积液。这一类CT影像学的患者一般年轻人较为多见,出现这样的影像学也往往预示着他们的预后较差。这位患者在5日后不幸去世。
在当时那段时期背景下,湖北省2月3日之前,类似的患者很有可能没有做核酸检测,也有可能做了核酸是阴性结果,当时湖北省有大量的类似病人不能被收治入院,因为定点医院的床位有限。基于当时的大背景我曾呼吁:根据患者的影像学资料,结合临床表现,提醒呼吸界的一线医生,如果患者出现类似的表现,要提醒预后可能较差,可能该上呼吸机,可能将一些必要的治疗前移。
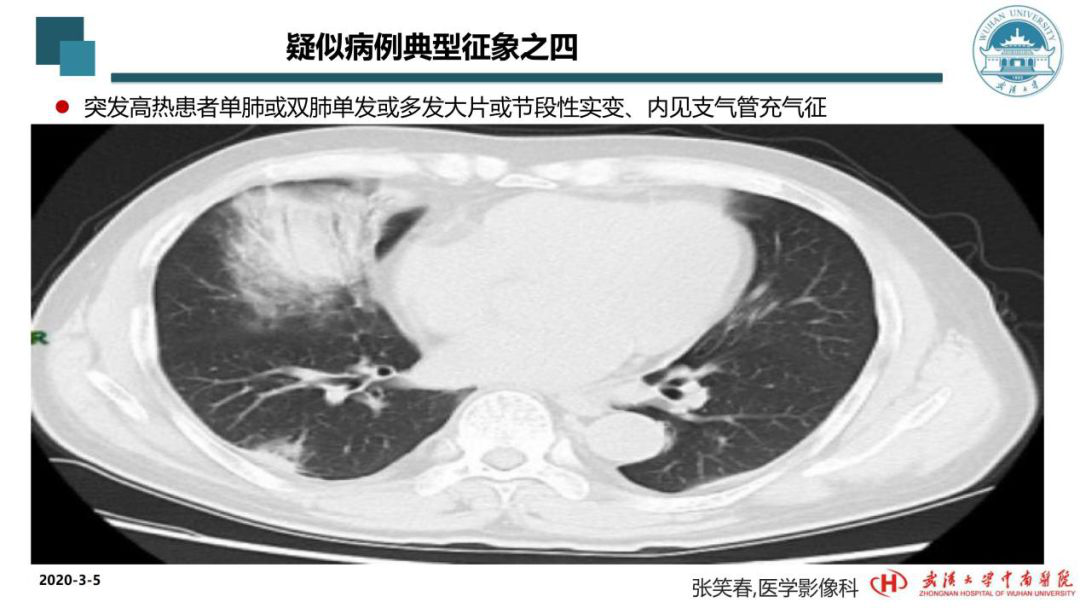
还有的疑似病例,刚来就诊时突发症状就较重,以年轻人较为多见,CT的影像学会观察到肺部出现大片实变,这样征象出现预示着病情比较凶险、比较重,如不及时干预的话、往往预后不太好。
当时湖北省有一批医务人员感染,甚至有人不幸去世,他们当中有几位同道的肺部CT我也看过,他们的影像学资料显示与这个案例的CT较为类似,其初发症状较重。这些经验也证实了我们的判断。
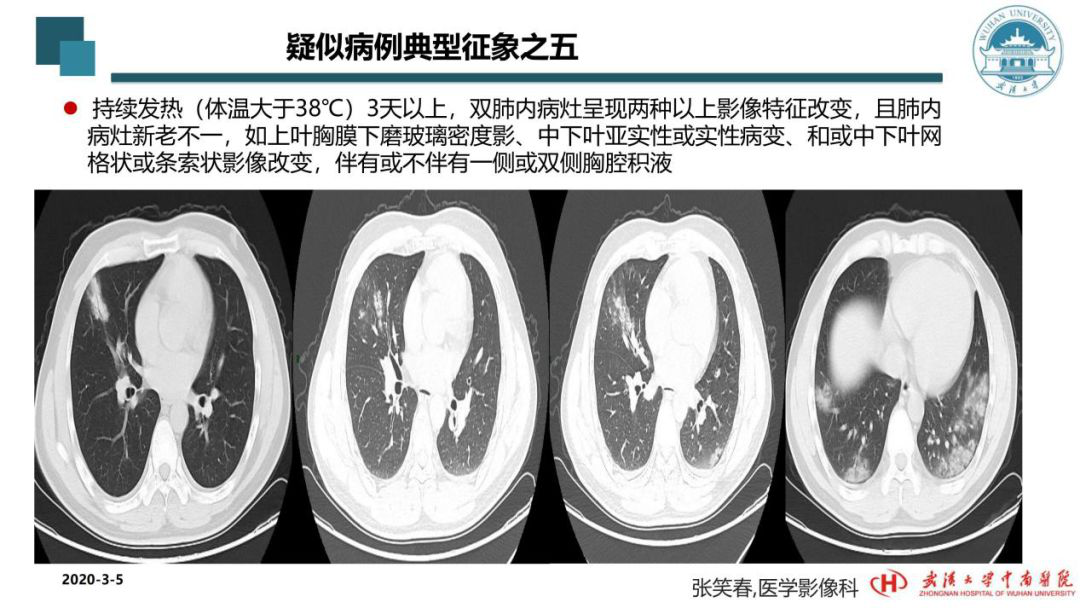
从这个病例看新冠病毒感染后肺部CT的状态,说明病毒往往会导致新老不一的病灶在同一个患者的机体内出现,多种病灶同时出现。最左边的影像学是第一次做的,可以看到实变。而后复查过程中的CT可以看到病灶的实变周围出现了磨玻璃密度影,往后又有新增的病灶,里边似乎实变的范围缩小了,但周围的磨玻璃影又增加了,继而双肺下叶又出现了新的病灶。所以,看影像学的进展并不是单靠一次影像扫描后诊断就可以完成,是多次对比、随访、对比。CT在这次新冠肺炎中可以起到筛查、排查,甚至临床确诊的作用。
以上部分是疑似患者,大部分患者是面临没有做核酸检测或者核酸检测为阴性的。

还有一部分患者做了核酸检测而结果纯粹为阴性,但凭CT也能够达到临床确诊的作用。为什么呢?这是因为这部分患者复查的时候从CT上可见影像学的变化。我一共罗列出5条依据,配上CT图像逐一给大家解释:

这个病例是第一种典型征象。在1月11日时的影像学是这样的表现,患者的核酸检测为阴性。到1月14日,可以看到3天后患者的病变不仅数量增多了,而且密度增高,范围扩大。到1月23日,病变的多样性更大。像这种经过几轮随访得出的影像学结论,尽管患者的核酸检测结果为阴性,也始终不能将这个「阴性」作为诊断标准。针对这位患者的情况,他的肺部病变在一步步变重,所以我们就建议他立刻住院,并对他进行隔离治疗。对他的治疗比其他确诊的患者还要严格,确诊患者可以两三个人同一个房间,但像这类病人就得单独隔离治疗。
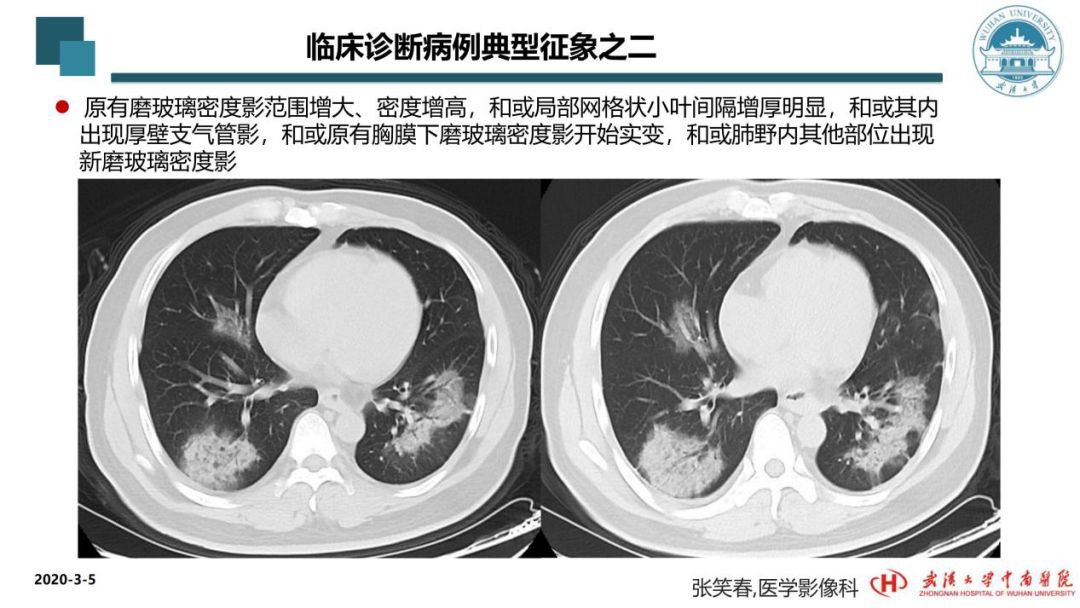
这个病例是第二种典型征象。可以看到影像学一开始是近乎实变,为亚实性。复查过程中它的密度进一步增高,也就是说肺泡里的液体进一步增加,意味着病情变重。我们通过这种动态的观察,在这位患者第二次复查CT影像后,给出的诊断是病毒性肺炎。这对影像学来说其实是不合常规的,因为我们不能给出病原学的诊断。但在这种特殊时期,我们观察两次复查对比就给出这个倾向性的诊断,目的是为了引起一线治疗大夫的注意。
问:肺部影像学对新冠肺炎的炎症分期起到什么作用?
此次新冠肺炎中,CT影像学不止在诊断中起到了作用,同样在肺部炎症的分期中也起到了重要作用。
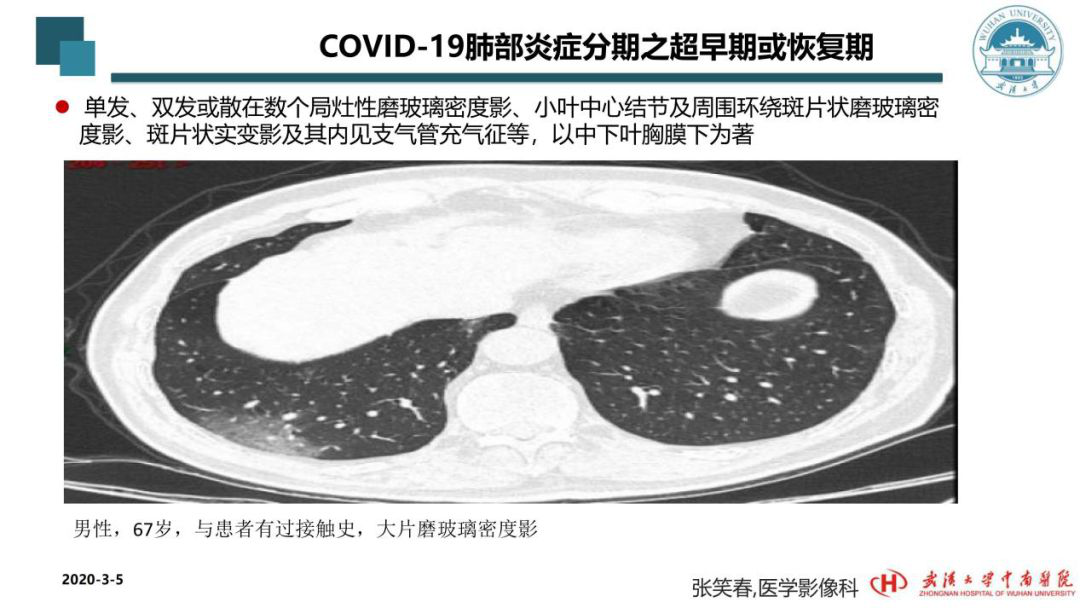
影像学的分期可能与临床的分期有一定空间上的差距。这个病例的影像学可以看到,它可以在早期,甚至超早期出现,也可以在恢复期出现。意思就是我们现在的认知与以前的认知不一样,以前会给它固定到某一个期,而现在我们会对疾病在随访过程中分析,患者在恢复过程中有些实变吸收,剩下的也是这种磨玻璃密度影。所以我们要客观地、在动态中观察,给临床一线的治疗大夫更好的依据,告诉他患者跟前几次对比是好了还是进展了?或者是更加重了?给一线出具动态的影像学报告。这个患者的病变可以在超早期,因为他有病毒接触史,但他没有症状,只是CT表现有一点征象,要提示临床一线负责治疗的大夫或者告诉疾控中心应该收治,按照临床确诊来进行治疗。
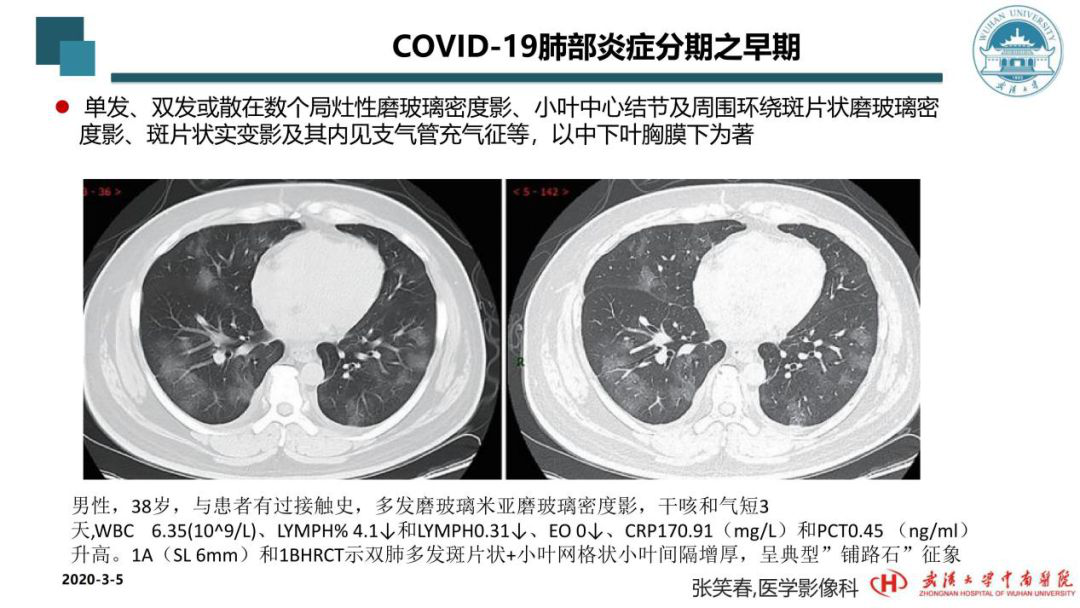
这个病例的症状也不是太重,38岁,干咳、气短3天,并且他的体温不高。这次新冠肺炎的患者在具有各种症状的同时,症状也呈现多样性。有的人发烧,有的人没有发烧,甚至有的人连呼吸道症状都没有,表现为腹泻、腹痛,有的人表现为神经系统症状。我个人感觉这次新冠肺炎可能侵犯的器官具有多器官受累的趋势,而不是只累及肺。因为我们还发现有胰腺改变的,只不过在肺部的表现最典型,肺部表现在临床引起的关注度最高。
从这个病例可以看到,患者属于早期病变,双肺突发磨玻璃密度影,这种一团一团的表现,在影像界把它描述为「铺路石征」,实际上就是肺泡和肺间质同时受累形成「铺路石」一样的改变,里面还有增粗的血管等早期改变。
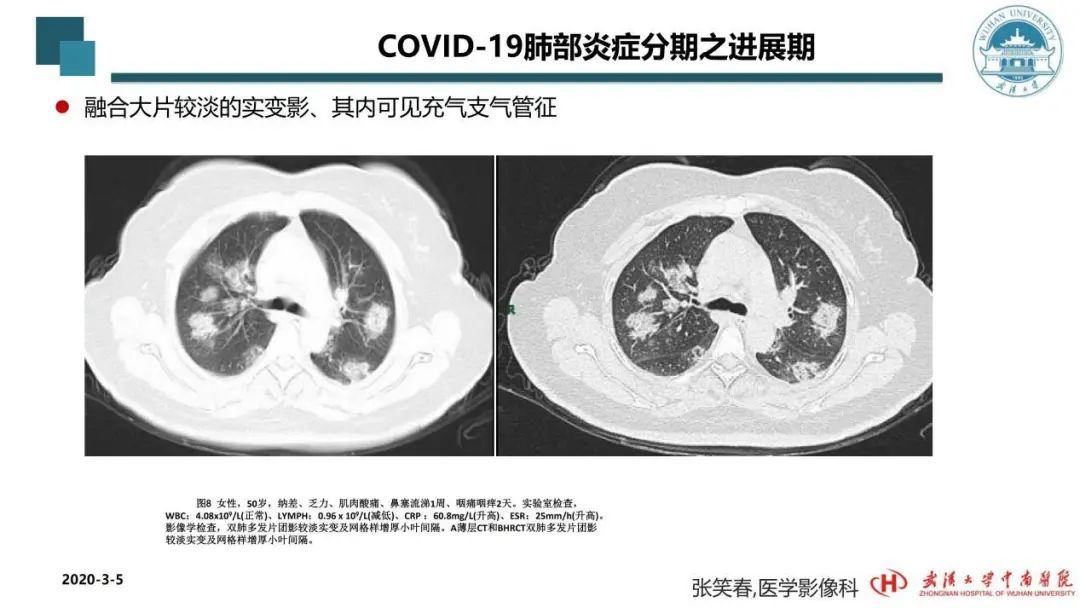
我们可清晰地看到进展期的改变。值得注意的是,患者并不一定从早期发展到进展期、再发展到实质期、再到消散期整个过程都由我们检测或治疗,可能到进展期才来医院。因为有一批患者没有临床症状,他们并不会来就诊。所以,许多患者来医院后,做CT看到的几乎都是已接近亚实性的改变,间质和肺泡均有一定程度改变,肺泡内有渗出,间质内同样也有水肿,形成粗厚的、粗放的网格状,内部有实变。实际上像这种患者,他可能出现症状已有一周,咽部痒痛2天,但他一周后才来做检查,这时自身疾病已经进展。像这类患者,因为还有消化道的症状,我们甚至还要给他做腹部超声之类的检查。
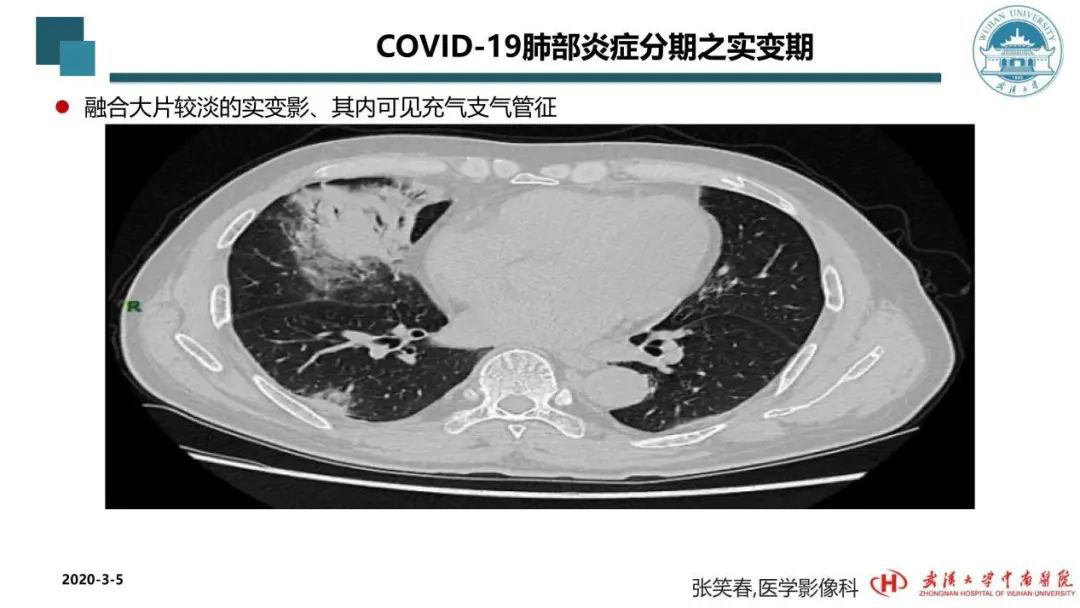
实变期相当于临床分期中相对来说稍微中晚期。这个病例的实变期可以看到的程度,其实患者很有可能来就医时已经是这种程度,只要一有症状,CT就已经是这种大片实变,并不像2003年非典时期我们所说的「双肺弥漫性的磨玻璃密度影」,这次新冠肺炎表现的实变多种多样,比如这个患者一来检查,就可见大片实变,里面有后壁的空气支气管征的表现,胸膜下有一块也是病变,胸膜连带增厚。指南中以及影像界的同仁都认为,CT影像中很少患者出现胸腔积液,其实该提法有失妥当。在重症患者中,有时候胸腔积液、胸膜增厚是首发的影像表现,反而其他的表现后发生,而且一旦出现胸膜受累或胸腔积液、预示着病情较重。这是我们在临床中看到的经验之一。
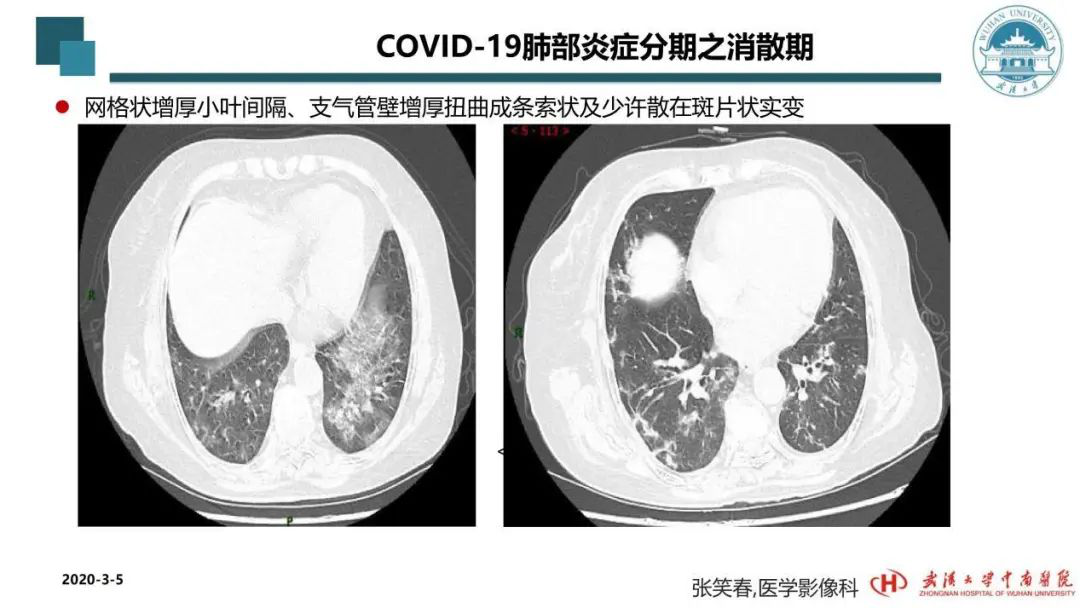
讲这几期变化是有利于一线大夫治疗的,比如复查CT,我们可以通过变化告诉患者以前他的治疗是有效的,CT可以看到前一次的样子,治疗后变成现在的样子。比如上图的肺炎消散期,前后对比虽然范围增大了,但可以看到实质性的病变都吸收了,仅留一些增粗的血管和小片的纤维灶。这证明治疗是有效的,可以延续、调整、修正治疗方案。
问:我们是如何进行病情(疗效)评估的?
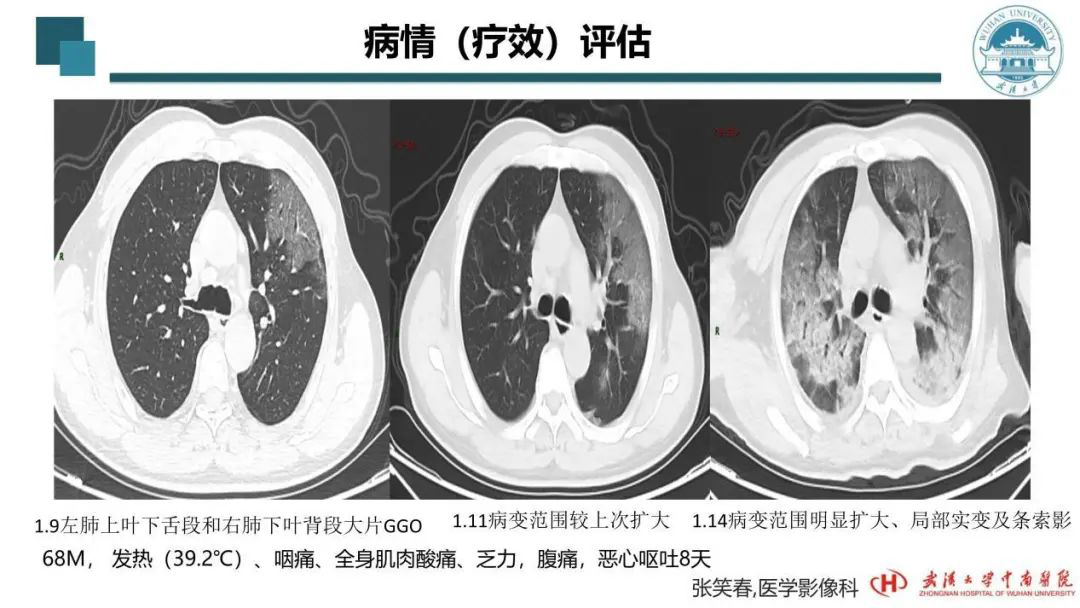
CT影像在病情评估中扮演的角色更加重要。可能一部分呼吸界的同仁认为病原学的检查能确定是新冠肺炎。但它不能给出新冠肺炎的肺部损害是轻度还是中等,还是重症、危重症?这个答案就靠我们CT观察了。
上图可见,1月9日时,这个病例有一大片的磨玻璃密度影,很典型。2天后范围增大,且又有新发的病变,胸膜受累。尽管都说这次的新冠肺炎少有胸腔积液,但我们再看右边第3张CT,时隔5天,患者已进展为双肺弥漫性病变,双侧出现胸腔积液。这不是个好征兆。我们在观察过程中发现,患者的肺部病变进展很快,出现胸腔积液其预后往往不好,给治疗带来很大的困难,会向危重症进展。所以,观察CT,如出现胸腔积液,就是向危重症进展的一个比较敏感的指标。
问:CT在湖北新冠肺炎「战疫」中发挥了哪些作用?
谈这个话题主要因为我是湖北的影像科医生,所以就谈谈CT在湖北这次阻击新冠肺炎所发挥的作用,因为我们现在的主战场就在湖北,全国都来支援湖北。

湖北此次新冠肺炎的影像学呈现出它的三点作用。第一点正是我提出前面所讲的那些呼吁和倡议的原因。第一点的作用是把大存量的疑似病例按照临床确诊收治入院治疗,这样既保护了患者本人,也避免了患者作为传染源传播给家庭和社会。因为当时处于家庭留观状态,我在提出这项呼吁时,已有家庭聚集性感染病例,甚至有逐渐蔓延的趋势。
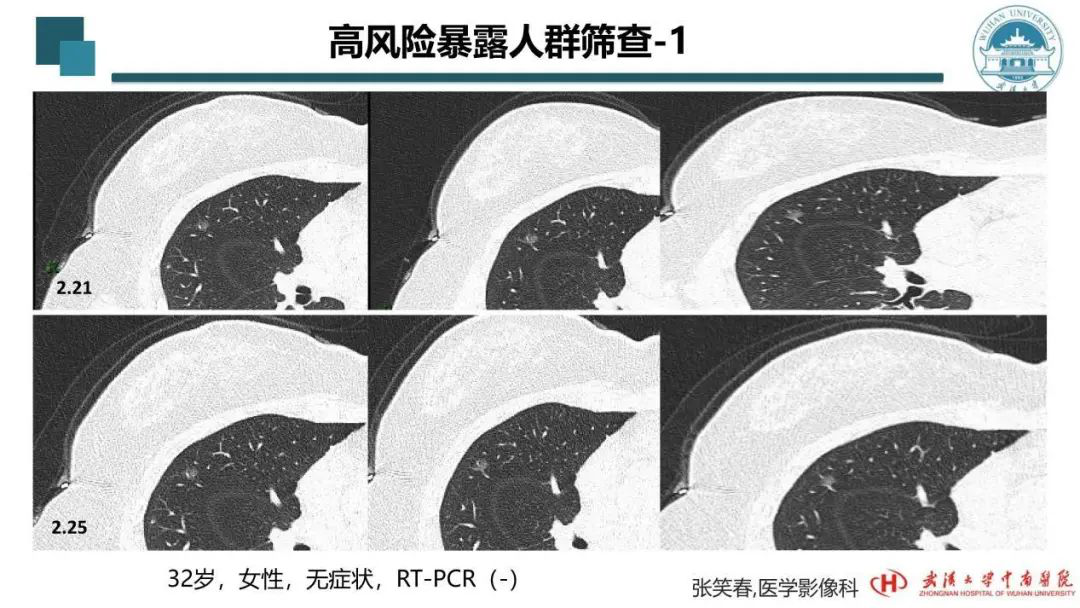
这个病例属于高危暴露人群,她是典型的核酸阴性、无症状患者,但CT上呈现阳性表现。医务人员、媒体记者、志愿者等这些人群都可看作高危暴露人群,应当做排查。这位女性很年轻,平时无任何病变。1月21日影像学检查可见一小团病灶,里面有一只增粗的、穿行其中的血管。1月25日复查无太大变化,期间她自行隔离,接受治疗。目前还在做进一步的排查。
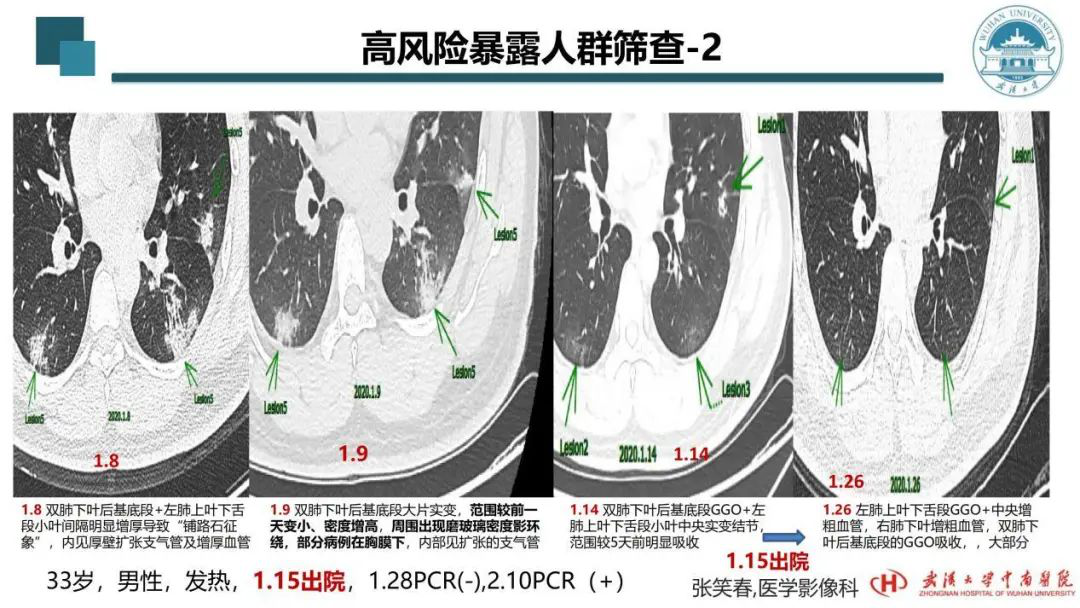
这个病例在华南海鲜城附近居住,发现较早,核酸检测为阴性。这个病例很有戏剧性,这就是为什么我们会提出以CT为标准。该病例几乎囊括了诊断、住院治疗、出院后复阳。近期CT还没有复查。仅从这几次CT分析,1月8日的CT可见一些部位的病变,但不典型,按SARS的经验不应该是新冠肺炎,但他确实是新冠肺炎。可见间质和肺泡受累,甚至多条支气管壁增厚、扩张,可见血管的改变。1月8日武汉市的病例还没那么多,所以他很幸运地直接入院治疗。当时没有做核酸检测,一线医生直接给按照新冠肺炎治疗,考虑到他比较年轻,怕他产生炎症风暴,据说当时还用了激素。1月9日的CT病变相对进一步加重,密度更实,意味着肺泡里的渗出液体增多,周围出现磨玻璃密度影。治疗到1月14日,大部分吸收了。我们说在超早期如果出现磨玻璃密度影,要看肺部炎症在逐渐吸收的时候是不是也出现?因为磨玻璃密度影就是少量渗出的改变,大部分都吸收了剩下少量的,自然就是磨玻璃密度影。所以我们呼吸界的同仁没必要去纠结磨玻璃密度影这一个词汇,而是要动态地观察到底影像反映到病理上,去分析应该是一个什么病变。
这个病例1月14日的CT就可见大部分肺部炎症已经吸收了,剩下少量实变的结节。当时他的情况符合第四版诊疗方案里的出院标准,所以他1月15日就出院了。出院当时医院还没有做核酸检测,他就在家里自行隔离。1月26日复查,这时的病变出现了变化,双肺下叶的炎症几乎大部分都吸收了。当时他很放心地回家了。
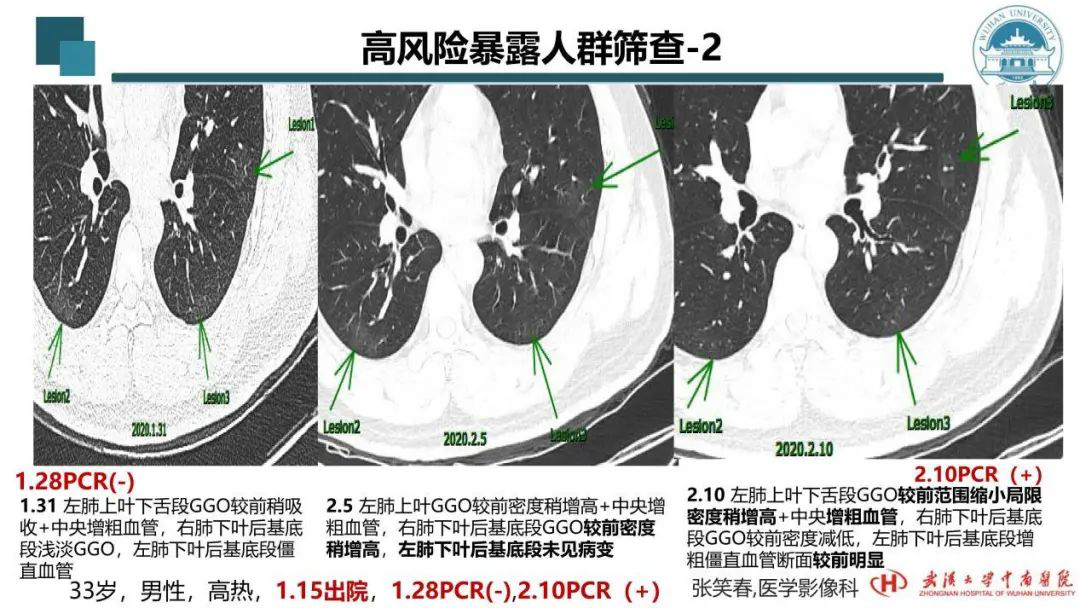
再看一下他后续的情况。1月31日复查,病变的密度稍微有增高,原有的部位又出现一些密度增高,但这时他完全没有症状,所以他继续在家中自行隔离。1月28日他的核酸检测排上队了,检测结果为阴性。可到了2月5日复查,发现一个位置较31日的CT密度很模糊地有所增高,没有引起足够的重视,他继续回家自行隔离。2月10日复查,他做了一个核酸检测,发现是阳性。又做了CT,发现有一块确实周围密度增高,且两个血管断面明显增厚,一些部位有一定的改变,他又被送到隔离病房治疗。到现在为止,据说中间出现了两次转阴,接着又复阳,最新的复查CT还在跟进,补充说明一下,3.6核酸检测为阴性、抗体检测IgM和Ig G,3.8复查核酸又转为阳性(此时CT影像还残留一小片磨玻璃密度影 )、抗体检测也为阳性。
从这个病例的几次CT,反映了患者新冠肺炎的整个治疗过程,包括核酸由阴性转阳性、阳性又转阴性、直至产生抗体后转阴又复阳的多次反复、这样大大拉长了的患病及治疗时间窗,跟进CT时都发现了方方面面的线索。所以,即使是核酸阴性,也不应该放过影像学证据。在湖北省的疫情大背景下,CT影像学可以起到一定程度的筛查和临床确诊的作用。
由此可见,CT影像、包括CT的肺部影像在全国都适应,炎症的分期、病情的评估、危险的分层,以及肺部病变的动态监测、疗效评估,包括出院的随访,这都是通用的。
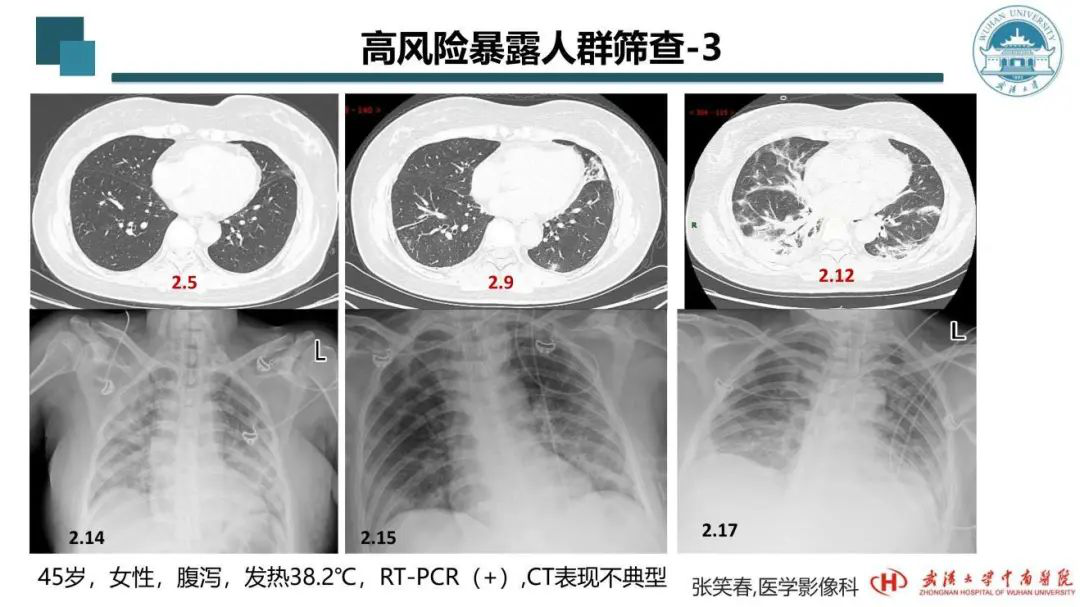
这个病例是高风险暴露的人群。其实她在1月份就做了两次CT,没有任何问题。2月5日复查CT,当时她有腹泻症状,无呼吸道症状。这次CT发现有病变,但不敢确定。于是做核酸检测,结果为阳性。CT可见很小的病变。其实核酸为阴性的患者有时候CT上可以看到大块病变,甚至是双肺弥漫性病变。这也给我们带来一个启示:不要过度依赖于病原学检测,或者不要等待。患者可能需要多次、多点的采集样本,可以取粪便样本,也可以取呼吸道样本。比如这个患者,她是以腹泻为症状的,就应该取粪便样本,而不只是依赖于咽拭子样本。这也是我们分享的经验之一。
2月9日,患者的CT加重,但她还是普通隔离病房治疗。CT可见出现了新的病灶。2月12日的CT显示病情突然加重,双侧出现以右侧为主的胸腔积液,双肺病变比以前范围增大。患者出现呼吸困难、乏力症状。一度丧失意识,进入ICU治疗后很快上了呼吸机。治疗过程中用了比较特殊的方法,据说还用到干细胞或康复者的血浆。进入ICU期间给患者拍了床旁胸片,可见病变严重。这个过程中可以发现,患者的病情总是在反复。2月14日比较重,2月15日肺又变得清亮了,2月17日又比15日重,这就是此次新冠肺炎的特点,反反复复。所以,这也是给我们临床认知、诊断、治疗带来的困难。
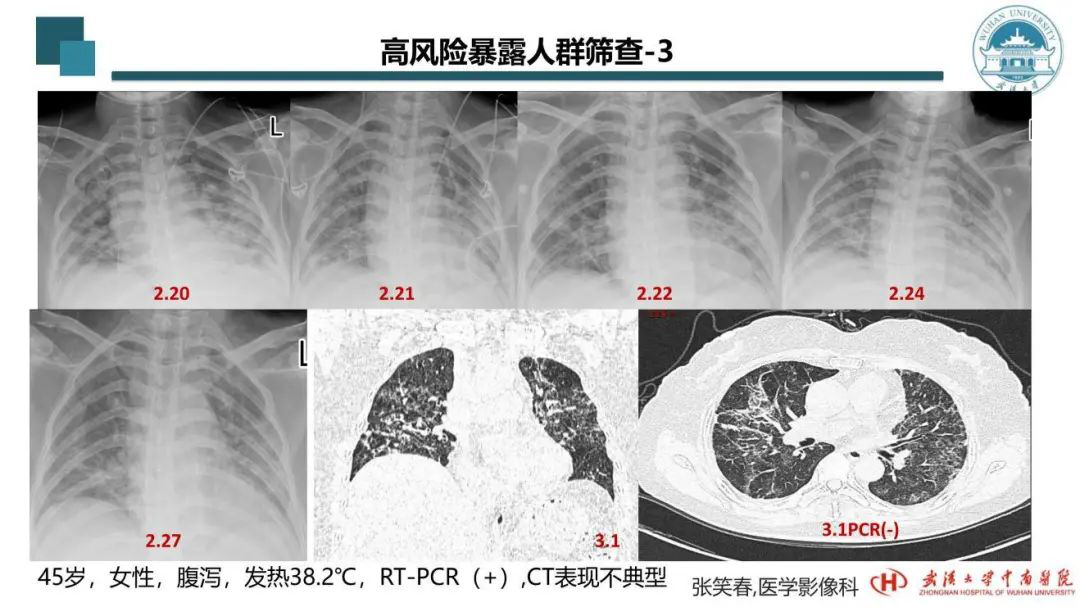
2月20日的床旁胸片,又出现反复加重。2月21日,又好一点。这时我们要问为什么?其实在这期间,我们重症医学科的老师们一直在调整她的治疗方案,可能多种方案都上过,发现不管用就立即换另外的方案,所以才出现影像学上这么多的变化。从图中也可以看到几乎都是这种情况。
患者3月1日复查核酸为阴性,转普通病房前再次复查CT,可见消散期(恢复期)的改变。从CT影像学反映了这次新冠肺炎具有临床症状表现多样、影像学不同阶段呈现不同多样性的改变。不同年龄、不同性别、不同人群、有无基础疾病,呈现的影像学改变都不一样。在治疗过程中患者病情几经反复,给临床认知带来极大困难,给治疗带来极大挑战。
现在很多人认为核酸阴性可以用CT来检查,但核酸阳性是否都是新冠肺炎?在湖北省有这样的患者,比如肺部的炎症一定是以CT作为主要依据,新冠病毒感染一定是核酸的病原学检查。我们再看以下CT:
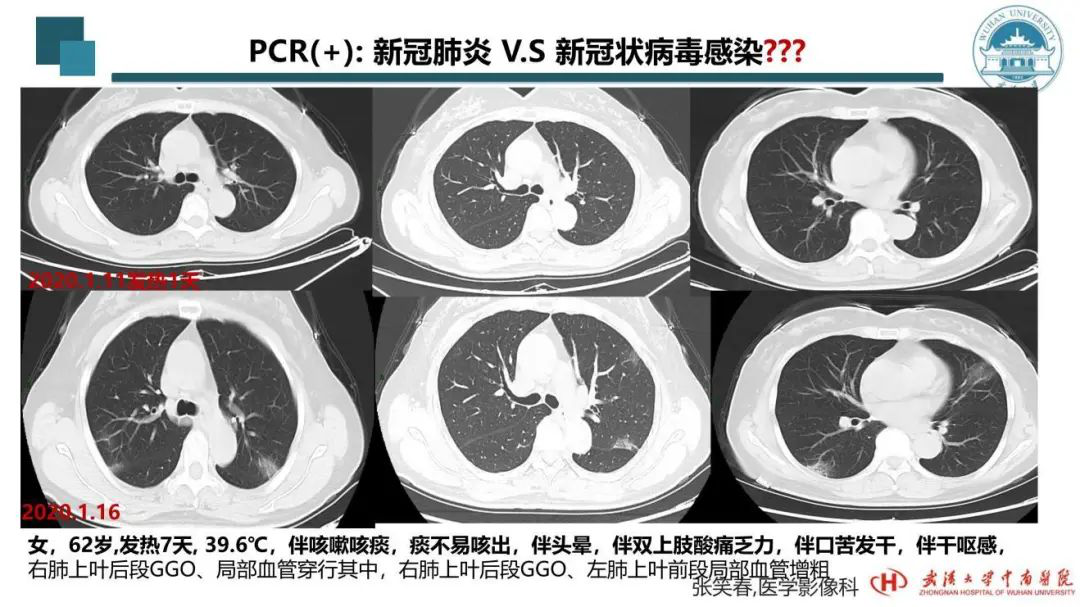
这个病例的患者发热刚一天就来医院做了CT,肺部没有炎症,但PCR核酸检测为阳性。患者自行回家隔离。1月16日复查CT,出现病灶,进入医院治疗。大家可能会问,她后续的情况为什么我不提供?这也是武汉新冠肺炎诊治过程中的一个特点。这个病人在1月16日治疗之后还没来得及复查CT,就已经被转到其他定点医院了。而我们医院作为定点医院的历史任务当时已经结束,需要腾出病房做全面消杀。过了一段时间我们医院又重新作为重症的收治医院,开始从其他医院转来一批患者,而其他医院的资料也不完整。所以目前我手里就只有这些资料,没办法给大家作全面的解读。但是,这两个概念要区别出来,有新冠状病毒感染的人不一定有肺炎,但有肺炎的人未必完全是新冠病毒感染。
问:为什么作为影像科大夫当时必须要站出来呼吁呼吸界同仁「强烈推荐CT影像学作为重点疫区新冠肺炎的排查为主要依据」?
在当时,呼吸界的同仁确实对我的呼吁不太理解。影像科的大夫看片子的主要目的就是提示有无肺部病变,为什么会有这样的呼吁?我想再强调一遍,它有其特殊的时代背景,这些背景我想在跟大家汇报一下:
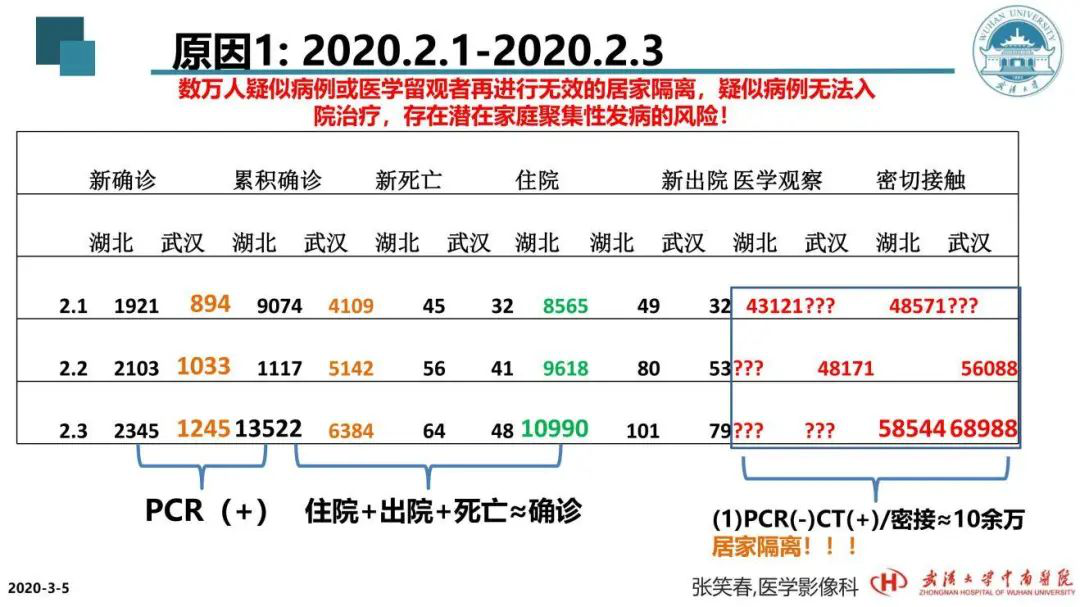
这是我统计的从2月1日到2月3日湖北省确诊病例的情况。大家当时或许有所感觉,认为确诊的病例为什么这么少?因为有大量的右下方框起来的红色字的这些患者存在。这类患者有的是核酸检测阴性、肺部CT呈现一定程度损害的,轻重不一,也有特别重的。但按照当时第四版诊疗方案,他们不符合入院治疗的标准,并且当时定点医院的床位非常少,甚至我们会诊的一些患者已经呈现「白肺」,但PCR核酸检测为阴性,同样无法收治入院。这部分患者在家庭、社区自行隔离留观,但同时他们可能在家附近的社区医院门诊打点滴,进行输液治疗。而无论他们在社区门诊也好,还是在家庭自行隔离治疗也罢,当时医护人员的防护物资不足,甚至这些患者戴的口罩根本不符合要求,所以这部分患者传染他人的风险很高,也容易出现家庭聚集性的发病。我们在接诊过程中意识到这些问题,所以我提出了呼吁。当时提出的标红的这些数字也是有依据的,并且国家卫建委当天公布的医学留观数据为11万,这个数据是符合的。
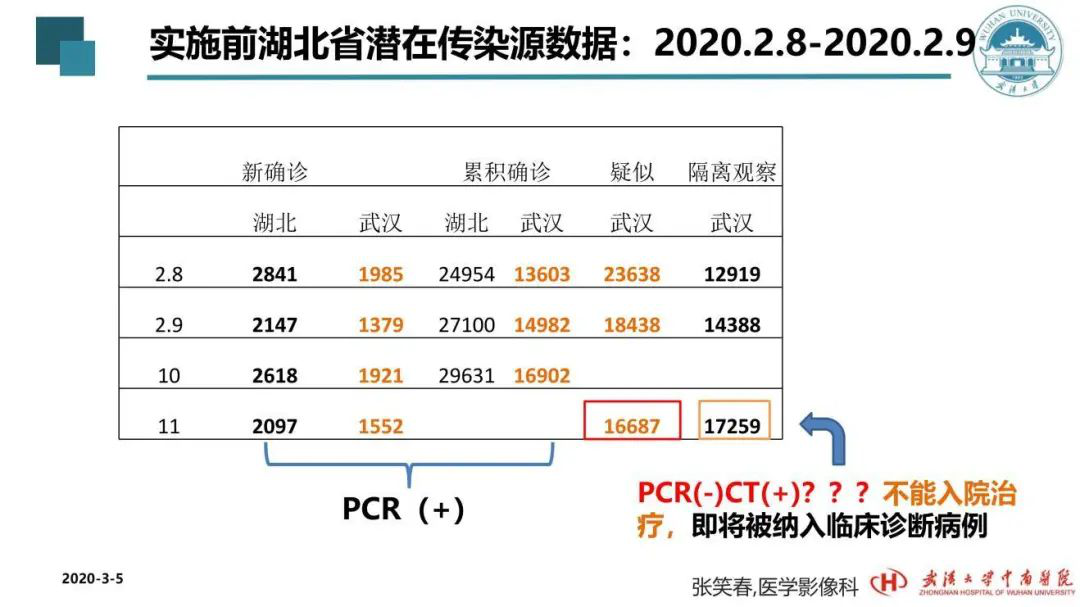
我于2月3日提出倡议,2月4日晚上就被纳入了指南,2月5日早上公布。但公布以后,湖北省并没有同期实施,而是相对滞后了一周(为什么会之后一周呢?因为当时还不具备实施的基本条件,在这一周内在建设方舱医院、增加收治医院、增设隔离点、征用酒店、宾馆及学校,完善各种防控措施),条件成熟7天之后才开始实施。实施当天(2月11日)疑似病例是16687例。这部分疑似病例是从哪来的呢?他们做了核酸检测是阴性的,CT表现是有损害的,这部分人急待住院的,但按照第四版指南标准又不能够住院。
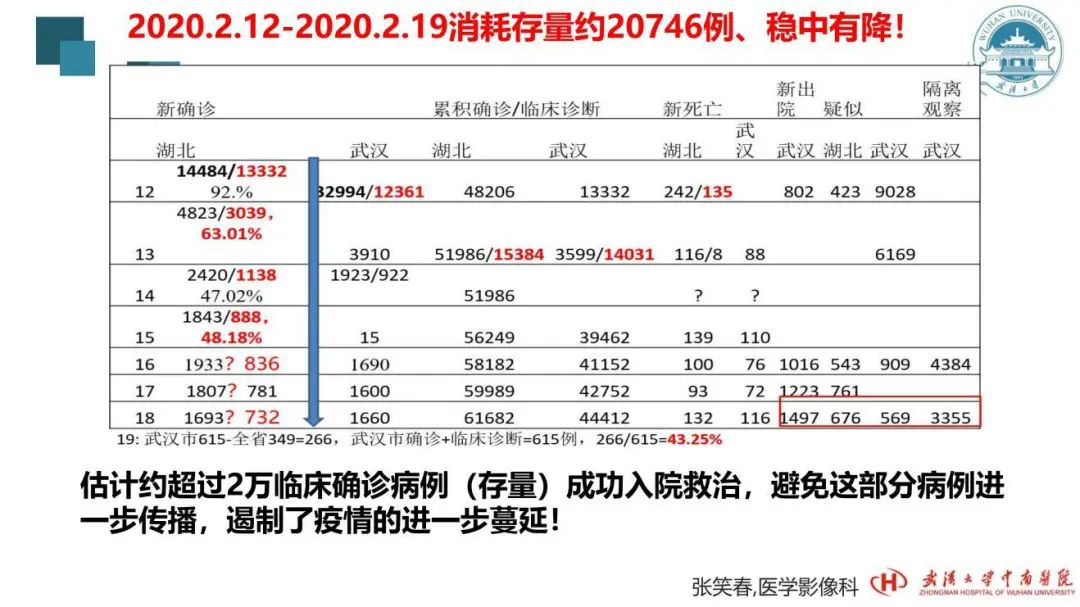
再看看实施后过程中的数字跟实施以前的数字符不符合,发现后来数字不符合以前增长规律。实施后的的第一天,临床诊断病例就把CT影像学作为依据,就有13332例,随后有3000多、1000多、800多。我按照最低系数40%多来估算,一下就超过2万例的核酸阴性、肺部有损害的患者纳入医院治疗。
这部分患者被纳入医院治疗后,第一,保证了患者的生命健康;第二,避免了他们在社会上游离,在家庭中传播,从某种意义上也遏制了疫情的进展。正是有了这项措施的实施,才迎来目前的良好形势。
问:倡议提出之前面临的困境,以及提出后履行和措施终止这段时间,湖北省发生了什么?
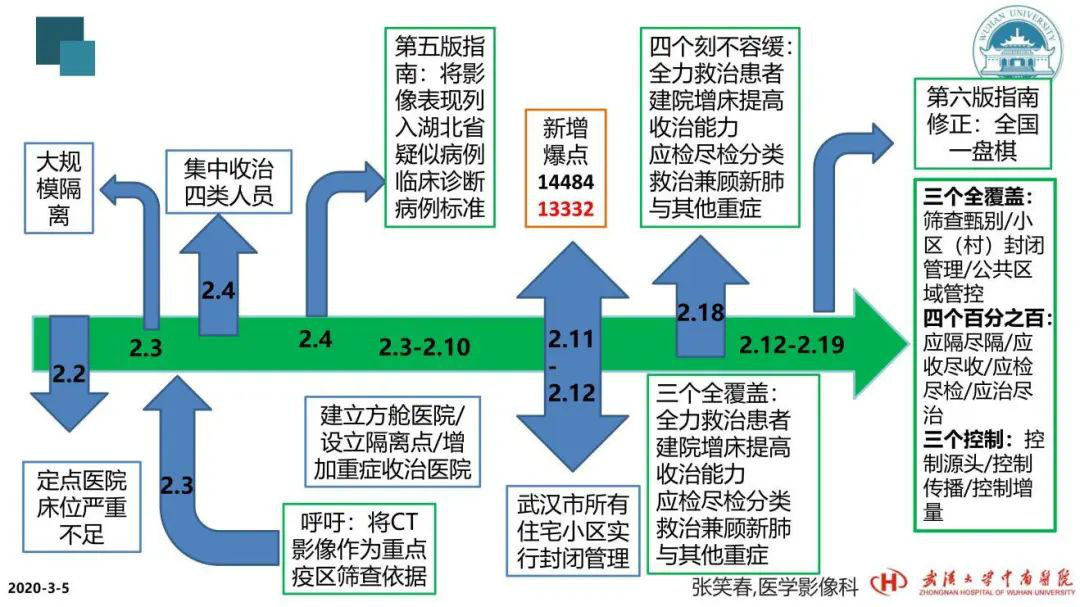
2月4日凌晨,湖北省武汉市做了大规模的隔离,当时还要求社区统计,各方面都在采取行动。2月4日提出集中收治四类人员,控制传染源。2月3日到2月10日期间,方舱医院设立隔离点,同时增加重症收治医院。随之而来的第五版诊疗方案指南中将CT影像学的表现列入了湖北省的诊断标准。但为什么在全国范围它又不适用呢?因为全国的病例是散发的,可以有充分的时间对患者诊断,进行病原学检测,可优先直接隔离治疗。所以只适用于湖北省为重点地区。

2月19日的指南又做了修正。为什么要修正呢?湖北省的第五版指南做了修正,把它纳入到全国范围。有人质疑为什么又回到原点了?所以看这两版指南的对比,也给大家一个定心丸。

第一,湖北省的病例,存量已经得到了控制;第二,对疑似病例的临床确诊,是用CT影像学来确诊的。都是不能入院的存量疑似病例。第五版指南规定疑似病例应单人单间隔离治疗。第六版指南保留了该提法。所以,这时湖北省就没必要和全国不一致了,因为已经把存量解决了,使得这批存量患者都能住院。
湖北省的统计数据从哪来的呢?社区、医院,这些数据每一个人员统计的标准不同,所以给统计人员增加了工作量。这时他们取消这个标准,是因为当存量解决以后,新增的疑似病例又按照单人单间隔离治疗,就已没必要另立标准了,这样会给统计人员增加很多工作负荷,不利于疫情的控制。所以又改回了原来的标准,保留了疑似病例单人单间治疗。实际上这时就不叫回到原点了,而是我们的非常措施完成了它的历史任务。
问:能否对此次新冠肺炎疫情中CT发挥的作用进行总结?


总而言之,CT在不同的阶段起着不同的作用,它随着疫情的发展和防控措施的升级变化,以及诊疗手段的提高,都在不断变化,它所承担的任务也不一样。CT在这个阶段的任务完成以后,综合了整体防控形式以后,是认知方面的一种螺旋式的上升。它不是回到了原点,而是更进一步促进了防控体系的完善,这就是CT的作用。此外,CT影像学还承载着与其他疾病一样的肺部病变的分期,病情的评估和疗效的评估。比如入院、入舱的标准,肺部的病变状态是早期还是轻症?是进入方舱医院还是进入医院?也需要依赖CT来进行综合判断。入院以后,进入一般隔离病房还是重症病房?标准也由CT来提供依据。而出院、出舱的依据也有CT贡献的依据。包括CT还要承担一部分出院患者的随访。但是,任何脱离了此次新冠肺炎疫情发展阶段的认识,都是孤立的、片面的和不客观的,一定要在发展的阶段,地点、时间上来看,才是正确的。我们重点疫区的医务人员,在对指南的解读方面,也不要孤立、僵化的看待指南,更不要盲目地质疑指南,一定要根据自己的临床的体验、感悟,结合实际情况、结合指南来治疗。比如我们医院也不是完全按照指南来的,有些治疗是突破指南的,反而起到了危重症抢救的很好的作用。
答疑与讨论
王一民:感谢张教授这么详细的介绍。我想个人问您一些关于专业的问题,尤其是未来解决的科学的问题。我想问问您现阶段整理的资料,包括您的同行的资料,能不能告诉我们哪些病人会加重?何时会加重?何种影像的表现会加重?这样的科学问题,现有的资料能够回答吗?
张笑春:在一定程度上可以给一定的解答。关于何人,是两个极端,比如身强力壮的年轻人,首发症状或者首发的CT表现比较重的,刚才我也介绍到了,就是那种实变的,有加重的风险。比如老年人,有基础性疾病的,发展成危重症的风险也比较大。关于何时,时间上基本上比如说从发现到发展,一般在3-7天比较容易进展加重。关于何种程度,有可能首发的时候是在肺内的前几次CT都没有任何改变,再来复查时出现一点点改变,就像前面介绍的一个病例,在第5天时突然加重。影像上的改变说明了会迅速出现发展。这类病人的程度其实就跟他自身的情况不同而不同,每个病人都会有或许不同的结果。比如刚才那个年轻人的病例,他实际上抵抗力很强,免疫力还不错,相对年轻,没有基础疾病,肺部病变还不是很重,在很轻的时候就突然加重。但是老年人反而病变是很慢地逐渐加重。我们在获得这些经验的时候也进行了分类统计,把老年人和年轻人,甚至男性和女性都做了分析。在这些人群中男性更容易加重,也以男性居多。包括死亡病例中,男性也居多的。
王一民:我们其实在想这样的一个问题,影像当中您看到的这样的现象,往往其实是来自于病理的这样的一个现象,而病理的发展会跟病人的某些疾病的状态会有关系。我们临床上看到的病人的现象,从早期发现到加重,往往这次看到的都是呼吸窘迫综合症,ARds的表现,对应的病理的表现,前一段时间我们也看到了很多,包括弥漫性肺损伤,透明膜的形成这样的情况,是不是影像学也能够在早期发现这些迹象?比如说影像学,我们知道其实ARds影像学是作为一个排除诊断的,我们排除了肺水肿,排除了其他情况,排除了感染,我们才定义ARds。这种情况下,影像是不是也能给我们看到一些征象?告诉我们是不是这个病人已经特别重了?比方说两侧对称的、两下肺的实变,是不是代表这个病人特别重了?或者像您说的早期胸膜已经受累了,胸腔积液都出现了,是不是特别重?
张笑春:确实影像上可能不能给出准确的病理的这种改变。但是我们影像学有好多征象可以供临床一线的同行参考。比如说这次的新冠肺炎疾病,从一个人的发病,他可能不是一下子就全肺受累,先是双肺下叶受累,而且以胸膜下开始,随着时间进展,他可能逐渐是中叶、上叶的受累,而且向中间蔓延,由原来的磨玻璃影,肺泡的小小渗出,少量的渗出,最后变成实变,也可能下肺逐渐变为实变,而中叶和上叶又是磨玻璃密度影。这种发展是不均匀的。一般我们影像上看到的双肺下叶有实变,中叶和上叶又有新发的、新的渗出性病变、磨玻璃密度影。这种情况下,我们就可以告诉临床一线治疗的大夫,这个患者有可能向危重症发展,而且他的病情处于一种相对的中晚期的严重阶段。在我们的影像描述中,甚至在诊断中,有经验的医生都会写上一两句。
王一民:其实我们的各位网友其实能看到,在我们的诊疗方案当中,曾经对于重症的描述,有过这样一次关于影像的描述,说「比上一次影像加重超过50%」,但这个50%只是一个面积上的概念。今天我相信大家听完张教授的介绍,对形态上的变化应该也有所认识。这不仅仅是一个面积上的扩散的范围的50%,其实在很多形态上应该也是一个提示的作用。我还想问一个问题,我们绝大多数的呼吸界的同仁,他可能并没有去武汉,他还是在我们自己的这样一个地区,不是在湖北。从您和其他我们的一些专家的交流当中,湖北和非湖北的影像学,能够看出来差别吗?地域的差别能够在影响学上反映出差异吗?
张笑春:我个人觉得可能有一定差异,因为湖北以外的都属于输入性病例,病例相对少,看到的大部分患者,或者他和确诊患者一接触,他马上就警觉了,而且他可获得的医疗资源也比较充足,他立即就到医疗机构去就做核酸,做CT,就诊基本处于早期甚至是超早期就纳入到医疗的诊疗范围内了。可能湖北省以外的影像学表现大部分局限于比较轻的磨玻璃密度影。而我们湖北省以内的患者数量多,不是所有人都能够获得及时的救治。他可能没有症状就没有意识,他还怕到医院,到咱们社区的隔离点,他自己被感染了。所以他有时候没有症状,或者是症状比较轻,不是呼吸道症状,在社区隔离点都要测体温,而很多人都不发烧,也有很多人没有任何呼吸道的症状,甚至有人全身都没事,那他为什么要到医院呢?所以有的人到湖北省医疗机构就诊的时候,排查的时候就比较晚了,肺部已经出现了很严重的病变。这就是湖北省疫区影像上的多样性呈现。而湖北省以外,因为排查得比较早,有一个算一个,都解决了,反而出现了比较整齐划一的磨玻璃密度影,就是这方面有区别。我见到的湖北省以外的同行老师们报道的大部分都是这样的。
王一民:对,其实我们现在看到的,包括在中华影像杂志上发表的统计数字,在可能我们更多地关注了时间上的变化,而空间上的变化,我希望我们的影像老师也多做一下这样的对比,尤其湖北以内和湖北以外的影像学的对比,我觉得还是挺有意义的事情。还有一个问题,可能在您的幻灯当中没有太多涉及,但是确实是我个人非常感兴趣的,就是新冠肺炎如何和其他病毒性肺炎进行一下比较,就是鉴别诊断?尤其和其他病毒性肺炎比较。因为新冠肺炎和细菌性肺炎可能还好看一些,可能会有一些早期的实变等等。我自己也比较了一下我们过去一段时间的新冠肺炎,包括流感肺炎,还有我之前收治的一些包括腺病毒、包括呼吸道合胞病毒等等这样的病毒的一些差异。说心里话我真的看不出来差异,但我仅能够通过影像学来说,这也许是病毒性肺炎,但我真的分辨不出来哪个是流感?哪个是新冠?哪个是其他的?我相信可能我的问题会代表大家的一些声音,您觉得以后我们做点什么工作能够在鉴别方面做得更好一点?未来影像学会发挥更大的作用吗?
张笑春:您提的问题特别好,也是我们努力的方向。最近我在搞几个项目,也主要是基于这一点的,看我们影像学能不能从病原学的鉴别上,可能不那么十全十美,但是我们看看能不能做点工作。我们就做应用知识图谱和人工智能技术,现在正在做新冠肺炎,还有当年的流感、SARS,把这些都揉合进来,甚至流行病学史,还有我们的临床的表现,这一系列都纳入到知识图谱体系。然后把我们的影像数据、流行病学数据、病原学的数据一概纳入以后,给出一个分析的结果,这样我们在影像的终端,可能我们影像科的大夫在诊断这个病的时候,他的病人的数据一输进去,这块就提示假如是新冠肺炎,或者是倾向性SARS,或者是禽流感,现在我们正在做这件事。当然,目前为止用在上的临床诊断的,还没达到这种效果。
现在新冠肺炎有足够的样本量,但是当年的非典我们的数据是不全的,包括禽流感,这也给咱们国家的疾病防控提出了要求。这就是为什么呼吸界的老师和我们影像界的人都特别关注病理。实际上在2月3日前后,我们武汉市的专家就提出来尽快做尸体解剖,我们希望这样的尸体哪怕当时不能做,甚至提出用大冰箱冷冻,但是又遇到另外一个问题,他们怕病毒越冷越增殖,又成了传染源怎么办?所以就是这种状态。包括现在刚刚做了一两例的尸解,都是不完整的。这一类死亡的患者不代表全部的。所以我认为解剖学一定要跟上,有一手资料才能够提供给我们无论是影像也好,核酸也好,会更推进我们的方法,为一线治疗提供更精准的依据。
王一民:在这个环节当中,我们能感受到其实各个学科各个专业的协作,包括对于病理的需要,包括临床的支持。其实我们的各行各业都在这一次疫情当中努力发挥作用,甚至扩大发挥作用,真是很不容易的事。但我们很期待张教授团队能够去做更多的数据分析。因为我所在的曹彬教授的团队一直关注病毒性肺炎,也一直关注流感,如果未来有希望能够在需要流感的数据库的话,我们是能够一块帮上忙的。
张笑春:我觉得这个本身就不是一个人的事,您的感触是有各行各业来做这件事。其实我的感触比您还深,因为什么?我是处在湖北省武汉市这个疫区焦点的交点,主战场的主战场,我自身的感受特别深。我个人认为这是一场全民参与的战争,各行各业都是一线。
王一民:我们还有最后一个问题,因为我们在最新的一版方案、指南当中增加了病理的判断,在病理判断当中不仅仅会关注肺脏的病理,还关注了其他器官的病理。您刚才也给我们展示了一点点,其他器官的影像学在这一次新冠肺炎当中,是不是也有一些影像学的特点能够给我们提供的?其他器官的影像改变到底是什么样的?比如说病理,这次我们看到在描述当中,肝脏的病理主要是提示水肿、充血,肝脏脉管区的扩张,胆囊的增大,脑部会有脑水肿,是不是相应器官的影像学也有相应的变化?
张笑春:确实如此,但是这次湖北省我个人也觉得很遗憾。在2月4日我提出这个想法以后,其实我们的医学专家相继也有这样的认识。我记得我的几位同仁到我这里查完肺部CT,他们就说自己没问题,就放心了。我说这不一定,因为这个病毒有可能具有多器官侵害的倾向。为什么这样讲?因为我们的临床症状的表现这次不像非典那样整齐划一。其实我父母这次也遭遇了新冠肺炎,我的父亲表现为头痛、头晕、恶心,他也不发烧,35度多,一直持续。按理说他的表现是不符合新冠肺炎的常规认识。而我母亲的表现像神经系统的症状,她是全身麻,当时想肯定是颈椎病、腰椎病这些发作了,全身发麻、收紧,用老百姓的话说就是紧巴巴的,出点汗就松快了,这些就是他们的表现。当时我要求医院开磁共振来做头部的CT扫描,但是开磁共振院控感染的风险太大了,又做得慢。所以目前武汉市其他器官的这种影像学非常少,但也有,比如说腹部CT有时候我们也做一两例,其中有一例是是以暴发性胰腺炎为表现,肺部有病才来的,但是他死亡的原因不是因为肺部病变。我认为他就是腹部器官受累死的,因为他没有糖尿病的病史,很年轻的一个人,没有病史,健健康康的,在疾病之初就是肺部比较轻的炎症,但他查出了顽固性的高血糖,我是查病历的过程中发现他在用胰岛素,我就给这个患者打电话,当时他还不在重症病区,我问他有糖尿病吗?他说没有。我又问他家族中有糖尿病吗?也没有。我说你平时查过没有?他是个公务员,每年都做体检。他说没有,他的血糖一直很正常。当然这也不排除应激性血糖增高的可能,也可能是新冠肺炎后胰腺受累。所以在给他复查CT的过程中就做了胰腺的腹部CT,却是发现有胰腺受累的表现。
在我们重症医学科有很多神经系统为首发症状的新冠肺炎患者,一有症状他们就先到了神经内科去就诊。在神经内科就诊的过程中传染了我们好几个医护人员,这几个医护人员病倒了,才给他做核酸,最后才发现他是毒源。但即便到这个时候,他本人都还没有任何呼吸道的症状,而且肺部的表现很轻。他在神内就诊有脑部水肿、颅高压等表现,但是影像资料比较少。
王一民:谢谢张教授。但是尽管如此,我们依然还是庆幸我们还有最后一道防线,就是我们的病理解剖。通过今天与张教授深度地去聊CT影像学在此次新冠肺炎中发挥的作用,也感受到我们各行各业的责任越来越重,不光我们要会看病,会看片子,还要结合社会变化去看片子。也期待将来我们会有更大量的一个资源库来帮助分析判断。
专家介绍

张笑春
武汉大学中南医院,三级教授、主任医师,副主任;学术任职:中国性病艾滋病防治协会(感染影像)常务委员,中国心脏影像学会委员,湖北省医学会感染影像分会副主任委员,湖北省临床肿瘤学会第一届血液肿瘤专家委员会常务委员,湖北省医学会放射学分会第九届委员会委员。研究方向:擅长心脏、大血管及呼吸系统疾病诊断与鉴别诊断,重大疾病及传染性/感染性疾病的影像学基础与临床。
感谢赛诺菲巴斯德对本次直播的大力支持!
感谢江西青峰药业对本季直播的大力支持!


