新型冠状病毒肺炎患者呼吸机使用感控管理专家共识
葛慧青1#,代冰2#,徐培峰1#,段开亮1#,夏金根3,段均4,张伟5,倪忠6 ,王胜昱7,陆蓉莉8,陈荣昌9,罗凤鸣6,梁宗安6;中华医学会呼吸病学分会呼吸治疗学组
1. 浙江大学附属邵逸夫医院(浙江杭州 310000)
2. 中国医科大学附属第一医院(辽宁沈阳 110001)
3. 中日友好医院(北京 100029)
4. 重庆医科大学附一院(重庆 400016)
5. 中国人民解放军海军军医大学长海医院(上海 200433)
6. 四川大学华西医院(四川成都 610041)
7. 西安医学院附属第一医院(陕西西安 710071)
8. 中南大学湘雅医院(湖南长沙 410008)
9. 深圳呼吸疾病研究所(广东深圳 518020)
#共同第一作者
通信作者:罗凤鸣,E-mail:fengmingluo@gmail.com;梁宗安,E-mail:liang.zongan@163.com
DOI:10.7507/1671-6205.202002021
机械通气是新型冠状病毒(2019-nCOV)肺炎(简称新冠肺炎,NCP)危重症患者最重要的生命支持手段,但呼吸机及其相关配件在使用中易出现携带病原体的飞沫或气溶胶扩散,是一种高风险的院感传播途径。因此,为避免不规范的呼吸机使用导致的院感问题,中华医学会呼吸病学分会呼吸治疗学组组织相关专家,根据查阅的以往传染性疾病(SARS、pH1N1,MERS等)全球爆发流行时的数据和笔者们丰富的临床经验,撰写《新型冠状病毒肺炎患者呼吸机使用感控管理专家共识》,以期规范和加强NCP患者在使用呼吸机前后相关的院感防控措施,最大程度的降低疾病传播风险。
◆ SARS-CoV病毒对紫外线和热敏感,56°C30分钟、乙醚、75%乙醇、含氯消毒剂、过氧乙酸和氯仿等脂溶剂均可有效灭火病毒。
◆ 建议使用一次性环路,集水杯建议使用带有单向阀的直列装置;首选密闭式吸引装置,次选可吸痰延长管,尽量避免断开呼吸机管道。在呼吸机的吸气和呼气端分别安装过滤器;无创呼吸机尽量采用一次性呼气阀,避免采用面罩一体阀和平台阀。面罩和呼气阀之间可增加过滤器。注意无创通气时使用呼气阀时,漏气孔勿对向操作者!
◆ 有创呼吸机(包括转运呼吸机)支持建议使用带细菌过滤功能的热湿交换器(被动湿化)进行湿化;或者使用双加热导丝的加热湿化器(主动湿化);建议使用具有封闭式自动续水功能的湿化罐,也可采用自制的半自动湿化罐加水装置。
◆ 不建议常规定期更换呼吸机环路,仅当存在污染和机械故障时更换。在断开呼吸机或处理冷凝液的过程中,应避免冷凝液意外喷溅污染护理人员或倒灌入患者气道。建议操作前按呼吸机stand by键暂停通气,然后在近呼吸机出气端直接断开呼吸机再进行操作,避免这种情况发生!
◆ 呼吸机使用后终末处理:建议使用一次性呼吸机回路(含一次性过滤器),使用完毕后按照一次性医疗废物进行销毁处置。可复消的环路推荐1:25~1:50的施康(含氯制剂 1000mg~2000mg)浸泡消毒(环路)和132℃高压蒸汽20分钟(过滤器)灭菌。常规更换呼吸机主机和空气压缩机的空气过滤网。传感器、呼气阀需消毒。
一、呼吸机使用前的感控管理
1、装置
建议使用一次性环路,集水杯建议使用带有单向阀的直列装置。
2、过滤器
建议在呼吸机的吸气和呼气端分别安装过滤器(如图1)。呼吸机自配的过滤器如PB840呼吸机,呼气端过滤器被加热,减少主动加热湿化时过滤器内冷凝水的产生。安装一次性过滤器时,呼气端过滤器由于主动湿化导致积水阻力增加时需及时更换。注意:有创通气呼气端过滤器需选用疏水材质产品,不要以湿热交换器代之,尤其是长期使用患者。
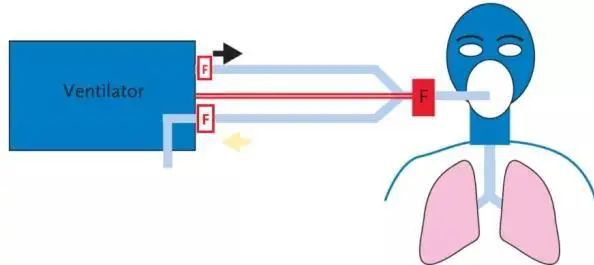
【图1】呼吸机的吸气和呼气端分别安装过滤器

【图2】无创呼吸机出气口过滤器连接
3、湿化
有创呼吸机支持建议使用带细菌过滤功能的热湿交换器(被动湿化)进行湿化;或者使用双加热导丝的加热湿化器(主动湿化),减少回路中冷凝水的形成。推荐使用使用具有封闭式自动续水功能的湿化罐,也可采用自制的半自动湿化罐加水装置。(将输液装置的一端与湿化水瓶相连, 并置于高处;另一端去掉输液针头仅保留输液管,并将输液管经湿化罐上的小孔插入以加载湿化水)。HME不需要每天更换,至少可以使用48小时,出现破损或明显污染时,需随时更换。需要注意的是:主动湿化不建议在Y型管处再增加过滤器,因很快会导致过滤器水含量增加使呼吸阻力增大。
4、呼吸阀
无创呼吸机尽量采用一次性呼气阀,避免采用面罩一体阀和平台阀。面罩和呼气阀之间可增加过滤器(如图3),此过滤器需要注意水量过载阻力增加的问题,如阻力增加需随时更换。临床上常用的被动呼气阀包括单孔阀、静音阀、平台阀和面罩一体阀。面罩一体阀的漏气孔位于面罩上,呼出气体直接排放,增加新冠肺炎患者气溶胶传播的风险。

【图3】无创呼吸机患者端过滤器放置示意图
二、呼吸机使用中的感控管理
1、呼吸机外表面
包括界面、键盘、万向臂架、电源线、高压气源管路等可选择75%医用酒精擦拭消毒1次/天,或者双氧水或洁尔灭湿巾擦拭(适用于屏幕)。
2、环路
感染NCP患者不建议常规定期更换呼吸机环路,仅当存在污染和机械故障时更换。更换环路过程易导致飞沫和气溶胶的播散,且增加医护人员工作量和医疗成本。
3、冷凝水
呼吸机回路中含有高浓度致病菌和VAP危险因素的冷凝液必须定期清除,并按感染性废物处理,严禁随手乱倒。在断开呼吸机或处理冷凝液的过程中,应避免冷凝液意外喷溅污染护理人员或倒灌入患者气道。建议操作前按呼吸机stand by键暂停通气,然后在近呼吸机出气端直接断开呼吸机再进行操作,避免这种情况发生!
4、吸引装置
首选密闭式吸引装置,次选可吸痰延长管(如图4),避免断开呼吸机管道。虽然开放式和封闭式吸引系统的VAP发生率相似,但开放式吸痰需要脱开呼吸机,会导致气溶胶的大量外放。密闭式吸引系统中可有效地维持PEEP,这可能导致更少的缺氧、低血压和心律失常,以及更少的环境污染。密闭式吸引导管无需每日更换,研究显示每日更换并不降低VAP发生。
5、其它管理
如机械通气患者床头抬高30°~45°;建立呼吸机消毒制度并登记,每台呼吸机使用前进行彻底终末处理,登记每日消毒清洁情况,减少设备给患者和医务人员带来的感染;注重医务人员的手卫生,医护人员在调整呼吸机管道、更换湿化液、雾化操作、吸痰、倾倒冷凝水等操作前后要严格执行手卫生制度。
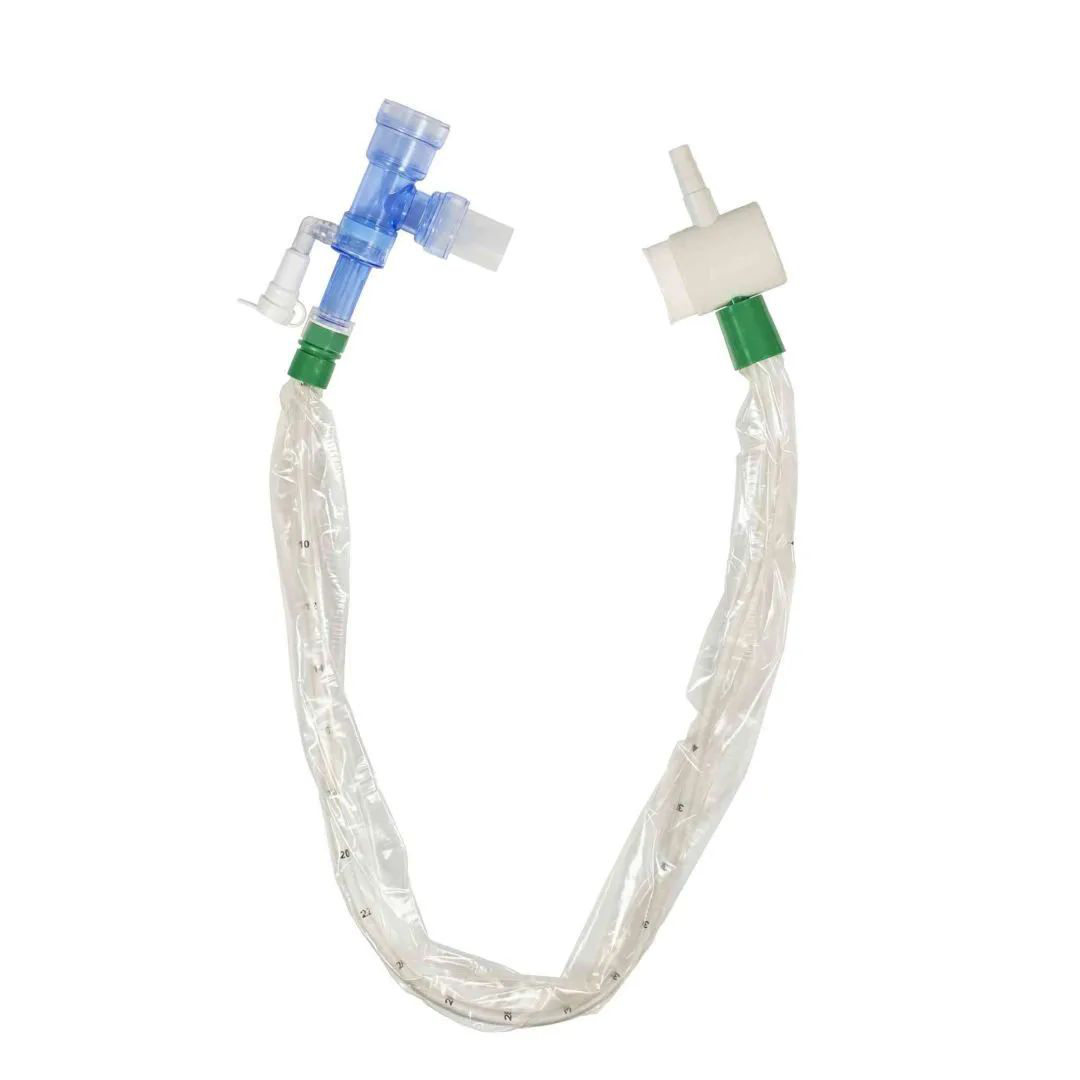
【图4】封闭式吸痰管和可吸痰延长管
三、呼吸机终末的感控管理
NCP对紫外线和热敏感,56℃30分钟以及乙醚、75%乙醇、含氯消毒剂、过氧乙酸和氯仿等脂溶剂均可有效灭活病毒。对于重症NCP感染患者使用后的呼吸设备,应严格按照消毒和灭菌规范进行终末处理。NCP感染患者使用后的呼吸机终末消毒可大致分为四部分,即呼吸机外表面、外部回路、内部回路和特殊元件。
1、呼吸机外表面彻底消毒
可选用75%医用酒精擦拭消毒,或者双氧水或洁尔灭湿巾擦拭(呼吸机屏幕可用)。
2、外部回路
呼吸机外部回路主要包括呼吸管路、连接管、湿化器、集水杯、雾化器等。呼吸机外部回路是和病人呼吸系统直接连接的部分,也是受污染最直接、最严重的部分。建议使用一次性呼吸机回路,使用完毕后按照一次性医疗废物进行销毁处置。若使用的是可重复用呼吸回路,则应该做好消毒措施。对于NCP感染的环路,推荐1:25~1:50的施康(含氯制剂 1000mg~2000mg)浸泡消毒(环路)和高温高压(过滤器)灭菌。
3、确认氧源和空气源的洁净
中央供气系统通常安装过滤网。对于使用空压泵或涡轮机提供高压空气的呼吸机,为避免环境中的灰尘和致病菌,多数呼吸机在入气端装有空气过滤网,部分带有高效过滤器。终末处理时建议常规更换呼吸机主机和空气压缩机的空气过滤网,以及呼吸回路的过滤器。一次性过滤器丢弃至指定医疗垃圾桶;可复消的过滤器(如PB840呼吸机近呼吸机呼出端的呼出过滤器,病毒/细菌过滤效果超过99.999%),高温高压(132℃高压蒸汽20分钟)灭菌,并参照设备供应商的建议定期更新。呼吸机气路为单向开放气路,无需使用「专用设备」进行「内部环路」消毒。
4、传感器、呼气阀需消毒
需要清洁或消毒处理的呼吸机特殊元件主要是位于呼气阀和呼气端的流量传感器。单回路转运呼吸机的主动呼气阀非一次性耗材,使用结束后需拆卸进行终末消毒并进行常规性能检测。不同的呼出流量传感器一般都可以进行浸泡消毒或高温高压消毒,但在维护、消毒及管理上存在一定的差异。超声流量传感器,以MAQUET呼吸机为代表,在消毒前使用热水(小于35℃)漂洗呼出盒以去除诸如血渍或其他积存的有机物质。建议优先选择75%酒精、Cidex OPA、HexaniosG+R、Aniosyme DD1等浸泡消毒。压差式流量传感器,主要品牌有鸟牌、哈美顿、迈瑞等。这种流量传感器通常在呼吸机外部,通过两根测压软管与呼吸机内部的监测部分相连,终末处理时应将外部的传感器连同呼气阀一起消毒。热丝式流量传感器,以德尔格和PB呼吸机为代表。由于沾水易损坏,不能用高压灭菌锅消毒和蒸汽灭菌。德尔格厂家建议可采用75%酒精溶液浸泡消毒1小时,并在浸泡消毒后至少需晾干30分钟。
致谢:本文有以下单位医师参与讨论、定稿,特此致谢。
四川大学华西医院;浙江大学医学院附属邵逸夫医院;广州医科大学附属第一医院;郑州铁路技术学院;江苏省人民医院;新疆自治区人民医院;复旦大学附属中山医院;中国人民解放军海军军医大学长海医院;中日友好医院;湖南省人民医院;中国医药大学附属第一医院;中南大学湘雅医院;上海市第十人民医院;西安医学院附属第一医院;深圳呼吸疾病研究所。
参考文献
[1]《NCP感染的肺炎诊疗方案(试行第五版)》;国家卫生健康委员会办公厅和国家中医药管理局办公室.
[2]Lapinsky SE and Hawryluck L. ICU management of severe acute respiratory syndrome. Intensive Care Med, 2003, 29(6): 870-875.34.
[3]Caputo KM, Byrick R, Chapman MG, et al. Intubation of SARS patients: infection and perspectives of healthcare workers. Can J Anaesth, 2006, 53(2): 122-9.
[4]AARC Evidence-Based Clinical Practice Guidelines: Care of the ventilator circuit and its relation to ventilator-associated pneumonia. Respir Care 2003, 48:869-879.
[5]Han JN, Liu YP, Ma S, Zhu YJ, Sui SH, Chen XJ, Luo DM, Adams AB, Marini JJ: Effects of decreasing the frequency of ventilator circuit changes to every 7 days on the rate of ventilator-associated pneumonia in a Beijing hospital. Respir Care 2001, 46:891-896.
[6]Kollef MH: The prevention of ventilator-associated pneumonia. N Engl J Med 1999, 340:627-634.
[7]Cook D, De Jonghe B, Brochard L, Brun-Buisson C: The influence of airway management on ventilation associated pneumonia: Evidence from randomized trials. JAMA 1998, 279:781-787.
[8]Weber DJ, Rutala WA: Nosocomial infections associated with respiratory therapy. In Hospital Epidemiology and Infection Control 3rd edition. Edited by: Mayhall CG. Baltimore: Williams & Wilkins; 1996:748-758.
[9]Memish ZA, Oni GA, Djazmati W, Cunningham G, Mah MW: A randomized clinical trial to compare the effects of a heat and moisture exchanger with a heated humidifying system on the occurrence rate of ventilator-associated pneumonia. AmJ infect Control 2001, 29:301-305.
[10]Daumal F, Colpart E, Manoury B, Mariani M, Daumal M: Changing heat and moisture exchangers every 48 hours does not increase the incidence of nosocomial pneumonia. Infect Control Hosp Epidemiol 1999, 20:347-349.
[11]Davis K Jr, Evans SL, Campbell RS, Johannigman JA, Luchette FA, Porembka DT, Branson RD: Prolonged use of heat and moisture exchangers does not affect device efficiency or frequency rate of nosocomial pneumonia. Crit Care Med 2000, 28:1412-1418.
[12]Klompas M, Branson R, Eichenwald EC, Greene LR, Howell MD, Lee G, et al. Strategies to prevent ventilator-associated pneumonia in acute care hospitals: 2014 update. Infect Control Hosp Epidemiol. 2014 Aug;35(8):915–36.
[13]Johnson KL, Kearney PA, Johnson SB, Niblett JB, MacMillan NL, McClain RE: Closed versus open endotracheal suctioning: costs and physiologic consequences. Crit Care Med 1994, 22:200-203.
[14]Deppe SA, Kelly JW, Thoi LL, Chudy JH, Longfield RN, Ducey JP, Truwit CL, Antopol MR: Incidence of colonization, nosocomial pneumonia, and mortality in critically ill patients using a Trach Care closed-suction system versus an open-suction system: prospective, randomised study. Crit Care Med 1990,18:1389-1393.
[15]Johnson KL, Kearney PA, Johnson SB, Niblett JB, MacMillan NL, McClain RE: Closed versus open endotracheal suctioning: costs and physiologic consequences. Crit Care Med 1994, 22:200-203.
[16]Combes P, Fauvage B, Oleyer C: Nosocomial pneumonia in mechanically ventilated patients, a prospective randomized evaluation of the Stercath closed suctioning system. Intensive Care Med 2000, 26:878-882.
[17]Kollef MH, Prentice D, Shapiro SD, Fraser VJ, Silver P, Trovillion E, Weilitz P, von Harz B, St John R: Mechanical ventilation with or without daily changes of in-line suction catheters. Am J Respir Crit Care Med 1997, 156:466-472.
[18]Harris AD, Samore MH, Nafziger R, DiRosario K, Roghmann MC, Carmeli Y: A survey on handwashing practices and opinions of healthcare workers. J Hosp Infect 2000, 45:318-321.
[19]Pittet D, Mourouga P, Pernerger TV: Compliance with handwashing in a teaching hospital. Infection control program. Ann Intern Med 1999, 130:126-30.
[20]Trick WE, Vernon MO, Hayes RA, Nathan C, Rice TW, Peterson BJ, Segreti J, Welbel SF, Solomon SL, Weinstein RA: Impact of ring wearing on hand contamination and comparison of hand hygiene agents in a hospital. Clin Infect Dis 2003, 36:1383-1390.
[21]Organization W H . Infection Prevention and Control of Epidemic- and Pandemic-Prone Acute Respiratory Infections in Health Care[D]. World Health Organization, 2014.
[22]李国平, 卢平, 杜英荣, 王克成, 王大千, 郝美华, 聂小莺, 牛牮. 关于用于SARS病人呼吸机消毒问题的探讨[J]. 医疗装备2003, 16(7): 14-15.
[23]重症监护病房医院感染预防与控制规范.中国感染控制杂志, 2017年2月第16卷第2期, 191-4.
[24]陈学斌, 高敏, 安峥, 等. 呼吸机外表面消毒模式与院内感染的相关性分析. 中国医学装备, 2016, 13(7): 128-132.


