曲霉是导致免疫缺陷人群发生致命感染的重要真菌之一,其高危人群包括恶性肿瘤患者、器官移植患者、长期粒细胞缺乏患者、使用糖皮质激素及遗传性或获得性免疫缺陷等,侵袭性气管支气管曲霉病(invasive tracheobronchial aspergillosis,ITBA)进展迅速,在既往免疫正常的重症患者中可能会演变成爆发性感染。本文报道 1 例免疫正常宿主 ITBA 的诊疗经过及详细的临床资料,并结合文献进行讨论。
临床资料
患者男性,56 岁,电焊工,因「咳嗽、胸闷 3 d,呼吸困难 1 d」于 2016 年 4 月 15 日入住我院呼吸内科普通病房。患者于 4 月 13 日出现咳嗽,痰不多,有胸闷,活动后明显,至当地医院就诊,给予头孢替安抗感染治疗,患者自觉咳嗽、胸闷无缓解,渐出现呼吸困难,14 日行胸部 CT 检查,提示双肺斑片样渗出(图 1a、b),遂来我院急诊,收住入院。既往有「痛风」病史 12 年,否认恶性肿瘤、器官移植、长期使用糖皮质激素及免疫抑制剂,否认吸烟。
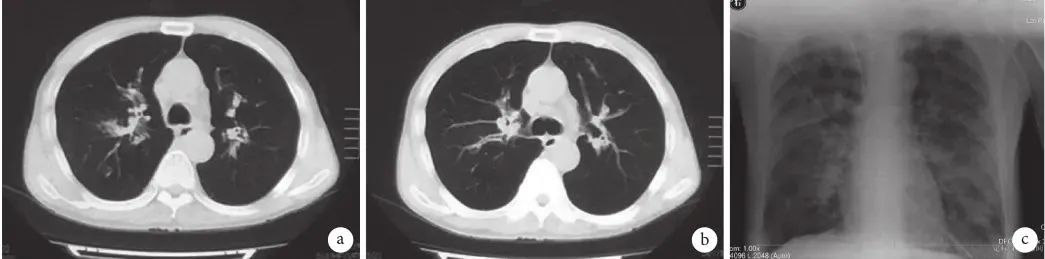
图1:胸部影像检查像
a、b. 2016 年 4 月 14 日胸部 CT 检查像,示双肺散在斑片样渗出;c. 2016 年 4 月 17 胸部 X 线检查像,示双肺渗出较前明显增多
入院后查体:体温 36.0 ℃,呼吸频率 34 次/min,车床推入病房,脉搏 128 次/min,口唇紫绀,吸入空气时氧饱和度 70%,鼻导管吸氧 5 L/min 时氧饱和度缓慢升至 90%,呼吸急促,左下肺可闻及呼气相哮鸣音,右肺呼吸音稍减弱,心率 128 次/min,律齐。入院诊断:肺部感染,重症肺炎可能、低氧血症可能。
入院后给予鼻导管吸氧 5 L/min,急查动脉血气分析示 pH 7.20,PaO2 91.4 mm Hg(1 mm Hg=0.113 kPa),PaCO2 41.7 mm Hg,BE –10.8 mmol/L,HCO3– 15.7 mmol/L,乳酸 1.1 mmol/L;血常规示白细胞计数 23.1×109/L,中性粒细胞百分比 93.9%,淋巴细胞计数 1.0×109/L,血红蛋白 119 g/L,血小板计数 131×109/L;血 C 反应蛋白 284.62 mg/L,降钙素原 3.85 ng/mL,1-3-β-D 葡聚糖<10 pg/mL;人类免疫缺陷病毒抗体阴性。考虑患者临床表现与影像学不相符,尝试使用亚胺培南 0.5 g 静脉滴注 q8h 及常规支持对症治疗。
16 日凌晨患者出现呼吸困难,意识模糊,复查动脉血气分析 pH 7.013,PaCO2 升至 91.4 mm Hg,遂转入呼吸科重症监护室,紧急行气管插管接呼吸机辅助通气[同步间歇指令通气模式,呼吸频率 15 次/min,控制压力 16 cm H2O(1 cm H2O=0.098 kPa),呼气末正压 6 cm H2O,吸氧浓度 60%],并给予适量补液及小剂量血管活性药物去甲肾上腺素 0.01 μg/(min·kg)维持血压。
16 日白天多次出现呼吸机报警提示潮气量低至 150 mL,动脉血气分析提示 PaCO2 升高(高达 121 mm Hg)。行床边气管镜检查,镜下见气管、左右主支气管及各段支气管黏膜充血、水肿、炎症样改变,管腔内见大量黄白黏痰,留取痰标本送病原学培养,予以充分吸引及调整呼吸机参数后潮气量有改观,维持在 400 mL,结合本科室既往对相关文献的学习,不能排除 ITBA 可能,但追问患者工作及工作场所均无吸入霉菌因素。
17 日加用伏立康唑治疗(第 1 天 6 mg/kg 静脉滴注 q12h,随后 4 mg/kg 静脉滴注 q12h),但仍间断出现潮气量反复下降至 150 mL 左右,动态复查动脉血气分析提示 PaCO2 上升(最高达 169 mm Hg),严重呼吸性酸中毒(pH 值最低为 6.45),胸部 X 线检查提示双肺沿气管支气管树斑片样渗出(图 1c)。多次行气管镜吸痰处理,镜下见黏膜溃疡及坏死,且患者出现急性肾损伤,血肌酐为 470 mmol/L,需要大剂量血管活性药物,去甲肾上腺素加量至 0.2 μg/(min·kg)才能勉强维持血压(平均动脉压 65 mm Hg)。
18 日下午痰标本(16 日气管镜下留取)培养回报为烟曲霉(半定量 4+)(图 2),诊断考虑为 ITBA、2 型呼吸衰竭、脓毒性休克、急性肾损伤,并加用卡泊芬净(第 1 天 70 mg/d,然后 50 mg/d)联合抗真菌治疗。
19 日开始给予床边血液透析治疗。
20 日晨出现心跳骤停,抢救无效,宣布临床死亡,家属拒绝尸体解剖进一步明确死亡原因。
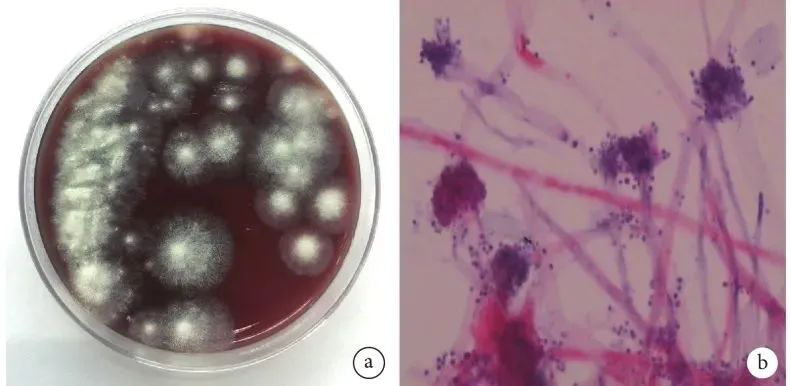
图2:痰标本沙氏琼脂培养菌落大体及显微镜像
a. 菌落大体像,培养基上见大量烟曲霉菌落生长,呈棉花状;b. 菌落显微镜像(苏木精–伊红×400),见烟曲霉产生的分生孢子头,顶囊呈烧瓶颈样
讨论
曲霉是肺真菌病的主要致病菌之一,根据临床表现,主要可分为侵袭性曲霉病、慢性曲霉病及过敏性曲霉病[1]。近年来,越来越多文献报道,在部分患者中,曲霉仅累及或主要累及气管、支气管[2],而 ITBA 较少见[3],通常发生在器官移植、长期粒细胞缺乏或严重免疫抑制的患者,Fernández-Ruiz 等[4]研究中显示 ITBA 患者中实体器官移植占 44.2%(主要为肺移植),21.2% 为血液系统肿瘤,中性粒细胞缺乏占 18.7%,71.8% 的患者在发病前接受过长期糖皮质激素治疗。也有报道显示 ITBA 可见于免疫功能完全正常者[5]。本例患者为中年男性,否认免疫抑制相关的基础疾病,既往体健,出现脓毒性休克后病情急转直下,呈爆发性感染。
ITBA 的临床表现无特异性,临床症状包括咳嗽、咳痰、发热、咯血,部分患者表现为呼吸困难甚至呼吸衰竭,快速进展[4]。ITBA 仅累及或主要累及气管支气管,影像学早期可能仅表现为气管支气管管壁增厚,随着曲菌的侵袭及疾病的进展,胸部影像学可出现结节、实变,甚至空洞形成,但这些均非 ITBA 特征性影像学改变,故胸部影像学对于 ITBA 诊断价值不大[6]。本例患者发病初期仅表现为咳嗽、胸闷,快速进展为呼吸困难及呼吸衰竭,后诱发脓毒性休克,且初始胸部 CT 无明显重症感染征象,病情进展后胸部 X 线检查提示双肺斑片样渗出,若无丰富临床经验,单纯从临床表现及影像学确实难以做出准确判断。
曲霉在气道内爆发性感染后,其生长迅速,可导致进行呼吸困难,需要使用有创机械通气及相关支持治疗,而 ITBA 的临床表现、影像学均无特异性,故其诊断往往不能迅速确立,延误治疗,所以积极的支气管镜检查对于早期诊断、清除气道内分泌物、留取标本甚至管腔壁的活检及早期抗真菌治疗有着至关重要的作用。ITBA 的气管镜镜下主要表现为伪膜性分泌物、气管支气管结节斑块和溃疡性病变[7],对分泌物的吸取可缓解气道阻塞,为药物治疗争取时间。本例患者因快速出现呼吸困难、难以解释的高碳酸血症及气道阻塞,床边气管镜检查见大量痰液及管壁炎症样改变,我们结合既往文献学习,临床诊断 ITBA,在患者入院 48 h 内做出了准确的诊断。
ITBA 最可靠的诊断标准是经支气管活检病理见真菌菌丝侵袭累及呼吸道基膜[8],本例因患者病情进展快,一般情况极差,未行镜下活检,实属遗憾,所幸气管镜见典型管壁炎症性改变,气管镜留痰多次培养分离出烟曲霉,并未耽误临床诊断。
侵袭性曲霉病的首选药物为伏立康唑,部分学者推荐尝试联合棘白菌素类用药可发挥相加或协同效应,因不同试验的结果有矛盾之处,故指南仅给予弱推荐[1]。其他治疗包括支气管镜下除去黏液堵塞,但可能诱发出血。对于肺移植受者,因其基础情况特殊,推荐术后全身应用抗真菌治疗或使用两性霉素 B 吸入制剂[1]。本例患者入院后给予积极抗真菌治疗,包括联合抗真菌治疗,多次气管镜去除气道内黏液以求改善气道阻塞,但患者病情进展快,最终仍难以逆转。
综上,临床医师应提高对 ITBA 的认识,根据临床及影像学表现,尤其是气管镜镜下改变尽早诊断 ITBA,并给予准确的药物治疗,若为爆发性病例,进展极快,病死率高。
利益冲突:本研究不涉及任何利益冲突。
参考文献略。
本文转载自公众号「中国呼吸与危重监护杂志」
原链接戳:免疫正常宿主侵袭性气管支气管曲霉病一例
引用本文:陈虎, 陈亮, 杨健, 张鹤, 涂雄文, 程玉生, 陆志伟. 免疫正常宿主侵袭性气管支气管曲霉病一例. 中国呼吸与危重监护杂志, 2019, 18(6): 581-583. doi: 10.7507/1671-6205.201801005


