
今天和大家分享哮喘患者禁(慎)用药物和注意事项。目前,全球哮喘患者达3.58亿,我国哮喘患者4570万,亚洲成人哮喘患病率为0.7%-11.9%,在中国,CARE研究显示14岁以上人群哮喘患病率为1.24%、CPH研究显示20岁以上人群患病率为4.2%,其实这是非常高的数据了。[1-3]

一、在这种情况下,哮喘治疗目标与原则是什么?国内外指南有何数据与建议
总体而言,最重要的就是达到哮喘症状的良好控制,所以我们在对哮喘控制的评估上,基本是围绕「症状」进行的。症状控制以后,就要考虑患者能否维持正常活动水平,同时尽可能减少急性发作和死亡、肺功能不可逆损害和不容忽视的「药物相关不良反应」风险。其中,药物控制是一个特别重要的环节。[4,5]
在「急性发作期」,治疗目标主要为尽快缓解症状、解除气流受限,当有些患者已经到了低氧血症的程度时,我们也要改善低氧血症。
「慢性持续期」的哮喘患者是我们治疗中非常关注的一部分,我们反复强调哮喘要得到控制,但中国哮喘指南(2020年版)的数据提示我们哮喘总体控制不佳。2008年,我国10个一线城市的三甲医院呼吸专科门诊调查共纳入3069名哮喘患者。根据GINA定义的哮喘控制水平分级,仅有28.7%的患者实现了完全哮喘控制,45.0%实现了部分哮喘控制。
这个数据中有几个关键词,1、一线城市,2、三甲医院,3、呼吸专科门诊。把它们集合起来,就「靶向」到一些非常完善的大型医院,专家们可能觉得自己门诊上哮喘控制的患者比例要远远高于这些。经过10年以后,2017年,我国30个省市城区门诊支气管哮喘患者控制水平的调查共纳入3875例患者,根据GINA定义的哮喘控制水平分级,结果显示我国城区哮喘总体控制率为28.5%,单从数据看来,成效并没有那么显著,但是,其中参与2008年哮喘控制调查的10个城市在本次调查中哮喘的控制率为39.2%,与2008年比较,有较大程度的提高。[6,7]

大家曾经进行过交流,如果呼吸专科收治的这些哮喘患者依从性很好,那么得到控制的比例要远远高于这些,甚至数据是能够翻倍的,所以我也特别强调,「患者的依从性」对整个哮喘控制来说是非常重要的一个环节。
哮喘是需要进行长期治疗的,GINA 也在不断更新,但一直都是循证的「分级治疗」。在分级治疗的过程当中[4][8],先对哮喘症状进行评估,后做出哮喘治疗的选择。从下图我们看到,从低剂量ICS这种「维持治疗」(STEP 1)开始,逐渐升级为低剂量的ICS或按需应用ICS-福莫特罗(STEP 2),然后变成低剂量到中高剂量的ICS-LABA(STEP 3~4),最后是STEP 5,重症哮喘患者在高剂量ICS-LABA的基础上,还要加上其他的治疗,包括噻托溴铵、免疫治疗、靶向治疗。这些药物在治疗中是主要应用。

一线城市三甲医院的呼吸专科门诊对指南遵循得比较好,但我国4570万哮喘患者,能在这种级别医院诊治的并不多。
中国哮喘指南(2020年版)与GINA指南是比较接近的 ,我们也会推荐哮喘患者应用长期(阶梯式)治疗方案[7] :

注:ICS:吸入性糖皮质激素;LABA:长效β2受体激动剂;SABA:短效β2受体激动剂;LAMA:长效抗胆碱能药物
这个治疗方案从按需ICS+福莫特罗,一步步到最后的生物靶向治疗。我们在中国哮喘指南中能看到「茶碱」的应用,很遗憾很难获得茶碱治疗哮喘的循证医学依据,但大家在临床工作中可能都能体会到「茶碱在我们国人中确实有效」,也并没看到那么多毒副作用,而且,对于我们现有的经济文化生活水平而言,相当一些地区对茶碱的应用相对较多,我们由此就要关注「哮喘治疗药物的不良反应」。
二、哮喘治疗药物及不良反应[7]
1、糖皮质激素:ICS全身不良反应少,在口咽部的不良反应包括声音嘶哑、咽部不适(进而导致ICS不耐受。这种情况相对较少)和念珠菌感染(所以我们特别强调患者在用药后一定要漱口);重症患者在整个哮喘患者中所占比例为5~10%,他们可能通过口服的方式使用糖皮质激素,而OCS长期使用可引起骨质疏松、高血压、糖尿病等,需要我们密切关注。
2、β2受体激动剂(包括SABA、LABA):SABA主要不良反应为骨骼肌震颤、低钾血症、心律紊乱等;LABA长期单独使用可增加哮喘死亡风险。目前,在我们哮喘治疗当中,不推荐单独应用LABA。
3、白三烯调节剂:患者主要可能会出现胃肠道症状,少数有皮疹、血管性水肿、转氨酶升高,停药后可恢复正常;近期研究表明可有神经系统不良反应,最早应用时还有报道(副作用)最重的患者会出现自杀倾向。
4、茶碱类:主要不良反应包括恶心、呕吐、心律失常、血压下降及多尿 ,偶可兴奋呼吸中枢,严重者可引起抽搐乃至死亡。对于茶碱这种药物,在使用时要达到一定剂量才能发挥比较好的作用,但也要注意它的剂量范围。
5、抗胆碱药物(包括SAMA、LAMA):可有口苦或口干等不良反应。由于这部分药物的作用靶点原因,我们也会考虑患者是不是有青光眼、前列腺肥大(详见后文)等等,这些是我们药物选择的「适应症」,倒不是不良反应。
6、其他:甲磺司特、生物靶向药物、第二代抗组胺药物、中医药等等。
三、哮喘治疗药物与其它药物相互作用[7]
同样,这些哮喘治疗药物与其它药物相互作用也会带来一些不好的影响。
1、糖皮质激素:我们想把其「利」放大,但其「弊」也比较明显,1)与非甾体抗炎镇痛药(NSAID)共用可加强致溃疡作用;2)可增强对乙酰氨基酚的肝毒性,3)与两性霉素B或碳酸酐酶抑制剂合用时,可加重低钾血症,应注意血钾和心脏功能变化。长期与碳酸酐酶抑制剂合用,易发生低血钙和骨质疏松。4)三环类抗抑郁药可使糖皮质激素引起的精神症状加重。5)与强心苷合用,可增加洋地黄毒性及心律紊乱的发生。
2、茶碱类:大环内酯类(红霉素、罗红霉素、克拉霉素)、喹诺酮类(依诺沙星、环丙沙星、氧氟沙星、左氧氟沙星)及克林霉素、林可霉素会降低茶碱清除率,增高其血药浓度,当茶碱与上述药物合用时,应适当减量。尤以红霉素和依诺沙星为著。
四、哮喘患者特殊人群
哮喘药物虽然有这么多应该注意的不良反应,但它们总体而言是相当安全的,在安全的前提条件下,就要我们特别关注哮喘患者特殊人群——老年、孕妇、儿童。
1、老年患者[4]:
临床特点:症状多不典型;症状较重,重度哮喘比例较高;肺功能减退明显;并发症多;病死率高,较易误诊及漏诊。
慎用β2受体激动剂,其副作用(如心脏毒性、皮质类固醇样副作用)等在老年患者中更加常见。
2、孕妇[9-11]:
她们的生理特点:雌激素分泌增多,毛细血管充血、粘膜腺肥厚;腹部膨隆,横膈活动受限等,临床特点:大约 4%~8% 孕妇患哮喘,1/3 哮喘患者因妊娠而加重,多发生在妊娠第 24~36 周。
妊娠哮喘治疗步骤也有这样的推荐:
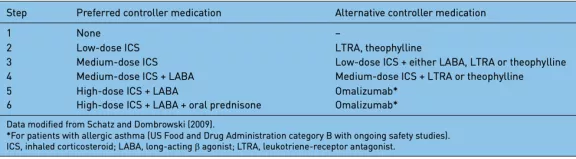
妊娠哮喘用药FDA分级:
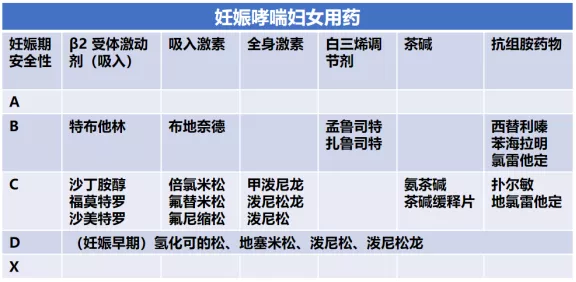
B级的药物是我们比较能够放心的,包括吸入激素布地奈德、白三烯调节剂孟鲁司特等。禁(慎)用药包括:频繁使用肾上腺素(证据C)、第一孕期口服减充血剂、含碘的止咳药、四环素(证据D)、阿司匹林和NSAID(证据D)、 β受体阻滞剂、前列腺素类、5-脱氧酶抑制剂 (齐留通)。
3、儿童[12-14]:
临床特点:在我国支气管哮喘初发多在1~6岁,多见于3岁以内发病,发病率达0.5%~3.33%,多数患儿可经治疗缓解或自行缓解,部分儿童哮喘在青春期可完全消失。治疗原则:儿童哮喘治疗应尽早开始,并坚持长期、持续、规范、个体化治疗原则。(如果患儿父母比较重视,儿童总体治疗的依从性是要高于成人的。)
但是对于儿童,我们要特别关注的就是抗组胺药物——慎用药:第一代抗组胺药,如扑尔敏和异丙嗪,易透过血脑屏障,从而抑制中枢、并有抗胆碱能及微弱的局部麻醉作用,特别是在2岁以下的儿童中,这一年龄组缺乏大多数关于药物安全性的数据,许多抗组胺药物不被推荐。
五、哮喘患者其他合并症影响药物选择
1、合并心血管疾病[15,16]:
1)冠心病:肾上腺素药物会增加心肌耗氧量,引起心律失常;氨茶碱过量可使儿茶酚胺释放,引起心律不齐。
2)高血压:血管紧张素转化酶抑制剂(ACEI)最常见的不良反应为干咳(女性多见),可能会诱发或加重哮喘,可使用血管紧张素II受体拮抗剂(ARB)替代;β受体阻滞剂可能加重支气管平滑肌痉挛,宜选用选择性β受体阻滞剂,但仍需谨慎;中枢性降压药可乐定等不宜使用。
2、合并糖尿病[17,18]:
糖皮质激素:对患者血糖控制非常不利,它可促进糖异生、减少糖利用,增加糖原含量、升高血糖;通过Exendin-4等诱导胰岛细胞凋亡;不合理运用糖皮质激素会影响支气管哮喘合并糖尿病患者的血糖,损坏残存的胰岛β细胞功能。
沙丁胺醇:具有一定激动β肾上腺素受体作用,增强储存在肝脏和骨骼肌的糖原分解,导致血糖升高。
3、合并骨质疏松[19-21]:
降钙素类药物:慎用于合并支气管哮喘患者; RANKL抑制剂: 不良反应有呼吸困难; 糖皮质激素: 哮喘病人长期的服用激素可引起骨质疏松或者股骨头坏死等,导致糖皮质激素性骨质疏松症(GIOP)。
4、合并前列腺肥大[22]:
平喘药:LAMA、SAMA、氨茶碱、茶碱、麻黄素、异丙喘宁(奥西那林)等,均可能导致排尿困难。抗过敏药:非那根(异丙嗪)、晕海宁(乘晕宁)、苯噻啶、扑尔敏以及阿扎他定、美喹他嗪等均会增加排尿困难,可改用息斯敏(阿斯咪唑)治疗。
5、合并活动性肺结核[23]:
糖皮质激素慎用。
6、合并精神类疾病[24]:
白三烯受体拮抗剂,孟鲁司特钠(montelukast sodium),扎鲁司特(zafirlukast)可致易激、攻击、焦虑、幻觉、抑郁、失眠、易怒、自杀倾向(包括自杀)和痉挛等精神异常症状;类固醇:有病例显示,可在12岁左右儿童中诱发精神类疾病。
六、哮喘患者禁(慎)用药物和注意事项
1、与哮喘常规治疗药物作用相反的药物:
1)β受体阻滞剂(做冠脉CT检查之前会常规应用):「洛尔」类药物,可影响内因性儿茶酚胺与 β受体结合,从而能引起哮喘大发作。
2)胆碱能受体激动剂:如毛果芸香碱,可使气管、支气管腺体分泌增加,使支气管收缩,从而诱发或加剧哮喘。
3)血管紧张素转换酶抑制药:「普利」类药物,可通过肺内产生大量缓激肽而诱发咳嗽,进而导致哮喘发作。
2、影响治疗药物代谢的药物[25]:
CYP1A2介导的茶碱代谢可能被其抑制剂所拮抗,使得茶碱清除率下降。美西律可抑制茶碱代谢过程中的脱甲基作用,使得茶碱血药浓度升高。此外还有咪唑类抗真菌药、异烟肼、甲氧沙林、氟伏沙明等,联用时需注意茶碱中毒迹象,酌情调整用药剂量;
CYP1A2诱导剂如卡马西平、苯巴比妥、利福平等会增加茶碱的代谢,使得茶碱血药浓度降低达不到治疗浓度。
3、特殊检查和手术前后药物治疗的要求:
哮喘伴冠心病患者:冠脉CT检查前用药-β受体阻滞剂如美托洛尔,普萘洛尔,阿替洛尔;
麻醉管理:禁用吗啡;
术中管理:神经肌肉阻滞剂是最常见诱发过敏反应的药物(证据等级D ) , 如阿曲库铵、米库溴铵等,均可诱导组胺释放效应,而罗库溴铵适用于哮喘患者快速气管插管 (证据等级D ) 。 七氟醚为吸入性麻醉诱导剂,其耐受性良好且具有支气管舒张作用 ( 证据等级A )。
小结
哮喘治疗要密切关注药物相关不良反应风险;关注哮喘特殊人群治疗;哮喘患者有合并疾病者,药物选择需兼顾。
参考文献
[1]GBD 2015 Chronic Respiratory Disease Collaborators. Lancet Respir Med. 2017, 5(9): 691-706
[2]Song, WJ. Asia Pac Allergy, 2014, 4(2): 75-85.
[3]Lin J, et al. Respir Med, 2018, 137:48-54.
[4]GINA 2021. https://ginasthma.org/wp-content/uploads/2021/05/GINA-Main-Report-2021-V2-WMS.pdf
[5]Haahtela, T, Tuomisto LE, Pietinalho A, et al. Thorax, 2006, 61(8): 663-670.
[6]Nan Su, Jiangtao Lin, Ping Chen, et al. Evaluation of asthma control and patient's perception of asthma: findings and analysis of a nationwide questionnaire-based survey in China. J Asthma. 2013;50(8):861-70.
[7]中华医学会呼吸病学分会哮喘学组. 支气管哮喘防治指南(2020年版). 中华结核和呼吸杂志. 2020;43(12):1023-1048.
[8]GINA 2020, Box 3-4A
[9]Namazy JA, Schatz M. Ther Adv Respir Dis. 2014 Aug;8(4):103-110.
[10]Schatz M. Drug Saf. 1997 May;16(5):342-50.
[11]Gluck JC, Gluck PA. Obstet Gynecol. 2005 Feb;192(2):369-80.
[12]儿童支气管哮喘诊断与防治指南(2016年版)[J].中华儿科杂志,2016,3(54):167-181.
[13]抗组胺H1受体药在儿童常见过敏性疾病中应用的专家共识(2018)[J] 中国实用儿科杂志.2018, 33(3)
[14]Parisi GF, et al,Pediatr Allergy Immunol. 2020 Feb;31 Suppl 24:34-36.
[15]中国过敏性哮喘诊治指南(第一版,2019年)[J].中华内科杂志,2019,58(9):636-648
[16]Morales DR, et al. BMC Med. 2017 Jan 27;15(1):18.
[17]Hanlon P, et al Med Internet Res. 2017 May 17;19(5):e172.
[18]Heffler E, et al ,Allergy Clin Immunol Pract. 2018 May-Jun;6(3):776-781.
[19]中国脆性骨折术后规范化抗骨质疏松治疗指南(2021)[J] 中华创伤骨科杂志.2021.23(2):93-101.
[20]原发性骨质疏松症基层诊疗指南(2019年)[J]中华全科医师杂志.2020, 19(4).
[21]Chalitsios CV, et al. Thorax. 2021 Jan;76(1):21-28.
[22]Wee JH, et al. Medicine (Baltimore). 2021 Mar 19;100(11):e25214.
[23]Huang K, et al. Lancet. 2019 Aug 3;394(10196):407-418.
[24]Hodgins GE, et al. Child Adolesc Psychopharmacol. 2018 Jun;28(5):354-359.
[25]Kim YC, et al. Eur J Pharm Sci. 2005 Sep;26(1):114-23.
专家介绍

杨冬
复旦大学附属中山医院呼吸与危重症医学科主任医师,博士生导师;中国中药协会呼吸病药物研究专业委员会常务委员兼副秘书长、中国医师协会呼吸医师分会外事工作委员会副主任委员、哮喘学组委员、中华医学会呼吸病分会哮喘学组委员、上海医师协会呼吸医师分会委员、上海市医学会呼吸专业委员会肺功能学组副组长、中国医学装备协会呼吸病学装备技术专业委员会委员、呼吸治疗学组委员。主持国家自然科学基金、科技部重点专项子课题、教育部博士点新教师基金、上海卫生计划生育委员会科研基金等项目,主持多项国家、复旦大学医学教育课题,获上海医学科技奖二等奖,上海科学技术奖二等奖,首届全国优秀中青年呼吸医师。
本文由《呼吸界》编辑 Jerry 整理、排版,感谢杨冬教授的审阅修改!


