
推荐语
昨天,著名神外专家凌锋死里逃生的经历在小编的朋友圈刷屏,酒精+抗生素的「配伍禁忌症」再次引发大家的恐惧和热议。有人说,酒后吃头孢会发生快速毙命,非常恐怖。也有人担心,过分渲染酒精(包括含酒精的药物)+抗生素的所谓「配伍禁忌症」,为患者及家属营造了一些不准确的用药恐惧,当他们在查对用药医嘱清单时,难免会对医生的治疗方案产生质疑。凌锋主任文中所指的「双硫仑反应」真的可怕吗?我们到底应该如何应对?了解真正的防范知识更加重要。
2018年12月7日,是再普通不过的一天。
我早上6点起床,洗脸、刷牙、吃早餐,准备行李下午去广州会诊。早餐也很简单:一碗泡饭,一杯咖啡牛奶,一杯橙汁。
这一天也是我妺妹的生日,我还没来得及发一条祝贺生日快乐的微信,一件万万没想到的事情发生了。
当我一切准备停当要出门前,想到要去出差,腹股沟处的皮脂腺囊肿破了发炎,走路有些磨着痛。想早点好起来,就顺手拿了一板「头孢呋辛酯」,我经常吃的这种抗生素。服前我又仔细地看了一下药品说明书,核对了剂量,可以服0.5克,我就服了一片。服下头孢后不到两分钟,我就忽然感到左手掌发痒。剛挠了几下,右手掌也开始痒了。只有几十秒钟,这种感觉就出现在口周,并顺着咽部往下走。
「不好,一定是药物过敏反应!」
我曾经有过出荨麻疹这样的过敏反应,就是皮肤搔痒出风疹块。但从来没有发生过口周及咽部!我一下想起邓丽君,她不就是过敏性哮喘憋死的吗?我立刻打开抽屉想找地塞米松片,但家里没有,只找到一支「万托林」喷雾剂。我把它装进口袋就往楼下走,想赶紧去医院用些激素,万一路上气道憋着,还可以喷万托林。
救命小贴士
过敏反应会有许多症状:最常见的是鼻塞、喷嚏、浑身骚痒,红,起风痒疙瘩。也有严重的反应是喉头水肿,憋气,甚至憋死,像邓丽君一样。但最快最危险的就是过敏性休克。可以在瞬间导致周围血管扩张,血液储留在全身扩张的血管里,血压骤降,甚至可到零。这时病人就会丧失意识,如果低于50毫米汞柱的血压持续超过20分钟,就可能造成脑细胞缺血缺氧而坏死,病人就可能醒不过来或严重致残。如果在医院发生过敏反应,即刻肌肉注射肾上腺素及激素等一系列抢救措施。如果在家里发生,第一要放平病人,让脑有充分供血。第二,立即给120打电话,诉说清楚病人的情况和地址。第三,如果家里没有血压计就摸脉博。如果在手腕处能摸到脉博,大概有不低于60的血压。如果手上摸不到了,颈动脉还能摸到,还有呼吸,血压大概会在40左右,那就要实施胸外按压。并托起下颌骨,让呼吸顺畅。如果呼吸和心跳都停止了,面色青紫,就要立即接按标准实施胸外按压和口对口人工呼吸。
一切都在两分钟内进行:我穿上羽绒服外套,登上旅游鞋,出门上电梯,下楼进汽车。小董真是个好司机:工作26年从来没有迟过到。说7点出发,他6点半就在楼下等着了。说到这儿,还真得感谢我把左手挠骨摔骨折了,「伤筋动骨100天」,每天只能请小董来接送我上下班了。
这时是6点42分,我坐进副驾驶座上,痒的感觉不太明显,但人似乎是昏昏沉沉,总是那么不得劲儿。我心里想着「可别像邓丽君那样」,就说了一声「去医院」,一边开始拿起手机给科里的院总去电话。
「院总是谁?王凯吗?」
我自问着,一边在手机上写王凯的名字,但写了两遍都错了。
「我的眼晴怎么越来越模糊?连通讯录上的名字都找不到……」
还没等看清楚名字,手机就握不住而滑到地上,我也完全没有了意识。此时离出发时间还不到3分钟!
小董看我的手机掉在地上,顺手拾起来,扭头看见我的头歪向右侧,张着嘴巴大口喘着粗气。小董大声喊着:「凌导,凌导!你怎么了?」我无声无息,只是喘着粗气。小董曾经学过CPR,第一反应就是握着我的左手脉博,「还在跳动!」他遂即加大油门,蹦着双闪,一路按着喇叭,右手始终握着我的左手脉博上,单手驾车在车群中急驶。车从金沟河桥拐上四环,在金家村桥的出口时,小董曾想过是否在此下去转弯去301?但见路上堵得很,车根本走不动,出去就可能堵死在那里。去莲花东路直奔宣武医院的道路尚可走动。小董电话问我先生,去哪个医院?我先生本着对宣武医院的一贯信任,坚定地说:「去宣武医院!」小董一拨方向盘上了去西客站的路。
这一拨方向盘真是救了我的命!
救命小贴士
过敏性休克来得非常快,2~3分钟就可能血压下降到零!如果在车上,只能加大油门、闯着红灯奔向医院。选择医院的原则是:1、最近的医院,2、距离相等则是最熟悉的医院。千万不要只奔大医院,舍近而求远,耽误了抢救的最佳时间!3、如果车上还有另外的乘客,可协助帮忙打电话通知122(交通指挥中心),告知你车上的情况,汽车的位置,要走哪条路线,去哪家医院?122就会给你一路绿灯。如果当时没有来得及打电话,事后一定要马上去交通管理站去说明情况,最好有医院的证明。
早上不到7点钟,虽有些拥堵,10分钟也到了西客站。这一段时间小董感觉我的脉不像原来有力,始终没有意识,呼吸越来越弱。他恐惧极了!他立即给他的领导拨了两通电话未通。转而立即给我秘书倩倩去电话。跟倩倩说:「凌导快不行了,你快点到急诊科找人找车,在急诊科等我」!小董在电话里急促而带着带着哭腔的声音让倩倩完全摸不着头脑!
「凌导怎么可能不行了?什么情况?」倩倩立即又把电话打回去,才知道这是真的!
倩倩立即给张璨(院总之一)去电话,张说他不值班,是王凯。倩倩随之又给王凯去电话,王凯又通知了急诊值班李晔,二线陈革。
7点05分小董开上急诊室的坡道。他冲到护士站大喊:「快!快!凌锋主任昏迷不行了!」分诊台的男护士郭伟找了一个轮椅推到车边。此时的我全身软绵绵的瘫坐在轮椅上,完全没有意识,头像拨浪鼓一样来回摆动,全身大汗,衣服都湿透了,四肢厥冷,小董抱了三次都没拖动,最后是一位旁边站着的病人家属跟小董、郭伟一起把我搬到轮椅上进入急诊科的护士站。此时我们科的三人也急忙冲到急诊科。急诊科的王春原医生马上一面量血压、测脉搏,一面问「什么情况」?小董打开手机刚想电话问我的保姆小华,巳在手机上发现小华给他发的两张照片:

一张是我吃的药,一张就是上图:头孢呋辛酯的药盒。
救命小贴士
120到医院前,都会跟各急诊科联系做接病人准备。自驾车到医院,过敏原最好交待清楚,医生就可以当机立断下医嘱处置。小华做得就很到位,用手机把我吃的药拍下来预先发给司机,节约了来回电话询问的时间。此时此刻的每秒钟都是珍贵的!
医生立刻明白这是药物过敏性休克!所有的治疗措施随即而至:
肾上腺素半支肌注x2;
建立两条静脉通道;
10毫克地塞米松静注;
苯海拉明静注;
葡萄糖酸钙1支静注;
心电图正常,超声心动图显示下腔静脉充盈不良,几乎无血......
这一系列的处置前后也就十几分钟。从上车后的意识丧失,一直到急诊室里的治疗,这一段时间大约30分钟我一直处于昏迷状态。
至于什么是濒死时的「圣光」,我完全没有看见!只是依然感觉左手腕的疼痛和阵阵的便意。潜意识中一直告诉自己:千万不能解出来!太丢人了!」在我努力憋着的时候,在一片嘈杂声中,我似乎觉得被人扯到床上了。「噢,到医院了」。周围有许多人,但我睁不开眼晴。只感觉有人给我擦脸上的汗,有人脱我的鞋子和解开衣服做心电图。
忽然觉得一个人使劲拍打着我的左脸并大声喊道:「凌导,睁开眼睛,我是国光!」
我强睁开眼睛,似乎周围都是人:右手扎着液体,右脚也输着液。周围一片欢呼声:「醒了!醒了!」「凌主任,您睁开眼!伸一下舌头!」我慢慢地遵医嘱活动,头很沉。左手在量血压,好像是陈革。我低声问他:「血压多少?」
「60/30。」
「噢!」我长舒了一口气,又回到了人间!
以后的情况就很简单了:我被送到神外监护病房15床,血压平稳,120/70,各项指标正常。
10点:我去厕所解了一次大便,如释重负,浑身轻松了许多!拔掉所有静脉输液,口服液体和半流食,次日上午9点就出院了。周一重新满血复活又来上班!
「打不死的小强」又活过来了!
大难之后我也反复思忖:头孢我也常服,怎么会这样呢?经查阅,得出如下:
救命小贴士
如果吃了头孢类的药物,在1周之内不能饮酒。同样的,如果喝酒之后,在1周之内也不能吃头孢。因为两者接触会出现双硫仑反应——双硫仑在与乙醇联用时可抑制肝脏中的乙醛脱氢酶,使乙醇在体内氧化为乙醛后,不能再继续分解氧化,导致体内乙醛蓄积而产生一系列反应。
头孢菌素如头孢哌酮、拉氧头孢、头孢美唑、头孢孟多、头孢甲肟、头孢替安以及甲硝唑、替硝唑、呋喃唑酮等可引起双硫仑样反应,表现为用药后饮酒出现四肢无力、软弱、嗜睡、眩晕、幻觉、头痛、恶心、呕吐、胸闷、全身潮红、虚脱、惊厥、甚至血压下降、呼吸抑制、休克等反应。轻者可自行缓解,重者应及时采取必要的措施进行救治,因此患者在使用以上药物前2日应禁酒,且用药后1周要避免饮酒以及服用含有乙醇的饮料和药品。
回想起来,前一天(12月6号)晚上我参加天坛医院介入中心的开张仪式,晚宴上喝了半杯红葡萄酒!这该死的双硫仑反应,差点让我命丧黄泉!
凌锋主任死里逃生的经历再次向我们敲响了警钟,「双硫仑反应」该怎样防范?危害到底在哪?饮酒后多长时间再服用头孢等药物是安全的?解放军总医院南楼急诊科尹明医生对「双硫仑反应」做了很好的分析:
双硫仑反应是什么病?抗生素+饮酒真的是毒药吗?
在1948年,人们发现有一种药物叫双硫仑(常用于橡胶的硫化催化剂),可阻止酒精在体内代谢。服用双硫仑的人即使喝少量的酒,也会出现严重不适,使好酒者对酒产生厌恶而达到戒酒的目的,是治疗酗酒症的药物之一。
双硫仑样反应,又称戒酒硫样反应,是由于服用药物(头孢类)后饮用含有酒精的饮品(或接触酒精)导致的体内「乙醛蓄积」的中毒反应。酒精进入体内后,首先在肝细胞内经过「乙醇脱氢酶」的作用氧化为「乙醛」,乙醛在肝细胞线粒体内经过「乙醛脱氢酶」的作用氧化为「乙酸和乙醛酶A」,乙酸进一步代谢为二氧化碳和水排出体外。由于某些化学结构中含有「甲硫四氮唑侧链」,抑制了肝细胞线粒体内乙醛脱氢酶的活性,使乙醛产生后不能进一步氧化代谢,从而导致体内乙醛聚集,出现双硫仑样反应。
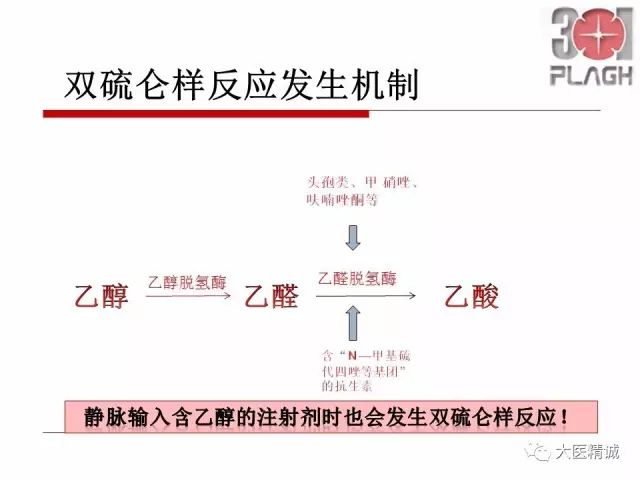
双硫仑反应详解
「双硫仑反应」其实就是酒精过量中乙醛的所产生的那部分症状。由此可见:双硫仑反应并不是什么洪水猛兽。在详细了其机制后,可以总结为10大特点:
1、双硫仑反应是由某些药物干扰了酒精的代谢,引起体内乙醛积聚所致。通俗来说:它的本质就是药物引起的「酒量下降」,并不会产生网络上传说的「毒药」。
2、不是所有抗生素都有甲硫四氮唑侧链(抑制乙醛脱氢酶),因此不是所有抗生素都可导致双硫仑反应。头孢菌素类药物中的头孢哌酮、头孢曲松、头孢唑林(先锋Ⅴ号)、头孢拉啶(先锋Ⅵ号)、头孢美唑、头孢米诺、拉氧头孢、头孢甲肟、头孢孟多、头孢氨苄(先锋Ⅳ号)、头孢克洛等……
其中以头孢哌酮致双硫仑样反应的报告最多、最敏感。如有患者在使用后吃酒心巧克力、服用藿香正气水,甚至仅用酒精处理皮肤也会发生双硫仑样反应。
但是,头孢噻肟、头孢他啶、头孢磺啶、头孢唑肟、头孢克肟,因不含甲硫四氮唑基团,在应用期间饮酒,不会引起双硫仑样反应。
3、含有咪唑基团的药物(包括甲硝唑、奥硝唑、替硝唑、酮康唑、呋喃唑酮)、氯霉素、甲苯磺丁脲、格列本脲、苯乙双胍均可抑制酒精的代谢,服药后饮酒可能出现腹痛、呕吐、头痛等症状等均可引起双硫仑样反应。
4、双硫仑反应的发病与乙醛积聚量有关,因此,症状轻重与酒精的摄入量呈正相关,与致病的抗生素剂量无显著相关性。
5、从药物代谢学角度,一般5个半衰期后,药物在体内基本被清除代谢。以头孢哌酮为例:清除半衰期约为2小时,5个半衰期即10小时后,可以认为体内的药物被清除。但是有些每日一次应用的药物,如头孢曲松的清除半衰期是8小时,需要40小时以上才能清除。因此,正常成人在服用抗生素后3~5天后饮酒不会发生双硫仑反应。但是8天以内的婴儿及 75 岁以上老年人的药物清除半衰期通常较正常成年人延长2~3倍。对于这类人群,如同时暴露于酒精和致病抗生素,需要警惕。
6、无论啤酒、红酒还是白酒,所含有的酒精在人体内的清除半衰期均是6小时左右。饮酒后5个清除半衰期的时间,即30小时后,体内酒精将被清除干净,服用头孢等药物是安全的。但是由于酒精同时具有水溶性和脂溶性,特别胖的人酒后体内的脂肪会吸附大量的酒精,在较长时间内缓慢释放入血,这时如果需要使用抗生素,建议选用不带有咪唑基团的药物。
7、不同种类的药物化学结构不同,每人的乙醛脱氢酶基因表达也不同,对于每一个体而言,不能曾经饮酒同时服用某一种致病抗生素而没有发生双硫仑反应,就推断其他的致病抗生素同样不会引起双硫仑反应。反之亦然,不是说曾经发生双硫仑反应,就排斥酒精与一切致病药物的同时暴露。毕竟,很多含有酒精的药物(如硝酸甘油,藿香正气水)对有适应症的患者来说是首先药物。
8、乙醛虽然有细胞毒性,但它也是人类的糖代谢过程的中间产物之一,正常机体对乙醛有强大的清除能力。研究发现,酒精性肝病,酒精性心脏病等酒精相关疾病是由于长期大量饮酒,摄入的乙醇(乙醛)超过的机体的代偿能力所致。目前没有证据表明,偶发的饮酒过量会对身体有不可逆的损伤。双硫仑反应是自限性疾病,即使发生过双硫仑反应,也没有必要担心「后遗症」。
9、基因与饮酒的关系:已知人类的乙醛脱氢酶由三个基因所编码:ALDH1A1、ALDH2及最近发现的ALDH1B1。正常的等位基因记为ALDH2*1,单碱基突变的等位基因记为ALDH2*2。有ALDH2*2者更易产生饮酒的不良反应,一旦发生双硫仑反应,症状会更严重。301医院临床药理学研究室能用药物代谢基因学技术,了解酒精代谢能力,从而在基因水平推测每个人的「酒量」。如果四聚体均是带有ALDH2*2纯合子的人,最好是终身滴酒不沾。
10、酒量(酒精代谢清除率)除了与先天的基因有关,还受到多种外界因素的影响,如基础疾病,年龄,饮酒时情绪,身体状态,饮酒速度等等,这些都可以导致我们的「酒量下降」。
所谓的双硫仑反应,无非是某种药物导致了「酒量下降」的情况。这样解释,你还对双硫仑反应心存恐惧吗?
饮酒+抗生素,到底会不会引起猝死?患者饮酒后出现不适怎么办?
用关键词「双硫仑」,「猝死」检索中国知网数据,只有7篇文章;检索英文PUBMED数据库,也只有7篇文章与此相关。根据WHO数据,与饮酒相关的第一大死因是酒后的社会活动(包括驾车,打斗外伤等),其后依次为误吸,自伤害(包括冻伤),酒精性胰腺炎…..酒精性心血管病只占很少的比例。
你可能更加疑惑了,新闻里那么多酒后猝死的病例难道是假的?当然都是真实发生过的病例,特别是心脑血管性猝死。但是酒后突发的心脑血管猝死,绝大多数是发生于既往有心脑血管基础病变的患者。
饮酒只是原有心脑血管的诱发加重因素之一。例如一位冠心病患者因「生气」而导致急性心肌梗死不幸去世,我们分析死因的时候,不能说是「气死」的,而是要将死因归入冠心病,急性心肌梗死。同理,分析现有国内外文献中的怀疑双硫仑反应导致猝死的寥寥数个病例,患者均有基础疾病(或尸检证明有冠状动脉闭塞),并不能严格证明是由于双硫仑反应导致患者的死亡。
实际上,大多数发生双硫仑反应的患者并不需要特殊处置。由于乙醛的扩血管作用,发生双硫仑反应的患者会有一过性的血压降低。对于既往体健的患者来说,脱离酒精接触,平卧位休息片刻即可缓解,这时主要警惕猛起身导致的体位性低血压,可能会有短暂脑供血不足或意外摔伤。
在既往有心脑血管病的人群中,情况要复杂的多。一方面,大量或相对过量饮酒(双硫仑反应导致的乙醛积聚)与多种心脑血类药物存在药物相互作用,服药同时饮酒会增加某些药物的副作用,或抵消某些药物的治疗作用,使病情加重。适量饮酒对心脑血管有一定益处,但强烈建议心脑血管患者饮酒前应谨慎评估。
另一方面,双硫仑反应发生迅猛,且饮酒量与患者的预期酒量有较大出入,很少人会认为自己是因为「酒量下降,提前醉了」,同时伴有胸闷,心慌等症状会加重患者的紧张,甚至产生恐惧感。实际上,这时候由于乙醛导致的血压降低,冠状动脉血流下降,情绪紧张造成心肌氧耗增加,发生心肌缺血是很常见的现象。患者出于既往心绞痛的发作经验,常常会含服硝酸甘油或速效救心丸,使得原本较低的体循环血压更加降低,进一步加重心肌缺血。笔者曾救治过多例这种情况的患者,疾病的多米诺骨牌一旦倒下第一块,后续治疗起来就十分棘手。
因此,对于有心脑血管疾病的患者(服用多种药物),或者高龄老人(心血管代偿能力差),双硫仑反应带来的低血压状态对原有疾病还是有相当的风险性。
只要发现患者饮酒后有不适感,不要去讨论是不是双硫仑反应,应立即将患者送医院急诊科就诊。
部分文章过度渲染了「双硫仑反应」?
10年前,甚至很多医生都不了解双硫仑反应。今天,朋友圈的科普文章普及了公众对双硫仑反应的防治,但同时对急诊科医生提出挑战。双硫仑反应症状多变,以前不知道这个病的时候,急诊医生往往会按照患者可能的最严重情况处置,甚至有报道误诊为心肌梗死,为患者做冠状动脉造影手术……
现在大家都知道这个病了,会不会出现反其道行之,将急性冠脉综合征误诊为双硫仑反应的情况,进而延误治疗?这个问题需要急诊医生高度警惕。
此外,朋友圈的部分文章过分渲染酒精(包括含酒精的药物)+抗生素的所谓「配伍禁忌症」,为患者及家属营造了一些不准确的用药恐惧,当他们在查对用药医嘱清单时,难免会对医生的治疗方案产生质疑。
在目前医患关系的大背景下,这样的「科普」文章所带来的后果,相信是每位医务人员所不希望看到的。


