
2019,暖冬的北京,流感仿佛不像之前那么肆虐。但仍有不少类似「流感中年」岳父一样的患者,他们或因没有及时就医,或因病情自然进展恶化为重症肺炎……他们住进ICU,经历插管、气管切开、人工肺后,长期卧床不知疾病转归或最终去世……每一个恐惧和濒死的分分秒秒,是一群勇敢坚强的年轻人和他们一起感同身受,生死相伴。
田野,就是他们其中的一个。在这个特殊的战场,田野已经打拼了六年,每一个艰难的流感季都充满挑战、令人难忘……

重症流感是致死性疾病!
常常有人从医学角度发问:小小的感冒竟然也会致命?不少刚经历了去年流感的人,一下子觉得后怕起来。面对诸如此类的问题我们的回答是,当然会!如果流感病毒感染后没有及时、有效接受治疗,就会发展为重症流感,威胁生命。
流感不同于普通感冒,而是一种传染性极强的疾病,少数患者会进展为重症流感,甚至出现威胁生命的呼吸衰竭及多脏器功能障碍。重症流感进展迅速,常伴有呼吸窘迫综合征(ARDS)、继发严重感染、多器官功能损伤,其病死率与氧合指数直接相关。在H1N1的研究报告中,按照氧合指数分级,重度ARDS患者(氧合指数<100mmHg)病死率达到48.4%,即使没有发展到呼吸衰竭的患者仍有3.5%的病死率。
有一些重症流感患者并非高危人群,反倒是一些既往身强体壮的年轻人,从他们的病史中我们可以发现,可能出于大意想着扛扛就能过去,或工作太忙实在没时间去医院就医延误了最佳治疗时机。很多患者可能两三天就进展为重度的呼吸窘迫综合征,双肺出现弥漫的磨玻璃及下肺的实变。吸氧浓度2~3天就可以吸到纯氧。
「没有支持不了的呼吸衰竭,只有治不了的原发病」
在疾病和死亡面前,人、财、物都显得如此渺小,让人们心生畏戒。随着高级生命支持技术的问世,在一定程度上让更多的患者获得生的机会。主任经常挂在嘴边的一句话,我们觉得非常有道理:没有支持不了的呼吸衰竭,只有治不了的原发病。简单来说,「人工肺」作为一种生命支持手段,与呼吸机一样,存在的意义并不是治疗原发疾病,而是为医务人员治疗引起急性呼吸或循环衰竭的原发病赢得更多的时间。患者在接受呼吸机支持的过程中,可能因「开放气道」而出现机械通气相关性肺炎或肺损伤,而「人工肺」支持同样因为技术本身的需要而使患者处于非生理的暴露下,如全身肝素抗凝、血管内导管的长期置入,这些「暴露」使患者不得不时刻处于血栓、出血、感染等风险中。
所以,「人工肺」虽能为患者带来呼吸机无法比拟的好处,如高水平的呼吸支持、让心肺休息,甚至让患者在清醒的状态下得到治疗。但与传统机械通气相比,「人工肺」的并发症往往来得更急,后果更严重,很多时候防不胜防,这也是为什么「人工肺」并没有像呼吸机一样广泛存在于每一个重症监护病房,其工作开展不仅需要医护人员严格而系统地培训,还需要一个成熟的多学科团队。
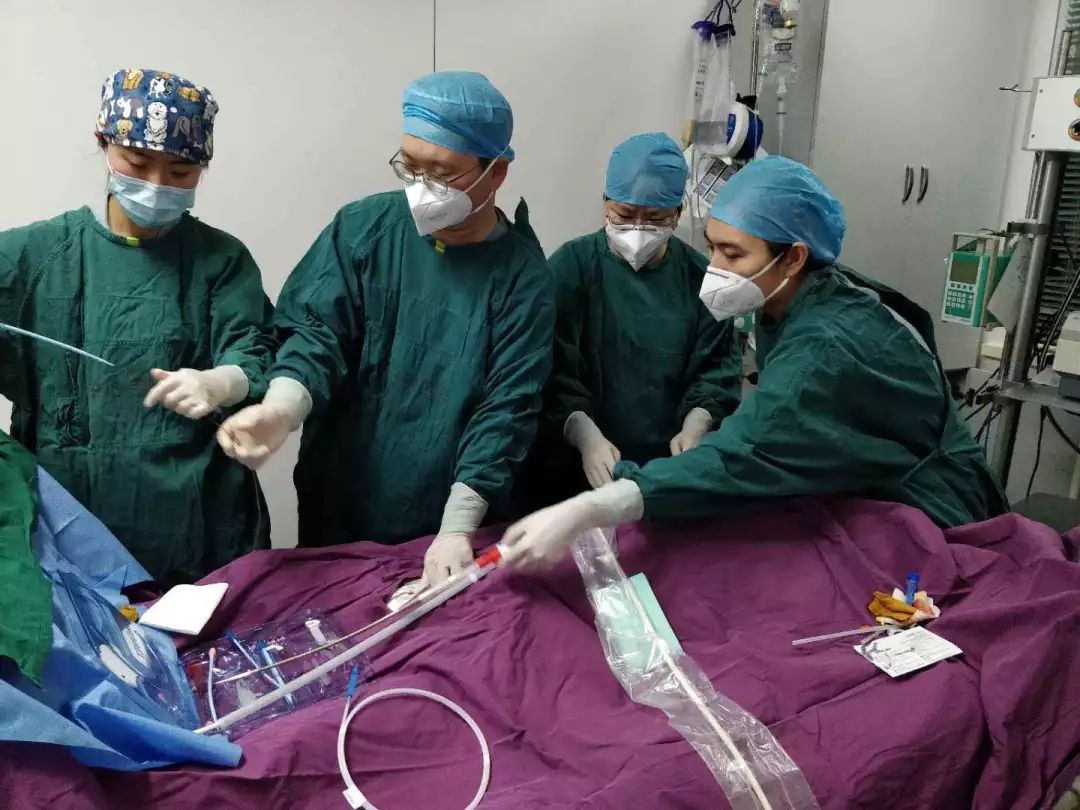

为什么钱花了,「魔肺」也上了,但人没救回来?
在重病面前,我们都有求生的本能,面对突入其来的疾病,你是否做足了充分的准备?很多家庭一定做梦也没想到,一场「小感冒」竟让亲人住进了ICU。不管是《流感下的北京中年》还是《广州夫妇流感花了几十万》,文章中关于治疗花费的数据都让人「触目惊心」。也许很多人觉得自己有社保就够了,但其实,博文中提到的ICU和人工肺,包括一些自费药和自费检查项目,这些花费只靠我们的社保是不能完全解决的。
这是一个无法避免的问题,在当前的医疗体系下,「人工肺」相关的医疗费用几乎需由患者自行承担,单纯上机便需要6~7万,更不要说后期的维持运转与并发症的防控所产生的花销。此外,很多接受「人工肺」支持的患者,并不是单纯的呼吸或心脏衰竭,还可能需要广谱抗生素、血制品、免疫球蛋白、镇痛镇静、肾脏替代、气管镜检查等等药物及治疗手段共同维系生命……
我们常把膜肺说成「魔肺」,正是因为它的出现,为更多因流感或者其他疾病本可能无法挽救的患者争取「生」的机会。如果没有它,17岁的花季少年,26岁刚行剖腹产的孕妈妈,30岁的文艺女青年,31岁的家庭顶梁柱,82岁的杖朝老人可能已然纷纷离开了我们,而他们中的4例「魔肺」支持时间分别高达70天、71天、72天与122天!
人类的历史见证了全球流感的一次次爆发,也见证了一次次死而复生的奇迹。我们能做的,是尽最大努力从一次又一次的打击中收获经验教训,挽救更多的生命和家庭。
没有一种坚持会被辜负,你不离我不弃
《流感下的北京中年》让人们认识到了重症流感的威力。入冬以后科里的重症肺炎患者又开始暴涨,年年的这个时候都会出现,但我们的经验也在逐年增多。直面流感,相比去年我们显得更加有条不紊。首先是主任的排兵布阵,我们的监护室男生的人数屈指可数,还得兼顾到北区的人员配备,所以,面对流感来袭,本部原本的2个医疗组被拆分成3个,单独设立的ECMO组由已完成呼吸与危重症医学专科医师培训的主治医师担任组长,带领专职的ECMO医师早晚查房。
每日高强度工作,俯卧位、气管镜、气管切开、深静脉……ECMO充实着每个人的日常。感谢能送到我们身旁的外卖午餐,让我们能吃上口饭。女人当男人使、男人当牲口使已是ICU的惯例。即便如此,医护人员也无人脱岗。班班严交,为患者的医疗安全保驾护航。

作为医务人员,每天都工作在流感病毒暴露的环境中。无论流感来的多猛烈,我们冲在第一线,从来不退缩,这是我们的工作,也是我们的责任。
记得那是2014年初,科里收了位重症流感产妇,当时我并没有对流感有深切的认识,想着天塌下来还有二线。产妇气管插管用了呼吸机,但是慢慢氧合还是维持不住,和家属沟通将孩子剖宫产后我们为产妇应用了ECMO,上级大夫和呼吸治疗师连续在科里看了几天几夜,直至产妇生命体征平稳,好转出院。但随后两位医生因为长期的睡眠不足,机体抵抗力下降,出现高烧不退, 用他们当时的话说,仿佛身体被打败一样,躺在床上动弹不得,查了个咽拭子,两人均感染了甲型流感病毒 。
去年流感大爆发的某天凌晨,我的同事从家被叫来给一位患者上「人工肺」,正赶上夜班给患者俯卧位的时间,床旁站满了医生、护士和呼吸治疗师,他们一边「嘲笑着」我那同事刚到家又被拖来,一边自嘲:翻完这一拨儿的6名患者,又可以翻新的一拨儿啦,再翻一轮,应该就天亮啦!这天,我的同事们集体摆了个胜利的pose留下了纪念照,他们的脸上写满的是力量和温暖。等结束俯卧位操作,已经是凌晨三点多。
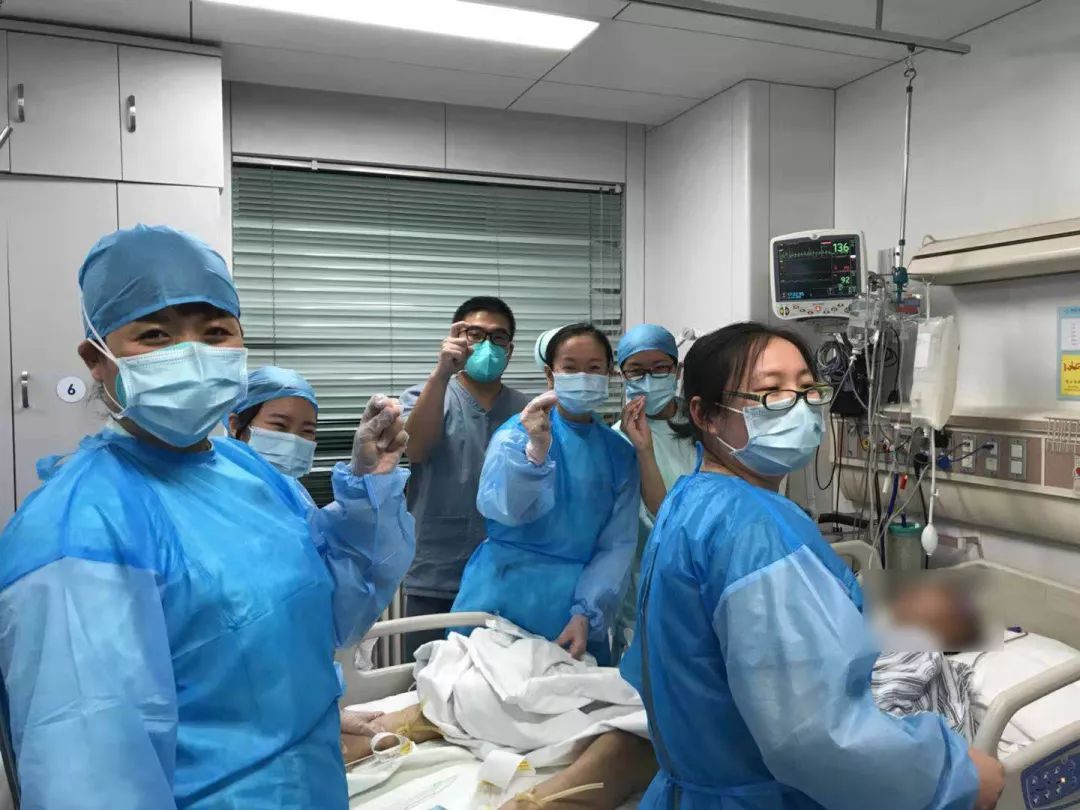
面对每一个病人的时候,相信可以治得了他
除了医生的天职,支撑我们坚持下来的究竟还有什么?相信很多人跟我一样很害怕夜里被家属的微信或手机铃声惊醒,自从负责起随访这些流感患者的工作之后,科里的随访手机基本常伴我左右,经常会上演午夜惊铃。「大夫,我父亲今天起皮疹了」,「大夫,我最近还是感觉浑身没劲儿」诸如此类的问题日复一日,有时想着关机或者静音再或者找同事发泄一下情绪算了,或许是那份患者或家属无限的信任让我舍不得这样做,万一他们真有事呢?在和患者家属告知病情的时候,有部分家属往往会说「大夫,只要对他有好处,我们什么都做」,「大夫,风险我们来承担,只要有一丝希望」……
即便我们知道这也许是无视自然规律的,我们可能也会选择尊重家属的意愿,或许是那个不舍的目光让我们舍不得放弃。
有人说医者是一种「反自然」的职业,治好了,家属和舆论会觉得是理所应当;治不好,则会备受家属的谴责,将你推向舆论的浪尖。要知道,做医生的,一定会有很多治不好的病,也有很多救不回来的人;但是只要还热爱这个行业,在面对每一个病人的时候,相信可以治得了他,过程也许充满了疲惫和苦难,我想,这就是我们做医生的坚持。

结语
这段整天不见天日的时光,患者扎堆地来,每腾出一张空床,都要斟酌很久到底应该接收哪一位等床的患者——孕产妇必须救,病情急剧变化的年轻的小伙子必须救,千里迢迢来京求医的外地患者必须救……「魔肺」3~5台是常态,去年最多9台同时转,似乎连坐下来喊累的时间都没有。如今的病房除了两位大佬主诊医师外就剩下我们四个同龄的「女阿姨」和两位「院总」同志了。院总负责全院危重患者会诊与收病人,计步器每日都能显示几万步,病房的「秩序」大多靠我们四个「女阿姨」维护,当然主诊医师拥有对患者医疗的最终决定权。大家苦中作乐,互相打趣,有时自嘲我们已经困难到借药品、借病床、借机器、借耗材,甚至连注射器都要向别家借了好几回,却没有一个人当逃兵,反而一人当几个人用,相互补台,同甘共苦。这段日子里,病房里充满的气息,除了严谨与压抑,更多的是应该就是坚持与温暖吧。
作者介绍

田野
医学博士,主治医师,毕业于四川大学华西临床医学院,现就职于中日友好医院呼吸与危重症医学科。2015年12月进入PCCM培训体系。中国康复医学会呼吸康复专业委员会危重症康复学组秘书。熟练掌握呼吸与危重症基础理论及各项脏器支持技术,包括严重呼吸衰竭的诊治、呼吸支持、呼吸机管理、血流动力学管理等。参与国家级科研项目1项及ARDS多中心前瞻注册研究。


